摘要
Ťhe most recent European guidelines and task force reports on hospital-acquired pneumonia (HAP) and ventilator-associated pneumonia (VAP) were published almost 10 years ago. Since then, further randomised clinical trials of HAP and VAP have been conducted and new information has become available. Studies of epidemiology, diagnosis, empiric treatment, response to treatment, new antibiotics or new forms of antibiotic administration and disease prevention have changed old paradigms. In addition, important differences between approaches in Europe and the USA have become apparent.
欧洲呼吸188bet官网地址学会启动了一个项目开发HAP和VAP新的国际准则。其他的欧洲社会,包括欧洲社会重症监护医学与临床微生物学和传染病的欧洲社会,被邀请参加,并任命自己的代表。拉丁美洲胸协会也被邀请。
该小组由15名专家和2名方法学专家组成。来自美国的三名专家(迈克尔·s·尼德曼、马林·科尔夫和理查德·文德林克)也应邀参加了会议。
应用级(分级的建议,评估,开发和评价)方法,面板挑选了7 PICO(人口 - 干预 - 比较 - 后果)所产生的一系列HAP / VAP的诊断,治疗和预防的建议问题。
摘要
基于证据的HAP/VAP诊断、治疗和预防的ERS/ESICM/ESCMID/ALAT建议http://ow.ly/dGhv30dAVoa
介绍
医院获得性肺炎(hospital -acquired pneumonia, HAP)是由医院环境中存在的病原体引起的肺部实质感染[1]。入院48小时的患者发生院内性肺炎,潜伏期通常至少2天。在院内性肺炎中,机械通气至少48小时的重症监护病房(ICU)患者发生呼吸机相关性肺炎(VAP)。重症院内性肺炎患者在感染发生后的治疗过程中需要机械通气,不符合VAP的定义。与此相反,呼吸机相关的气管支气管炎(VAT)的特征是没有新的影像学浸润的呼吸道感染症状,患者已至少通气48小时[2]。
HAP是第二常见的院内感染,也是危重病人因院内感染而死亡的主要原因。其发病率由每千名入院病人中5例至20例以上[1,在免疫功能低下、外科手术和老年患者中发病率最高。大约三分之一的医院性肺炎病例(以VAP为主)是在ICU获得的。美国流行病学研究报告的VAP发病率为每1000个通气天数2-16次[3,4]。COOK等。[五] estimated the risk of VAP to be 3% per day during the first 5 days on mechanical ventilation, 2% per day from day 5 to 10 and 1% per day for the remaining days. However, with respect to earlier reports [6],VAP似乎是在下降,可能是由于更好地实施预防战略。发病率仍然很高(50%),在外伤和脑损伤患者,可能与意识,因此microaspiration的低迷水平创伤的时间[7]。
HAP和最显著的VAP增加了住院时间和医疗成本;最近一项来自美国大型数据库的匹配病例对照研究表明,VAP患者的机械通气、ICU住院时间和住院时间比非VAP患者更长。多年来,不断有报告出现更糟的结果[6-8],平均每位VAP患者的住院费增加了约40 000美元[7,8]。在对卫生保健相关感染的经济分析的系统回顾中,VAP的平均可归因成本为USD9969 [9]。
在英国,保守估计费用为1万英镑,相当于多7天的ICU护理;GBP350是任何被认为具有成本效益的预防措施的估计价格[10]。在土耳其大学医院,与无VAP [比较ICU患者VAP的平均成本高出四倍11]。
医疗保健相关性肺炎(HCAP)开发中谁拥有多重风险由院内多药耐药(MDR)的病原体被殖民nonhospitalised患者[1]。发生HCAP的危险因素包括:在前90天内住院≥2天、住在养老院或延长护理设施、家庭输液治疗、慢性透析、家庭伤口护理以及接触MDR病原体的受试者。在美国的研究[12]报道HCAP常由危重病人的MDR微生物引起;相比之下,欧洲数据[13提示HCAP患者的病因学与社区获得性肺炎(CAP)相似,且这些患者通常不是危重病人。由于这个原因,HCAP管理不在这些指南中。
院内肺炎的发病时间也影响可能的病因、抗菌药物治疗经验和结果[14]。以前,VAP分为早发性和晚发性VAP [15]。Trouillet等。[16], specific risk factors were strongly associated with infection by MDR pathogens: duration of mechanical ventilation ≥7 days (OR 6.0), prior antibiotic use (OR 13.5) and prior use of broad-spectrum drugs (OR 4.1). More recent reports have challenged this classification; indeed, some investigators have found comparable aetiologies in patients with early- or late-onset VAP [17-20.]。这可能与在MDR病原体的全球崛起,并强调当地生态ICU不管是插管的长度获取MDR病原体的最重要的危险因素。初始HAP或VAP严重性(如。感染性休克)也是MDR病原体的一个重要危险因素,与发病时间无关。
医院获得性肺炎的粗死亡率可以是高达70%[1]。几份报告估计,在所有与电子烟相关的死亡中,有三分之一到一半是由感染直接导致的,而由电子烟导致的死亡率更高铜绿假单胞菌[21),不动杆菌属。[21,22]。VAP可归因死亡率定义为在没有感染的情况下不会发生的死亡百分比。最近的研究重新评估了VAP对死亡率的影响[23-25]。特别是,如前所述,VAP的风险是时间依赖性的,这可能导致严重的时间依赖性偏差,因为死亡率和ICU出院是相互竞争的终点。因此,最近的研究报告的可归因死亡率为10% [25,26],与手术的患者和那些中档疾病严重程度呈现最高的相关风险。
2005年,美国胸科学会(ATS)/美国传染病学会(IDSA)发布了基于证据的HAP/VAP管理指南[1]。三个欧洲社会(欧洲呼吸学会(ERS),临床微生物学的欧洲社会和传染病(ESCMID)188bet官网地址和重症监护医学(ESICM)的欧洲社会)的工作小组也公布了HAP和VAP [建议27]。由于这些准则公布的了很大的进展已经在HAP / VAP的理解作出,如。对于不同形式的疾病(特别是增值税和VAP),约MDR病原体,用于验证指引新的研究中,HAP的未插管患者中,新药开发和气雾化的新抗生素试验细菌学,和新证据和新的知识关于预防的概念(如。零VAP概念)。此外,监管机构正在努力寻找替代终点,以取代28天死亡率和改善随机临床试验的设计在调查这个领域。该IDSA和ATS发表了他们最新的指引在2016年7月。[28]。这些准则以前起用的品位在2005年出版的建议有所不同(建议的分级,评估,制定和评价)方法进行的所有可获得的证据的评估,在去除HCAP的概念,在使用抗菌谱,以指导抗生素治疗在大多数HAP或VAP患者无论其微生物病因,以及抗生素降阶梯给药短疗程治疗。
该ERS,ESICM,ESCMID和拉丁美洲胸协会(阿拉特)为HAP / VAP都支持新的证据为基础的准则,并已任命一个专家小组来开发临床建议。尽管IDSA / ATS也开发新的指导方针,小组认为,需要考虑到美国和欧洲在几个方面方法之间的差异欧洲的角度来看:
1) The use of ventilator-associated complications [29作为VAP的替代措施已成为在美国非常流行,近年来为基准目的。然而,由于其缺乏敏感性和特异性,它并没有被广泛在欧洲实现。
2) There are differences in the definitions of HAP and VAP.
3) Diagnosis of HAP/VAP is still a matter of controversy, particularly with regard to the role of quantitative cultures and bronchoscopic sampling. Different approaches are applied in Europe and the USA [1,28]。
4) The efficacy of certain antibiotics varies widely in different geographic regions, as does the frequency of MDR pathogens in different European countries [17]。
五) Attitudes and beliefs about how to best prevent pneumonia, including the use of selective digestive decontamination (SDD), differ considerably. This is due mainly to the wide variation in VAP incidence between Europe and the USA [28,29]。尤其是,在美国,在过去的十年中广泛实施呼吸机束出现了VAP率持续下降。这不是在欧洲,发病率仍然高很多的ICU尽管一贯使用呼吸机束[的情况下,30.]。
6)抗菌药物的管理在欧洲和美国都是一个重要的问题,但两大洲处理这一问题的方法有很大的不同,特别是在某些抗生素作为经验性治疗的一部分在ICU使用之前需要获得事先批准[31]。此外,在一些欧洲国家有如此强烈的强调管理,医生可能不愿意使用广谱的即意目标的可能病原体至少95%的经验性治疗,最新的IDSA / ATS的隐含目标准则。
范围和目的
这个文件的目的是对最有效的治疗和管理策略的成年患者HAP和VAP提供指导。在这些准则中报告的建议可能并不适用于患者与继发性免疫缺陷(与HIV感染,治疗或疾病诱导的免疫抑制)或原发性免疫缺陷;在这些患者中,HAP和VAP可被微生物的广谱引起的,和诊断和治疗方法有很大的不同。
这些准则的目的主要是为了在呼吸内科与HAP或VAP重症监护管理成人专业人员。他们也可能是感染性疾病,药剂师,微生物学家和政策制定者的兴趣一般内科,专家。
方法
这些准则是由来自ERS、ESICM、ESCMID和ALAT的专家委员会制定的。该委员会包括在肺部感染患者管理方面具有专门知识的呼吸医学专家、重症监护专家以及在证据合成和指南制定方面具有经验的微生物学家和方法学家。
该委员会的第一次面对面的面对面会议于2013年2月,这里一共有七个临床问题配制举行。该指引进程继续进行了一系列电话会议和委员会成员之间的电子化的讨论。第二面面对面会议于巴塞罗那(2015年2月)举行的指引建议作出决定。
在与方法学家的合作下,为每个临床问题设计了一个使用关键术语和关键字的搜索策略。这项研究仅限于用英语撰写的人类研究(系统综述、随机临床试验或观察性研究)。PubMed平台被用来搜索MEDLINE。还检索了Cochrane中央对照试验登记(Central)、Cochrane系统评价数据库和国家卫生服务经济评价数据库,以查找更多的研究和经济评价。所有的检索都在2014年12月之前进行,指导小组成员在2016年9月之前对与他们指定的临床问题相关的文献进行了监测。检索到5560条引文;在审查了标题和摘要,以及必要时的全文之后,共纳入109篇参考文献进行分析(图1)。
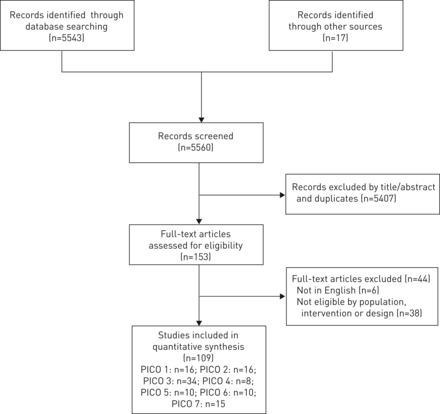
文献检索。
PICO问题和建议
所有PICO(人口 - 干预 - 比较 - 结果)问题,并提出相应的建议中列出表格1。
问题1:在怀疑有VAP的插管患者中,是否应该采集远端定量样本而不是近端定量样本?
建议
我们建议,以减少在稳定的患者抗生素曝光疑似VAP,提高结果的准确性获得远端定量样品(之前的任何抗生素治疗)。(弱推荐,证据质量低。)
我们建议获得下呼吸道样本(远端定量或近端定量或定性培养),以集中和缩小最初的经验性抗生素治疗。(强烈的推荐,低质量的证据。)
好处和危害
微创技术要求的合格临床医师的参与,过程中可能会影响气体交换,可能具有较高的直接成本有关[34-37]。然而,对5个随机对照试验(rct)的汇总分析并没有显示通过侵入性或非侵入性技术诊断的VAP患者的总体死亡率有任何差异(补充资料中的概要2)[34]。没有随机对照试验比较同一细菌标本的定性和定量培养。定量培养有助于指导VAP的初始抗生素治疗;当可用时,它们允许精确识别病原体和易感性模式,从而为最佳抗生素选择提供宝贵的信息。然而,当在开始新的抗生素治疗后48小时内获得样本时,针对当前HAP/VAP发作的抗生素治疗可以改变和修改定量培养的结果。
三个随机对照试验相比,侵入性的方法采用定量培养的有效性与采用定性培养[非侵入性方法34,35,37]。合并分析未显示该方法对初始抗生素方案的改变有任何显著影响[34]。这些研究并不是盲目的,结果差异很大。事实上,一些研究者可能不愿意在获得定量结果之前停止治疗,这可以解释这些发现。
抗生素无天数两个随机对照试验进行了评估,但结果并没有汇集[34,35]。在一项涉及413名患者的研究中,有创远端定量策略与一种治疗降级算法相结合,导致第14天无抗生素天数显著增加(5.0±5.1)与2。2±3.5) and day 28 (11.5±9.0与(7.5±7.6)与定性培养的无创方法比较。除碳青霉烯类外,所有抗生素类的差异均有统计学意义[37]。在该研究中,所有从定性培养中恢复的微生物,包括潜在的非致病性微生物,如凝固酶阴性葡萄球菌,都得到了治疗,而抗生素可能在定性近端培养中被过度使用[37]。在加拿大重症监护试验组研究中,第28天不使用抗生素的组间比较相似[34]。在该研究中,没有明确的关于抗菌药物降级的建议,研究方案可能促进了两组适当停用抗生素或靶向治疗,从而最大限度地减少了它们之间的差异[34]。
总体死亡率,住院和机械通气时间没有显示在汇总分析的两种干预措施之间的差异[ICU的长度34]。响应于定量培养的结果缩小抗菌治疗的潜在的缺点也已在队列研究,其中该诊断策略不与增加的死亡率或支柱(在补充材料型材1)的长度相关联[评价37,38]。
无创诊断方法(如。气管内抽吸标本)导致通过对样本的初步直接检查而过度鉴定细菌。在一项临床试验中,86%的患者通过气管内定性抽吸进行了细菌鉴定,但只有43%的患者通过支气管镜下远端定量方法进行了细菌鉴定[35]。在细菌鉴定这一重要的区别可以解释在以前的试验中看到的两种方法之间的不含抗生素的天减少和整体抗生素曝光。使用抗生素和抗生素抗性,内外一个单元,并在个体水平,在感染的植物和对肠道微生物群之间的链接已被清楚地识别[39]。此外,在89例临床怀疑VAP和负最近观察研究(<104 CFU·mL-1) quantitative bronchoalveolar lavage (BAL) compared patients with early (within 1 day) and late antibiotic discontinuation. Despite similar severity scores, there were no differences in mortality between patients with early (25.0%) and late (30.6%) discontinuation. There were significantly fewer superinfections (22.5%与43%),呼吸二重感染(10%与29.%)和MDR二重感染(7.5%与36%)在早期比后期停药组中[40]。
尽管如此,在抗菌素治疗发生任何变化之前收集细菌样本,可以在发现阴性结果后立即停用抗生素,并根据细菌培养培养的微生物进行相应的降级[35,37,41,42]。这可能不是在所有情况下都可行。在实践中,当抗菌素最近被修改时,定性和定量样本都失去了它们的敏感性和特异性[43-47]。消极的发现表明要么病人已成功治疗肺炎和细菌是根除(但降级可能并不总是可能的)或肺部感染是不存在开始(导致积极寻找其他疾病和撤军或调整抗菌疗法)。为解决这个问题,如未能即时进行细菌学分析,冷藏后收集的细菌样本经处理后,可提供良好的可靠性[48]。
该指南小组指出,使用定量培养微创技术被广泛使用的,可行的,在大部分护理患者VAP的专门中心组成。小组成员认为,在抗生素暴露方面的整体利益运用定性培养,特别是如果新的抗生素开始之前收集的样本可能大于危害与非侵入性的方法相比。在危重患者VAP的微创技术的好处是不太清楚,由于气体交换纤维支气管镜检查的潜在不利影响,尤其是重症急性呼吸窘迫综合征和深远的(不稳定),感染性休克。迷你BAL可以部分地克服这些不利影响。
结果的相对重要性
面板放置在减少比的侵入性技术的潜在并发症抗生素曝光(及其对抗生素抗性的影响)的潜在益处更大的价值。然而,有些人担心的是,如果在抗生素或在没有专业技术中心最近的变化之后不久进行的过程中,假阴性结果可能意味着患者并没有以有效和及时的方式进行处理。
资源利用
没有适当的成本效益研究已经确定。该小组考虑到了潜在的成本高,由于新兴抗生素耐药性与常规使用广谱的未来,和长期的,抗生素和相关的抗生素一个短训班的降低直接成本的课程。
问题2:怀疑医院获得性肺炎,可患者(HAP和VAP),谁具有早发性感染,没有MDR病原菌的经典危险因素,进行适当如果他们接受不同的窄谱经验性治疗的患者比晚期治疗-onset感染和/或MDR危险因素的存在?
建议
我们建议患者性和早发性HAP / VAP的涉嫌低风险使用窄谱抗生素(厄他培南,头孢曲松,头孢噻肟,莫西沙星或左氧氟沙星)。(弱推荐,证据质量很低。)
备注:的风险艰难梭状芽胞杆菌感染与第三代头孢菌素增加了与青霉素类或喹诺酮类比较。专家组认为是合理的,认为是“低风险”患者无感染性休克,与MDR病原菌没有其他危险因素和那些谁与耐药菌高背景率的医院都没有。然而,其他临床条件的存在可能使个人不适合这一建议。耐药菌的速度在不同的国家,设置和医院高度可变的。在本地微生物数据抗药病原菌甲患病> 25%被认为是高的背景率(电阻的在ICU照顾病人(而不是医院作为一个整体的速率)是要考虑的相关因子)。
我们推荐广谱经验性抗生素靶向治疗铜绿假单胞菌生成和extended-spectrumβ-lactamase (ESBL)的生物,通常可以在设置的流行率很高不动杆菌spp。,在怀疑早发性HAP / VAP患者感染性休克,在患者在医院背景率高的耐药病原体存在于本地微生物数据和其他患者(nonclassic) MDR病原体的风险因素(参见问题3)。(强烈推荐,低质量的证据。)
专家组认为,一旦获得微生物和临床反应数据(第3天),根据病原学病原体的易感性数据调整抗生素治疗是一种良好的做法。(良好作业准则。)
好处和危害
努力定义谁可以得到适当的窄谱经验性抗生素治疗,而不是广谱多种药物疗法可能有助于防止我们最有效的抗生素的滥用,从而避免未来性医院获得性肺炎患者群体。另外,使用的集中,更窄的频谱方案可以防止一些与使用,广谱抗生素的多个相关联的副作用。
我们的搜索没有找到比较患者的预期低风险MDR病原菌宽频与窄谱经验性抗生素使用的有效性的随机对照试验。可用随机对照试验比较单与患者VAP / HAP双经验性抗生素治疗已明确排除在外的患者具有高的疾病严重程度。即使在这样的人群中,所有患者均接受广谱抗生素。
肺炎的发病时间已广泛在文献中对特定的病原体,主要是MDR病原菌的重要危险因素描述。Ëarly-onset HAP and VAP, defined as occurring within the first 4 days of hospitalisation, usually carry a better prognosis and are more likely to be caused by antibiotic-sensitive bacteria than other types of pneumonia. Late-onset HAP and VAP (≥5 days of hospitalisation) are more likely to be caused by MDR pathogens, and are associated with increased patient mortality and morbidity [17]。然而,即使有早发性HAP/VAP,其他经典的耐药危险因素的存在也会使可能受益于较低广谱治疗的人群缩小[1,18]。Ťhese risk factors have been identified as previous antimicrobial therapy or hospitalisation (≥2 days) in the preceding 90 days and, more recently, the nonclassic risk of having a high frequency of antibiotic resistance in the community or in the specific hospital unit [1,18]。
几项研究表明,早发型VAP患者中MDR病原体的比例从低至10%到高至51%不等。总的来说,如果MDR病原体VAP的总发病率为>25%,那么早发型肺炎中MDR病原体的出现频率与引起院内肺炎的MDR病原体的出现频率(表2及补充资料中的资料3)。
一项对689例机械通气性院内肺炎患者的前瞻性观察队列研究显示,在485例确诊的微生物学诊断患者中,有152例早发性肺炎(<5天机械通气),没有典型的MDR病原体危险因素。77的152名患者(51%)感染潜在耐药微生物,这些生物与严重脓毒症或脓毒性休克的存在(或3.7)和肺炎的发展中心与MDR病原体的流行率> 25%(或11.3)的风险(剖面3补充材料)(18]。
根据2005年ATS/IDSA指南,276例icu获得性肺炎(146例VAP)患者的一项进一步前瞻性观察研究将患者分为无MDR病原体危险因素的早发(38例)和有MDR病原体危险因素的晚发(238例)[1,19]。的MDR病原体的发生率没有两组(分别为26%和29%,)之间是不同的。然而,有部分患者谁没有MDR病原菌的经典危险因素的早发性肺炎;46%的现任或前任酗酒,37%的人近期手术,34%有慢性心脏疾病,24%有慢性肺部疾病,24%患有糖尿病和18%的患者以前使用皮质类固醇。只有18%的患者早期发病和MDR无危险因素病原体例行疗法遵守了2005年ATS的建议/关于使用有限的广谱抗生素治疗,并从这些43%IDSA指南对初始无反应治疗(轮廓4中的补充材料)19]。
在另一个前瞻性研究评估危险因素的那些对多种药物在ICU获得性肺炎潜在抗性病原体的隔离,感染的最强预测与MDR病原菌为年龄和现有的抗生素或者作为预防(OR 4.6)或作为疗法(OR 8.2)。一世n that study, an early-onset HAP was defined as occurring <5 days after admission and 52% of this population had MDR pathogens. The risk of infection with either铜绿假单胞菌或产生esbls的微生物随着ICU时间的增加而增加,在入院后4天内开始的感染中仅10%发生,但在入院后6 - 9天开始的感染中有34%发生(补充资料3)[53]。
在一个观察前瞻性研究包括124名细菌学确诊HAP和的30%MDR病原体的总发病率,与MDR病原体的风险较低相关联的多变量分析确定的某些因素。这些因素在26名患者队列的组合允许该标识的所有患者的抗菌剂敏感的HAP的算法的验证。不存在现有的抗微生物治疗,现有抗微生物处理的存在下与上ICU入院和早发性肺炎的神经障碍,和现有抗微生物处理的存在无神经紊乱但对ICU入院抽吸总是具有抗菌敏感HAP相关联50]。
当使用经验性窄谱疗法时,即使在选定的病人中,最主要的问题是,如果病人实际上感染了一种MDR病原体,并不是所有的病原学病原体都能得到治疗。一项前瞻性研究来定义落下帷幕的影响数据的选择抗生素和VAP患者的结果得出结论,当适当的抗生素治疗患者早期发起强大的VAP的临床怀疑,死亡率(38%)较低相比,治疗(91%)或没有治疗不足(60%)。即使患者在获得BAL数据后改用适当的治疗,死亡率也与那些继续接受不充分治疗的患者相当[54]。
此外,对115例VAP患者进行的一项前瞻性队列研究评估了经验抗菌素治疗的适宜性,结果显示,不适当的经验治疗患者的死亡率明显高于适当治疗的患者(分别为47%和20%)。根据早发性VAP(<5天)的标准,79例患者(69%)接受了有限范围的治疗,但未接受近期的住院治疗或抗生素治疗。79名患者中有21人(27.%)通过增加另一种抗生素、使用广谱疗法或两者兼用(补充资料中的概要4)[55]。
一组观测回顾性或队列研究包括混合种群曾建议的相关增加或MDR病原体发生率的降低其它附加因素的存在。一种ge >65 years was associated with a higher risk of methicillin-resistant金黄色葡萄球菌(耐甲氧西林金黄色葡萄球菌)感染(52]。胃酸抑制疗法,管饲,慢性透析和充血性心脏衰竭可能增加的MDR病原体的发生率在任一HAP或CAP [56]。外科手术可以作为一种预防手段,作为先前抗生素治疗的替代标记,与革兰氏阴性菌或葡萄球菌早发型肺炎的高发病率相关[49]。急性肾衰竭与冠状动脉栓塞的高风险相关铜绿假单胞菌,产生ESBL的肠杆菌科和MRSA [57]。从心脏骤停中复苏的患者的早期误吸与MDR病原体的相对低频率相关[51]。
结果的相对重要性
窄谱或广谱经验性抗生素治疗对MDR致病菌感染可能性低的患者的直接后果尚未得到评估。指导小组认为治疗的适当性是经验治疗的重要直接后果的适当替代结果。由于存在MDR病原体风险的患者数量众多,因此指南小组更重视治疗的适宜性,而不是耐药性或不良事件的出现。
资源利用
有没有比较使用使用HAP或VAP窄或广谱经验性治疗的成本效益研究。
使用窄谱治疗可能与较低的直接成本相关,因为减少了药物获取和药物相关毒性成本,并可能潜在地减少MDR病原体的出现,而这些病原体的控制和管理成本非常高。然而,在适当的患者中使用窄谱药物是否会带来成本效益仍有待确定。
相反,如果窄谱经验性抗生素治疗导致不恰当的治疗,则可能由于延长机械通气和住院时间而导致更高的费用。
一些数据表明,当MDR病原体存在时,资源的利用率更高。在一项大型的欧洲研究中,有潜在耐药微生物的HAP患者的无呼吸天数更少,ICU住院时间更长,住院时间更长,联合抗生素治疗的使用也更多[17]。同样,200名VAP患者的研究发现,患者感染MDR有更长的ICU住院和机械通气患者比没有这些病原体[52]。
在可取的效果和不可取的效果之间取得平衡
潜在的MDR病原菌的比例显著即使在患者的早发性HAP / VAP和一些研究也发现危险因素MDR病原体无论是医院或HCAP,无论感染发病的时间[20.]。因此,如果某些因素(比传统的MDR危险因素等)都存在,这可能会导致的MDR病原体存在于患者的早发性VAP和使用窄谱治疗不会是一个恰当的选择。
目前,患者的早发性HAP谁可以安全地接受经验性窄谱治疗的人数是有限的。选择应根据个人的风险因素,疾病的严重程度和MDR病原菌在有关ICU本地频率的评估。不适当疗法可能会增加不应答于疗法,其可在打开延长机械通气,抗生素使用和ICU住院时间的持续时间,并且还可以增加住院死亡率。
即使有关于使用广谱经验性抗生素治疗,大多数患者有疑似HAP / VAP,认为潜在的益处大于风险的指南小组的有效性表示怀疑。
如果使用窄谱代理经验疗法是可能的选择组的患者,这可能减少插管ICU患者的耐药生物的出现,作为抗生素的使用,促进后续的阻力在ICU患者个体和一般。此外,避免使用多种广谱药物可预防药物相关的毒性反应,包括药物引起的肾功能不全(如。与使用肾毒性剂,如氨基糖苷类和万古霉素)58]。
未来,随着快速诊断测试(特别是PCR)的出现[59],有可能依靠高灵敏度(即检测这些方法的定殖和感染病原体的能力),如果没有从深部呼吸道样本(气管内抽吸或BAL)中发现MDR病原体,则选择窄谱经验性治疗。
问题3:当使用初始广谱经验性治疗HAP / VAP,它应该永远与两种药物,也可以是与一种药物,如果先从两种药物,做到既需要培养后继续有哪些?
建议
我们建议对高危的HAP/VAP患者进行初步的经典性联合治疗,以覆盖革兰氏阴性菌,并包括那些有危险的患者对MRSA的抗生素覆盖。(强烈推荐,证据质量适中。)
[Remarks: The panel finds it reasonable to consider as “high-risk HAP/VAP” patients who present HAP/VAP and either septic shock and/or the following risk factors for potentially resistant microorganisms: hospital settings with high rates of MDR pathogens (i.e. a pathogen not susceptible to at least one agent from three or more classes of antibiotics), previous antibiotic use, recent prolonged hospital stay (>5 days of hospitalisation) and previous colonisation with MDR pathogens. The rate of resistant pathogens varies widely across different countries, settings and hospitals. However, a prevalence of resistant pathogens in local microbiological data >25% represents a high-risk situation (including Gram-negative bacteria and MRSA).
如果最初的联合治疗开始时,我们建议用单剂根据培养结果继续,只考虑维护基于敏感性患者广泛耐药(XDR明确的联合治疗;即仅对一种或两类抗生素敏感)/泛耐药(PDR;即对任何抗生素都不敏感)不发酵的革兰氏阴性菌和碳青霉烯抗性肠杆菌科(CRE)隔离。(弱推荐,证据质量低。)
备注:小组认为是合理的,考虑在对MDR病原体(参见问题2)和一些患者在MDR病原菌为初始经验性单一治疗高风险低风险选择的患者,如果有一个单抗生素治疗是有效对抗> 90革兰氏阴性细菌的%根据当地抗菌谱。然而,其他临床症状,特别严重的疾病或感染性休克,可能使个人不适合这一建议。
好处和危害
大多数发表的观察数据表明ICU重症患者细菌感染,包括HAP / VAP的是生存,依赖于有效的抗菌药物治疗的早期开始,即发病原因微生物是对治疗剂敏感,并且所述剂量给药途径和输注持续时间是最佳的[60,61]。二重感染然而,在危重病人数的研究也表明,组合广谱治疗可能具有较大的毒性有关,是多重耐药生物的出现之后的一个危险因素,提高利率[16,58,62-64]。
我们确定了一项系统综述和一项荟萃分析,包括11个rct,比较联合单一疗法对VAP的经验性治疗的效果[65,66]。在参与这些试验的1805名患者中,85%是通风的,14%是感染的假单胞菌属。只有两个研究包括迟发性VAP和最受排斥的患者感染性休克和/或那些有严重的疾病,通过APACHE II(急性生理和慢性健康评估II)评估的得分或其他评分系统。单药治疗由广谱β内酰胺类,在所有研究抗假单胞菌活动,除了一个,其中使用左氧氟沙星。组合治疗包括治疗方案组合β内酰胺和氟喹诺酮(2个随机对照试验)或氨基糖苷(9个随机对照试验)的。死亡率和治疗失败与单一疗法相比,联合疗法率在两个治疗选项(8个随机对照试验)类似。这些结果的敏感性没有改变的高品质试验分析,试验只招收通气患者和试验,包括患者的临床疑似肺炎或微生物学证实肺炎。有在二重感染或严重不良事件的发生率无差异显著。类似的结果四个随机对照试验比较双获得与为HAP / VAP单抗生素治疗(在补充材料型材5和6)[67-70]。
有趣的是,这些结果证实了在重症脓毒症或血流感染的ICU患者中进行的其他随机对照试验的结果[71,以及其他比较双抗生素治疗的荟萃分析与在ICU以外的环境和其他类型感染患者的不同亚群中进行单一治疗[72]。
然而,相当一部分HAP/VAP发作与感染性休克或严重疾病相关,或由包括XDR和PDR在内的MDR革兰氏阴性菌引起[18,73,74]。在这些患者中,治疗方案最初结合两种抗生素针对革兰氏阴性细菌可以适当增加治疗的患者的比例,并且可以增加的细菌杀死率。事实上,几个观察研究表明,使用最初结合广谱β内酰胺与一种氨基糖苷类的方案的增加的患者的比例适当处理用单一疗法或治疗方案一个β内酰胺与氟喹诺酮组合相比,尤其是当感染是由于MDR革兰氏阴性细菌,如产生ESBL的肠杆菌科,铜绿假单胞菌或不动杆菌属。[75-79]。
此外,系统回顾和随机和观察性研究的荟萃分析的结论是,联合抗生素治疗降低与高风险危及生命的感染死亡(特别是那些与感染性休克,包括与HAP / VAP相关)80,81]。数据只计算单方β-lactam和/或氟喹诺酮类(作为主要治疗)与这些主要代理和联合治疗。虽然合并分析没有显示联合治疗和单一治疗在感染相关死亡率方面的差异,但个体研究的估计差异很大。在休克/危重症患者中,联合治疗与单一治疗相比,死亡风险显著降低(12项研究;或0.51)(补充材料第7页)。在最近的一项回顾性队列研究中,4662例培养阳性细菌感染合并感染性休克患者经适当联合治疗后,28天死亡率也有所下降与适当的单一治疗(一项研究,2446名患者;危险比0.77)[81]。联合治疗的有益影响患者仅限于β-lactams结合氨基糖甙类、氟喹诺酮类原料药或大环内酯类、克林霉素。
患者VAP / HAP比较双核和单抗生素治疗可用随机对照试验已经明确排除的患者高疾病的严重程度。然而,观测数据表明,组合的抗生素治疗(主要用广谱β内酰胺与一种氨基糖苷类组合)可减少与单一疗法的死亡率进行比较。该指南小组认为,死亡率和其他潜在的好处减少超过组合抗生素治疗的潜在危害患者这个子集。
在选择的经验性治疗首先要考虑的是病人是否在两个MDR病原体感染和死亡率高风险或低风险。死亡率低风险被定义为死亡的≤15%的机会,已经有更好的结果,治疗严重感染(当使用比单一疗法联合治疗了相关的死亡率图2)[80]。对于那些在低风险,推荐的经验治疗与针对非抗性的革兰氏阴性和甲氧西林敏感的活性的窄谱剂金黄色葡萄球菌(MSSA)。推荐使用厄他培南、头孢曲松、头孢噻肟、莫西沙星或左氧氟沙星。使用第三代头孢菌素增加的风险艰难梭菌感染和MDR的传播与青霉素或喹诺酮类药物相比。
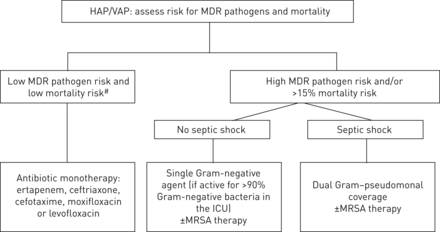
经验性抗生素治疗的算法医院获得性肺炎(HAP)/呼吸机相关肺炎(VAP)。MDR:多药耐药;ICU:重症监护室;MRSA:耐甲氧西林金黄色葡萄球菌。#:死亡率低风险被定义为死亡的≤15%的机会,已经有更好的结果,治疗严重感染[使用时,比单药治疗联合治疗是相关的死亡率80]。
对于高危人群,多药耐药病原体的感染风险,最初的经验性治疗取决于患者是否处于感染性休克状态。对于那些没有遭受感染性休克的人,以及在重症监护病房接受治疗的人,根据当地的抗生素谱,一种单一的广谱药物对90%可能的革兰氏阴性病菌有效,一种单一的药物可以用来对付革兰氏阴性病菌。这应该从积极反对的代理人中选择铜绿假单胞菌包括亚胺培南,美罗培南,头孢吡肟,哌拉西林/他唑巴坦,左氧氟沙星或头孢他啶。如果没有为MRSA存在于这些患者没有风险,那么任何是活跃的反对单一治疗剂假单胞菌将是一个有效的选择,用氨曲南的例外,它没有革兰氏阳性活动,应该有另一个代理加入到覆盖MSSA。
对于没有感染性休克但在ICU治疗的高危患者,>占25%金黄色葡萄球菌呼吸菌株在他们的ICU是MRSA,具有覆盖范围的代理这种病菌应该加入到初始经验性治疗。这包括万古霉素和利奈唑胺之间进行选择。
对于高风险的患者,谁是病情严重或感染性休克,初始经验性治疗应采用双假单胞菌方案加上MRSA覆盖,后者如果ICU有> 25%金黄色葡萄球菌呼吸株为MRSA。双假单胞菌方案还应该选择提供覆盖不动杆菌种虫害和ESBL-producing肠杆菌科如果这些病原体在患者正在接受治疗的ICU普遍。革兰氏阴性方案应包括抗假单胞菌β内酰胺加上第二剂如氨基糖苷或抗假单胞菌喹诺酮(环丙沙星或左氧氟沙星)。然而,在一些加护病房,特别是当不动杆菌是一种可能的病原体,第二种病原体将需要粘菌素。的antipseudomonalβ-lactams包括imipenem meropenem,头孢吡肟、哌拉西林/ tazobactam,头孢他啶和aztreonam。如果添加氨基糖苷(一种添加额外的革兰氏阴性复盖物的制剂),应从庆大霉素、妥布霉素和阿米卡星中选择,但在许多情况下,阿米卡星是这种情况下最有效的制剂。对于产生esbls的生物,第三代头孢菌素是不可靠的,首选的治疗方法是碳青霉烯类药物,但头孢吡肟和哌拉西林/他唑巴坦可能有一定作用,但取决于局部敏感性。
抗生素治疗的延续
临床试验和观察研究评估单抗生素治疗或抗生素组合的初始经验性给药,但很少有寻址联合治疗的延续。用于规定联合应用抗生素用于整个治疗持续时间的两个最相关的原因是为了增强治疗功效和防止抗性菌株的出现。然而,这样的方案并不能阻止在治疗过程中抗生素耐药性产生和用显著较高的肾毒性相关[72]。
一世n most situations treatment can be safely switched to monotherapy after 3–5 days, provided that the initial therapy was appropriate, the clinical evolution is favourable and microbiological data do not indicate the presence of very-difficult-to-treat microorganisms, such as XDR/PDR Gram-negative bacteria and CRE. For these latter situations, multiple observational studies have reported lower mortality with combination antimicrobial therapy than with monotherapy [82-84]。结果似乎是特别有利的,当患者接受治疗与碳代青霉烯和第二剂,如多粘菌素,替加环素和庆大霉素,用于治疗的持续时间,但是最好的方法是还没有被定义[83,84]。
指南小组认为,除了XDR/PDR病原体引起的感染之外,在治疗的整个过程中持续使用两种有效抗生素的方案可能会产生更多的不良影响,而不是有益的影响。
结果的相对重要性
值以上的所有死亡率的好处,和面板放置在避免药物不良事件等于值和新出现的抗生素抗性
资源利用
没有确定适当的成本效益研究。该小组考虑到了有关避免双重广谱抗生素的滥用减少的直接成本,以及与预期的药物不良事件的潜在的高成本和抗生素耐药性与常规长时间使用的双广谱抗生素的出现。
问题4:在HAP/VAP患者中,能否将某些人群的抗菌治疗时间从14天缩短至7-10天,而不增加复发感染的发生率或降低临床治愈率?
建议
我们建议对无免疫缺陷、囊性纤维化、脓胸、肺脓肿、空化或坏死性肺炎的VAP患者使用7 - 8天疗程的抗生素治疗,且治疗效果良好。(建议薄弱,证据质量一般。)
备注:该建议还包括患者的非发酵革兰氏阴性菌,不动杆菌属。和MRSA具有良好的临床反应。可能需要在患者的不恰当的初始经验性治疗的抗生素更长的课程,并且应个体到患者的临床反应,具体细菌学结果(如PDR病原体,MRSA或菌血症)和生物标志物的序列测定指示时(见问题6和表3)。
该小组认为,将用于VAP在nonventilated HAP患者的基本原理和建议代表了很好的做法。(良好作业准则。)
w ^e suggest against routine treatment with antibiotics for >3 days in patients with low probability of HAP and no clinical deterioration within 72 h of symptom onset. (Weak recommendation, low quality of evidence.)
备注:术语“HAP的低概率”是指患者具有低临床肺感染评分(CPIS)分数或临床表现不高度提示肺炎(例如≤6)出现症状并持续72小时。
好处和危害
w ^e identified two recent systematic reviews which included six RCTs comparing short (7–8 days) with long (10–15 days) durations of antibiotic therapy in mixed early- and late-onset VAP populations [85,86]。两位法国研究相比,8-15天抗生素治疗方案,两个人相比,7-10天抗生素治疗方案和一项研究比较了8-12天的抗生素治疗方案[87-91]。一项研究[92] discontinued the antibiotic at day 3 if the CPIS score was <7, while others continued the treatment at the discretion of the treating physician. Most studies excluded patients with immunosuppression, cystic fibrosis and patients with lung abscess or empyema. Immunosuppression was defined as leukocytes <1000 µL-1,中性粒细胞µL < 500-1,acquired or congenital immunodeficiency syndrome, or use of immunosuppressants or long-term corticosteroids (≥0.5 mg·kg-1·天-1)。虽然一项研究要求存在器官衰竭和败血症,但其他研究主要包括非严重疾病患者。
Ťhere was no difference between short and long courses of antibiotics with regard to mortality (up to 28 days), duration of mechanical ventilation or length of ICU stay, nor were there differences in mortality in the subset of patients with nonfermenting Gram-negative bacteria, although the number of events was limited (profile 8 in the supplementary material).
有短期和长期课程之间的复发率无差异显著,虽然有向低复发走势较强的长疗程,明确数据由C驱动hastre等。[87]。在该研究中,大多数复发患者的VAP是由于未发酵的革兰氏阴性菌引起的;在VAP患者中,由于其他病原体的影响,复发率无差异。
短期治疗期间不使用抗生素的天数明显增多,继发性感染的发生率也明显增加,即VAP,由于MDR细菌[86短疗程组低于长疗程组(43%)与58%),但差异无统计学意义。然而,当一项研究仅以抽象形式发表时,这种差异达到了统计学意义[91]被认为一起使用Chastre等。的研究(87]。各种研究对不良事件的报告各不相同。由于不良事件导致的治疗中断可能与两种治疗方案相似,预期较短的治疗时间与较好的耐受性相关(补充材料中的8号文件)。
没有证据表明患者发生HAP的可能性很高(他们没有机械通气)。然而,一项研究发现,患者可能的机会和较低的cpi(分数(低临床怀疑),为期3天的抗生素疗法的风险显著降低重复感染和抗菌素耐药性的出现,而不是漫长的治疗过程(概要9补充材料)(92]。
结果的相对重要性
该小组认为,不仅生存和复发的关键终点变量的回避,也是个人(不良事件)的回避和集体(抗生素耐药性的出现)附带损害。所有这些因素都被认为是潜在的比治疗失败更为关键。
资源利用
没有确定适当的成本效益研究。专家小组考虑到,由于常规使用较长疗程的抗生素,未来出现抗生素耐药性的潜在高成本和较短疗程抗生素的直接成本降低。
在可取的效果和不可取的效果之间取得平衡
有益和不良影响之间的权衡赞成在免疫治疗早发或迟发性VAP抗生素短期课程,没有囊性纤维化,脓胸,肺脓肿,气蚀或坏死性肺炎。在VAP患者由于非发酵革兰阴性细菌,抗生素常规14天的课程,大概有超过有益的作用更不可取,至少在患者的快速响应处理的迹象。
任何VAP或HAP患者气穴或脓肿形成,或具有放射性坏死性特征,MRSA肺炎,菌血症二次或伴随心内膜炎,应排除短程治疗。
Question 5: In patients receiving antibiotic treatment for VAP or HAP, is bedside clinical assessment equivalent to the detection of serial biomarkers to predict adverse outcomes/clinical response at 72–96 h?
建议
该小组认为,执行例行床边临床评估患者接受了VAP或HAP抗生素治疗代表了很好的做法。(良好作业准则。)
注:临床评价通常包括体温测量、气管支气管分泌物量、气管支气管分泌物培养及脓毒评价、胸片分辨率、白细胞计数、动脉氧张力/吸气氧分数比(PaO2 /FIO2),并计算一个或多个评分,如CPIS、ODIN(器官功能障碍和感染系统)、SOFA(顺序器官功能衰竭评估)、SAPS II(简化急性生理评分II)和APACHE II。
除了临床评估外,我们不建议对接受VAP或HAP抗生素治疗的患者进行常规生物标志物测定,以预测72-96小时的不良结果和临床反应。(强烈推荐,证据质量适中。)
备注:生物标志物可能包括c反应蛋白(CRP)、降钙素原(PCT)、copeptin和中区前心房利钠肽(MR-proANP)。在常规检测之前,临床医生应考虑每种生物标志物的可用性、可行性和成本。
好处和危害
目前还没有根据临床评价或一系列生物标志物测量来评估HAP/VAP患者治疗结果的随机对照试验。
临床评价包括床边评估,检查改善或温度,气管支气管分泌量,培养和脓,胸片,白细胞计数的恶化,PaO2/FIO2比,CPIS [93],ODIN,沙发和APACHE II评分。小号ome studies have demonstrated a benefit of serial CPIS assessments in predicting outcomes as early as day 3 [94,95]。随着SOFA [测量96-98],SAPS II和II APACHE分数在VAP发作和串联,预后可以预测;增加沙发和缺乏完善的PaO2/FIO2比[98]中VAP发作后的几天已经nonsurvival(配置文件10,并在补充材料11)相关联。
生物标志物
进行了几个前瞻性观察研究,以评估用于预测HAP和/或VAP结果,包括CRP,PCT,和肽素和MR-proANP的血清生物标志物浓度和动力学的值。
c反应蛋白
在HAP / VAP患者评估串行CRP三项研究测量每周至少三次抗生素处方后。一世n one study using a time-dependent analysis of the relative CRP concentration, CRP levels were significantly higher as early as day 4 in VAP patients with poor outcome than in those with a good outcome. In addition, the authors described different patterns of CRP response to antibiotics which were useful to predict the individual clinical course [99]。在另一项研究中,所有VAP患者的CRP浓度在第1天至第7天之间下降,但在出现不良结果的患者中显著升高[95]。一世n the third study, CRP was measured in patients with HAP and VAP, and CRP ratios were calculated from HAP/VAP onset until day 10. Patients were classified according to the CRP ratios as “good” responders (CRP ratios <0.67 at day 10) or “poor” responders (nonresponse or biphasic response) [One hundred.]。死亡率反应不佳组中分别为53%(N = 34)和良好的响应组中的20%(N = 30)(P = 0.01)。
PCT
一些研究探讨了PCT作为VAP预后标志物的价值。一项研究表明,非幸存者VAP发病时PCT升高[95]。一世n studies of PCT kinetics, although the levels of this biomarker decreased during the clinical course of all VAPs, they were significantly higher on days 1, 3 and 7 in patients with an unfavourable outcome, and predicted a poor outcome in the multivariate analysis [95]。45例VAP患者的一项观察性研究评估了从VAP诊断之日到第7天的PCT和CRP水平[One hundred.]。作者发现非幸存者在第3天和第7天的PCT水平明显高于幸存者,并且第3天的PCT水平是死亡的最强预测因子。生存者组的PCT水平从第0天到第7天显著下降,但是CRP水平没有下降。
临床和生物标志物评估的比较
两项研究比较了CRP和CRP比值与临床参数在不同组HAP/ vapi治疗患者中的差异。在M的研究中oreno等。[101], at day 0, the poor responders had significantly higher SOFA and APACHE II scores, and lowerPaO2/FIO2在其他临床参数无差异的情况下,两组的CRP比值在第4天出现显著差异。Povoa等。[99] studied 47 patients with bacteriologically confirmed VAP, at day 0, CRP. Body temperature and white blood cell count of survivors and nonsurvivors did not differ, while in the multivariate analysis only day 4 CRP ratio (0.1 increase), age and day 0 SOFA score were independent predictors of death. Two other studies compared clinical assessment with PCT and CRP levels. In the first, multivariate analyses retained serum PCT levels andPaO2/FIO2第1、3和7天的比率是不利结果的强预测因子[95]。进行另一项研究,以确定PCT和CRP动力学的危重病人谁开发VAP的预后价值。一世n a multivariate logistic regression model, only decreasing ΔPCT (PCT day 4–PCT day 0) and decreasing ΔCRP (CRP day 4–CRP day 0) were significantly lower in survivors [98]。
肽素和临床评估,包括的预测值PaO2/FIO2比率、SOFA、ODIN和CPIS评分被调查[102]。沙发得分和VAP的肽素水平发病是在死亡者显著上升。连续测量SOFA的预测值显著超过了单个SOFA和肽素测量。关于适当治疗的效果,败血症患者的一项研究表明,第一天之内PCT动力学与抗生素治疗的恰当性和总生存期[相关103],另一项针对VAP患者的研究发现,CRP是细菌负担的替代物,CRP的后续测量可预测抗生素治疗的适当性[104]。
还有一些情况,如肾功能不全[105],血液透析[106),血液过滤(107]和复苏后的心脏骤停[108],在该PCT没有价值或接受的阈值必须被修改。
结果的相对重要性
专家组最看重的是死亡率方面的所有益处,其次是其他不利结果的益处,如VAP复发或28天前需要抗生素的肺外感染,尤其是接受充分抗菌治疗的患者。
资源利用
ño appropriate cost-effectiveness studies have been identified comparing the use of bedside clinical assessment with the detection of serial biomarkers to predict adverse outcomes/clinical response at 72–96 h. The panel took into consideration the potentially high costs associated with the detection of serial biomarkers in relation to their limited prognosis capacity.
问题6:在HAP患者严重脓毒症或VAP,可以在无血清的PCT可用于减少抗生素治疗的持续时间,小心不被串行生物标记测量引导相比?
建议
我们不建议常规测量连续血清PCT水平以减少HAP或VAP患者在预期持续时间为7-8天时的抗生素疗程。(强烈推荐,证据质量适中。)
事务委员会认为,测量一系列血清PCT水平,并在特定的临床情况下进行临床评估(表3)与减少抗生素治疗的持续时间的目的表示好的做法。(良好作业准则。)
好处和危害
共有308名患者参与了3项随机对照试验,比较了血清PCT水平的抗生素停药与临床评估中定义的HAP或VAP患者的标准抗生素使用时间[109-111]。最近,一个大型的RCT [112在不同原因的危重病人中为HAP/VAP患者提供了数据。然而,在这些研究中,抗生素治疗的标准持续时间大大超过7-8天;在一项研究中,50%的标准病程人群使用抗生素治疗>14天[109],而在最近的研究中,抗生素治疗的中位时间为7天[112]。此外,在大多数情况下,这些研究排除了最初使用不适当抗生素治疗的患者和免疫功能严重受损的患者。
常规测定血清PCT可使抗生素治疗时间缩短3.2天,并可显著降低28天死亡率(4项随机对照试验,748名患者;或0.67),但住院死亡率无差异,尽管关于后一结果的数据有限[110]。肺炎患者的分辨率的失败,总复发,入住ICU和机械通气时间的持续时间数均在PCT引导停药战略和标准抗生素的持续时间组(轮廓12在补充材料)类似。However, intentional short duration therapy (7–8 days) was not routinely used in the standard duration group. One systematic review [113]包括五个随机对照研究和两个额外的最近的研究[111,114根据与在危重病人的不同的病状的标准抗生素的持续时间比较血清PCT水平评价抗生素停药。Pooled data showed similar trends, with a mean reduction of antibiotic duration of 2 days (five RCTs, 1.96 days). Mortality at 28 days was reduced in those patients managed according to PCT levels (four RCTs, 2347 patients; relative risk (RR) 0.84)), but no differences in hospital mortality were detected.
该指南小组认为,在抗生素持续时间相应减少可以通过遵守建议的治疗医院获得性肺炎和而不需要持续时间较长的危险因素(7-8天的治疗时间,可实现表3)。在这一人群中,常规血清PCT测量的预期益处将是最小的或为零,并在大多数情况下增加成本。
在免疫功能严重受损的患者,不适当的初始抗生素治疗和感染假单胞菌和其他非发酵菌,进行常规7-8天抗生素期间的安全证据是不太清楚。鉴于临床参数或CPIS评估成功的抗生素治疗的困难得分独自[115],指南小组认为,PCT的连续测量可以提供额外的客观数据,以补充那些7-8天适当治疗的安全性尚未得到证实的患者的临床标准(表3)。在所有这些情况下表3其中,持续时间短的治疗没有很好的研究(就像有对PCT研究排除和一般有例外的持续时间短的研究),建议治疗的个性化的持续时间,以及串行PCT测量是要考虑的一个因素。因为这些患者通常用抗生素较长课程处理,基于PCT停药可以导致成本降低,并二重感染较少选择。
最初不适当的抗生素治疗可能导致临床反应的延迟[94,113]。因此,连续的PCT水平可能有助于规划这些患者的治疗时间,但还没有得到验证,以决定抗生素治疗的开始。免疫功能严重受损患者接受适当抗生素治疗的最短时间未知,因为这些患者也被排除在HAP/VAP和严重脓毒症PCT试验的抗生素持续时间RCTs之外。
在尝试缩短抗生素疗程的过程中,最棘手的问题是7-8天的复发率比15天的复发率要高,尤其是对于假单胞菌及其他非发酵剂[87]。然而,59%的VAP患者在治疗8天后没有复发。连续PCT可能对鉴别这些病人有价值。推而广之,用次优抗生素治疗其他导致HAP/VAP的高耐药性细菌,如。CRE或不动杆菌属。二线剂如多粘菌素或替加环素,可以通过监视串行PCT水平进行优化。
其它生物标志物例如CRP可能是有用的,但更容易持续升高,由于在ICU群体中的非感染性炎性病症常见的。可用性测试的是使用于PCT替代首要考虑因素。
结果的相对重要性
考虑到已经接受短期抗生素治疗的患者的实验室价值的不确定性,该小组优先考虑了一种易于执行和廉价的测量方法,如减少低风险患者的抗生素使用时间,而不是常规的实验室测量。
问题7:在病人需要机械通气> 48 h,并缝合时的局部应用抗菌素(抗生素或洗必泰)的口咽(SOD)或口咽和肠道静脉注射抗生素(SDD)降低VAP发生的风险和/或改善病人的结果与标准治疗相比?(标准护理由医疗队按常规方式在ICU进行)
建议
该指南小组决定不发出关于使用洗必泰在需要机械通气患者进行选择性的口腔消毒(SOD),直到更多的安全性数据的获得,的建议因肺炎率可能减少,并可能增加的不清楚平衡在死亡率。(没有正式的建议。)
我们建议使用超氧化物歧化酶,但不是SDD,与抗生素抗性细菌和抗生素低功耗(其中在ICU低抗生素消费量<每日剂量每1000个参观日1000)的低利率设置。(弱推荐,证据质量低。)
注:虽然为低阻和高阻设定一个界限值是一个难题,但委员会认为5%的界限值是合理的。
口腔消毒用洗必泰
我们确定了最近的几项系统综述和一项网络荟萃分析,对口服氯己定与日常护理的使用进行了比较[110,116-120]。
在包括3630名患者在内的16个随机对照试验中,使用氯己定可显著减少下呼吸道感染,包括HAP和VAP (RR 0.73),但未显著增加死亡率(RR 1.13) [116]。有机械通气或ICU住院天数的平均持续时间没有显著差异。住宿和抗生素处方的医院长度的数据是有限的。在接受心脏手术的患者,洗必泰表现出类似的效果,与常规治疗相比,下呼吸道感染,包括HAP和VAP(RR 0.56)的减少。约死亡率数据非常有限,并没有表现出在这个分组的明显效果。机械通气或ICU住院时间的平均持续时间者为氯己定和常规护理组相似。非心脏手术的研究分析表明,氯己定是有关与VAP(RR 0.78)的发病率有所下降,但过多死亡(RR 1.13; 45多个每1000例),虽然没有达到统计学意义(在补充材料型材13)。
在17个总共2402名患者的随机对照试验中,除因短期机械通气而接受心脏手术的患者外,氯己定与VAP发生率显著降低和死亡率无显著增加相关[117]。同样,没有证据表明机械通气时间或ICU住院时间对预后有任何影响。
好处和危害
由于氯己定的作用类似于那些在以前的系统评价说明,但这些都不包含在相同的研究,由于纳入和排除标准的细微差别[118-120]。可能出现的超额死亡率洗必泰使用的协会也被认为在最近的网络荟萃分析[121]。对此的一种解释可能是吸入少量洗必泰引起的肺损伤,但与剂量和方案没有明确的关系[122]。
对于在这些研究中观察到的作用的不一致可能的解释可以包括在患者群体和差异评估结果的差异。在心脏手术的病人机械通气的持续时间通常要比非心脏手术的患者更短。心脏手术的病人的研究通常评估下呼吸道感染,而不仅仅是VAP,并且被排除在Cochrane系统评价[117]。在持续插管的患者中预防VAP可能比在拔管患者中预防术后感染更困难。
缺乏明确的放关于合适的剂量,方案和剂型的临床益处,并与洗必泰相关的死亡率可能增加,和不确定性之间的,从发展的建议,直到进一步的证据出现关于其有效性预防的方针面板。
结果的相对重要性
有没有在小组有关洗必泰在降低医院获得性肺炎,并与其使用有关的潜在风险的好处意见较大的差距。其结果是,不建议可以做。
资源利用
虽然我们没有确定任何使用氯己定的成本效益分析,但任何死亡风险的增加都会对医疗成本产生重大影响。
选择性口咽去污和选择性消化道去污
为了减少需要机械通气的患者感染并发症的发生率,提出了两种主要的抗生素预防方法:SDD和SOD。SDD包括口咽(作为膏体使用)和胃给药(通过鼻胃管)不可吸收的抗生素注射。抗生素。在SOD,局部抗生素膏施加到单独口咽。
我们确定了最近的几项系统综述和一项评估SOD或SDD有效性的网络荟萃分析[118-120,123,124]。
选择性口咽去污
三个随机对照试验用有限的样本大小(281名患者)相比,用局部不可吸收的抗生素来常规护理使用SOD的[118]。这些研究显示VAP的发生率显著降低(RR 0.27),在死亡率、机械通气时间或ICU住院时间方面无显著差异。
与此相反,SOD用四个随机对照试验(4266例)死亡率显著降低相比于常规护理和在一个网络的荟萃分析(OR 0.85)相关联121]。该系统评价包括大量群随机试验(轮廓14在补充材料)的结果[121]。
选择性消化道去污
SDD与外用不可吸收的抗生素在口咽和消化道的有效性注射。17个随机对照试验和4045名患者接受了抗生素治疗[125]。局部和全身使用抗生素的SDD与死亡率显著降低相关(RR 0.75),尽管一些临床试验包括未接受机械通气的患者。
死亡率的减少相较于常规护理(OR 0.73)被证实在15个随机对照试验(7839例)的网络荟萃分析[110]。本系统综述包括一项大型聚类随机试验的结果[126]。在荷兰进行的一项大型集群随机交叉试验评估了SOD、SDD或常规护理对死亡率和抗生素耐药性的影响[126]。该研究纳入了5939例预期插管时间为>48小时或预期ICU住院时间为>72小时的患者。SDD由注射。头孢噻肟和妥布霉素,粘菌素局部应用和两性霉素B在口咽和胃。SOD包括口咽应用不仅具有同样的抗生素。28天死亡率的调整比值比为0.83为SDD(35人死亡更少每1000名患者)和0.86 SOD(每1000名患者少29人死亡),与常规治疗是基准组。两种干预也减少的患者的数目与ICU菌血症或candidaemia中的至少一个情节,主要是由于金黄色葡萄球菌和葡萄糖非发酵革兰氏阴性物种(在补充材料简档15)126]。
SOD和SDD:耐药性的出现
抗生素耐药性的出现已经评估了SDD和SOD的两个随机和观察性研究ICU中[124]。Daneman等。[124],与对照组(其没有接收到干预)相比,SDD或SOD不与定居或感染的发病率与革兰氏阳性抗菌剂抗性病原体,包括MRSA(OR 1.46)一个显著差相关联或耐万古霉素肠球菌(OR 0.63)。
对选定抗生素耐药的革兰氏阴性菌的流行率在使用SDD检测不同抗生素后呈下降趋势。多粘菌素E、B和第三代头孢菌素的耐药杆菌明显减少。该研究包括随机临床试验,此外还有大型的聚类随机试验和非随机试验,因此不能排除选择偏差(补充材料中的15篇概要)[124]。
最近宏基因组接收来自SDD [患者方法和最近的一次试验与SOD比较SDD报道抗生素抗性基因的数目增加,尤其是基因赋予对氨基糖苷抗性,在肠道菌群127]。然而,这是否与SDD或SOD的使用直接相关尚未确定。
在前面的分析,O-ostdijk等。[128]看着所有的病人在他们的ICU的SDD对生态的影响,而不是简单地在病人的耐药率随机分配到SDD或SOD。Ťhis clinical trial was a cluster randomised crossover study with each unit using SDD, SOD or standard care for 6 months (with a 1-month wash-out/wash-in period between) in random order. The critically important aspect of this study is that the authors obtained prevalence of colonisation cultures from all patients in the ICU, not just those enrolled in the clinical trial. Approximately 70% of patients admitted during the study periods were expected to stay in the ICU for <48 h and were therefore excluded. These patients represent a previously unstudied population whose colonisation patterns may be affected by SDD. A recent retraction of the data of this meta-analysis [129降低死亡率,减少的住院时间,ICU获得菌血症和candidaemia率较低,和抗生素的革兰氏阴性菌的直肠滑架的发生率较低,但更明显的渐进:]在有利于SDD的次级结果报告的变化与SOD相比加大对氨基糖甙类耐药革兰阴性菌。看直肠定植,O-ostdijk等。[130联合SOD和标准护理期,发现其与头孢他啶耐药菌的患病率显著增加,从SDD前和SDD期间的5-6%增加到SDD后的15%。肠杆菌属属。似乎发挥最大的选择压力。耐头孢他啶分离呼吸道定植的流行SOD和SDD过程中也逐渐增多。在另一项研究中,粪便和肠道菌群被重要的修改或显著抑制(肠杆菌科)作为SDD的结果与SOD或护理标准相比[131]。在后续研究中,德小号见过等。[132]发现在接受过SDD或SOD的icu出院患者中,医院获得性感染的比例有升高的趋势。
好处和危害
大多数研究都是在国家和设置使用抗生素耐药性的低水平执行和研究结论主要适用于这些环境。在高级别抗生素耐药性的设置,SOD和SDD的有效性尚未评估。
在抗生素耐药水平较低的环境中,使用表面不可吸收抗生素的超氧化物歧化酶(SOD)和表面不可吸收抗生素的口咽和消化管给药的SDD注射。抗生素)可能与减少院内肺炎和死亡有关。抗生素使用对抗菌素耐药性的潜在影响尚不确定。考虑到这两种策略的临床益处相似,指导小组提倡使用SOD并避免补充注射。如SDD中的抗生素。需要强调的是,所有这些研究都是在VAP包没有常规应用的情况下进行的,而SOD和SDD对VAP包的增量效益在很大程度上是未知的。
指导委员会认识到,为低阻和高阻设置设置一个阈值是一个两难的选择,但5%的阈值似乎是合理的。
结果的相对重要性
面板放置在预防死亡,医院获得性肺炎和耐药性的出现类似值。
资源利用
最近的一项成本效益分析表明,两种SOD和SDD是节约成本,而且比常规治疗更有效的基础上,事后对5920名来自13个ICUs的交叉研究的患者进行了分析,这些ICUs均来自荷兰[133]。
摘要
在这些国际指南中,由ERS、ESICM、ESCMID和ALAT任命的专家小组为七个PICO问题提供了建议,这些问题涉及诊断、经验和确定的抗生素治疗,以及按照分级方法预防HAP和VAP (表格1)。
补充材料
补充材料
请注意:补充材料不是由编辑部编辑,因为它已经由作者提供的上传。
补充资料erj - 00582 - 2017 - _supplement_profiles
补充表ERJ-00582-2017_Supplement_Table_S1
披露的信息
补充材料
j . Chastreerj - 00582 - 2017 - _chastre
M. Kolleferj - 00582 - 2017 - _kollef
g .李低音部ERJ-00582-2017_Li_Bassi
硕士NiedermanERJ-00582-2017_Niederman
参考书籍TimsitERJ-00582-2017_Timsit
T.威尔特ERJ-00582-2017_Welte
R. WunderinkERJ-00582-2017_Wunderink
确认
我们要感谢Thomy冬妮娅(ERS方法论;伯尔尼,瑞士伯尔尼大学)为她的宝贵方法上的指导,和伊丽莎白桑丘(CIBERES,巴塞罗那,西班牙)对她的行政和秘书服务。
脚注
这篇文章有提供补充材料www.qdcxjkg.com
该文件于2017年7月得到ERS执行委员会、ESCMID和ALAT的认可,并于2017年8月得到ESICM的认可。
欧洲呼吸协会(ERS)发布的指南纳入了从当时可获得的最新研究的全188bet官网地址面和系统的文献综述中获得的数据。鼓励卫生专业人员在临床实践中考虑这些指南。然而,本指南提出的建议可能并不适用于所有情况。的个人责任卫生专业人员咨询其它来源的相关信息,做出适当的和准确的决策考虑到每个病人的健康状况和会商,病人和病人的护理员在适当的地方和/或必要的,和验证规则和条例适用于药品和设备的处方。
利益冲突:D. Rigau是欧洲呼吸协会的方法论专家。188bet官网地址所有其他披露可以在这篇文章旁边找到www.qdcxjkg.com
- 收到了二〇一七年三月二十日。
- 公认2017年6月13日。
- 版权©2017人队















