摘要
背景
出血性胸腔积液,尤其是右半胸,很少作为胰腺炎的唯一表现。
案例展示
本文报告一例16岁伊朗男孩胰腺炎的唯一表现为大量右侧出血性胸腔积液。患者转至伊朗南部主要医院Nemazee医院,右肩胸痛伴呼吸困难。他的胸部x光片显示大量右侧胸腔积液。胸膜液淀粉酶明显升高(8840 U/L),高于血清(3318 U/L)。腹部CT扫描显示胰腺头部约5·2cm的囊性结构,高度提示胰腺假性囊肿。胸腔积液在胸腔置管3周后消失,但未完全消失。经过这段时间的保守治疗后,另一次CT扫描显示假囊肿仍在胰头。因此,采用蘑菇植入法进行体外引流,患者住院40天后出院。胰腺炎的病因尚不清楚。
结论
出血性胸腔积液,尤其是右半胸发生时,应考虑胰腺炎。
案例展示
这名16岁的男孩来自伊朗南部法尔斯省的一个村庄,在入院前5个月左右出现左侧下腹(有时是上腹部)中度疼痛。三个月后疼痛消失了。但20天后,患者出现右肩及胸痛并伴有呼吸困难。这位病人严重的肩膀疼痛被一位认为是肌肉骨骼疼痛的医生处理不当。这名患者随后转到伊朗南部的主要医院涅马兹医院(Nemazee Hospital)。胸部x光显示巨大的右侧胸腔积液,胸腔穿刺术揭示出深红色血腥积液:淀粉酶:8840 U / L(血清淀粉酶:3318 U / L),蛋白质:2.5 mg / dL(血清白蛋白:4.1 mg / dL)、乳酸脱氢酶(LDH): 227 U / L(血清LDH: 335 U / L),细胞计数:590000 / mm3白细胞2500 / mm3 73%, 2%的淋巴细胞和6%的间皮的细胞。胸膜液抗酸染色为阴性3次。胸膜活检及胸膜液培养结果均为阴性。
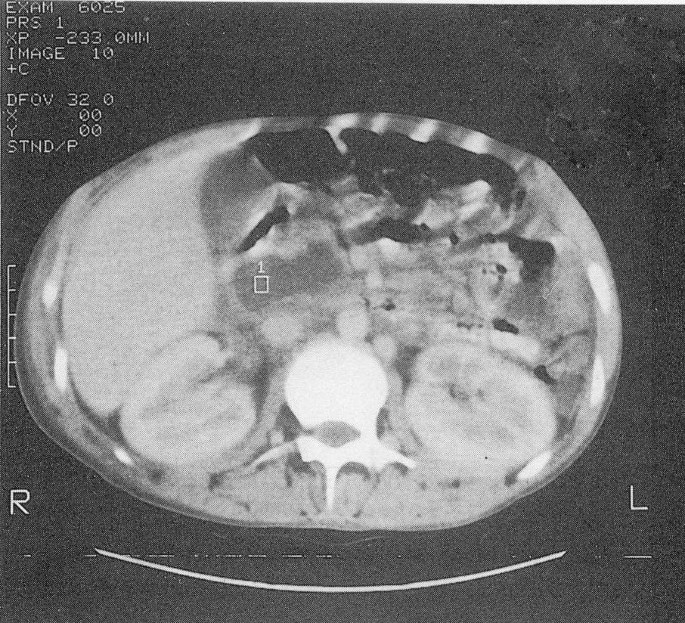
重要的外周血化验值如下:血红蛋白:9.2 g/dL;白细胞计数:7700/mm3;血小板数:421000 / mm3;平均红细胞体积:63.3 fl;平均红细胞血红蛋白:18.7·g;空腹血糖:96 mg/dL;乳酸脱氢酶:335 U/L (nl: 120-230 U/L);血清谷氨酰胺-草酰乙酸转移酶(SGOT):40 U/L;血清谷氨酰胺-丙酮酸转氨酶(SGPT): 15u /L;碱性磷酸酶:119u /L;总胆红素:0.4 mg/dL;直接胆红素:0.2 mg/dL;凝血酶原时间:13_(对照:13_);部分凝血活酶时间:50_(对照:35-45_); total calcium: 9.2 mg/dL; albumin: 4.1 mg/dL; triglyceride: 89 mg/dL (nl: 60–160 mg/dL); erythrocyte sedimentation rate (Westergen): 18 mm/hr; serum C-reactive protein: 12 mg/L (nl: <8 mg/L); serum fibrinogen: 215 mg/dL (nl: 200–400 mg/dL); fibrin split products: 9·克/毫升(问:< 10·g / mL)。胸膜液细胞学检查(3次)和支气管冲洗细胞学检查均为阴性。由于血清和胸膜液淀粉酶明显升高,在住院第8天插入胸管后2天进行了腹部CT扫描。成像显示胰腺头部约5×2cm的囊性结构,高度提示胰腺假性囊肿(图)。1)。此外,腹部超音波检查发现胰脏头部有一个小的分隔囊状结构,呈水肿状,提示急性胰腺炎有假性囊肿。胆道和胆囊没有任何胆囊病变,包括结石。患者无药物、酒精摄入史,无腹部外伤史。他的汗氯浓度为21 meq/L。
胸管置入3周,期间呼吸困难、胸痛等临床症状有所改善,但未完全改善。胸腔置管第1天引流量约为1500cc,但逐渐减少。经过这段时间的保守治疗后,另一次腹部CT扫描显示,在胰腺头部有一个3·4厘米的肿块,可能有假性囊肿。未见胰管扩张或胆总管扩张。因此,采用蘑菇植入法进行外置psendocyst引流。一个星期后,蘑菇被移除,因为没有看到排水。经过40天的住院治疗,病人终于出院了。胰腺炎的病因尚不清楚。
讨论
胸腔内肿瘤、外伤、出血或结核也可引起出血性胸腔积液[1]。右侧出血性胸腔积液作为胰腺炎的唯一表现是罕见的[1–4,6,7],尤其是20岁以下的非酒精性患者[2,3.]。出血性积液的假定致病机制包括经膈膜经淋巴管转移液体、膈膜假性囊肿穿孔和纵隔扩张[1]。几项研究表明,连接胰腺假性囊肿与胸膜腔的瘘口是胸腔积液的机制[4,7]。
虽然我们的研究不能确定胰腺炎的病因,但其他研究表明,胰腺酶活性极高的胸腔积液最常见于酒精性胰腺炎患者[5,8–10]。胰腺疾病引起的胸腔积液主要与淀粉酶水平的轻微升高有关。在胸膜液中,淀粉酶的含量非常高,这种情况很少见,只能通过胰腺假性囊肿破裂并穿孔进入胸膜腔来解释,如将胰腺液引流入胸膜腔[11]。对于升高的胸膜液淀粉酶,假性囊肿穿孔进入胸膜腔似乎是本例出血性胸腔积液的机制。淀粉酶升高引起出血性积液的其他原因包括创伤性食管破裂和胸内及其他肿瘤[1]。
在大多数情况下,胸腔积液与胰腺炎的体征和症状同时发生,但即使在急性腹痛症状消退后也可能发生。当临床表现以胸膜-肺症状为主,而胰腺状况完全或部分仍处于背景状态时,可能会遇到相当多的诊断问题[12]。通过检查胸膜液中淀粉酶的升高,可以做出早期和快速的诊断[2]。视觉方法如电脑断层扫描、超声波、内镜逆行胆总管造影(ERCP)也很有用[5]。
对于大量的胰腺性胸腔积液,胸管引流和伴发的胸膜炎保守治疗通常是有效的。如胸管引流失败,可考虑经皮穿刺引流腹腔假性囊肿[11]。
结论
当出血性胸腔积液发生时,尤其是与胸膜液淀粉酶水平升高同时发生时,应考虑胰腺炎。在这种情况下,诸如CT扫描、超声和ERCP等视觉检查方法是很有帮助的。对于大量的胰腺性胸腔积液,胸管引流和伴发的胸膜炎保守治疗通常是有效的。
喜欢竞争
没有宣布。
参考文献
-
1.
Raghu MB, Balasubraminian S, Balasubramanyam G:出血性胸腔积液:胰腺炎的唯一表现。《印度儿科杂志》1992年第59期:767-769页。
-
2.
Ramsdell CM, Muslow I:复发性胸膜积液伴复发性胰腺炎。南医J. 1973, 66: 1016-1018。
-
3.
Gupta D, Chakraborty KL, Gomber S,等:大量胰-胸膜积液——一种通常不被认识的实体。《印度儿科杂志》2001,68(9):883-5。
-
4.
慢性胰腺炎合并大量心包和右侧胸腔积液1例。胃肠醇Jpn. 1993, 28(5): 734-8。
-
5.
慢性胰脏胸腔积液。魏德雷。1998,51(3-4):190-5。
-
6.
Thandroyen FT, Samson RE, Keeton GR:出血性右胸腔积液合并慢性胰腺炎。王建平,刘建平,等,1984,65(23):933-934。
-
7.
慢性大量胰腺性胸腔积液。胸部:1984,85(4):497-501。
-
8.
内山T,铃木T,安达A,等:胰腺胸腔积液:日本113例报告与复习。杨振东。胃肠病学。1992,87(3):387-91。
-
9.
急性胰腺炎:大量胸腔积液2例报告。新加坡医学杂志1995,36(5):487-90。
-
10.
Gumaste V, Singh V, Dave P:胸腔积液在急性胰腺炎患者中的意义。杨振东。胃肠病学杂志。1992,87(7):871-4。
-
11.
Girbes ARJ, Postmus PE, Jansen W,等:有胸腔积液的酗酒者。欧尔雷普J. 1990, 3: 934-936。
-
12.
Svane S:胰腺炎伴发复发性出血性胸腔积液和嗜酸性粒细胞增多症。科学学报。1966,131:352-356。
出版前的历史
-
本文的预出版历史可在此浏览:http://www.biomedcentral.com/1471-2466/4/1/prepub
承认
作者感谢设拉子医学科学大学内科学副教授E. Mojtahedi博士的鼓励,以及作为病例报告介绍的患者给予我们发表病例报告的书面同意。
作者信息
额外的信息
作者的贡献
两位作者都积极参与了本文的构思、数据收集、解释和写作。
作者提交的原始图像文件
下面是作者提交的原始图片文件的链接。
权利和权限
关于这篇文章
引用这篇文章
因胰腺炎导致大量右侧出血性胸腔积液;一个案例报告。BMC Pulm地中海4,1 (2004)。https://doi.org/10.1186/1471-2466-4-1
收到了:
接受:
发表:
关键字
- 出血性胸腔积液
- 胰腺炎
- 导致