摘要
小儿肺动脉高压(PAH)与成人疾病有共同的特点,但也伴随着一些额外的疾病和挑战,需要独特的治疗方法。本文讨论了第六届世界肺动脉高压研讨会儿科工作组提出的PAH儿童护理的最新进展、持续挑战和不同方法。我们提供最新的定义,流行病学,分类,诊断和治疗儿科多环芳烃,并确定关键知识差距。儿童多环芳烃的几个特点包括新生儿多环芳烃的显著性,特别是在患有发育性肺病的足月儿中,以及儿童多环芳烃的新的遗传原因。本文介绍了心导管作为多环芳烃的诊断方法和血流动力学定义,包括急性血管反应性。更新了与先前分类系统的实用性相关的问题,以反映儿科特定的病因和多环芳烃的医疗和干预管理方法,包括Potts分流术。尽管缺乏多环芳烃靶向治疗的临床试验数据,但新出现的数据正在改进儿童靶向治疗的适当靶点的确定。这些数据可能会改善未来的临床试验设计,以提高儿科多环芳烃的疗效。
摘要
小儿肺动脉高压的现状及发展前景,特别强调分类,诊断和治疗的国家http://ow.ly/uVPo30mksOj网站
介绍
儿童肺动脉高压(PH)与不同的疾病,发病于任何年龄有关。在儿科PH病因的分布是,成年人有很大的不同,具有的特发性肺动脉高压(IPAH),先天性心脏疾病(PAH-CHD)和发育肺部疾病相关的肺动脉高压(PAH)更大的优势儿童。在病因,表现的差异和结果需要在孩子的独特方法。儿童的管理仍然是具有挑战性的,因为治疗长期依赖于基于证据的成人研究和儿科的专家的临床经验。虽然仍有缺乏有效性,配方,药代动力学,最佳剂量和治疗策略的数据,数据正在出现允许适当的治疗目标的定义和目标导向治疗的儿童。然而,随着PAH儿童正在有针对性的PAH药物以利治疗。我们提供最近的更新中,目前的定义,流行病学,分类,PAH患儿的诊断和治疗的概述,并确定基于从第六届世界学术研讨会肺动脉高压儿科工作组(WSPH)的讨论和建议,当前需要尼斯,法国(2018)。
定义
从历史上看,在孩子们的PH的定义一直在成年人一样,即平均肺动脉压(mPAP)≥25 mmHg。在正常胎儿循环中,PAP与全身压力相似,出生后迅速下降,在2-3个月大时达到与成人相似的水平。由于产后过渡期肺血流动力学的变异性,儿科的PH值定义为3个月后mPAP≥25 mmHg。在儿科PH,特别是与CHD相关的PH,建议使用肺血管阻力(PVR)作为体表面积(PVRI)的指标,以评估肺血管疾病(PVD)的存在,PVRI≥3 WU·m2。
第六届世界卫生大会建议修改成人PH的定义为mPAP公司>20毫米汞柱,并包括PVR≥3 WU识别毛细管前PH值。Whether or not the same findings of high normal or “borderline PH” with mPAP of 21–24 mmHg in subgroups of adult PH such as scleroderma, chronic obstructive pulmonary disease and interstitial lung disease is a risk factor for developing PAH and related morbidities in children as in adults will require further study [1]. 然而,为了能说一种通用的语言并促进从儿科到成人PH护理的过渡,儿科工作队选择了遵循新提出的成人PH定义,并鼓励进一步研究这些患者。建议使用PVR来评估第6次WSPH时的PVD已经包含在儿童PH的血流动力学评估中。儿科工作队进一步加强了对儿童PVR进行索引的必要性。
血管反应
在IPAH / PAH遗传(HPAH),急性血管扩张试验(AVT)建议,以确定谁是病人有可能发生与长期钙通道阻滞剂(CCB)疗法治疗有很好的长期预后。最近一段时间以来,积极的血管反应性被认为当与成人相比并指出儿童的具体反应标准与IPAH儿童更常见。然而,使用成人和儿童受试者IPAH相同的标准/ HPAH表明AVT反应的比例在这两个年龄组[相似2]。最近一项包括382名患者的大型研究显示,AVT在儿童中的执行和解释方式存在巨大差异,需要进行标准化[2]。对于成人,吸入10 - 80ppm的一氧化氮是首选的试剂,但是静脉注射依前列醇,静脉注射腺苷或吸入伊洛前列素可作为替代品。然而,对于后一种药物,儿童的最佳剂量尚未明确。正如最近报道的那样,的希特博恩criteria for positive AVT, as defined by a decrease in mPAP by at least 10 mmHg to a value of <40 mmHg with sustained cardiac output that is commonly used in adult IPAH/HPAH, have been shown to identify children who will show sustained benefit from CCB therapy(2,3.]。Positive AVT in subjects with mPAP <40 mmHg at baseline is defined by a drop of at least 10 mmHg without a fall in cardiac output.基于这些数据,建议对儿童AVT使用Sitbon标准。由于已有研究表明,只有一半的成年应答者对CCB治疗有长期的血流动力学和临床改善,因此需要密切的长期随访。
AVT能否预测CHD患儿静息期PAP和PVR升高与开放体腔-肺分流的可操作性?
在CHD-相关PH,AVT经常由于其他原因不是确定的潜在用途CCB治疗和预后的预测因子的执行,如图IPAH / HPAH。AVT也用于患者的PAH-CHD,并且因此潜在操作性[可逆和渐进PAH区分4]。然而,用于定义预测下手术矫正PAH和良好的长期预后的逆转了积极的响应AVT或特定的血流动力学指标的具体标准仍然缺乏。事实上,已经显示出超越到AVT的血流动力学响应等因素影响手术修复,包括年龄,心脏损伤,合并症的类型,休息和锻炼饱和度,以及临床病史后要与PAH逆转有关。在没有对血流动力学预测的健壮数据,目前指南建议为肺动脉高压的存在是基于专家意见CHD的可操作性标准。儿科专责小组同意对评估CHD-PAH操作性的一般性指导,但强调,PAH的存在增加PVR的缺损封堵的长期影响是未知(表1)。
在儿科PH流行病学和分类更新
小儿PH当前的流行病学数据主要来自注册表同伙衍生;结果他们被研究设计,物流和临床实践背后,这些登记的患者选择的范围影响。地理覆盖,转诊模式,纳入标准和疾病定义,可在登记册之间的差异,从而导致潜在的选择偏见可能会影响报告的发病率和患病率。持续的PH值在所有类别的估计发病率在报道每年每百万儿童4-10例的每百万20-40的情况下在欧洲(西班牙,荷兰)和每年每5-8万例儿童和患病率每百万26-33孩子在美国[5- - - - - -7]。荷兰一项全国性的流行病学研究,通过包括全国所有医院通过在15年期间与当地的儿科心脏病学数据库医院登记结合最小化潜在的偏见,报道的63.7儿童每百万儿童[PH的年发生率6]. 大多数儿童(3262名中的2845名)患有“暂时性”多环芳烃,他们要么是新生儿持续性PH值(PPHN),要么是可修复的心脏分流术缺陷。在剩下的儿童中,27%患有其他形式的多环芳烃(IPAH、PAH-CHD、与结缔组织病(CTD)和肺静脉阻塞病(PVOD)相关的多环芳烃),而相当一部分(34%)患有与发育性肺病相关的多环芳烃,包括支气管肺发育不良(BPD),先天性膈疝与先天性肺血管畸形[6]。
组1:多环芳烃
组1.2:HPAH
在成人多环芳烃中,在20-30%的儿科散发多环芳烃病例和70-80%的家族性多环芳烃病例中发现了与多环芳烃发病机制有关的基因突变。这些包括已知的突变,如inBMPR2(骨形态发生蛋白受体2型)和ACVRL1(活化素受体样激酶1)。然而,与成人PAH,小儿PAH不同的遗传结构比较,似乎富集TBX4和ACVRL1突变(10- - - - - -13]。儿童多环芳烃中的突变携带者是否具有与非携带者不同的表型或临床病程仍有待证实[11]。此外,小儿PAH经常与染色体和异常综合征,其中对PAH的基础机制一般是不确定的关联。在儿科PAH最近的基因组测序研究表明,新创新基因的变异可能解释了大约19%的儿科起病的IPAH病例。已知PAH基因突变在PAH-CHD中的流行率是有争议的,因为一些研究没有在这些患者中检测到PAH基因突变,而其他研究组已经确定BMPR2在患者的突变的缺陷的校正之后与PAH呈递[11,14],而最近的研究显示在变型SOX17与PAH-CHD相关联15]。还未在所有儿科PH进行基因检测常规,因为它可能会导致显著的心理影响,特别是在无症状个体,尤其是在不完全外显的设置。基因检测应该与遗传咨询专家在这一领域,这样的家庭前检测后都信息相结合。
PH和基因检测特别是在儿科的遗传需要进一步的工作,并应在专家中心与遗传咨询组中进行。
第1.3组:药物和毒素引起的多环芳烃
文献中曾报道过几例停药后即消失的多环芳烃的病例,提示用双氧嘧啶治疗的高胰岛素血症和低血糖新生儿需要超声心动图监测[16]。美国食品和药物管理局(FDA)在2015年发布了关于新生儿重氮氧化合物和多环芳烃的警告[17]。
集团1.4:相关PAH
1.4.1组:PAH与CTD相关
PAH-CTD儿童是罕见的,但与PAH相关的恶化通常是迅速的。PAH-CTD患者在PH诊所[0-4%发生5- - - - - -7,18- - - - - -21]。在389名患儿从CARRA注册表,16(4%)全身幼年型关节炎的跨国队列被诊断患有PAH [18]。最近的一项研究表明,在850名患有系统性红斑狼疮的儿童中,有2%的患者在诊断的前2年内被超声心动图诊断出多环芳烃,这些患有PH的患者大多无症状,在某些情况下,多环芳烃得到了解决或改善[19]。
组1.4.3:多环芳烃与门脉高压相关
肝病患者有两种明显的肺部血管并发症:肝肺综合征(HPS)和门肺高压(POPH)。尽管HPS的特征是肺血流量增加、PVR低和血氧不足,但POPH具有显著的肺血管重构,这对原位肝移植的结果产生了不利影响[23]。POPH似乎是在儿童中少见,案件0-2%的PH登记报道5,6,22,24]。
1.4.4组:先天性心脏病
组1.4.4 PAH包括患者简单可操作和不可操作CHD,subgrouped那些具有艾森生理学,那些具有PAH和左到右分流器,那些具有PAH被认为是附带其CHD和那些与术后/闭合缺陷。心脏或动脉分流相关联的这种分类为PAH自上次WSPH 2013分类没有变化[25]。先天性心脏病修复后的瞬时PH值为21.9 /百万,是儿童中最常见的PAH之一,仅次于新生儿的持续性肺动脉高压[6]。复杂的心脏疾病已分配给5.4组。
1.4.5:血吸虫病
血吸虫病在发达国家并不常见,而且缺乏针对儿童的PH值治疗的研究。
集团1.5:PAH长期应答者的CCB
在成人中,可以确定一组患有IPAH的儿童为AVT反应阳性,现将其归类为“多环芳烃对CCBs的长期反应”[25]。根据希本标准,这个亚群估计包括大约8-15%的IPAH患儿。
1.6组:多环芳烃伴明显的静脉/毛细血管(PVOD/PCH)受累
PAH与静脉/毛细血管的明显特征(PVOD /肺毛细血管haemangiomatosis(PCH))在儿童的参与似乎是罕见的。PVOD和/或PCH被诊断为PAH的0.7-2%的病例在西班牙,荷兰和TOPP登记[5,6,26]。该EIF2AK4(真核翻译起始因子2α激酶4)基因突变在法国[诊断为PVOD儿童的三分之二存在11]。
组1.7:新生儿综合征的持久性PH
PPHN是短暂的PAH的最常见原因(每年每百万儿童30.1案件),并可以在频率上增加[7]。在之前吸入一氧化氮治疗时代,PPHN发生2每1000约活产儿[27]. 相比之下,2003年至2012年间,登记在册的12 954名极低出生体重儿中的PPHN患病率为8.1%(95%CI为7.7-8.6%),呈逐年上升趋势,部分原因是极低出生体重儿的存活率增加以及对PPHN的认识不断提高。PPHN新生儿的比例与孕周成反比,22-24周出生的婴儿发病率为18.5%(15.2-22.4%),而27周出生的婴儿发病率为4.4%(3.8-5.2%)[28]。目前WSPH儿科工作组强调,PPHN与多种相关疾病综合征(表2)。虽然起源于多种因素,最近的流行病学研究表明,PPHN与产前活动,包括先兆子痫,绒毛膜羊膜炎和其他围产后事件有关,导致异常的肺血管生长和功能,或许在以后增加对PAH风险生活[26]。
第2组:PH由于左心脏疾病
很少流行病学数据都可以对儿童这一条件;然而,左室舒张功能不全和心肌受损的表现可以在不同的设置,包括PPHN,BPD和鼎晖有助于PH的严重程度。先天性心脏左流入/流出障碍物与CHD儿童常见的,并且结果是依赖于病因和梗阻发生在肺血管发育阶段。肺静脉狭窄,其预后极差,可在过程复杂化,并正在成为持续的PH的一个重要原因,尤其是前早产儿与BPD [设置29- - - - - -32]。表3显示先天性毛细血管后阻塞性病变,儿童期最常见,现归类为2.4组
第3组:PH因肺部疾病和/或缺氧
第3.5组:发育性肺疾病
这一类包括一个重要的和越来越多被承认的比例的儿童PH. BPD是一种常见的发育障碍的早产儿,其特征是肺泡和血管的生长和成熟受损。过去的登记资料报告说,10-12%的PH值儿童患有肺部疾病,其中BPD是最常见的疾病[26,33]。如前所述,这可能是由于注册登记的偏差导致的频率代表性不足。荷兰流行病学研究显示,34%的持续PH值患者患有发展性肺部疾病。重度BPD和PH的发病率和患病率随着23 - 26周早产儿存活率的增加而增加。在未来的研究中,PH值在7天的年龄是出现在42%的早产儿(出生体重500 - 1250克),与PH值(在36周纠正年龄)14%,更糟糕的桶的严重性,不再需要机械通气新生儿重症监护室住院,和更高的死亡率(34,35]。在与孩子们BPD,PH可以与呼吸和PH-靶向药物治疗一段时间解决;然而,即使是在表面活性剂时代BPD婴儿的发病率和PH的死亡率仍然很高。Recent meta-analyses found that the presence of PH in premature born infants was strongly associated with mortality (risk ratio 4.7) with an accumulative estimated mortality rate of 16% prior to discharge and of 40% during the first 2 years of life. However, the same meta-analyses identified that most reports have studied selected patient populations, and accurate estimates of incidence and prevalence rates later in life are lacking [36]。没有试验尚未进行正式评估特定PH-疗法与BPD儿童的影响。
表4提供共享发育血管干扰的共同特征的发育肺部疾病的摘要。
第5组:PH不清和/或多因素机制
5.4组:复杂冠心病
这一组包括血液病,全身性代谢紊乱,他人和复杂CHD。为儿童年龄组的具体利益是与肺血管先天性异常,如节段性疾病,单心室生理和弯刀综合症(相关的复杂心脏疾病表5)。PH在这些设置是非常困难的定义或分类[37]。在2013年5 WSPH广泛讨论之后,儿科专责小组同意与其他形式的PH的[比较了几种异常差分肺血流量进行分类的“分段PH”类别下,说明这些实体的独特性质38,39]。
在目前的第6 WSPH,儿科工作队还考虑包括患者单心室生理学为代表另一个困难群体界定;这组不断提高,代表的受试者在PVD主要医疗中心一个显著比例。在不同阶段这些患者可能具有增加或减少肺血流量,并且当它们到达适合Fontan手术或总的Cavo肺连接的年龄这些受试者具有可变程度的PVD和支气管肺络。随后,与丰唐循环相关的慢性非搏动肺循环可能诱导PVD的一个非常具体的形式,是不相似的PVD与PH有关的其它疾病〔40]。Patients with Fontan circulation do not usually fulfil the definition of PH with mPAP >20–25 mmHg and, accordingly, these patients were previously excluded from the official WSPH classification. Nevertheless, these patients develop PVD that markedly impacts survival and, according to the Paediatric Task Force, PVD in the setting of single ventricle physiology deserves inclusion and has been classified with other forms of group 5 PH. The nature and mechanisms underlying the pathobiology of PVD in this setting urgently require further investigation.
在这些复杂的CHD类别(组5.4),PH值的一般定义是不够的,应该进行定制。目前,没有足够的数据显示,靶向治疗是安全和有效的在这一人群中,还需要进一步研究(41,42]。
儿科临床分类的其他特殊考虑
WSPH对PH值的分类最初是为有PH值的成年人设计的。临床分类的基本原理包括加强临床实践的能力,包括增强诊断和管理策略,以及帮助为优先实验室、转化和流行病学研究问题提供指导。此外,改进分类系统的目标包括需要明确疾病表型,鼓励对病因和疾病病理生物学的新思考,增强诊断评估,改善表型和治疗反应性的相关性,以及加强临床试验设计。
虽然作为分类由WSPH PH的主要类别都被证明是新生儿和儿童也是有帮助的,也有应该考虑提高自己在这些特定年龄组效用持久和重要空白。
在2013年,第一个WSPH儿科工作组认为,常见的分类对成人和儿童是首选,因为儿童被诊断为新生儿通过青少年时代PH值范围现在存活到成年,这样的分类将促进从儿科过渡到成人服务。然后,他们提出了几项修改,以突出儿科疾病的各个方面,并在现有分类的核心范围内更好地处理儿科PH的具体特征。这些修改包括PPHN作为一个子类的名称在组1障碍,更详细的分类冠心病的多环芳烃的先天性左心流入和流出道组2,和引进“发育肺部疾病”组的类别“节段PH值”集团的3和5。
在2018年,WSPH儿科工作组的目标是在WSPH临床分类中进一步捕捉特定的儿科特征,同时保留Simonneau等。(25在的这个问题欧洲呼吸杂志。他们建议对这些组进行进一步的细化,如前面小节所述,包括单独指定导致毛细血管后PH值(2.4组)、发育性肺疾病(3.5组)、其他肺动脉阻塞(4.2组)和复杂冠心病(5.4组)的先天性/获得性心血管疾病。
最近的观测数据儿科揭示了“老”的孩子,PAH,尽管具体差异,股价与成年PAH许多共同的特征。然而,在新生儿PH呈现通常与发育血管异常和响应相关联,并且在目前的分类分配给具有肺部疾病和/或缺氧有关组3的pH值。这些PVDS是很多成人PH少可比性,因为pH值对未成熟的影响,患肺癌被认为是主要因素不可或缺的表现,诊断,治疗反应和结果,无论短期和长期的。很显然,虽然儿童和成人的PH共同特点,病因,流行病学和新生儿和儿科PVD的表现显著应与成人不同。一个儿童PH的显着特点是发展中国家胎儿,新生儿和儿科的肺循环的损伤[43]。另一个显着特点是具有染色体,基因和异常综合征(11-52%),以及表型的关联的关联频繁可能导致高达PH的多因素的原因,以例[33%5,44]。
因此,目前的WSPH儿科工作组建议将发育性(血管性)肺疾患列为PH 3组(3.5组)的一个特殊亚类。除了在BPD和CDH等疾病中认识到的PVD和PH值的频率和重要性外,这一类别还包括一个快速扩大的新认识的遗传性发育性肺疾病列表,包括表面活性物质异常、肺间质糖生成、肺泡毛细血管发育异常、TBX4突变和其他人(表4)。
儿科PVDS往往患有多种并发症,可能有助于PH的严重程度,并强行总体结果有关。如所讨论的,小儿PH出现的遗传背景以从成年PH的不同,和伴随的遗传性疾病,综合征和生长异常是与PH儿童频繁。无论这些后者应被视为有因果关系,疾病改性剂或无辜的旁观者往往并不清楚。因此,PH和合并症的结果效果评估孩子的准确分型仍是在任何分类至关重要。
唐氏综合症
在儿童PH warranting进一步关注合并症的复杂的角色示例是唐氏综合症。这儿科工作组讨论的新生儿,婴儿和儿童患有唐氏综合症的独特的临床表型,和PH此组中筛选的潜在作用。
唐氏综合征或21三体,与显著心血管和肺部发病率和死亡率在儿童,包括PH,慢性低氧血症和复发性呼吸系统疾病有关。患有唐氏综合症的新生儿有发生在出生时严重PPHN的高风险,往往有更积极的PVD继发于冠心病或气道阻塞比DO科目没有唐氏综合症。机制,提高婴幼儿的敏感性患有唐氏综合征的发展恶化PH和心肺疾病被完全理解。过去的研究表明,婴儿患有唐氏综合征的垂死可以具有肺发育不全的证据通过降低alveolarisation,外周肺囊肿和双毛细血管网的持久性[所证明45]. 这些早期肺发育停滞的异常可能有助于唐氏综合征患者更易患更严重的心血管和呼吸系统疾病。尽管肺和肺血管发育异常的机制尚不清楚,但最近的研究表明,21号染色体上存在三个抗血管生成(抗血管内皮生长因子)基因,每个基因都在人胎儿和婴儿肺组织中过表达,包括内皮抑素,RCAN-1(钙调神经磷酸酶-1的调节因子)和β-淀粉样肽。实验上,血管生成信号的早期中断降低了血管生长,增加了PH值的风险,也损害了远端肺泡的生长[46,47]。总体来看,这些实验室和临床研究结果表明,患有唐氏综合症的对象是高度敏感的下降肺血管和肺泡的增长,这可能会增加对PH和肺发育不良的风险。受损的肺血管生长可能会增加对环境刺激,如血液动力应力,特别是与相关联的CHD,间歇性或阻塞性呼吸暂停或肺部疾病,病毒感染,抽吸和其它因素持续缺氧的危险,在患有唐氏受试者以诱导更加快PH症状比其他人。因此,唐氏综合症的遗传后果可与肺血管和肺泡生长的破坏被链接,这表明唐氏综合征代表一个“发育肺病”。目前的WSPH儿科工作组一致认为,与唐氏综合征相关的PH值的表型是可变的,并不普遍适用于一个单独的分类组,但在没有冠心病的情况下,唐氏综合征儿童将被归类为3组(1组或2组)。
小儿PH的诊断
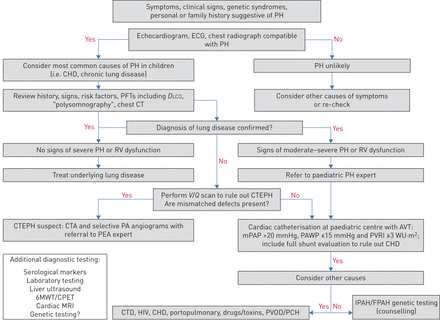
由于PH的病因是非常多样的,有条不紊的和全面的诊断方法是至关重要的达到准确的诊断和治疗方案。此外,IPAH是诊断为“每排斥”,并且可以通过排除PH的已知原因只能制成。尽管如此,最近的登记表明,大多数孩子不经历一次彻底的评估[48]。一个更新的综合儿科诊断算法显示在图1。特殊情况下,可能诱发肺动脉高压的发展,应予以考虑。
诊断算法儿童肺动脉高压(PH)。CHD:先天性心脏疾病;PFT:肺功能测试;DLCO:扩散肺一氧化碳的能力;CT:计算机断层摄影;RV:右室;V/问:通气/灌注;CTEPH:慢性血栓栓塞PH值;CTA: CT血管造影术;PA:肺动脉;豌豆:肺部动脉内膜切除术;AVT:急性血管舒张试验;mPAP:平均肺动脉压;肺动脉楔压;PVRI:肺血管阻力指数;吴:木单位; 6MWT: 6-min walk test; CPET: cardiopulmonary exercise test; MRI: magnetic resonance imaging; CTD: connective tissue disease; PVOD: pulmonary veno-occlusive disease; PCH: pulmonary capillary haemangiomatosis; IPAH/FPAH: idiopathic/familial pulmonary arterial hypertension.
右心catheterisation
儿科特别工作组讨论了关于右心导管插入术(RHC)在确认儿童PH或PAH诊断方面的风险和益处的几个问题,以及哪些儿童在RHC期间发生不良事件的风险最高。
RHC仍然是最终诊断多环芳烃、进行AVT和为风险分层提供有用数据的黄金标准。这种必要性应与相关风险相平衡。据报道,与PH值相关的RHC的主要并发症为1-3%,通常与临床条件和年龄有关(新生儿和幼儿)[49- - - - - -52]。其结果是,在儿童PAH心脏导管强烈建议使用的策略,以防止这些潜在的并发症,并具有管理并发症,包括与积极的干预措施PH危机如体外生命支持(ECLS)的能力,有经验的儿科PH中心进行。在极少数情况下,孩子可能是太恶心安全地进行心导管(例如在这些病例中,当多环芳烃的可疑程度高且非侵入性成像高度支持时,应首先稳定下来,并在仔细观察下谨慎地开始适当的PH治疗,通常是在重症监护病房。当病人的病情得到充分稳定后,RHC可以更安全地进行。应该尽一切努力使患有IPAH/HPAH的儿童安全地进行RHC和AVT,以便确定他们是否对血管反应性检测有强烈的反应并能从CCB治疗中获益。对于那些反应强烈但心功能差的患者,除非功能得到改善,否则不会使用CCB。
在与孩子们PH重复心导管适应证没有明确定义,但有治疗效果的评价,临床恶化,早期疾病进展的检测,肺移植和预后的预测上市。它,然而,没有显示出无论是在血液动力学参数的变化与临床预后的变化有关,因此这些参数不符合要求的,作为既定的治疗目标。
治疗策略和临床终点
目前,针对儿童多环芳烃的治疗,提出了一种以目标为导向的治疗策略。尽管儿科多环芳烃缺乏有效的治疗目标,但针对儿童多环芳烃提出了各种治疗指南,主要基于专家意见[53- - - - - -56]。这些意见明显缺乏共识,导致报告的儿科治疗建议存在重大差异,这强调了证据的必要性。
2013年,第五WSPH儿科工作小组总结儿童较高风险的决定因素,其中包括右心室衰竭的临床证据,进展的症状,晕厥,未能茁壮成长,FC III或IV,显著升高或脑利钠肽(BNP)水平上升,超声心动图严重的右心室扩大或功能障碍的迹象,心包积液,血流动力学参数如mPAP/平均系统动脉压(mSAP)比值>0.75,平均右房压(mRAP) >10 mmHg, PVRI >20 WU·m2(54]。最近的系统回顾和荟萃分析得出结论,FC,氨基端pro-BNP(中位数水平以上病人)/ BNP mRAP, PVRI,心脏指数和急性血管舒张反应一致报告,有用的预后因素评估儿科PAH的长期结果,从而可用于初步危险分层,因此纳入建议和指南(57,58]。
然而,具有预后能力的参数并不一定适合作为治疗目标。治疗目标是有临床意义的参数,反映患者的感觉或功能,因此可以作为治疗的目标,或应该是生存的替代品。根据定义,生存代用品是与生存有很强相关性的参数,可以通过治疗改变,而这种改变应该表明疾病恶化或改善,应该是长期结果的预测。
WHO FC,与PAH儿童和指示子女的感受和功能使用,已被证明是也无移植生存的一个强有力的预测。此外,WHO FC最近已在儿科PAH证明是关系到生存。作为这样的替代WHO FC资格作为治疗目标,尽管它的是一个潜在的主观评价的缺点(53]。专为儿童设计的功能类在2011年提出,但仍受到合并症认为由于其复杂性和影响力,因此还没有达到广泛应用[59,60]。
与PAH成人6分钟步行测试(6MWT)已被用于证明药物的疗效。虽然它作为替代终点为后期成果的能力是值得商榷的,在6MWT可作为儿科患者(6岁以上儿童)的治疗目标(61,62]。不幸的是,年龄更小的孩子无法可靠地完成测试,这使得在对所有年龄范围的儿童的研究中,这是一个次优的主要终点。心肺运动测试(CPET)在发展技能和儿科参考价值方面要求更高,缺乏与结果相关的CPET [63]。
超声心动图似乎是监测儿童ph治疗效果的一种明显工具。它提供了心脏的功能和结构评估以及肺血流动力学的估计,可广泛应用,无创,儿童耐受性好。不幸的是,超声心动图也受制于重要的操作员和判读可变性[64]。在数个超声心动图变量已被建议作为儿科PAH结果的预测,今天只有三尖瓣环平面收缩漂移(TAPSE)已经显示出与改善生存在治疗过程中密切相关,表明其潜在效用为治疗目标(53]。新的超声心动图方法评价右心室功能(三维超声心动图、应变和应变率和右心室搏功)和磁共振成像(MRI)的评估右心室容积和功能都很有希望,但在儿科人口需要更多的数据来确定这些技术对于建立预测价值的价值或代孕临床结果(65,66]。
除了右心室功能,右心室肺血管耦合反映右心室后负荷,并且被认为是用于心血管状态的重要措施,从而在患者预后PH。MRI和超声心动图是无创监测该耦合器状态的潜在候选人。
在心室动脉耦合的肺动脉侧,肺动脉刚度参数正在获得利益在PAH的预后指标。近日,肺血管硬度指标已显示出预测的先进PAH和死亡率的发展在儿童PVD [67- - - - - -71]。
血清标志物具有相对容易获得外周血和几个生物标志物的优势已经在儿科PAH进行了研究。两种血清标志物已被反复证明在儿科PAH预后能力:NT-proBNP水平和尿酸。最近的一项荟萃分析证实,NT-proBNP的强烈和一致的带瘤生存患儿肺动脉高压相关,因而可用于在这一人群中的危险分层。然而,要作为处理目标或临床终点,生物标志物应代表疾病过程及其演变,这常常是难以证明的。然而,治疗后开始变化,NT-proBNP水平,最近证明是预测用于儿科PAH生存,这表明NT-proBNP的资格作为治疗目标[72,73]。基线尿酸水平曾被证明与儿科多环芳烃的生存相关[74]。最近,它表明尿酸水平在儿童PAH随时间的发展相关因素与预后[75]。这些发现表明,尿酸不仅可以预测基线的结果,还可以预测多环芳烃病程的结果,因此也可以作为治疗目标。
最近,临床恶化已被引入作为复合终点用于与PAH成人大的随机对照试验(RCT)。的临床恶化部件包括明确的事件,如死亡或肺移植,其被结合较软的事件,包括住院,需要额外的治疗和功能恶化。使用的临床恶化作为终点已经结合PAH和软临床恶化终点部件成人被验证被证明是用于随后的死亡率高度预测。死亡,肺移植,非选择性PAH相关的住院治疗,包括住院治疗心房septostomies,起始:这些结果现在已经在儿科PAH人群使用临床恶化成分转载静脉注射前列腺素和功能恶化(WHO FC恶化,≥15%降低或两者同时发生)[76]。此外,本研究还表明,儿科多环芳烃的临床恶化发生率很高,这表明临床恶化可能是未来儿科试验的一个合适终点。
监测日常体育活动也被建议作为评估儿童功能能力的另一种工具。最近一项使用三轴加速度测量法对29名多环肺动脉高压儿童和60名对照组进行的试点研究表明,多环肺动脉高压儿童的体育活动明显减少,加速度计的输出与临床疾病严重程度标记物和预测结果相关[77]。目前正在进行更大规模的研究,以验证加速测量输出作为儿科多环芳烃临床试验的有临床意义的终点。
综上所述,新兴儿科数据提供了越来越多的证据和支持,于2013年由WSPH儿科工作组提出的危险分层模型,与2018年例如一些小的修改,晕厥的预后意义无法得到证实,因此被质疑作为不良后果的高风险因素。重要的是,即将到来的证据表明,儿童PAH追求低风险配置文件使用该WSPH儿科风险评估工具也可以被用来作为治疗目标,因为最近有人建议在成人[78- - - - - -80]。
更新儿科处理算法
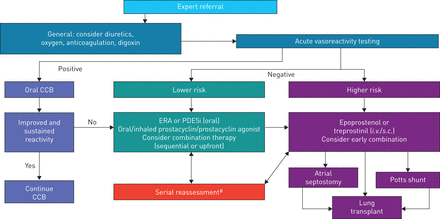
患儿PAH的预后由于新的治疗药物和积极的治疗策略,在过去十年有所改善。然而,在儿童中的使用有针对性的肺PAH治疗几乎完全基于来自儿科患者的临床试验从成人研究经验和数据,而不是证据。由于复杂的病因,并与孩子们PAH相对缺乏数据,适当的治疗选择仍然困难。我们建议根据专家意见的强度务实的处理算法,是最适合与IPAH儿童(图2)。治疗的最终目标应该是改善生存,并促进童年的正常活动没有自我限制。
儿科特发性/家族性肺动脉高压治疗算法。CCB:钙通道阻滞剂;年代:内皮素受体激动剂;PDE5i: 5型磷酸二酯酶抑制剂。#:变质或不符合治疗目标。
与利尿剂,氧,抗凝和地高辛背景治疗应在个人基础上加以考虑。应小心不要过分降低血容量由于右心室的前负荷的依赖。以下为PH的所有原因的全面评估,AVT建议,以帮助确定治疗。
在以积极的响应AVT儿童,口腔城市商业银行可以启动[2- - - - - -4]。在具有持续改进的响应孩子,城市商业银行可以继续,但患者可能会下降,需要重复评估和额外的治疗[81]。临床经验表明,这些孩子留在城市商业银行中除了有针对性的PAH治疗。对于有负AVT反应或与失败或者非持续响应CCB的孩子的孩子,危险分层应确定额外的治疗(表6)。虽然较低或较高的风险标准的具体数量来驱动治疗选择还没有已知的,任一较大比例应被视为理由疗法。正如在成年患者中,儿童高风险的决定因素包括右心功能不全的临床证据,症状,WHO FC III或IV,显著上升或进展上升BNP / NT-proBNP水平,严重的右心室扩大或功能障碍和心包积液。该预测高风险的其他血液动力学参数包括肺动脉压/ MSAP比> 0.7582], mRAP > 10mmhg, PVRI > 20wu·m2(83]。其他高风险的参数包括无法茁壮成长。在具有负急性血管反应性反应和风险较低的孩子,建议口服单药治疗开始。选择的治疗是内皮素受体拮抗剂(波生坦[83- - - - - -90],安布里森坦[91,92])或5型磷酸二酯酶(PDE5)抑制剂(西地那非[93- - - - - -100],他达拉非[101,102]).
谁在任内皮素受体拮抗剂或PDE5抑制剂恶化孩子可能会受益于早期考虑组合治疗(附加或上前方)的。如果孩子保持在低风险的类别,除了吸入前列环素(伊洛前列素[103- - - - - -106],treprostinil [107背景治疗可能是有益的。重要的是要强调持续重复评估的重要性,疾病的进展,在儿童的任何这些治疗。在高危儿童中,开始静脉注射依前列醇[108,109]或曲前列素[110]应予以充分考虑。使用经验南卡罗来纳州。曲前列环素的儿童,以及增加[111- - - - - -113]。对于具有高危特征的患儿,早期考虑肺移植和介入姑息性桥是非常重要的。
介入姑息桥梁
心房septostomy
儿童IPAH房间隔造口术已被用于治疗晕厥、提高心输出量和全身携氧能力,特别是在不易获得PH靶向药物的国家或难以进行药物治疗的IPAH国家,或作为肺移植的桥梁[114]。房间隔造口术改善症状,小儿PAH的生活质量,并且可以作为一个桥梁,肺移植[56]。有经验的中心似乎是安全的,一项研究报告了肺移植无和重复球囊房间隔造口术(BAS)无术后30天、1年和5年生存率分别为87%、61%和32% [115]。
然而,在大多数情况下,BNP水平不BAS后发生变化,因此很可能是波茨分流的创建(见下节),最终可能是首选的方法,由对比BAS它卸载肺血管床,还有右心室与保存氧合上身,包括冠状动脉和脑血管。Relative contraindications for atrial septostomy include 1) mRAP >20 mmHg, 2) resting arterial oxygen saturation <90%, 3) severe right ventricular failure and 4) patients with impending death.
房间隔造口可与尽管最佳药物治疗PAH恶化的孩子可以考虑,但应与风险增加后期阶段之前予以考虑。房间隔造口患者可以WHO FC III和IV的症状和联合药物治疗复发性晕厥,姑息桥移植加以考虑,增加了机会,为生存而等待供体器官。
反向波茨分流术
儿科工作组还讨论了逆转的Potts分流是否应给予严重IPAH / HPAH孩子谁是内科治疗无效。
手术造成姑息逆转波茨分流(左肺动脉到降主动脉)已经被描述为重症患儿suprasystemic IPAH [新选项56,116]。这种手术意味着创造左肺动脉与降主动脉之间的连接,允许右至左分流,类似于动脉导管未闭相关艾森曼格综合征患者。使用的一个颠倒房间隔造口相比,它提供了高的氧饱和血液到冠状动脉和中枢神经系统,并且仅使下半身的去饱和在suprasystemic PH帕兹分流被认为是有利的。另一个好处源于通过在收缩期右心室压力过载的救济其血流动力学效应,并且部分,同样在舒张,随后有还原与在收缩期和舒张期左室的改进朝左心室室间隔移性能。决胜通过波茨分流,如果过大,与心肌和脑供给不足降低肺灌注和下半身极度饱和,随后,应尽量避免。该过程可以在患者的suprasystemic PH耐火于任何医学治疗,包括联合治疗呈现与WHO FC IV症状加以考虑。
公布的最大系列包括24名儿童药物难治性PAH,其中永久波茨分流创建(19外科左肺动脉,降主动脉,六通过持久性动脉导管支架植入)117]。六名病人经历了严重的术后并发症,有三个相关的低心排血量早期死亡。一个fter a median follow-up of 2.1 years, the 21 survivors showed persistent improvement in functional capacities and none of the patients had syncope or overt right ventricular failure [76]。这些有利的长期结果表明,至少在选定的病例中,创建Potts分流器可能是一种有价值的替代方法,或可作为双侧肺移植的桥梁。
最近,多个病例系列论证了单纯以导管为基础实施左肺动脉与降主动脉连接的可行性[118]。最巧妙的方法显然是在仍然持续的专利动脉导管未闭支架,这是不是在婴幼儿经常存在的植入。这个过程是与导管相关的循环CHD建立的方法,可以用相当低的围手术在有经验的中心风险来确定。介入新创从左肺动脉或降主动脉侧用覆膜支架建立左肺动脉-降主动脉连接[119]已被证明是可行的,但目前必须考虑患者的终末期PAH谁是太恶心仅在程序精于执行此过程接受手术和高风险的操作。年代ALNA等. [120]小说成功的方法来描述Potts并联在一个年轻的成年人使用单向IPAH装有阀的从主肺动脉分流到降主动脉,已防止回流的优势在主动脉当人民行动党subsystemic和舒张。这是否会被证明是一种可取的方法还有待观察。目前的WSPH儿科工作小组决定将Potts分流术纳入治疗方案中,但同时也警告说,该分流术仅适用于在有专业知识的中心进行手术的特定患者,包括ECLS备份(图2)。这是否优于房间隔造口术还需要进一步的经验和研究。
临床试验设计
儿科工作小组进一步讨论了我们是否可以在临床试验设计中开发新的儿科特异性临床终点。
Our understanding of the pathobiology and treatment of children with PH has improved considerably during the past 20 years, but treatment is still based on clinical trial evidence of efficacy from clinical trial data in adults, individual clinical experience, registry data, short-term trials and open-label studies. RCTs have not been conducted. Clinical trials in adults are most helpful when conducted on the most homogeneous, “purest” form of the disease,即我的读音是IPAH,但是这种情况在儿童中很少见。生长发育需要持续的激素和代谢变化,因此有必要进行与年龄相关的研究,了解其对长期结果的影响至关重要,而终点的选择是困难的[121]. 欧洲药品管理局(EMA)和美国FDA都要求进行随机对照试验,但EMA强调了药物动力学和安全性研究的必要性,这些研究在某些情况下已经完成,而美国FDA则试图将疗效证据的临床终点包括在内。相关的临床终点包括死亡、移植和住院治疗,以及确定孩子的感受。传统的成人评估方法,如6MWT,显然不适用于幼儿。儿童的潜在替代终点包括体重、超声心动图、生物标记物(主要是NT-proBNP)、MRI和运动测试。这些可能性都没有得到充分验证。血流动力学评估似乎不是一个合适的终点,因为有伦理考虑,而且序列研究不知道与长期结果有关。招募、保留和评价不断成熟的少数儿童群体是一项相当大的挑战。
但是,由于第五WSPH,儿科特定生物标志物,如功能分类,TAPSE和NT-proBNP,生长和复合临床终点已经被评估。TAPSE,NT-proBNP和WHO FC鉴定无移植存活率在70名儿童与PAH [53]。体重身高也被确定为临床终点[122]。巴拿马“小儿功能类”与预后密切相关[60]。的临床的复合终点恶化组成死亡,肺移植和肠胃外的前列腺素治疗开始的鉴定[53,76]。一种新颖的方法来治疗功效或疾病进展的临床评估可以是使用家用的加速度计和先导研究表明,存在与对照组[比较与PAH儿童自发运动量的差77]。因此,具体的儿科临床终点和试验设计的发展。
结论
尽管有许多独特的特征,与PH儿童往往评估,并根据成人PH指导管理。该电流WSPH儿科工作组有机会进一步凸显一些与PH儿童和成人之间的固有差异,在儿科PH新的发现,因为在2013年第5次会议WSPH,并开发额外的电流儿科具体建议。电流2018第六WSPH分类包含有发育肺部疾病,如BPD和CDH,复杂CHD,和新的突变的儿童的不断增长的人口。儿科工作组在儿童解决的新定义PAH和AVT,一种新型的姑息引桥在颠倒波茨分流,以及临床试验设计。小儿PH领域仍然需要儿童专用今后的临床试验,以制定具体的治疗策略和临床终点与PH孩子。
脚注
N.Galiè,V.V.McLaughlin,L.J.Rubin和G.Simonneau编辑的“第六届世界肺动脉高压研讨会论文集”系列第12期
利益冲突:E.B. Rosenzweig报告了来自Actelion、GSK、Gilead、Bayer和United Therapeutics/Lung Biotech的机构资助,但不包括提交的作品。
利益冲突:S.H。从郡和联合治疗,外提交的工作报告Abman补助。
利益冲突:即Adatia报告个人费用(数据和安全监测委员会为儿童selexipag试验工作,并为临床儿童macitentan审判监督委员会工作)从Actelion股价,个人费用(citruline试验的数据和安全监测委员会工作孩子)从Asklepion和个人费用(用于临床监督委员会为他达拉非审判工作孩子)从礼来,在提交工作。
利益冲突:M. Beghetti在研究期间报告了来自Actelion的拨款和个人费用、来自拜耳医疗保健的个人费用和非财务支持,以及来自葛兰素史克、礼来、MSD和辉瑞的个人费用。
利益冲突:四阀盖从Actelion公司药品诺华,拜耳医药保健和礼来,外面的工作提交报告的个人费用。
利益冲突:S.海沃氏有没有透露。
利益冲突:d·d·艾薇:科罗拉多大学医学院与阿克特利翁、拜耳、莉莉和联合治疗公司签约,让d·d·艾薇担任顾问并进行研究。
利益冲突:R.M.F.伯杰:与Actelion公司和礼来公司格罗宁根大学医学中心合同咨询和R.M.F.咨询活动板房伯杰。
- 收到2018年10月6日。
- 接受2018年10月9日。
- 版权所有©ERS 2019
这篇文章是开放存取并根据知识共享188滚球软件署名非商业许可证4.0的条款分发。