文摘
背景
自从1998年欧洲呼吸协会(人188bet官网地址)下呼吸道感染(下呼吸道感染)的指导方针1发表,他们基于证据和指南开发方法已经增加雅致。在此背景下,开发这些新指导方针。
进行系统的文献检索,检索相关出版物从1966年到12月31日,2002年,批判性地评价和评级相关的临床证据,总结这些评级水平的证据,并翻译最好的现有证据分级(表1临床建议⇓)。
下面的文本摘要的建议自己和讨论的证据为基础的建议,在以下部分:管理以外的医院;管理在医院社区获得性肺炎;慢性阻塞性肺病急性加重的;和急性加重支气管扩张和预防感染。这些部分,连同完整的方法论的细节,定义、背景资料关于描述性流行病学、微生物学、风险因素、抗菌药效学和药物动力学和表的证据分级可以在附录1 - 3在人队(www.ersnet.org/guidelines临床微生物学和传染病)和欧洲社会(www.escmid.org)网站。读者强烈建议查看这些。
抗生素的建议是如何制定的?
抗生素的配方建议优点具体评论。与其他的建议,这些都是基于证据的益处和害处对特定抗生素。然而,强劲的证据来支持个人建议被发现缺席。这部分是因为个人抗生素研究不捕获所有的结果在抗生素管理重要性也因为可能存在的变化因素,如主要病原体的抗生素耐药性的流行链球菌引起的肺炎在不同的地理位置,可能确定抗生素的建议不能由一个建议来解决。抗生素耐药性细菌在一些国家很常见,但其临床意义往往是不清楚。等因素,缺乏统计能力评估的结果,选择性病人招聘,缺乏主题致盲,和缺乏评估影响更广泛的社区(尤其是对抗菌素耐药性),对大多数抗生素效果的临床研究是很常见的。使用这样的研究,因此,只有被用来支持一个共识指南的作者。
抗生素的建议应该与上述解释,应该被接受,个人推荐可能不是适合所有的临床设置。当抗生素规定应采取“首选”这意味着作者的观点,根据现有证据,在平常的日常管理,这种抗生素会优于他人。这并不是说其他抗生素可能不是有效的,在一些通常不太常见,情况甚至可能优先。
建议总结
管理在医院
诊断
吸入性肺炎应考虑什么时候?
在吞咽困难患者急性下呼吸道感染的迹象。在这些患者应该执行一个胸部x光(C3)。
当心脏衰竭应考虑?
年龄> 65岁的病人,orthopnoea心尖搏动和/或心肌梗死(C3)的历史。
肺栓塞应考虑什么时候?
以下特征之一:患者深静脉血栓形成(DVT)的历史或肺栓塞;固定在过去4周;或恶性疾病(C3)。
慢性气道疾病应考虑什么时候?
至少两个患者:喘息;延长到期;吸烟的历史;和过敏的症状。肺功能测试应考虑评估慢性肺疾病(C3)的存在。
如何区分肺炎和其他呼吸道感染
病人时应疑似肺炎急性咳嗽和存在下列症状/体征之一:新焦点胸部迹象;呼吸困难;tachypnoea;发烧持续> 4天。
如果怀疑是肺炎,胸部x光照片应该执行确认诊断(C1)。
初级保健医生应该测试可能下呼吸道感染的微生物病原学吗?
微生物调查通常不推荐在初级保健(C1-C3)。
治疗
急性咳嗽症状应该治疗?
右美沙芬和可待因可以规定在干燥和讨厌的咳嗽患者(C1)。黏液溶解的祛痰剂,抗组胺药和支气管扩张药不应规定在初级护理急性下呼吸道感染(A1)。
当患者下呼吸道感染的抗生素治疗应考虑吗?
抗生素治疗下呼吸道感染患者应考虑以下情况:疑似或明确的肺炎(参见如何区分肺炎和其他呼吸道感染);选定的急性加重的慢性阻塞性肺病(COPD;看到的迹象是什么抗生素治疗慢性阻塞性肺病加重病人的?);年龄> 75岁,发热;心力衰竭;胰岛素依赖型糖尿病;和严重的神经系统疾病(中风等。;C2)。
什么是抗生素治疗的适应症慢性阻塞性肺病加重病人的吗?
应给予抗生素在急性加重的慢性阻塞性肺病患者的所有三个以下症状:呼吸困难增加;痰量增加;和增加痰脓。此外,抗生素应考虑严重的慢性阻塞性肺病患者急性加重(C1)。
应该使用抗生素的患者下呼吸道感染?
四环素和阿莫西林是首选抗生素。在过敏的情况下,新型大环内酯类,如阿奇霉素、罗或克拉霉素,是很好的替代品在肺炎球菌较低的国家,大环内酯物抵抗。国家/地方电阻率应该考虑在选择一个特定的抗生素。当有临床相关的细菌对所有主力代理电阻率,用左氧氟沙星和莫西沙星治疗可能被视为(C4;表2⇓)。
下呼吸道感染患者的抗病毒治疗是有用的吗?
的经验使用抗病毒治疗的病人怀疑患有流感通常不推荐(B1)。只有在高风险患者典型的流感症状(发烧、肌肉疼痛、全身不适和呼吸道感染),< 2天,在一个已知的流感疫情,抗病毒治疗可以考虑(C1)。
下呼吸道感染患者应如何监控?
一个病人应该建议返回如果> 3周症状消失。
抗生素治疗的临床效果应该会在3天内和病人应指示联系他们的医生如果这种效应并不明显。重病患者,即。有至少两个以下症状/特点,应该已经见过2天之后第一个访问:高热;tachypnoea;呼吸困难;相关疾病;年龄> 65岁。
所有的病人或人在他们的环境应该建议再次接触他们的医生如果:发烧超过4天;呼吸困难变得更糟;病人停止饮用;或者意识减少(C3)。
管理在医院
社区获得性肺炎
谁应该住院?
使住院的决定仍然是一个临床决策。然而,这个决定应该验证对至少有一个客观的风险评估工具。肺炎严重程度指数(PSI)和抑制指数(精神混乱、尿素、呼吸率、血压;后来的部分)在这方面是有效的工具。IV和V的PSI,患者和/或抑制≥2,住院应该认真考虑(A3)。
额外的病人管理的要求,以及社会因素与肺炎严重程度,必须考虑。
谁应该被视为对重症监护室入学?
标准的急性呼吸衰竭、严重脓毒症或脓毒性休克和影像学扩展的浸润应及时考虑进入重症监护室(ICU)或一个中间加护病房。
下面的存在至少两个表示严重的社区获得性肺炎(CAP),可以用于指导ICU转诊:收缩压小于90毫米汞柱;严重的呼吸衰竭(动脉氧张力(P啊,一个2)/吸入氧气分数(F阿,我2)< 250);参与两个多叶的胸片(multilobar参与);要求机械通风或升压要求> 4 h(感染性休克;A3)。
实验室研究应该执行什么?
实验室和微生物检查的数量应由肺炎的严重程度(A3)。
的值是多少血培养诊断的帽子吗?
血培养应该执行在所有限制患者需要住院治疗(A3)。
其他侵入性技术通常无菌标本可以有用的实验室诊断肺炎?
下面的侵入性技术可用于实验室诊断。1)诊断胸腔穿刺术时应该执行存在大量胸腔积液(A3)。2)由于固有的潜在的不利影响,trans-thoracic针愿望只能被认为是个体依据焦渗透,一些重病患者在微创手段nondiagnostic (A3)。3)支气管镜的保护标本刷(公安局)和支气管肺泡灌洗(BAL)。拜尔港可能nonresolving肺炎(A3)的首选技术。支气管镜的抽样的可以考虑下呼吸道插管病人和选择nonintubated病人状态允许(A3)气体交换位置。
痰液检查的价值是什么?
革兰氏染色剂建议当一个脓性痰样本可以从患者获得帽和及时处理(A3)。
文化从一个脓性痰标本的细菌种类与形态类型兼容革兰氏染色观察,正确处理,确认的有价值的物种鉴定和抗生素敏感性试验(B3)。
什么可以提供的诊断抗原测试帽吗?
嗜肺性军团菌血清组1抗原检测尿液中建议患者在其他患者中严重的帽和感染是临床流行病学或疑似(A3)。
肺炎的诊断血清学测试能提供什么?
血清学测试管理个人的帽子不推荐患者(A3)。
血清学引起的感染肺炎支原体,衣原体肺炎军团菌,在流行病学研究是更有用的,而不是个人的日常管理病人(A3)。
放大测试用于诊断帽?
应用分子检测的检测流感和呼吸道合胞病毒(RSV)可能被认为是在冬季,和非典型病原体的检测提供了测试验证,结果可以迅速得到充分治疗相关(A3)。
分类应该用于治疗什么?
抗菌治疗经验和应该遵循的方法根据个体死亡率的风险。严重程度的评估根据轻微、中等和严重肺炎意味着决定最适当的治疗设置(动态、医院病房、重症监护病房;A4)。抗菌治疗应尽快启动(A3)。
经验的指导初始抗菌治疗应遵循:1)预期的一般模式根据病原体肺炎严重程度和额外的风险因素;2)微生物耐药性的地区和地方模式;3)考虑的耐受性和个别病人抗菌药物的毒性。
初始经验性治疗推荐什么?
推荐的治疗特定的识别病原体是什么?
有关详细信息,请参见后部分题为推荐治疗特定的识别病原体是什么?在文本的主体。
的持续时间应该什么治疗?
适当的抗菌素治疗期间并没有得到解决。在比较研究中,通常的治疗时间是∼7 - 10天。细胞内病原体,如军团菌种虫害应该治疗至少14天(C4)。
应该在什么时候注射。被使用时,应该切换到口腔发生?
轻度肺炎,治疗可以应用口服从一开始(A3)。中度患者肺炎、序贯治疗应考虑所有的病人除了最严重的病了。切换到口腔治疗的最佳时间是还未知;似乎合理的目标这一决定根据分辨率的最突出的临床特征(A3)的承认。
额外的治疗建议?
低分子肝素在急性呼吸衰竭患者(A3)。无创通气的使用还没有一个标准的护理,但可以考虑特别是COPD患者(B3)。严重脓毒症和脓毒性休克的治疗仅限于支持措施(A3)。类固醇没有地方治疗肺炎,除非存在脓毒性休克(A3)。
反应应如何评估当胸片应该重复吗?
对治疗的反应应该通过简单的监测,临床标准包括体温、呼吸和血流动力学参数。相同的参数应该应用于法官出院(A3)的能力。完整的反应,包括射线照相分辨率,需要更长时间。放电的决定应该基于临床稳定健壮的标记(A3)。
nonresponding病人应如何评估?
这两种类型的治疗失败,nonresponding肺炎肺炎,慢慢解决,应该有区别(A3)。nonresponding肺炎的评价取决于临床状况。在不稳定的患者,全部重新调查之后,第二个经验性抗生素治疗方案建议。后者可能保留在稳定的患者。根据临床需要慢慢解决肺炎应重新调查与病人的条件和个人风险因素(C3)。
慢性阻塞性肺病加重病人的
住院慢性阻塞性肺病急性加重患者应该接受抗生素?
以下住院慢性阻塞性肺病患者应该接受抗生素。1)三个以下症状:患者增加呼吸困难;痰量;和痰脓(I型Anthonisen恶化;A2)。2)只有两三个以上症状的患者(II型Anthonisen恶化)时增加脓痰是两个红衣主教(A2)症状。3)患者严重的恶化,需要侵入性或无创机械通气(A2)。4)抗生素一般不建议在没有脓Anthonisen II型和III型患者(一个或以上症状;A2)。
分层的COPD患者恶化建议直接治疗?
以下组慢性阻塞性肺病的患者建议直接治疗。A组:患者不需要住院治疗(轻度慢性阻塞性肺病,看到外面医院管理;A3)。B组:住院(moderate-severe COPD)的危险因素铜绿假单胞菌感染(A3)。C组:住院(moderate-severe COPD)的危险因素铜绿假单胞菌(A3)。
风险因素是什么铜绿假单胞菌吗?
至少两个的以下四个风险因素铜绿假单胞菌:1)最近住院(A3);2)频繁(每年超过四课程)或最近政府的抗生素(3个月;A3);3)严重疾病(在一秒用力呼气量(FEV1)< 30%;A3);4)之前的隔离铜绿假单胞菌在一个恶化或病人的领地铜绿假单胞菌(A3)。
推荐给哪些微生物调查住院患者慢性阻塞性肺病恶化吗?
严重的急性加重的慢性阻塞性肺病患者(C组患者),难治疗微生物(铜绿假单胞菌)或潜在的对抗生素抗性(前抗生素或口服类固醇治疗,病程延长,超过四个每年发作,FEV1< 30%),痰培养或气管内吸入物(在机械通气患者)推荐(A3)。
这最初的抗菌治疗建议患者住院慢性阻塞性肺病恶化吗?
没有风险因素的病人铜绿假单胞菌抗生素治疗,几个选项是可用的。一个或其他抗生素的选择取决于恶化的严重程度,当地的抗性、耐受性、成本和潜在的遵从性。阿莫西林或四环素建议轻度发作(通常在家里管理)和co-amoxiclav那些对moderate-severe住院的急性加重(A2)。
患者的危险因素铜绿假单胞菌,环丙沙星口服摄入时选择的抗生素是可用的。当需要肠外治疗时,环丙沙星或β-lactam anti-pseudomonal活动是可用的选项。的氨基糖甙类是可选的(A2)。
使用口头或注射。路线取决于临床状况的稳定和恶化的严重程度。开关(注射。口服)是值得推荐的第三天的承认如果病人临床稳定。(A3)
nonresponding COPD恶化患者应该如何进行评估?
关闭后重新评估非传染性的失败的原因(即。医疗不足、栓塞、心脏衰竭、其他),仔细微生物重新评估,如前所述在微生物诊断部分,建议(C3)。
建议治疗失败的病例包括抗生素变化具有良好的覆盖铜绿假单胞菌、肺炎链球菌对抗生素和闽江,随后根据微生物结果调整新抗生素治疗(C3)。
预防
通过方法预防接种
与细菌提取物口服免疫预防下呼吸道感染?
的使用流感嗜血杆菌口服疫苗(B1)或细菌提取物(om - 85 BV;B 2)在慢性支气管炎患者不推荐(CB)或慢性阻塞性肺病。
的角色是什么在CB预防性抗生素治疗或慢性阻塞性肺病?
预防性使用抗生素的CB或慢性阻塞性肺病患者的预防是不推荐(A1)。
根据专家的意见,这可能是合理的使用选择的长期抗生素治疗支气管扩张患者遭受细菌发作频繁,但没有数据控制的研究可用于以证据为基础的建议(C4)。
使用nebulised支气管扩张患者下呼吸道感染的抗生素预防到目前为止没有得到系统的研究。因此,没有证据的使用能找到和使用这种方法不推荐(C4)。
做抗生素治疗上呼吸道感染的预防下呼吸道感染?
治疗上呼吸道感染(URTI)用抗生素不会阻止下呼吸道感染(A1)。
吸入类固醇治疗或长效β2受体激动剂预防下呼吸道感染?
定期使用吸入类固醇(B1)或长效β2受体激动剂(C4)作为预防方法不推荐下呼吸道感染。这并不意味着他们不可能阻止慢性阻塞性肺病急性加重,这是一个问题超出了本文的范围。
常规的物理治疗预防下呼吸道感染吗?
理疗不推荐作为预防方法对下呼吸道感染(C4)。
预防流感病毒感染抗病毒物质吗?
预防流感的抗病毒物质只建议在不同寻常的情况下(例如,在疫情在封闭的社区;A1)。
预防下呼吸道感染口腔黏液溶解的有用吗?
定期使用口腔黏液溶解的CB和慢性阻塞性肺病患者的不推荐预防下呼吸道感染(B1)。定期使用口腔黏液溶解的支气管扩张患者的预防下呼吸道感染也不推荐(B1)。
有证据表明,顺势疗法药物预防下呼吸道感染?
不推荐使用顺势疗法的物质作为预防方法对下呼吸道感染(C4)。
通过接种疫苗预防
流感疫苗应该用于预防下呼吸道感染?
接种流感疫苗,以下是推荐。1)流感疫苗应每年这些并发症的风险增加,由于流感(A1)。疫苗接种建议免疫活性的成年人属于一个,或者更多,以下类别:年龄≥65岁;制度化;慢性心脏疾病;慢性肺疾病;糖尿病;慢性肾疾病;血红蛋白病;和女性在怀孕的第二个或第三个三个月的流感季节。 2) Repeated vaccinations are safe and do not lead to a decreased immune response (B1). 3) In adults an inactivated, rather than live attenuated, vaccine is recommended (A1). 4) In healthcare personnel yearly vaccination is recommended, especially in settings where elderly persons or other high-risk groups are treated (B2).
肺炎球菌疫苗应该用于预防下呼吸道感染?
以下是推荐的肺炎球菌疫苗接种。1)与23-valent多糖疫苗接种肺炎球菌疫苗的证据并不健壮如接种流感疫苗,但它是推荐的疫苗给所有成人肺炎球菌病(B4)风险。2)肺炎球菌病的危险因素有:年龄≥65岁;制度化;老年痴呆症;癫痫疾病;充血性心力衰竭;脑血管疾病;慢性阻塞性肺病;以前的历史肺炎; chronic liver disease; diabetes mellitus; functional or anatomic asplenia; and chronic cerebrospinal fluid leakage (B3). Although smoking seems to be a significant risk factor in otherwise healthy, younger adults, measures aimed at reducing smoking and exposure to environmental tobacco smoke should be preferred in this group. 3) Revaccination, once, can be considered in the elderly, 5–10 yrs after primary vaccination (B3).
什么是最好的方法来实现流感和肺炎球菌疫苗接种政策?
积极干预与一种或两种疫苗加强接种疫苗有效,需要获得足够的疫苗接种覆盖率有针对性的人口(B1)。
管理在医院
诊断
门诊病人接触全科医生(GPs)与投诉,如咳嗽和呼吸困难,但不是与诊断,如急性支气管炎、哮喘和肺炎。本节包括症状和体征作为起点,尤其是症状表明病人有障碍的航空公司,如。咳嗽、呼吸困难、喘息、咳嗽痰,胸部疼痛等。其中的一些比别人更相关的下呼吸道感染症状,请参见定义部分(附录1)。
每天有三个重要的诊断下呼吸道感染问题初级护理实践。首先,重要的是评估病人的症状是否实际上是由感染或由另一个非传染性的疾病,如哮喘、慢性阻塞性肺病、心力衰竭或肺梗塞。其次,如果病人可能有呼吸道感染,影响呼吸道的一部分是什么?病人有急性支气管炎或肺炎吗?第三,医生理想想要信息的本质所涉及的微生物病原体(s)。病人有病毒或细菌感染,或者两者兼有,病毒和细菌参与?“理想”这个词,因为测试用于病原体的存在往往是没有用的。
吸入性肺炎应考虑什么时候?
愿望应该排除在外,尤其在患者吞咽困难,例如,在脑血管事件和在某些精神疾病。然而,没有研究支持这个专家的意见。
建议
应该考虑吸入性肺炎的患者有吞咽困难,谁表现出急性下呼吸道感染的迹象。在这些病人应该执行一个胸部x光(C3)。
当心脏衰竭应考虑?
心力衰竭可能很难检测到。有一些研究在初级护理诊断。心肌梗死史和心尖搏动的发现是最好的预测左心室功能障碍的患者接受研究的259名疑似心脏衰竭2。另一项研究显示,老年人,男性,orthopnoea、心肌梗死史和缺乏预测心力衰竭慢性阻塞性肺病3。
建议
心力衰竭患者应考虑年龄> 65岁与orthopnoea,心尖搏动和/或心肌梗死(C3)的历史。
肺栓塞应考虑什么时候?
肺栓塞(PE)可以表现为一个简单的急性咳嗽和难以辨别的下呼吸道感染。缺乏深静脉血栓形成的迹象,固定在过去的4周,深静脉血栓形成的历史或PE、咯血、脉冲> 100年和恶性疾病,表明PE是极不可能的4。
建议
PE患者应考虑下列特征之一:深静脉血栓形成和肺栓塞的历史;固定在过去4周;或恶性疾病(C3)。
慢性呼吸道疾病应考虑什么时候?
慢性肺部疾病,如哮喘和慢性阻塞性肺病,还可以给加重症状,如咳嗽、痰、呼吸困难。可用的一些研究表明,相当一部分患者急性咳嗽或诊断为急性支气管炎事实上有哮喘或慢性阻塞性肺病患者急性咳嗽(45% > 2周)5- - - - - -7。气喘、到期时间延长,pack-yrs,过敏史和女性性似乎预测值存在哮喘和慢性阻塞性肺病5。这是相关的,因为肺药物,如。β-agonists和类固醇,在这些发作已被证明是有益的。
建议
肺功能测试应考虑评估慢性肺病患者的存在至少两个以下的迹象:喘息;延长到期;吸烟的历史;和过敏的症状(C3)。
然而,仍然相当大的讨论是否哮喘和慢性阻塞性肺病加重病人的实际上是病毒或细菌在这种患者下呼吸道感染。病毒性呼吸道感染可以引发急性加重,但争议是否有微生物感染是临床相关的现象在恶化。这种不确定性的影响日常练习治疗小节将讨论。
如何区分肺炎和其他呼吸道感染
呼吸道症状,如咳嗽和呼吸困难,可能是炎症引起的气管、支气管,bronchioli和肺实质。也有在上呼吸道咳嗽受体,因此,咳嗽也可以由URTIs引起的。然而,URTIs是否频繁导致急性咳嗽是不确定的。研究鼻窦炎和咳嗽之间的关系,例如,只有在慢性咳嗽患者和患有进行方法论上的缺陷。因此,没有证据支持在后滴鼻被广泛接受的概念,被急性咳嗽的一个重要原因8- - - - - -10。这并不意味着URTI不能有下呼吸道感染患者在同一时间。
区分气管炎和急性支气管炎在日常实践中是不可能的,不相关的。通常这两个实体是综上所述,常常只被称为急性气管支气管炎急性支气管炎。区分急性支气管炎和肺炎,另一方面,重要。比急性支气管炎肺炎是一种更严重的感染和并发症的风险较高,长期的症状。
肺炎的诊断的金标准是一个胸部x光照片。然而,据报道,下呼吸道感染症状医生非常常见的(100每1000人·年−1),只有5 - 10%的患者有肺炎。这意味着它既不可行也不划算的执行放射性测试在所有患者下呼吸道症状。
有几个研究的症状和体征诊断价值的存在上的渗透胸部x光照片。然而,这些研究的结果的解释是困难的,因为低数量的肺炎患者,因此,遇到的问题的迹象,像一个沉闷的打击乐注意或胸膜摩擦音,只出现在少数患者肺炎;如果存在,肺炎是很有可能,但是没有这些不会使医生任何明智的迹象。焦胸部迹象或许更有帮助。一项研究发现,患者的病灶听诊的异常,39%有肺炎与5 - 10%在所有患者急性咳嗽。焦迹象的患者,5 - 10%的概率降低到2%11。只有少数研究也看着组合的体征和症状的诊断价值医生总是做在日常实践。发烧,没有URTI症状,呼吸困难/ tachypnoea和胸部异常迹象通常是出现在这些模型12。这些算法在其他人群正确验证。
也有讨论价值的额外的测试,如c反应蛋白(CRP)。一些研究表明,病人的血清CRP水平升高(> 50 mg·毫升−1)可以增加病人参与的机会确实有肺炎13,14。足够的额外的CRP诊断价值数据,旁边的历史和身体检查,尚未公布。
基于文学中的讨论和人工作组的成员的专长以下诊断策略是主张。
建议
一个病人时应疑似肺炎以下症状和体征出现。
急性咳嗽和下列之一:新焦点胸部迹象;呼吸困难;tachypnoea;或发热> 4天。如果怀疑是肺炎,胸部x光照片应该执行确认诊断(C1)。
初级保健医生应该测试可能下呼吸道感染的微生物病原学吗?
检测微生物引起症状的主要原因是选择的患者可能受益于抗生素治疗,使治疗和控制细菌耐药性的窄谱抗生素,副作用和成本。此外,公共卫生有时是由检测特定的病原体,如肺结核和军团菌。其他重要的感染,如。流感通常是由公共卫生当局监控。相反,每个人都应该注意,大部分患者下呼吸道感染不受益于抗菌治疗,无论他们的疾病的病因学。只有在某些群体的病人,如非常年幼的孩子,非常古老的患者和严重的慢性疾病患者,如。慢性阻塞性肺病、心力衰竭或糖尿病,可以评估微生物病原学是有用的。
两个独立的问题应该解决:1)检测病人是否有细菌来源的下呼吸道感染;和2)测试涉及的细菌物种和评估这些可能的病原体的抗生素耐药性。
咳出痰痰的颜色常说与细菌性下呼吸道感染。慢性阻塞性肺病患者恶化的一项研究显示一个明确的细菌的数量和脓痰之间的关系15。这些发现是否可以确认,如果这也适用于没有慢性肺部疾病的患者,目前还不清楚。血清c反应蛋白水平也被用来评估细菌病原学的存在。然而,在这个领域研究的结果是模棱两可的16- - - - - -18。革兰氏染色剂的诊断价值的研究在初级保健下呼吸道感染患者缺乏。然而,医院在盖革兰氏染色剂的使用研究显示低灵敏度检测可能的病原体19。细菌殖民化(相对于感染)在这些研究没有考虑。这个测试不太可能执行更好的在初级保健,平均病人,有温和的疾病形式。
不主张革兰氏染色剂的原因也适用于痰培养和测量肺炎球菌抗原在痰液和尿液样本。可能的细菌病原体只有20 - 50%的患者中发现和区分殖民化和一个新的细菌感染是很困难的。
建议
微生物调查通常不推荐在初级保健。区分病毒和细菌感染在初级护理病人是困难的。因此,适应症的治疗应该是基于评估的严重性的临床综合征(见治疗部分)。同时,医生应该意识到当地的细菌电阻率(C1-3)。
治疗
大多数的下呼吸道感染是自限性的,之间会持续1 - 3周。然而,一些群体的病人需要治疗症状或因果。此外,所有的下呼吸道感染病人接触的初级保健医生,应该了解他们的疾病的严重程度及其预后。
急性咳嗽症状应该治疗?
一般来说,咳嗽应被视为一种生理现象,这是由炎症引起的粘膜,帮助清除粘液的支气管树。因此,抑制咳嗽是不合逻辑时病人咳嗽痰的相关数量。然而,咳嗽可以非常麻烦和累,特别是在晚上。因此,当病人有干燥和频繁的咳嗽和夜晚是干扰,抑制咳嗽可能是有用的。右美沙芬显示一些影响患者急性咳嗽,而研究可待因在同一病人未能显示有利影响20.,21。然而,在慢性咳嗽患者代理并减少咳嗽22。
建议
右美沙芬和可待因可以规定在干燥和讨厌的咳嗽患者(C1)。
除了咳嗽抑制剂,有很多非处方药用于咳嗽投诉。祛痰剂,大量黏液溶解的和抗组胺药出售,但缺乏一致的有利影响的证据21。同样的适用于吸入支气管扩张剂简单急性咳嗽。到目前为止,研究没有显示相关的有利影响23。
建议
黏液溶解的祛痰剂,抗组胺药和支气管扩张药不应规定在初级护理急性下呼吸道感染(A1)。
一个重要的概念是,严重的慢性疾病,如哮喘、慢性阻塞性肺病、心力衰竭或糖尿病时更加高涨下呼吸道感染病人的经验。因此,他们的主要医师应考虑暂时改变病人的慢性药物的剂量。
当患者下呼吸道感染的抗生素治疗应考虑吗?
平均一个简单的下呼吸道感染患者在初级保健,不怀疑肺炎、抗生素治疗与安慰剂比较,没有任何好处。Cochrane审查得出结论,抗生素治疗急性支气管炎患者有一个适度的有益效果不超过治疗的副作用。妨碍了审查通过使用各种结果的措施包括随机对照试验(相关的)24,25。一些指导方针认为下呼吸道感染中没有涉嫌肺炎和急性支气管炎诊断应该应用抗生素,因此,不表示。这种观点没有考虑到,在子集的急性支气管炎患者并发症的风险,影响抗生素没有评估。有一些迹象表明,在老年人中,抗生素治疗比年轻人有更多的临床效果26。肺炎患者也有并发症的风险升高。安慰剂对照相关的疑似肺炎患者外医院缺席。然而,由于大部分这些疑似肺炎致病菌和10 - 20 %的患者有一种复杂的疾病,它还建议这些患者抗生素治疗。
建议
基于并发症的风险在某些子组的患者下呼吸道感染,抗生素治疗在患者下呼吸道感染和主张:疑似或明确的肺炎(参见如何区分肺炎和其他呼吸道感染);慢性阻塞性肺病加重病人的选择(见的适应症是什么抗生素治疗慢性阻塞性肺病加重病人的?);年龄> 75岁,发热;心力衰竭;胰岛素依赖型糖尿病;这是一种严重的神经系统紊乱疾病(中风等。;C2)。
什么是抗生素治疗的适应症慢性阻塞性肺病加重病人的吗?
有相当多的讨论是否事实上下呼吸道感染在慢性阻塞性肺病加重病人的慢性阻塞性肺病患者。然而,在日常实践中大多数的发作是使用抗生素治疗。研究抗生素治疗,包括门诊病人,显示冲突的结果。荟萃分析显示一个小对肺功能的影响27。作者得出结论:抗生素可能会产生有益的影响,尤其在低FEV患者1。这个结论被重新评估这些数据突显出,在根据基线肺功能患者分层28。另一个最近的荟萃分析有相同的结论29日。这个结论,论文在这些荟萃分析包括两个门诊病人,使其不确定是否抗生素治疗在急性加重所有初级护理患者是有用的。这两项研究在初级保健未能显示相关的影响30.,31日。然而,严重的急性加重患者的数据和轻微和严重的慢性阻塞性肺病加重病人的初级保健的缺乏。的关键临床试验患者COPD恶化的患者显示适度的有利影响的两个或两个以上的以下三个症状:痰量增加,增加痰脓和呼吸困难增加32。总之,有证据表明抗生素的有利影响严重的慢性阻塞性肺病患者和患者急性加重的特点是上述三个症状。然而,应该注意的是,这些标准是主观的,只有一个研究的基础上。需要更多的研究在这个领域。
建议
在慢性阻塞性肺病加重病人的抗生素应给予患者至少以下症状:呼吸困难增加,痰量增加,增加痰脓。此外,抗生素应考虑严重的慢性阻塞性肺病患者急性加重(C1)。
应该使用抗生素的患者下呼吸道感染?
科学可靠、随机控制,临床试验没有指导这一决定。肺炎链球菌,并在较小程度上流感嗜血杆菌是下呼吸道感染最常见的细菌病原体(附录1)。经验性抗生素治疗应针对这些病原体,尽管m .肺炎定期发生。与此同时,当地的细菌抵抗率应考虑。需要注意的是,大多数国家细菌电阻率数据从微生物实验室只有一个非常小的比例的文化来源于初级护理。因此,这些数据可能会给出一个高估的细菌耐药性外医院。然而,它已经表明,在一些欧洲国家细菌耐药性是一个门诊病人的相关问题。
由于证明效果,丰富的经验和他们的使用和低成本,四环素和阿莫西林是首选抗生素,只要本地没有临床相关的细菌耐药性(见附件1)代理。大环内酯类不推荐在慢性阻塞性肺病急性加重(AECOPD)因为减少活动流感嗜血杆菌,非常高的肺炎球菌耐大环内酯类在许多欧洲国家,但可用于其他下呼吸道感染时当地细菌电阻率影响的有效性的第一选择代理和不容忍这些代理。喹诺酮类不推荐,因为担心潜在的阻力在社区发展,但是可以第二治疗的临床相关的肺炎球菌抵抗阿莫西林、四环素或主要不耐受,如免疫球蛋白(Ig) E-mediatedβ-lactams过敏。酮内酯抗生素新没有附加值对大环内酯类和通常更昂贵。头孢菌素也没有一个明确的附加值。
建议
四环素和阿莫西林是首选抗生素。它还包括四环素有优势m .肺炎。
在过敏的情况下,新一代大环内酯物,如阿奇霉素、罗或克拉霉素,是一个不错的选择在肺炎球菌较低的国家,大环内酯物抵抗。国家/地方电阻率应该考虑在选择一个特定的抗生素。当有临床相关的细菌对所有主力代理电阻率,用左氧氟沙星和莫西沙星治疗可以考虑(C4)。
下呼吸道感染患者抗流感治疗有用吗?
流感是一种重要的病原体引起下呼吸道感染,是只在初级保健治疗病毒性病原体易感。金刚烷胺和金刚烷乙胺已经存在了几十年。最近的一项荟萃分析表明,两种代理症状的持续时间平均减少一天33。然而,这些药物已被证明诱导阻力,不工作对乙型流感和频繁的副作用,主要是神经系统和胃肠道34。自1995年以来,新的抗病毒化合物,介绍了奥司他韦和扎那米韦。最近的一项荟萃分析得出结论,症状持续时间减少了两个代理,平均0.7 -1.5天在健康成年人临床流感综合征,提供治疗开始的48小时内发病的临床综合症35。然而,并发症的危险的患者数据非常稀缺。Montoet al。36注意到一个相对减少流感的并发症为29%,和治疗的有益影响患者年龄> 50岁的区别(3天)。同样的效果达到统计学意义在高风险患者患者是汇集所有可用的试验。然而,高风险患者的数量是有限的和研究没有考察死亡率作为终点。此外,每个人都应该意识到,在绝大多数的情况下,病人咨询他们的医生太迟从抗病毒治疗中获益。
建议
抗病毒治疗的病人的经验使用疑似流感通常不推荐(B1)。只有在高风险患者典型的流感症状(发烧、肌肉疼痛、全身不适和呼吸道感染),对< 2天,在一个已知的流感疫情,抗病毒治疗可以考虑(C1)。
下呼吸道感染患者应如何监控?
没有研究评估什么是最好的后续程序在初级保健患者下呼吸道感染。简单的下呼吸道感染的自然需要1 - 3周。
建议
一个病人应该建议返回如果症状> 3周消失。
抗生素治疗的临床效果应该会在3天内和病人应指示联系他们的医生如果这种效应并不明显。重病患者,即。有至少两个以下症状/特点,应该已经见过2天之后第一个访问:高热;tachypnoea;呼吸困难;相关疾病;年龄> 65岁。
所有病人或人在他们的环境应该建议再次接触他们的医生如果发烧超过4天,呼吸困难恶化,病人戒酒或意识下降(C3)。
管理在医院
社区获得性肺炎
ψ
常设调查小组委员会主要用于探测患者可以安全地需住院治疗。根据这个分数,肺炎严重程度的主要因素是年龄的增加,疾病和生命体征异常。然而,PSI分数的计算需要额外的实验室,血气和胸部影像数据(表6所示⇓)37。
PSI一直坚定地在数个研究中验证,让自信的分离患者死亡率高达3%(ψ类》)的风险为8%(ψ四级)和35%(ψ类V)40,41。
常设调查小组委员会已用于验证临床路径。它被发现有助于减少可以避免的住院,住院时间,因此,总体成本。一个对死亡率的影响还没有被证明42。
常设调查小组委员会有三个缺点。首先,风险是一个分类的分类死亡率的风险。这是最重要的,但不是唯一考虑的决定应该基于使住院。的需要补充氧气或引流胸腔积液已发现的主要原因使住院低风险病人41。其次,年龄增加评分系统是主要的决定因素。这可能会导致肺炎严重程度的低估年轻病人。第三个缺点,是得分的复杂性与需要计算得分来自20个变量。
抑制指数
抑制指数是由四个变量(三个临床和实验室),已被证明能够承担重要的预后可能是肺炎住院患者死亡率的预测规则(表7所示⇓)38,44。这些变量反映年龄、急性呼吸衰竭和严重脓毒症或脓毒性休克的症状。病人不符合任何四个变量风险小(死亡率∼1%),而那些满足一/二或三/四8和30%的风险,分别。
预后的规则也在几项研究进行验证38,40,45,46。抑制指数已被证明,以便预测肺炎死亡率相似PSI43。在后者的研究中,年龄没有增加的预测能力,导致一个更简单的分数。然而,验证数量小得多比PSI,和抑制指数尚未验证的动态设置。
抑制指数熊两个优点相比PSI。首先,它是基于急性肺炎严重程度,而不是年龄和合并症,从而避免肺炎严重程度的低估年轻患者并发症产生的或潜在的偏见不知道或明显的最初评估。其次,它更容易计算。
这些客观的工具不应该取代主观临床判断,但作为一个援助改善临床决策的有效性。此外,临床前因素可能证明在选定的情况下住院47。
当决定治疗作为门诊病人,临床评估24 - 48 h后恶化以来首次评估应该计划最有可能发生在这个时间48。住院的病人最初作为门诊病人并不频繁,一直在观察10天内只有约7.5%的病例。这些患者的死亡风险较高,需要更长的时间中位数回归正常活动49。的疑问,住院治疗应该是首选。预测复杂的课程看似低风险病人已确定,但不是在独立的群组研究中进行验证50。
建议
使住院的决定仍然是一个临床决策。然而,这个决定应该验证对至少有一个客观的风险评估工具。PSI和抑制指数在这方面是有效的工具。患者会议PSI IV和V和/或抑制≥2,建议住院治疗。额外的要求病人管理以及社会因素也必须考虑肺炎严重程度无关(A3)。
谁为入住ICU应考虑?
重症肺炎仍然很难定义。一些严重程度标准测试了他们的潜力预测入住ICU。然而,这种方法依赖于临床前决定因素,如当地的医疗设施的结构。或许不可能得出一个普遍适用的预测规则入住ICU。
然而,迄今为止仍然有用的定义的严重程度的标准。这些标准描述患者死亡风险的增加应该得到更多的关注,并入住ICU应该被考虑。标准增加的关注也可能在选择设置,如中级保健单位或者专业普通病房。
应该承认ICU治疗的潜在好处。重症肺炎患者经常承认专门ICU机械通气的起始和/或脓毒性休克的管理。然而,由于无创机械通气的潜在好处和严重脓毒症的早期治疗,记录的好处是不足够的限制ICU资源终端在严重脓毒症在持续的炎症级联事件。相反,仔细观察不稳定的病人在ICU内或中级保健单位应早期应用,以便准确有针对性的干预措施。
重症肺炎的标准包括:1)因素反映急性呼吸衰竭(如。呼吸速率> 30 min−1,P啊,一个2/ F阿,我2比< 250);2)因素反映严重脓毒症或脓毒性休克(如。低血压(动脉收缩压小于90毫米汞柱,动脉舒张压< 60毫米汞柱,肾功能衰竭,混乱);3)因素反映数量和扩散渗透在胸片(涉及两个或两个以上的叶浸润或双边浸润)48,51。
尽管PSI和抑制指数提供有效的风险估计需要入住ICU,这些指数并没有被用来预测个体病人的严重肺炎。因此,他们可能只是有限的价值指导这一决定。有一个预测规则基于标准最初提议由美国胸科学会(ATS)帽的指导方针51(表8⇓),推导和验证了入住ICU的预测48。这个规则是由三个小标准在入院评估和两个主要标准可能在录取以及在随访中。很容易计算和已被证明有一个温和的正面(75%)和优秀的负面预测值(95%)在西班牙48。然而,可能出于上面列出的原因,它可以执行在美国不太受设置52。这个工具的经验是有限的。“入学决策支持”的实现结合具体建议为门诊治疗已经成功地使用和鼓励51,53,54。
建议
标准的急性呼吸衰竭、严重脓毒症或脓毒性休克和影像学扩展浸润应该促使我们考虑进入加护病房或中间加护病房。下面的存在至少两个表示严重限制,可以用于指导ICU转诊:收缩压小于90毫米汞柱;严重的呼吸衰竭(P啊,一个2/F阿,我2比< 250);两叶多参与胸片(multilobar参与);或者要求机械通风或升压要求> 4 h(脓毒性休克)。
这些设施的使用不应局限于终端事件的肺炎,但扩展到所有的病人都是不稳定的(A3)提到的标准。
实验室研究应该执行什么?
分化的轻微、中等和严重肺炎可以直接不同行为的诊断检查的实验室和微生物的研究。所有患者住院疑似帽应该接受胸部x光照片。实验室研究住院患者入院时应该包括动脉血液气体或脉搏血氧仪决定55和基本的血液化学(红色和白细胞计数,微分细胞计数,肌酐和尿素氮、转氨酶,钠,钾)。c反应蛋白不能区分细菌性和非细菌性肺炎,只是弱与严重程度有关。然而,c反应蛋白的临床病程密切反映课程。CRP,白介素6和原降钙素都被证明熊独立预后的潜力56,57。然而,由于高成本和未经证实的成本效益,只推荐CRP。
轻度肺炎通常不需要任何进一步的微生物的研究58。白细胞计数和CRP的用处并不证明在这一组。实验室评估包括白细胞和c反应蛋白,以及测定血液气体,应在所有住院病人。
建议
实验室和微生物检查的数量应由肺炎的严重程度(A3)。微生物检查主要是指作为一个流行病学调查,以指导今后的经验性抗生素政策。偶尔,它可能有助于指导个体治疗(A3)。
微生物调查
没有研究表明最初的微生物影响研究结果59。然而,许多临床医生认为微生物调查可能有助于指导治疗,特别是在更严重的病人。
即使检测到特定的病原体(如。床边抗原测试),缩小抗菌谱通常不能被推荐到担心混合感染的预后作用已妥善解决。混合感染已报告在5 - 38%的病例38,60并伴有严重的肺炎在一项研究中61年。此外,一些观察性研究在住院患者中,比较青霉素单药治疗和联合治疗青霉素和大环内酯类,提出实质性的问题到单一疗法由于不良结果62年。因此,微生物测试的作用主要不是缩小个体病人的治疗方案,但对治疗方案选择提供更多的信心在个别情况下(表9所示⇓和10⇓)。
的值是多少血培养诊断的帽子吗?
血培养有很高的特异性,但最近他们积极研究只有4 - 18%的未经处理的限制情况63年- - - - - -66年。他们应该获得任何抗生素治疗之前,尽可能早的疾病。Kalin和林德伯格67年表明,13的38(34%)血培养阳性4天内发起第一次症状的疾病,和三个26(12%)晚些时候开始。肺炎链球菌标识在∼60%的阳性血培养68年,69年和流感嗜血杆菌在不同的比例从2 - 13%。其他生物以递减顺序恢复频率从14%到2%和1%的革兰氏阴性需氧菌、链球菌(酿脓链球菌和其他),金黄色葡萄球菌分别和混合物的生物68年。对于大多数的生物很难决定他们是否存在于血液或皮肤污染物。
建议
血培养应该执行在所有限制患者需要住院治疗(A3)。
其他侵入性技术通常无菌标本可以有用的实验室诊断肺炎?
胸腔穿刺术
在40%的上限可能会有一个附带的胸腔积液。尽管胸膜渗出物文化的特异性非常高,灵敏度低,因为侵犯胸膜的发病率低70年。因此,革兰氏染色剂或文化产生细菌病原体从胸膜液体可能准确反映微生物引起的肺炎(表11所示⇓)。
建议
应该执行诊断胸腔穿刺术在住院患者帽当存在大量胸腔积液(A3)。
Trans-thoracic针愿望
近年来已经有了复苏的兴趣,增长经验,trans-thoracic针愿望(TNA)微生物诊断帽,尤其是在患者严重的限制71年- - - - - -75年。
TNA允许将标本从感染获得焦点没有干扰共生的菌群,除了皮肤可能的污染物。在回顾研究患者的帽子70年,TNA产生了积极的文化在33 - 80%的情况下。来自13个研究中,血培养结果也知道74年,肺吸入的敏感性为74%,估计血培养的为37%。Ruiz-Gonzalezet al。72年通过TNA的微生物诊断36个55(65%)肺炎患者原因不明的常规方法。
直接进入肺损伤的优越性通过TNA也说明了一个研究,确定感染的病原学12的18(67%)与相应的nondiagnostic BAL浸润76年。
建议
由于固有的潜在的不利影响,TNA只能被认为是个体依据一些重病患者,用焦渗透在他微创措施nondiagnostic (A3)。
公安局和落下帷幕
细菌病原体的特异性诊断支气管镜检查的帽子不高是因为污染上呼吸道菌群。病人可能会把不必要的妥协已经额外的风险,因为气体交换。
提出了几种技术来实现准确的殖民化和感染之间的歧视。诊断精度提高了公安局的使用,由温技术介绍et al。77年使用支气管镜,落下帷幕,起初但后来不是诊断(NB-BAL)。后者过程更快速,并提供类似的微生物与机械通气相关肺炎的诊断数据78年,79年。
定量细菌培养这些技术的评估是很重要的。截止点诊断肺炎通常被设定在103集落形成单位(CFU) /毫升,大多数调查人员70年。公安局的主要批评针对技术是相对少量的远端支气管分泌物检查,特别是在与落下帷幕的阈值技术≥103CFU·毫升−1到104CFU·毫升−1使用70年,80年- - - - - -83年。
使用103CFU·毫升−1作为一个积极的文化,阈值中躯et al。84年确定敏感性和特异性为90%和97%,分别。阈值的一个积极的文化104CFU·毫升−1灌洗文化特异性的潜在致病菌与实际下呼吸道感染为100%83年。因此,定量细菌培养潜在的致病细菌BAL液是非常具体的,但在只有大约三分之一的没有积极的免疫活性的成年患者下呼吸道感染83年。
支气管镜的BAL的敏感性已被评估为82 - 91%85年在42 - 93%86年。NB-BAL介绍紧急部门允许早期识别病原体的严重限制,导致抗生素治疗的变化87年。
建议
拜尔港可能nonresolving肺炎(A3)的首选技术。支气管镜的抽样的可以考虑下呼吸道插管病人和选择nonintubated病人,在气体交换状态允许(A3)。
痰液检查的价值是什么?
克应变
最频繁提交在肺炎痰标本。为微生物诊断价值的帽子和早期治疗指南,Gram-stained痰标本必须代表下呼吸道分泌物,必须根据严格的标准解释是一个有经验的观察者70年。
痰应该筛选通过显微镜检查的相对数量多形核细胞和鳞状上皮细胞在低功率(100×)。无效的标本(≥10多形核细胞鳞状上皮细胞和≤25 /字段)不应进一步检查。痰液细胞学interobserver可变性的质量是令人满意的88年,89年。
有伟大的争论关于革兰氏染色剂的价值。12的荟萃分析研究发现宽变化敏感性(15 - 100%)和特异性(11 - 100%)。然而,大多数研究表明良好的敏感性和特异性使用常规痰文化比较90年。Gram-stained痰涂片只能验证通过比较结果与参考,如。标本没有共生的植物、血液、胸膜或TNA液文化。在研究相对较少,这是执行。早期的研究67年,91年关注有限数量的病人,后来的研究涉及大量的病人。的前瞻性研究bacteremic帽69年主要观察形态类型,79%的接受标本和一个兼容的生物出现在85%的病人的血。在另一项研究中,结论是在高质量的痰液,通过检测单个或优势形态类型(±90%),检测的敏感性和特异性肺炎链球菌分别为96.7%和35.4,对吗流感嗜血杆菌分别为99.4%和42.892年。当脓性样本可用革兰氏染色剂给175年诊断出210例(80%)。
获得高质量的主要限制是困难,脓性痰。许多肺炎患者不能产生痰液,特别是老年患者。在最近的研究中,取得了令人满意的痰标本:47岁的174名患者(32%)69年;210的533名患者(39%)92年;23的42例(55%)93年;156 205名成人(76%)67年;和90%的年轻的新兵94年。
低一致性Gram-stained标本检查不同的技术人员被发现88年,89年,而其他人发现结果是可再生的95年。需要实验室质量控制。
有关痰革兰氏染色剂的许多限制,有什么作用这个测试管理的帽子吗?答案是肯定的,特别是如果一个可能的病原体存在作为一个主要的器官。
建议
革兰氏染色剂建议当一个脓性痰样本可以从患者获得帽和及时处理(A3)。
文化
痰培养减少污染的敏感性和特异性上呼吸道菌群殖民。痰的价值文化在建立细菌引起下呼吸道感染取决于标本的收集和处理。
痰培养的产量差异很大,从< 20%,门诊病人58> 90%的住院病人91年。好和谐已经发现的结果,文化之间的痰和transtracheal吸入等94年,96年,尤其是高质量的痰标本是量化洗和文化97年。
画了91年检测到肺炎链球菌在94%(31)29日从病人的血培养标本是正面的。其他人认为在bacteremic肺炎球菌肺炎的情况下,肺炎链球菌可能是孤立在痰文化只有40 - 50%的情况下,当使用标准的微生物技术。脓性痰也可以获得病人没有肺部病理98年。在一些研究中,痰文化的预测价值很低99年,甚至低至5%的长程帽58。在一项研究中68年在19 bacteremic的48例(39.5%)患者痰培养,有和谐的血液和唾液的结果对9个(47%)和在另一项研究99年在25的51例(49.0%)。已经提出几种方法改善痰文化的敏感性和特异性。
痰革兰氏染色剂是有价值的指导痰文化的处理和解释。痰培养结果最有说服力,当有机体(s)隔离在文化兼容生物的形态出现在革兰氏染色剂> 90%的白细胞70年。在缺乏一个信息革兰氏染色剂,痰文化只能给出一个可能的病原学的代理。
建议
文化从一个脓性痰标本的细菌种类与形态类型兼容革兰氏染色观察,正确处理,确认的有价值的物种鉴定和抗生素敏感性试验(B3)。
什么可以提供的诊断抗原测试帽吗?
快速测试的检测肺炎链球菌在痰,渗出液、血清和尿液已经应用多年来,最成功的对抗免疫电泳,乳胶凝集和酶免疫测定(EIA)。与文化相比,这些测试缺乏敏感性和/或特异性或不快速。最新的免疫层析法是进行尿液。测试的灵敏度80%,血培养阳性病例One hundred.,101年。儿童的尿液标本,航空公司的肺炎链球菌鼻咽,可能在没有阳性肺炎的证据102年。
抗原也常用的诊断测试军团菌种虫害感染。直接荧光抗体试验的敏感性报道咯血痰从22 - 75%的变化70年。尿抗原检测是目前最有效快速的诊断测试军团菌种虫害感染。EIA的几个测试格式,格式更适合测试更多的标本和只需要几个小时才能完成。检测试纸的格式更适合单一标本并产生一个结果在几分钟内。尿抗原检测的主要限制是目前测试的目的是检测退伍军人血清组1抗原,这是最常见的原因军团菌种虫害感染。然而,其他血清型的退伍军人或其他种类的军团菌spp。不可靠地检测到这个测试,尽管这些物种也发生交叉反应103年。这些测试自文化尤其有用军团菌种虫害是缓慢的,需要3 - 4天。军团菌尿抗原检测通常是第一个积极的实验室测试。的敏感性测试是在unconcentrated尿液和86.6 - -88.8% 63.7 - -66.6%浓度的标本104年。检测试纸测定的灵敏度是55.5%和97.2% unconcentrated和集中尿液标本,分别105年。分析可能是负在某些疾病的病人在第一次5天,6日至14日之间保持积极的天106年。
军团病轻度患者,测试敏感范围从40 - 53%,而对于严重退伍军人患者的疾病,需要立即特殊医疗、敏感性达到88 - 100%107年。
肺炎球菌尿抗原测试Binax现在(美国Binax,斯卡伯勒,我)的敏感性为70 - 80%成人bacteraemic肺炎One hundred.,102年,104年具有高特异性(> 95%)。其实现和成本效益的日常临床实践必须进一步评估。
最常见的呼吸道病毒抗原,如流感、RSV,腺病毒、副流感病毒病毒,可以通过直接免疫荧光检测(DIF)或商用环境影响评价。
这些测试的敏感性变化从50% > 90%70年。可以同时检测几种常见呼吸道病毒混合单克隆抗体的使用108年。
一半的流感病毒感染可以通过实施DIF检测临床标本,而另一半是被文化上适当的细胞109年。比DIF点污点分析不太敏感109年。
特别是微生物的快速检测方法进行流感病毒感兴趣的,因为可用性必须被给予的抗病毒药物。
建议
尿液退伍军人血清组1抗原检测建议患者严重帽和其他病人,这种感染是临床流行病学或疑似(A3)。
一个尿抗原检测试纸测试肺炎链球菌很有前途。然而,它的精确实用的诊断微生物策略,也要考虑成本,必须等待进一步的研究。
肺炎的诊断血清学测试能提供什么?
特定抗体的血清学测定反应限制了申请下呼吸道感染的病原学的诊断,因为只回顾性诊断结果。
是努力诊断感染引起的缓慢增长或血清学difficult-to-grow生物。这是尤其如此m .肺炎,c .肺炎,军团菌种虫害感染和病毒。最可靠的持续感染的血清学证据是基于免疫球蛋白的滴定度增加到了原来的4倍(或免疫球蛋白g + IgM抗体在疾病的发展基于两个收集血清样本集在7 - 10天的间隔,和/或IgM抗体的出现在疾病的发展。IgM敏感和具体测试通常小于4倍抗体滴定度变化之间的配对标本分离的几个星期70年。IgM抗体m .肺炎需要1星期,有时更长,达到诊断滴定度110年。报告结果的敏感性m .肺炎血清学是可变的111年- - - - - -113年。血清学反应的衣原体种虫害和军团菌种虫害需要更长时间114年,115年。急性抗体测试军团菌种虫害的军团病通常是负面的或显示非常低的滴定度116年。滴定度高免疫球蛋白和/或IgM高于某个阈值,出现在疾病早期被解释为诊断,但至少一个研究表明,这种检查的阳性预测值仅为15%116年。
为m .肺炎提出了大量的抗原准备,如。整个生物,蛋白质分数、糖蛋白分数和重组抗原。
一些商业化化验缺乏敏感性和特异性,强调需要更多的验证和质量控制117年。
建议
血清学测试管理个人的下呼吸道感染患者不推荐(A3)。血清学引起的感染m .肺炎,c .肺炎军团菌和流行病学研究的更有用比个别病人的日常管理(A3)。
放大测试用于诊断下呼吸道感染?
最新的呼吸道感染的诊断方法是检测微生物核酸扩增检测(NAAT),大多是PCR,但有时基于核酸序列的扩增(NASBA)。
研制了许多协议主要是检测非典型细菌支原体spp。衣原体spp。军团菌种虫害和博代氏杆菌属百日咳,以及呼吸道病毒在呼吸道标本。这些放大技术提供相当大的优势,包括高灵敏度和特异性和快速的结果。此外,抗生素治疗之前他们不受影响。
NAATs都可能在mono -检测和多路传输格式的一个或多个目标同时生物118年。
放大技术的极端敏感性也是他们的一个主要缺点,因为它可能导致困难区分从殖民活动感染,或区分活动从过去的感染。
目前,唯一的放大试验呼吸道病原体经美国食品和药物管理局批准的诊断结核分枝杆菌。
的可用性微生物的PCR诊断下呼吸道感染,因此,目前一般局限于研究和参考实验室,但目前正在积极调查。
协议常常低和确认的不同方法之间的PCR结果通过一个或多个替代方法并不总是表现。然而,在大多数研究pcr检测的目的:比传统方法更敏感。
放大技术,尤其是实时格式,有潜力成为理想的诊断检测下呼吸道感染,可能有助于建立早期诊断,让一个aetiology-directed治疗尤其是等的微生物结核分枝杆菌,m .肺炎,C。肺炎,军团菌spp。b .百日咳和呼吸道病毒。
建议
应用分子检测流感和RSV的检测可能被认为是在冬季和非典型病原体的检测,提供了测试验证,结果可以迅速得到充分治疗相关(A3)。
分类应该用于治疗什么?
最初的治疗经验。传统方法的指导抗菌治疗,如syndromatologic方法(典型与非典型性肺炎),已被证明是无效的61年,119年- - - - - -122年。相反,一种方法根据个体死亡率倡导的风险。死亡率的风险与肺炎严重程度和允许的区别:1)低风险患者可以安全需住院治疗(轻度肺炎);2)病人谁应该住院风险增加(温和的肺炎);和3)患者标准的高危重症肺炎死亡率应该承认ICU(重症肺炎)。
的快速启动适当的抗菌素治疗已被证明是一个关键因素,以确保治疗的成功123年- - - - - -125年。因此,应该避免任何延误。治疗应该开始在第一2 h后第一个小时内的住院和ICU入学。
是强制性的,最初的抗菌疗法是适当的自相关不良病人结果不合适的选择126年。
在第二个步骤中,抗菌治疗的选择可以按照预期的一般模式根据病原体肺炎严重程度和额外的风险因素41,60,61年,127年- - - - - -132年。
在住院患者中,肺炎链球菌总是一直显示代表最常见的病原体(附录2)。任何治疗方案必须确保高活动在这种微生物。没有统一的排名剩余的潜在的病原体。所有其他病原体的相对频率依赖于人口研究,年龄、地区和季节性因素。然而,流感嗜血杆菌,m .肺炎,c .肺炎是最常见的追随43。m .肺炎往往更频繁地发生在年轻人和严重肺炎43,61年,133年。的作用军团菌种虫害流行取决于该地区以外的研究也在同一机构在不同时期不同61年。呼吸道病毒扮演重要角色与一个典型的季节性分布模式。金黄色葡萄球菌革兰氏阴性肠道菌(GNEB)铜绿假单胞菌很少参与。有一长串特殊病原体不需要考虑定期除非有风险因素暗示这些病原体的存在(表12⇓)。
主要区别在重症肺炎病原体的分布要求入住ICU是潜在的更高频率的典型的细菌性病原体,军团菌spp GNEB和铜绿假单胞菌135年,136年。相反,流感嗜血杆菌和m .肺炎不太常见。
风险因素的识别GNEB和/或铜绿假单胞菌是特别重要的,因为它需要一个不同的经验初步抗菌治疗方法。有相当大的变化,整个欧洲这种病原体的发病率。在西班牙高等护理和专业设置,四分之三的风险因素的存在包括慢性阻塞性肺病、支气管扩张、最近住院,最近的抗菌素治疗,怀疑愿望导致了∼50%存在GNEB或风险铜绿假单胞菌137年。两个或两个以上的这些标准已经大幅增加了风险和高流行地区应该导致anti-pseudomonal考虑治疗。铜绿假单胞菌应该关注在任何病人吸烟史和快速进步肺炎138年。年龄本身并不会影响GNEB和的发病率铜绿假单胞菌139年,140年。
多种病原体已确定在5 - 38%的病人38,60,但其相关性的病人结果尚未解决。
时需要考虑的一个问题选择抗菌素治疗微生物耐药性的模式是否地区或地方。主要问题与阻力的增加肺炎链球菌青霉素,在较小程度上,还值得注意的是,流感嗜血杆菌氨苄青霉素。微生物耐药性的协会与治疗失败已经划定了阻力肺炎链球菌对青霉素(但只有上图2的最小抑制浓度(MIC)µg·毫升−1)141年,大环内酯类142年,143年和氟喹诺酮类原料药(左氧氟沙星)144年- - - - - -146年。青霉素抗性水平麦克风2 mg·dL−1,高剂量β-lactams仍然是一个适当的选择40,41,147年,148年。耐药性的不利影响的证据是大环内酯类的最佳记录。
然而,阻力的区域模式显示一个巨大的变化,如。青霉素抗性达到50%在一些地区的法国和西班牙,而它继续在德国很低(∼5%)。因此,治疗建议必须基于当地特点的考虑微生物耐药性的模式。我们建议保持更新最新的信息所提供的阻力模式作为阻力监测项目(如。亚历山大项目149年,哨兵150年和欧洲Anitmicrobial阻力监测系统(EARSS;http://w.earss.rivm.nl/。以来的个人风险抵抗抗生素的使用已被证明是相关入学之前,先前的报告时,应该考虑使用一个特定的抗菌剂选择经验治疗151年。
最后,考虑抗菌药物的耐受性和毒性在个别病人。主要问题与重大并发症患者和老年患者。其中最重要的是列在表13⇓。
建议
抗菌治疗经验和应该遵循的方法根据个体死亡率的风险。严重程度的评估根据轻微、中等和严重肺炎意味着决定最适当的治疗设置(动态、医院病房、重症监护病房;A4)。抗菌治疗应尽快启动(A3)。
经验的指导初始抗菌治疗应遵循:1)预期的一般模式根据病原体肺炎严重程度和额外的风险因素;2)微生物耐药性的地区和地方模式;3)考虑的耐受性和个别病人抗菌药物的毒性。
临床路径的实施,以确保适当的关心鼓励患者帽。这个途径应该集中在关键问题上与病人相关的结果。发病率和成本方面的优势42,152年- - - - - -154年。降低死亡率并没有得到证实42,155年。
初始经验性治疗推荐什么?
一般来说,所有的比较研究都是基于等价的设计测试。因此,它仍然不确定,到什么程度,抗菌和不同的抗菌药物的药代动力学优势导致更好的治疗结果。此外,大多数研究没有包括重症肺炎患者或严重程度的标准。
有趣的数据提供了大的回顾性系列调查不同的抗生素治疗方案,如。三个方案是降低30天死亡率在一个大的老年病人。这些都是:第二代头孢菌素+大环内酯物;第三代nonpseudomonal头孢菌素+大环内酯物;和氟喹诺酮类156年。其他作者发现单一疗法与第三代头孢菌素相比同样有效结合以大环内酯物治疗157年。然而,这些数据回顾和存活率存在而不是确定的。
总之,数据来支持不同的抗菌药物的使用在这些患者仍非常有限。抗菌治疗的一般选择在表14中给出⇓和15⇓。病人住院的原因除了肺炎严重程度(即。与门诊)等风险可能因此被当作门诊病人。
标准的大环内酯物温和的肺炎患者没有得到解决。非典型病原体的临床标准肯定是无效的指导这一决定。此外,非典型病原体的相关性仍然是一个争议的话题158年。相互矛盾的数据发表治疗肺炎球菌肺炎。而一些作者安全地使用普鲁卡因青霉素单一疗法159年其他人发现,青霉素和大环内酯物与低死亡率与β-lactam单药治疗相比62年。当前作者提倡的大环内酯类,至少在病人在风险增加和严重肺炎的患者提供标准160年。
建议明确没有特定的排名。重要的是要意识到,独家使用单一抗菌选项可能携带诱导微生物耐药性的风险。
一个非常重要的问题是足够的剂量。新概念的使用剂量计算的药代动力学和药效学数据是有前途的,但仍有争议,很难适用于临床常规161年。推荐剂量列于附录3。剂量必须调整根据肝或肾功能衰竭的存在。
的持续时间应该什么治疗?
适当的抗菌素治疗期间并没有得到解决。在比较研究中,通常的治疗时间是7 - 10天左右。然而,短时间是否可以安全地应用是未知的。细胞内病原体如军团菌种虫害应该治疗至少14天(C4)。
应该在什么时候注射。被使用时,应该切换到口腔发生?
在重症监护病房住院病人不需要承认,现有的证据支持使用序贯治疗除非有禁忌症,如胃肠吸收162年- - - - - -165年。开关的安全也被证实为bacteremic肺炎球菌肺炎166年。低风险患者的住院原因以外的风险增加死亡率PSI或抑制指数显示,口服治疗可能从一开始就被应用。此外,病人风险增加,但没有生命体征异常可能从一开始就适合口服治疗167年,168年。自住院观察的临床效益低风险患者改用口服治疗后仍然有限165年,169年,决定开关应该伴随着考虑放电。早期的开关和放电策略可能有助于减少住院的长度163年,170年。只有有限的数据对序贯治疗重症肺炎的安全168年。
有利的临床反应顺序已报告了应用抗菌药物治疗方案。理论上来说,最合适的是药物都可用注射。和口服使用和实现相同的曲线下面积(AUC)不管应用程序路由171年,172年。然而,使用较低的口服药物AUC序贯治疗方案已成功应用。表17⇓概述可能的选择的序贯治疗帽。
切换的时间注射。口服抗菌素治疗必须个性化根据企稳的临床特征。一项研究使用稳定解决热(两个连续的正常体温在8 h),改善咳嗽和白细胞减少163年。另一个前至少48小时静脉注射治疗患者改用口服治疗164年。最实际的方法是使用在录取最突出的临床特征(如。发热、急性呼吸衰竭或混乱)作为目标的评估临床稳定。观察病人的实践在一夜之间改变口腔治疗后是常见的,但并没有被证明是必要的165年。
建议
轻度肺炎,治疗可以应用口服从一开始(A3)。中度患者肺炎、序贯治疗应考虑所有的病人除了最严重的病了。最优时间切换到口腔治疗也是未知的。似乎合理的目标这一决定根据分辨率的最突出的临床特征(A3)的承认。
额外的治疗建议?
预防性治疗与低分子肝素(40毫克伊诺肝素南卡罗来纳州。)已被证明保护病人患有急性呼吸衰竭。血栓栓塞事件从14.9%减少到5.5%,偶尔预防栓塞并发症173年。因此,低分子肝素应该适用于所有急性呼吸衰竭患者。
无创通气的使用已被证明是有效的慢性阻塞性肺病患者肺炎174年。其使用患者的并发症,除了慢性阻塞性肺病,仍然是有争议的175年。使用无创通气时应用原则已经解决176年。
严重脓毒症患者应该得到足够的液体复苏。是强制性的研究所及时适当的支持性治疗脓毒性休克患者。
类固醇没有在肺炎治疗被证明是有用的。然而,氢化可的松已被证明是有益的脓毒性休克患者。集落刺激因子已经被证明可以减少急性肾功能衰竭,但没有任何对死亡率的影响177年。因此,不推荐用于治疗严重的限制。
建议
低分子肝素在急性呼吸衰竭患者(A3)。无创通气的使用是没有标准治疗,但可考虑特别是COPD患者(B3)。严重脓毒症和脓毒性休克的治疗仅限于支持措施(A3)。类固醇没有地方治疗肺炎,除非存在脓毒性休克(A3)。
反应应如何评估当胸片应该报道吗?
入院后的第一个24 - 72 h肺炎的发展至关重要。然而,后期可能发生的并发症。这些通常是与积脓症的发展,医院重复感染或伴随疾病的并发症137年。完成所需的时间分辨率的肺炎的症状与体征可能达到更长时间178年。这取决于主机和pathogen-related因素以及最初的严重性肺炎。因此,似乎实际区分最初反应和完整的决议,特别是当评估治疗反应。
监测病人应该包括:体温;呼吸参数(最好是呼吸速率和部分氧张力或氧饱和度);血液动力学(动脉血压和心率);和精神状态。尽早安排一个中间加护病房或ICU患者可能有助于不利的进化根据这些标准。
胸部x光照片本身并不是适当的评估最初的治疗反应。然而,在临床状况恶化的背景下,增加了一半以上的浸润与初步结果表明不良预后48,135年。
简单的肺炎的影像学证实的决议是常见的临床实践。然而,所需的时间完成射线照相分辨率依赖于宿主和病原体因素,通常比预期更长的时间179年,180年。它可能是局限于患者持续的症状和体征,以及那些支气管肿瘤的风险(即。现在吸烟者和戒烟)。重症肺炎患者,多次胸片是病人管理的一部分,可以根据临床判断。
时间框架的稳定取决于稳定的标准应用和初始肺炎严重程度181年。下面几个标准定义后,患者PSI IV和V显示值稳定3和5天的时候,分别182年。相关的标准包括:退热< 37.9°C;呼吸率<·25分钟−1;氧饱和度> 89%;动脉收缩压> 90毫米汞柱;心率< 100·分钟−1;能够维持口腔摄入;和正常的心理状态。
如果所有条件都满足,重新接纳或死亡的风险后放∼14%。相反,存在两个或两个以上的生命体征异常放电有46%重新接纳或死亡的风险。因此,所有上面列出的标准应该考虑关于出院前决定。
住院时间是最重要的成本动因之一医疗帽。减少住院时间,甚至一天也能带来巨大的成本节约183年。因此,它似乎是合理的目标治疗时间根据预测住院时间。预测住院期间一直在报道达到∼5天患者较低的风险(ψ》)和7天患者风险增加(ψIV和V)37,184年。然而,大量的区域和国家的变化必须被考虑。延长住院时间取决于相关的肺炎因素(最初的严重性,早期并发症),nonpneumonia-related并发症和临床前的因素184年。
有证据表明,住院期间可以安全地减少在许多机构185年。然而,放电的决定应该基于自信临床稳定的标志。否则,有人担心缩短住院可能导致更高比例的不良结果182年,186年。一个安全工具减少住院时间包括:1)早期改用口服抗菌素治疗,实践指南提供的信息交换患者肠外口服抗菌素方案对于早期出院的病人可能会有用182年,187年;和2)干预减少临床前的影响因素。
建议
对治疗的反应应该由简单的临床监测标准包括体温、呼吸和血液动力学的参数。相同的参数应该应用于法官出院(A3)的能力。完整的反应,包括radiographical分辨率,需要更长时间。放电的决定应该基于临床稳定健壮的标记(A3)。
nonresponding病人应如何评估?
似乎实际区分故障响应初始治疗(解决nonresolving肺炎)和失败的完整的决议(解决慢慢解决肺炎)。标签作为nonresponder病人之前,应该确保:1)病人最有可能有限制(即。正确分类临床理由);2)抗菌素治疗应用正确的选择(选择判断剂、给药途径、剂量);3)如果发现特定的病原体,这些适当的治疗。
证实的诊断治疗失败后,下一步是将病人的治疗失败的两类。
Nonresolving肺炎
如果病人是不稳定的(渐进性肺炎),都应努力重新调查病人集中。使用特定的诊断工具,如。计算机断层扫描(CT)扫描或支气管镜检查必须个性化137年。在使用支气管镜检查的情况下,必须确保样本检索全面调查。最重要的诊断排除积脓症,脓肿形成,体育和液体超负荷。收集所有样品微生物分析之后,第二个经验性抗生素治疗方案使用不同的代理比最初应用应该发起。
如果病人是稳定的,可以个性化re-investigation的程度。第二个抗菌药物疗程可能暂时扣留,直到鉴别诊断。
慢慢解决肺炎
决定着手re-investigation应该基于仔细评估症状影响因素解析和识别一个特定的诊断的可能性。这种类型的治疗失败使它更容易找到不寻常的模仿或替代诊断肺炎病原体,如间质性肺疾病或恶性肿瘤。因此,临床和影像学表现可能暗示的这些条件之一。CT扫描可能会有帮助的可疑的间质性肺病。支气管镜的病人的评估将奖励多达一半的情况下137年,188年。开放的潜在有用性肺活检不能判断之外的一个特定的个人条件。
建议
两种类型的治疗失败,nonresponding肺炎肺炎,慢慢解决,应该有区别(A3)。nonresponding肺炎的评价取决于临床状况。在不稳定的患者,re-investigation紧随其后的第二个经验性抗生素治疗方案建议。后者可能保留在稳定的患者。慢慢解决肺炎应根据临床需要重新调查,病人的状况和个人风险因素(C3)。
慢性阻塞性肺病加重病人的
住院的标准是什么?
患者住院死亡率的COPD恶化∼10%。对临床医生是很重要的敏感和住院病人的具体标准。具体标准住院治疗仍然是一个有争议的问题,但是一般来说所有患者COPD恶化,不会显示改进后12 h的发展,持久的呼吸衰竭和强烈的呼吸困难,应承认。
新的人/ ATS声明已建议在特定条件使住院患者慢性阻塞性肺病恶化189年。到目前为止,这些标准还没有被验证(表18⇓)。
有趣的是对临床医师了解风险因素与慢性阻塞性肺病加重病人的承认。病例对照研究COPD恶化的风险因素和住院发现以下录取的多变量分析190年:三个或三个以上住院前一年;FEV1;在长期氧疗法的处方;和目前的吸烟者。
在医院的过程评估是很重要的第一步知道和分层疾病的严重程度。这是由在病情稳定程度的功能障碍;这迫使肺量测定法是最好的工具。除了之前的肺功能,急性发病的症状和体征也应该用于分层患者根据严重程度(低血氧症的严重性,血碳酸过多症酸中毒,tachypnoea和其他人)。
新的人/ ATS声明提出了分类分层慢性阻塞性肺病严重程度根据气流阻塞的程度,即。轻度慢性阻塞性肺病:FEV1≥80%;中度慢性阻塞性肺病:FEV150 - 80%;严重的慢性阻塞性肺病:FEV130 - 50%;非常严重的慢性阻塞性肺病:FEV1< 30%。
住院慢性阻塞性肺病急性加重患者应该接受抗生素?
在临床实践中临床医生应该能够检测哪些病人不需要接受抗生素和抗生素可能会有用。并不是所有的慢性阻塞性肺病患者恶化需要使用抗生素治疗。一个荟萃分析27研究随机、安慰剂对照试验显示整体温和有益影响慢性阻塞性肺病急性加重的抗生素的管理。这个荟萃分析发表一些年前,大多数的抗生素包括在试验评价不太有力与抗生素相比目前可用。
Anthonisen基石随机试验et al。32表现出显著的有益效应在这些患者抗生素三个以下症状:呼吸困难的增加;痰量增加;和增加痰脓。这些患者分为类型。此外,这些患者的抗生素是有益的管理两个红衣主教的症状,这是归类为II型。图1⇓显示根据Anthonisen加重患者的分层et al。32。最近nonhospitalised加剧了病人信息显示一个明确的关系脓痰和细菌的存在15。绿色的痰(使用色标)是敏感和特定的94% - 77%,收益率高的细菌负荷,指示明确病人集的子集确定表示,可能会从抗生素治疗中获益。这些信息补充Anthonisen的研究et al。32在某种意义上,有两个基本的症状的患者(II型),但包括脓的存在(绿色痰)应使用抗生素治疗。然而,Anthonisen的研究et al。32晚些时候在门诊病人和病人需要进行入学后纳入研究,被排除在分析。Anthonisen准则的使用没有被验证在住院慢性阻塞性肺病加重病人。
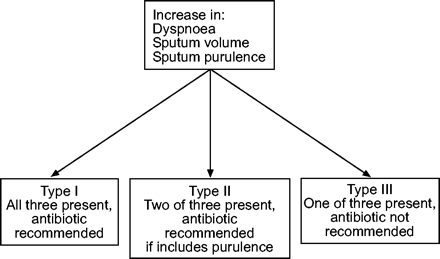
患者分层特性的恶化。
两个随机研究澄清哪些患者应该或不应该接受抗生素。其中一个研究的患者有轻度症状(简单的慢性支气管炎)显示没有抗生素的有利影响25。其他调查慢性阻塞性肺病病人需要机械通气和显示,不使用抗生素是紧随其后的是一个负面的结果和更大的二级intra-hospital感染的发生率191年。没有可用数据的COPD患者急性加重接受无创机械通气能受益于抗生素,但在临床实践中应被视为机械通风。
大多数慢性阻塞性肺病患者需要住院治疗严重疾病(FEV1< 50%),类型I或II恶化根据Anthonisen分类192年。
建议
抗生素应如下:1)患者I型Anthonisen恶化(A2);2)患者II型Anthonisen恶化时增加脓痰是两个红衣主教症状(A2);和3)严重恶化,患者需要侵入性或无创机械通气(A2)。抗生素通常不建议在没有脓Anthonisen II型和III型患者(A2)。
分层的COPD患者恶化建议直接治疗?
慢性阻塞性肺病急性加重的可能是由于病毒感染,细菌感染或刺激物包括烟草烟雾和其他人。细菌感染的作用是质疑但支气管镜的研究表明,至少50%的患者可能有细菌在高浓度发作期间更低的航空公司193年。问题定义COPD恶化的微生物病原学是很大一部分患者有细菌殖民降低航空公司的稳定阶段的疾病。一些研究表明,细菌在加重负担增加193年相同和不同种类的细菌比较在同一病人发作时可能会改变194年。后者的研究发现,压力变化流感嗜血杆菌,肺炎链球菌和莫拉克斯氏菌属复活,但不是铜绿假单胞菌与恶化。
研究患者的轻度发作195年不需要住院,已经表明,一半的患者细菌在降低航空公司和主要的微生物流感嗜血杆菌(nontypable和noncapsulated),肺炎链球菌和复活的。相反,在病人需要机械通气(意味着FEV130%)196年,197年这些微生物的作用不太频繁的和其他微生物,如肠道革兰氏阴性杆菌铜绿假单胞菌可能会更加频繁。其他观察结果表明,FEV1是一个重要的决定因素的类型的微生物198年,199年。轻度患者的疾病肺炎链球菌是主要的,而当FEV吗1较低,流感嗜血杆菌和复活的更加频繁,甚至铜绿假单胞菌可能出现在那些更严重梗阻患者。严重的慢性阻塞性肺病患者和频繁发作需要抗生素和类固醇微生物病原学和肠道革兰氏阴性杆菌,更复杂铜绿假单胞菌可能存在200年。
风险因素的定义铜绿假单胞菌感染是一个重要的潜在的问题。抗生素治疗是完全不同与治疗针对常见的微生物和病人可以更糟的进化早期如果anti-pseudomonal抗生素不管理196年。的危险因素铜绿假单胞菌感染:1)最近住院;(2)频繁使用抗生素去年四课程);3)严重的慢性阻塞性肺病(FEV1< 30%);和4)隔离铜绿假单胞菌在先前的恶化或殖民统治一个稳定的时期198年,199年。然而,大多数这些因素一般研究调查发现了微生物学的恶化和具体的风险因素的研究铜绿假单胞菌急性加重的缺乏。总的来说,假单胞菌感染的比例∼10 - 15%慢性阻塞性肺病急性加重患者需要住院治疗,FEV1< 50%。这个比例增加在加护病房的病人需要机械通气。然而,的问题铜绿假单胞菌在慢性阻塞性肺病急性加重,目前还不清楚,没有研究调查是否特定的治疗铜绿假单胞菌风险因素的基础上,改变的结果。
非典型细菌的作用还存在争议,但大多数研究表明c .肺炎在∼4 - 20%的发作200年,m .肺炎不太频繁。在这些研究中,c .肺炎e发病率4%当考虑住院慢性阻塞性肺病患者201年。c .肺炎经常被发现在协会与其他病毒或细菌的微生物。病毒也频繁的微生物中发现慢性阻塞性肺病急性加重。发病率是高度可变的范围取决于所使用的微生物技术的类型和病毒寻找的类型。一项研究从Seemungalet al。202年发现39%的病毒感染的发生率与鼻病毒和RSV最频繁。可能涉及的其他频繁的病毒是小核糖核酸病毒和甲型流感。
抗生素耐药性的模式微生物通常在加重是国家特定的识别203年。在西班牙,法国和意大利的多达40%的菌株流感嗜血杆菌和> 90%的复活的β-lactamase生产商,这表明ampicilin和阿莫西林等抗生素可能是无效的。肺炎链球菌此外,经常耐青霉素和大环内酯类,尽管这也重要的是不同国家(见附件2,抗生素耐药性部分)。
最后,10 - 20%的患者moderate-severe发作不回复最初的抗生素治疗和抗生素治疗可能需要改变204年,205年。在这些情况下,感染可能是由于铜绿假单胞菌和金黄色葡萄球菌没有很好覆盖的微生物,通常是标准的经验制度。
分层患者抗生素管理有助于定义组的患者在他们特定的微生物可能是潜在的礼物。这是一个困难的问题,应该结合主机变量(抗性的风险因素肺炎链球菌、青霉素和大环内酯类和风险因素流感嗜血杆菌β-lactamase生产商)的危险因素铜绿假单胞菌和体征和症状的急性发病,可以定义子集的人口需要特定的抗生素治疗。FEV的使用1作为分层变量患者抗生素治疗并不总是有用的临床实践,因为这些信息可能不是在急诊科出席。然而,当FEV1可用它有助于分类抗生素治疗的患者分成不同的组。
建议
有三个不同的组。A组包括病人不需要住院治疗(轻度慢性阻塞性肺病,看到预防部分;A3)。B组病人是住院(moderate-severe COPD)没有风险因素铜绿假单胞菌感染(A3)。最后,C组包括住院患者(慢性阻塞性肺病moderate-severe)的危险因素铜绿假单胞菌(A3)。
风险因素是什么铜绿假单胞菌
的危险因素铜绿假单胞菌下面有两个:1)最近住院(A3);2)频繁(每年超过四课程)或最近政府的抗生素(3个月;A3);3)严重疾病(FEV1< 30%;A3);4)之前的隔离铜绿假单胞菌在一个恶化或病人的领地铜绿假单胞菌(A3)。慢性阻塞性肺病患者的分层表19所示⇓。
微生物调查建议?
同桌的咽部菌群可能会干扰微生物调查。抽样远航空的支气管镜检查和收集的公安局透露,一些慢性阻塞性肺病和支气管扩张患者是由细菌长期殖民统治的稳定时期,但在急性加重细菌数量增加。
研究稳定的慢性阻塞性肺病和支气管扩张患者的公安局发现10的患病率3-10年4CFU·毫升−1,主要是流感嗜血杆菌和肺炎链球菌或流感嗜血杆菌和铜绿假单胞菌,在60 - 80%的病例193年,206年,207年。有一个75%的总体公安局和痰文化之间的协议。好痰之间的相关性被发现文化和支气管镜的支气管扩张患者的标本在最近的一项研究208年。
在慢性阻塞性肺病加重病人的,缺乏研究比较痰培养和参考测试如支气管镜的过程。太阳系et al。196年相比公安局标本与气管吸入物和发现了一个很好的相关性。
四个研究表明,在发作期间微生物支气管植物近50%的患者显著增加193年,196年,197年,209年。作者分类培养的生物作为潜在的病原微生物(PPM)和non-PPM207年。在此基础上接受,细菌病原体引起∼40 - 50%的慢性阻塞性肺病急性加重。
纵向研究说明,至于流感嗜血杆菌有关慢性阻塞性肺病急性加重部分由于内源性复发的生物,基因相同的先前的恶化事件,从外源性再感染,部分菌株基因组方面不同194年,210年。
痰是相同的质量评估应用于肺炎的诊断。在纵向研究中,埃勒et al。199年发现,在温和的情况下的慢性阻塞性肺病痰菌群主要由:肺炎链球菌革兰氏阳性生物体(46%),程度较轻流感嗜血杆菌和复活的(23%);和类似的程度肠杆菌科和铜绿假单胞菌(30%)199年。在严重的情况下,FEV1生物体正常的< 50%,革兰氏阴性铜绿假单胞菌成为优势(63%)。
使用任意截止值的106CFU·毫升−1(105CFU·毫升−1为肺炎链球菌),Miravitlleset al。198年还发现之间的相关性程度的疾病和痰菌群的构成。FEV的存在1< 50%文化更积极了流感嗜血杆菌和铜绿假单胞菌。FEV患者1在大多数情况下> 50% non-PPMs被孤立。
Stockleyet al。15分类类粘液或脓性痰,髓过氧化物酶的基础内容。这也可以评价痰的颜色。黏液状的痰细菌负荷的中位数是7.5×106和脓性痰是107-10年8CFU·毫升−1。绿脓痰的存在94.4%的敏感和77.0%的特定的收益率高细菌负荷。
山et al。211年一起研究一些炎症标记细菌负荷,以及痰的颜色。髓过氧化物酶水平低,细菌负荷≤107CFU·毫升−1(39%的样品)。髓过氧化物酶水平高的细菌±107CFU·毫升−1(61%的样品)。在92%的这些标本细菌物种是主要的。
建议
严重的急性加重的慢性阻塞性肺病患者(C组患者),那些可能的难治性微生物(铜绿假单胞菌)或潜在的对抗生素抗性(前抗生素或口服类固醇治疗,病程延长,超过四个每年发作,FEV1< 30%),痰培养或气管内吸入物(在机械通气患者)推荐(A3)。
这最初的抗菌治疗建议患者住院慢性阻塞性肺病恶化吗?
A组的更频繁地孤立的微生物流感嗜血杆菌紧随其后的是肺炎链球菌和复活的212年。阿莫西林、氨苄西林、四环素抗生素,可以使用,但在高浓度的抗生素抗性的国家肺炎链球菌这可能是一个问题。此外,20 - 30%的菌株流感嗜血杆菌β-lactamase生产者和耐青霉素。一个回顾性研究慢性阻塞性肺病急性加重发现阿莫西林与较高的复发205年。
有活跃的反对肺炎链球菌和流感嗜血杆菌。然而,这种抗生素用于高剂量(分别为875和125毫克amocicillin clavulante)为了获得高浓度血清及支气管分泌物的麦克风的大多数菌株对青霉素。2000年和125年的新配方b.i.d(分别amocxicillin和clavulante)可能是有用的。电阻的肺炎链球菌大环内酯类可以高达30 - 50%在一些欧洲国家(如。法国、西班牙);因此,他们通常不推荐。此外,大部分的菌株流感嗜血杆菌对克拉霉素有抗性。然而,大多数试验的这组病人204年,213年显示一个好的相比与其他大环内酯类抗生素的有效性,这可能与他们的抗炎效果。Telithromycin ketolide来自大环内酯类是:1)提出了一种低电阻率,;2)是有效的肺炎链球菌耐青霉素和大环内酯类;3)显示了良好的抗菌活性与非典型;和4)比阿奇霉素更有效流感嗜血杆菌。提出了低副作用,良好的渗透和优良的动力学特性。它也被认为是一种潜在的抗生素。然而,临床经验仍然是有限的214年;因此,不推荐(B2)。
在B组,除了无新喹诺酮类必须被考虑。左氧氟沙星和莫西沙星是活跃的大多数菌株肺炎链球菌和流感嗜血杆菌支气管分泌物,实现高浓度几倍所需的麦克风来治疗这些微生物215年- - - - - -219年。此外,他们是活跃的反对以外的革兰氏阴性杆菌铜绿假单胞菌。这些特征使这些抗生素很方便把这组COPD患者急性加重。口服途径是首选,但在某些情况下肠外路线必须被使用。在这种情况下,上面的相同的抗生素建议可以不经肠道。管理一个单一剂量每24 h的莫西沙星是一个潜在的优势。
Nonantipseudomonal第三代头孢菌素如头孢曲松钠和头孢噻肟,也是抗生素对绝大多数微生物良好的活动。在这个集团抗生素引起急性加重和可以作为单药治疗管理220年。对头孢噻肟头孢曲松钠的优点是它可以给肌肉,可以在一些nonhospitalised情况下是有用的。
在C组最好的口头管理anti-pseudomonal抗生素环丙沙星。这种抗生素是活跃的反对流感嗜血杆菌,复活的和其他革兰氏阴性杆菌。关注对环丙沙星是可怜的活动肺炎链球菌微生物,但这并不是经常在患者组b,另一个问题是增加的电阻率铜绿假单胞菌在一些欧洲国家。高剂量的环丙沙星是首选(750毫克每12 h)来实现更高的血清浓度和支气管221年,222年。左氧氟沙星的活动铜绿假单胞菌最近批准的食品和药物协会(每24小时750毫克),虽然临床经验是有限的,它不推荐。
没有明确的关于何时使用口头或信息注射。住院患者的给药途径。口服途径是首选,如果病人可以吃。如果情况不是这样,注射。必须使用和交换路由到口腔临床稳定时入院后3 - 5天。在最严重的病人(ICU)承认,注射。抗生素管理势在必行。在这种情况下,当怀疑假单胞菌,抗生素组合建议表20所⇓。然而,没有证据表明关于政府的利益两种抗生素治疗支气管感染所致铜绿假单胞菌。慢性阻塞性肺病患者的抗生素治疗的持续时间应该保持在平均7 - 10天。课程5天左氧氟沙星和莫西沙星的那么有效治疗10天β-lactams在一些试验217年,223年,224年。
建议
没有风险因素的病人铜绿假单胞菌几个选项可用抗生素治疗。一个或其他抗生素的选择将取决于:1)恶化的严重程度;2)当地的电阻模式;3)耐受性;4)成本;和5)潜在的依从性。阿莫西林或四环素推荐轻微发作(通常在家管理)和co-amoxiclav患者住院moderate-severe发作(A2)。这取决于抗青霉素的速度肺炎链球菌在每个国家,阿莫西林的用量应该多样化。在高电阻率的国家,推荐的剂量是1 g每8 h。
患者的危险因素铜绿假单胞菌,环丙沙星口服摄入时选择的抗生素是可用的。当需要肠外治疗时,环丙沙星或β-lactam anti-pseudomonal活动是可用的选项。的氨基糖甙类是可选的(A2)。
使用口头或注射。路线取决于临床状况的稳定和恶化的严重程度。开关(注射。口语)推荐入学的第三天如果病人临床稳定(A3)。
nonresponding病人应如何评估?
10 - 20%的患者之间没有回应经验性抗生素治疗221年,222年。一些失败可能与以下有关微生物问题。1)最初的感染是由微生物引起的未被经验方案。铜绿假单胞菌、金黄色葡萄球菌(包括耐甲氧西林金黄色葡萄球菌),不动杆菌和其他闽江失败的最常见原因。曲霉属真菌种虫害被描述在某些情况下与类固醇进行长期治疗。高级抗生素耐药性肺炎链球菌也要考虑。2)病人可能有院内呼吸道感染。这是更频繁的病人需要侵入性机械通气196年。
建议
关闭后重新评估非传染性的失败的原因(即。医疗不足、栓塞、心脏衰竭、其他)仔细微生物重新评估,如前所述的部分微生物诊断、建议(C3)。
建议治疗失败的病例包括抗生素变化具有良好的覆盖铜绿假单胞菌,肺炎链球菌耐抗生素和闽江,随后根据微生物结果调整新抗生素治疗(C3)。
急性加重的支气管扩张
急性加重的支气管扩张应如何管理?
支气管扩张是一种结构错乱的支气管壁的特点是气道扩张和支气管壁增厚。由于这个异常、慢性炎症和气道殖民特征的发现。支气管扩张的病因学是未知的在50%的情况下225年。肺结核、肺炎、Ig不足,支气管肺的曲霉病和囊性纤维化(CF)支气管扩张的主要原因。CF是超出了这些建议的范围。
殖民与潜在的病原微生物是确定在60 - 80%的病人临床稳定的情况下。最常见的微生物分离流感嗜血杆菌和假单胞菌spp。206年,208年。这些微生物可能是那些导致周期性发作。其他革兰氏阴性杆菌,如肺炎链球菌和金黄色葡萄球菌,也可以移植患者的更低的航空公司。它已经表明,支气管扩张患者殖民假单胞菌种虫害具有更广泛的肺损伤(由高分辨率计算机断层扫描证明)226年,遭受更严重的肺功能障碍227年,228年,有更强烈的肺部炎症反应229年。很少,气道殖民化是由于微生物需要特殊的治疗,如诺卡氏菌属的小行星,曲霉属真菌spp。产碱杆菌属xylosoxidans和分枝杆菌spp。208年。最近的一项研究发现之间的关联金黄色葡萄球菌在航空公司和过敏性支气管肺的曲霉病的存在230年。可能不致病的微生物,如h . 56从痰,也经常孤立。尽管它的致病作用受到质疑,最近的一项研究报道导致系统性免疫反应h . 56231年。
疾病的证据更快速的发展,航空公司是殖民铜绿假单胞菌有特定的病原体的机会,需要特殊的治疗,如曲霉属真菌种虫害或n小行星,当地更强烈的示范和系统性炎症反应患者潜在的致病微生物殖民的支持需要定期评估支气管扩张患者支气管殖民模式。痰培养bronchoscopy-guided一样有效的技术评估支气管扩张患者的殖民化208年。
急性发作(见附件1,定义部分)被痰生产增加临床认可,成为脓性和厚。增加脓可能伴随着其他症状或体征,如呼吸困难或呼吸困难,咳嗽和发烧。
几乎没有微生物信息non-CF加重病人的支气管扩张。假设大多数的发作是由殖民造成的菌群和治疗,因此,针对这些。许多支气管扩张患者定期服用抗生素,这是细菌抗生素耐药性的危险因素。有两个额外的对抗生素治疗急性加重患者的建议。1)细菌菌群和模式的抗性不同的百分比情况下最近的殖民化之前是未知的。因此,痰文化在大多数情况下建议。2)最好是使用抗菌素好支气管渗透和减少细菌的能力尽可能多的负担。此外,支气管扩张患者产生厚的分泌物在微生物定殖,这代表一个物理障碍药物扩散。
基于这些考虑,适当的一线政策是使用抗生素,是活跃的流感嗜血杆菌经验,一旦被痰样本进行微生物分析。口腔门诊,推荐有和喹诺酮类抗生素(环丙沙星、莫西沙星、左氧氟沙星)。左氧氟沙星在门诊支气管扩张的管理一直有效232年。
风险因素铜绿假单胞菌,环丙沙星是最好的口腔anti-pseudomonal剂和抗生素的组合可能是明智的,如表21中提到⇓。再次,尽管没有证据关于政府的利益两种抗生素治疗支气管扩张急性加重所致铜绿假单胞菌。还可以使用左氧氟沙星药动学/药效学基础上的信息。头孢曲松钠,虽然不是活跃的反对铜绿假单胞菌可以使用,如果动态肠外治疗是必要的。肠外治疗通常应该留给患者需要住院治疗急性呼吸衰竭。
风险因素假单胞菌种虫害没有被广泛研究,但基于上述观测是合理使用相同的四个特性在慢性阻塞性肺病(见的风险因素是什么铜绿假单胞菌吗?)然而,这没有前瞻性研究与结果。
一旦可用,经验性抗生素应该调整按照微生物结果。虽然没有数据在这个问题上,治疗的持续时间应该是7 - 10天,的情况除外铜绿假单胞菌感染,可能需要更长的时间(10 - 14天)。
因为支气管扩张患者经常需要抗生素,旋转的抗生素,以减少抗性的发展可能是明智的。
建议
定期监测殖民为宜(B3)。大多数急性加重患者将受益于抗生素治疗(B3)。获得文化开始抗生素治疗的痰样本是建议在大多数情况下,尤其是在那些需要住院治疗(B3)。经验性抗生素治疗患者必须分层的潜在风险假单胞菌种虫害感染(B3;看到的风险因素是什么铜绿假单胞菌吗?)推荐抗生素总结在表21⇓。经验性抗生素必须调整或修改根据痰培养结果(A3)。
预防
通过方法预防接种
与细菌提取物口服免疫预防下呼吸道感染?
流感嗜血杆菌是一个重要的病原体参与感染性慢性支气管炎的恶化194年。系统回顾了六个安慰剂对照、随机研究调查的功效流感嗜血杆菌口服疫苗准备减少急性发作的频率(AE) 440年慢性支气管炎患者233年。整体有显著减少AE 3和6个月的治疗后与控件(3个月:泊松率比率(PRR) 0.666, 95%可信区间(CI) 0.500 - -0.887, p = 0.001;6个月:PRR 0.831, 95%置信区间0.669 - -1.031,p = 0.093)。9个月的效果已经消失了。此外,减少AE在3和6个月的严重性也被证明(−58%,皮托比值比()= 0.42,95%可信区间0.16 - -1.13;和-65%的几率= 0.35,95% CI 0.16 - -0.75,分别)。虽然这篇评论的作者得出结论,接受口服流感嗜血杆菌在秋季疫苗减少AE在冬天的频率和严重程度,他们承认更大的临床试验是必要的,以评估长期影响这种类型的治疗。
另一种方法是使用细菌提取物的混合物作为口服疫苗(om - 85 BV)。一项安慰剂对照研究调查了350名护理之家居民年龄≥65岁,发现显著减少急性支气管炎的病人混合细菌提取被使用(下呼吸道感染的数量减少28%(不重要的(ns)),急性支气管炎发作的数量减少40% (p < 0.01),和抗生素处方的数量减少28% (ns))234年。然而,同样的研究还显示肺炎和支气管肺炎的发病率高39%接种组与nonvaccinated组相比,表明这种方法没有提供保护严重肺感染的类型。另一项研究(n = 190 om - 85 BV与n = 191安慰剂)没有发现关于AE的频率差异,但显著减少总住院天数(om - 85 BV 287天,642天安慰剂(p = 0.037)235年。
没有成本效益研究两种物质。
建议
的使用流感嗜血杆菌口服疫苗(B1)或细菌提取物(om - 85 BV;B2)不推荐CB或慢性阻塞性肺病患者。
的角色是什么在CB和慢性阻塞性肺病预防性抗生素治疗?
在CB和慢性阻塞性肺病患者使用预防性抗生素治疗已被广泛的研究。研究1960 - 1970年之间表明预防性抗菌治疗,在几个月或几年,不是有效预防感染恶化236年- - - - - -238年。
建议
的基础上发表的研究到目前为止,预防性应用抗生素在CB或慢性阻塞性肺病患者的预防是不推荐(A1)。
根据专家的意见,这可能是合理的使用选择的长期抗生素治疗支气管扩张患者遭受细菌发作频繁,但没有数据控制的研究可用于以证据为基础的建议(C4)。
使用nebulised支气管扩张患者下呼吸道感染的抗生素预防到目前为止还没有系统的研究。因此,没有证据的使用可能会被发现,所以不推荐使用这种方法(C4)。
URTIs预防下呼吸道感染的抗生素治疗吗?
下呼吸道感染细菌URTIs可能前兆。只有一个研究调查是否早期儿童抗生素治疗细菌URTI的频率可以减少肺炎和证明事实并非如此239年。普通感冒的治疗用抗生素或抗病毒药物也不预防下呼吸道感染240年,241年。没有可用的证据关于治疗慢性鼻窦炎的疗效为下呼吸道感染的预防。
建议
用抗生素治疗URTIs不会阻止下呼吸道感染(A1)。
吸入类固醇治疗或长效β2受体激动剂预防下呼吸道感染?
吸入类固醇可能会减少的频率AECOPD患者严重的气流阻塞。但是,没有研究显示下呼吸道感染的预防吸入类固醇。此外,AE的减少慢性阻塞性肺病严重的慢性阻塞性肺病患者似乎是有限的。概述关于这个问题看到下面的指导方针242年,243年。
关于使用长效β2受体激动剂没有证据显示预防预防下呼吸道感染的效果。
建议
定期使用吸入类固醇(B1)或长效β2受体激动剂(C4)不推荐作为下呼吸道感染的预防方法。这并不意味着他们不可能阻止慢性阻塞性肺病急性加重,这是一个问题超出了本文的范围。
常规的物理治疗预防下呼吸道感染吗?
虽然似乎合理的接受理疗患者良好的临床实践的一部分分泌过多和慢性呼吸道疾病,包括支气管扩张,没有数据支持使用理疗的方法预防下呼吸道感染的244年。
建议
理疗不推荐作为预防方法对下呼吸道感染(C4)。
预防流感病毒感染抗病毒物质吗?
两类抗病毒药物预防流感病毒的感染。金刚烷胺和金刚烷乙胺对甲型流感病毒M2抑制剂与功效,而新物质扎那米韦和奥司他韦神经氨酸酶抑制剂是有效的对流感A和B。
最近的一项系统回顾调查18个研究(14金刚烷胺,四个rimantaine)包括超过10000名患者33。金刚烷胺表现出显著的预防效果为63%(95%置信区间CI: 42 - 76%)在确认联系人的甲型流感病例。虽然金刚乙胺的有效性的数据相比,一个显著的影响由于无法获得较小的患者数量调查。然而,所有可用的数据显示,副作用明显较低的频率比金刚烷胺和金刚乙胺。
神经氨酸酶抑制剂扎那米韦(只能用于吸入)和奥司他韦(只有口服药物)更广泛的研究245年- - - - - -248年。然而,由于新的更复杂的设计研究,系统回顾可用的数据(八个研究:五扎那米韦,三奥司他韦;n = 1180),表现出显著的预防效果的药物(74%;95%置信区间:0.50—-0.87)249年。
总之,有一致的证据表明,金刚烷胺,金刚乙胺和神经氨酸酶抑制剂对流感病毒感染的预防作用。然而,接种疫苗对流感病毒感染仍然是最重要的预防方法。到目前为止没有成本效益研究。
建议
预防流感的抗病毒物质只建议在特殊情况;例如,在疫情在封闭的社区(A1)。
预防下呼吸道感染口腔黏液溶解的有用吗?
黏液溶解的物质,如乙酰半胱氨酸、carbocysteine ambroxol,广泛应用于慢性支气管炎患者。最近的一项系统回顾调查23研究旨在减少慢性阻塞性支气管炎的AEs黏液溶解的物质250年。作者发现加权平均差(大规模杀伤性武器)每月减少AEs−0.066 (95% CI 0.077 - 0.054−−;p < 0.001)或AE·−0.84年−1。使用在控制发作患者的年增长率为2.7年−1这减少了29%。残疾的天数也下降了(WMD−0.56;95%可信区间0.77 - 0.35−−;p < 0.001)。患者的数量仍然恶化自由是黏液溶解的大集团(比值比(或)2.22;95%可信区间1.93 - -2.54;p < 0.001)。作者得出结论,在主题与CB或慢性阻塞性肺病,黏液溶解的治疗是降低小减少急性发作和一种更大的总天数的残疾。然而,这些研究没有显示特别是对下呼吸道感染的预防作用。这也适用于系统回顾调查N乙酰半胱氨酸251年。
建议
定期使用口腔黏液溶解的CB和慢性阻塞性肺病患者不推荐预防下呼吸道感染(B1)。
同样在很大程度上是对支气管扩张患者,在系统回顾包括三个试验,但不能总在荟萃分析他们的数据252年。与安慰剂相比,高剂量的抗生素溴己新缓解咳痰困难(大规模杀伤性武器−0.53;95%可信区间0.81 - 0.25−−)和减少痰生产白天16(大规模杀伤性武器−21.5%;95%可信区间38.9 - 4.1−−)。与安慰剂相比,重组人类DNase也没有显示出对支气管扩张患者下呼吸道感染的预防作用。流感样症状较为常见的组接受人类DNase重组252年。
建议
常规使用口服mycolytics支气管扩张患者的不推荐预防下呼吸道感染(B1)。
有证据表明,顺势疗法药物预防下呼吸道感染?
许多系统评价解决问题不同的顺势疗法的有效性物质的预防和治疗感冒及其并发症。物质包括紫锥花、锌一种药(鼻喷剂,lozengers)和oscillococcinum衍生物253年- - - - - -257年。没有检查发现任何重要的预防效果。
没有数据显示,顺势疗法对下呼吸道感染有预防功效的物质。
建议
不推荐使用顺势疗法的物质作为预防方法对下呼吸道感染(C4)。
通过接种疫苗预防
流感疫苗
历史和演示的疫苗
目前大多数流感疫苗是基于“灭活病毒。有三种类型:全病毒疫苗;亚单位疫苗病毒粒子;和分离病毒疫苗。全病毒疫苗由全病毒灭活或死亡,H和N表面的亚单位疫苗抗原,和分离病毒疫苗的病毒结构被打破,它包含内部和表面抗原。此外,还有各种各样的减毒活疫苗疫苗,主要在非欧洲国家,可以通过鼻是非侵入性管理应用程序。
疫苗和疫苗的免疫反应是什么?
在流感疫苗的免疫原性研究haemagglutinin-inhibiting (HI)滴定度≥40通常是用作截止的水平,这一水平被认为是一个好的代理标记对临床流感保护效果258年。然而,这种替代指标的预测价值可能受到质疑。在养老院的随机对照试验,三价灭活疫苗与白喉类毒素共轭流感疫苗,50%的那些发达laboratory-verified流感有嗨滴定度> 40 30%有滴定度> 1:640免疫接种后一个月259年。轴承,众所周知,灭活流感疫苗诱发“保护”嗨滴定度对抗流感a和B在70 - 100%的健康成人258年。在老年人中,反应不是那么好。在30 - 70%之间达成嗨滴定度> 1:40260年- - - - - -263年。在这些年龄段,双剂量,或升压剂,可以增加几何平均数IgG抗体浓度15%∼264年。减毒活疫苗疫苗不达到inctivated一样嗨滴定度高,但诱导显著高于当地IgA鼻粘膜的滴定度258年。
该疫苗是否安全?
灭活疫苗和减毒活流感疫苗通常非常安全,与系统性反应∼6%的人接种疫苗258年。系统性症状或残疾通常被视为在接受安慰剂的人收到了灭活流感疫苗的人。轻微的局部反应,如“手臂痛”,不如活性物质后,安慰剂后常见的5 - 10%与分别为15 - 20%265年- - - - - -267年。灭活疫苗也是哮喘患者安全管理,包括那些患有严重哮喘268年。灭活split-virion疫苗出现频繁的局部反应不及全病毒疫苗269年。在一个大型的以人群为基础的研究中,使用split-virion疫苗,局部反应被认为在4581年只有6%的接种疫苗的老年人和只有10例(0.2%)的发烧270年。同时,鼻后政府减活疫苗的局部反应,如“流鼻涕”更常发生在活性比安慰剂组,∼40%与分别为25%271年。
什么是疫苗的功效/有效性/疫苗吗?
在Cochrane分析,包括26369接种疫苗的研究主题,血清学证实流感的预防功效14-60岁年为48% (95% CI 24 - 64)减毒活疫苗气溶胶疫苗和68%(95%可信区间49 - 79)灭活疫苗272年。临床流感效果较小,13个和24%,分别虽然疫苗显著降低时间下班,这是只有0.4天(95% CI 0.1 - -0.8)。最近的荟萃分析,包括11个试验的数据与4088年接种对象,表示,减毒活疫苗和灭活疫苗是同样有效,∼70 - 80%,在培养阳性预防流感科目1岁- 65岁258年。
在老年人中,只有一个随机安慰剂对照试验已经完成273年。这个试验包括1838人年龄≥60岁,没有任何高风险的条件。split-virion疫苗授予血清学证实流感的保护(50%),临床流感(47%),和血清学和临床流感(58%)。许多队列和病例对照研究调查流感疫苗预防的疗效相关端点的住院治疗,如流感和肺炎,而且对其他的结果,如。心力衰竭和慢性呼吸道疾病。根据20队列研究的荟萃分析,发表在1974年至1992年之间,汇集估计的疫苗的功效是:预防呼吸道疾病的56%;预防肺炎的53%;预防住院整体50%;68%,死亡的预防274年。最近的大型队列研究老年人的社区已经证实这些发现,证明疗效率在20 - 80%之间的预防流感和肺炎住院,40%在充血性心力衰竭的预防,预防死亡的40 - 70%275年- - - - - -280年。也有数据表明绝对风险降低在高危人高出2 - 5倍比健康的老年人281年。保护效果对流感、肺炎和死亡相同大小的养老院设置中也得到了证实282年- - - - - -284年。有证据表明,接种流感疫苗的卫生保健人员可以减少老年人的死亡率在长期的医院,虽然没有区别在老年人流感阳性的比例285年,286年。
疫苗接种划算吗?
在健康成年人成本效益研究不同的结果。一项研究表明美国的净成本68.00美元每年接种疫苗的话题与一个贫穷的疫苗和感染菌株之间的匹配,相比之下,美国的净成本11.00美元在第二年与一个好的疫苗匹配287年。其他的研究也发现接种成本节约288年,289年。在老年人中,疫苗接种也节约成本275年,290年- - - - - -292年。接种疫苗也可能节约成本相对与神经氨酸酶抑制剂提供抗病毒治疗293年。
建议接种流感疫苗
流感疫苗应该用于预防下呼吸道感染?
流感疫苗应每年给人因流感并发症的风险增加(A1)。疫苗接种建议免疫活性的成年人属于一个,或者更多,以下类别:1)年龄≥65岁;2)制度化;3)慢性心脏疾病;4)慢性肺疾病;5)糖尿病;6)慢性肾疾病;7)血红蛋白病;和7)女性在怀孕的第二个或第三个三个月的流感季节296年。重复接种疫苗是安全的,不会导致免疫反应降低(B1)。在成人的灭活,而不是减毒活疫苗,疫苗的建议(A1)。每年在医疗人员疫苗接种建议,特别是在老年人的设置或其他高危人群对待(B2)。没有健壮的接种疫苗的成本效益数据健康成年人,这个群体的一般疫苗不能推荐。
肺炎球菌疫苗
历史和演示的疫苗
目前有两个肺炎球菌疫苗可用,23-valent(包含23种血清型)荚膜多糖疫苗,代表∼90%的血清型引起侵入性肺炎球菌病,和heptavalent protein-polysaccharide结合疫苗。多糖疫苗被用于> 15岁。结合疫苗最近被许可在一些国家,并专门为儿科使用。
肺炎球菌病的危险因素是什么?
很少有现代研究在免疫活性的成人肺炎球菌病的危险因素。在病例对照研究中假定的高危人群(主要是老年男性),痴呆,癫痫疾病,经常吸烟、充血性心力衰竭、脑血管疾病、制度化和慢性阻塞性肺病是独立开发culture-proven肺炎球菌感染的危险因素297年。风险随着年龄的增加,之前的住院治疗。在健康免疫活性的成人,年龄在18 - 64岁,吸烟,都是主动和被动,侵入性肺炎球菌病的主要危险因素298年。其他几个因素视为增加描述了肺炎球菌病的危险因素,如年龄≥65岁,慢性肝病,糖尿病,功能性或解剖无脾,慢性脑脊髓液渗漏299年。
疫苗和疫苗的免疫反应是什么?
抗体(免疫球蛋白)上升与老年人肺炎球菌多糖疫苗接种后一般好,和类似与年轻的人300年- - - - - -305年。然而,∼20%的老年人有一个可怜的响应,定量和定性。从峰值水平,∼免疫接种后1个月,有逐渐下降的抗体水平回到pre-vaccination水平。抗体上升的持续时间不同,从3 - 4年在不同的研究> 5 - 10年306年,307年。没有已知的免疫球蛋白抗体的保护级别或任何其他的替代标记预防肺炎球菌病。然而,高水平,尤其是与抗体反应的能力成倍增加的四个,甚至更多,与对肺炎预防功效308年。
在老年人中,单个注入protein-conjugated多糖疫苗不会引起抗体反应比多糖疫苗,疫苗接种和protein-conjugated疫苗其次是多糖疫苗,似乎并没有引起升压效应309年- - - - - -312年。
疫苗安全吗?
主要与多糖疫苗接种疫苗是安全的,虽然局部反应比接种流感疫苗后,更常见的严重的反应是极其罕见的270年,313年。虽然轻微的疼痛和/或发红或肿胀可能发生在50%的情况下,这是非常轻微和短暂的313年。严重的疼痛,肿胀(> 10厘米)或发红发生在只有2 - 3%,几天内解决。
什么是疫苗的功效/有效性/疫苗吗?
肺炎球菌多糖疫苗的有效性已经在五个荟萃分析,评估或系统评价314年- - - - - -318年。的质量、以及结果,这些荟萃分析/系统评价不同,因为当他们和不同的方法进行。因此,从A1 +到C1−证据水平。五个研究低功率来确定疫苗预防的有效性侵入性肺炎球菌病(IPD)的老人。这是因为没有一个随机前瞻性研究旨在研究这个端点,导致共< 20年长IPD被包含在系统评价。
上面引用的荟萃分析/系统评价中已经证明,对bacteraemic肺炎球菌多糖疫苗防止肺炎(70 - 80%有效)年轻健康成人,并假定对肺炎球菌肺炎肺炎和死亡。这一发现是基于研究在南非金矿公司在1970年代319年,320年。
荟萃分析/系统评价没有表明,老年人会任何受益于接种肺炎球菌疫苗。然而,在一个荟萃分析的减少42%的肺炎球菌肺炎的风险在接种疫苗的人年龄≥55岁(或0.58;95%可信区间0.18 - -1.0)317年。这一发现是基于只有11 IPD病例(3在接种疫苗与八nonvaccinated老年人)。其中,六人从血液的唯一大型研究文化在一种系统化的方式获得321年。如果这个荟萃分析还包括大型Honkanen quasi-randomised研究et al。322年,接种组中2例与5在对照组,一个重要的保护效力∼60%可能会被证实。疫苗的功效IPD immune-competent老年人在同一水平(60 - 80%)已经表示几个病例对照和队列研究323年- - - - - -327年。
没有证据表明随机研究和系统评价多糖疫苗可预防肺炎。然而,最近的一项回顾性队列研究在老年慢性阻塞性肺病的人表明,肺炎球菌疫苗接种是降低43%的住院肺炎,而nonvaccinated人328年。
疫苗划算吗?
最近的一项研究预防肺炎球菌肺炎的成本效益的年轻军人在美国,发现疫苗是节约成本如果肺炎球菌肺炎的发病率为2.2每1000人·年−1和70%的疫苗的功效329年。此效力级别是基于研究南非金矿上执行。然而,敏感性分析表明,疫苗仍然应该节约成本即使功效降至50%。
在最近的老人,多糖疫苗的成本效益分析主要集中在侵入性肺炎球菌病的预防,因为没有证据表明疫苗是有效预防肺炎。在美国,疫苗被发现节约成本的预防IPD年龄≥65岁的人330年。本研究是基于有效性数据从夏皮罗的病例对照研究et al。325年。成本效益分析从美国和欧洲是很难比较的显著差异对组织和医疗保健的成本。在两个欧洲的研究中,疫苗没有节约成本,但适度的成本效益。第一,从夏皮罗也使用有效性数据et al。325年,是基于流行病学数据从五个欧洲国家:比利时、法国、苏格兰(英国),西班牙和瑞典。它证明了成本效益比率变化从11000 - 33000欧元每质量调整生命年IPD预防住院331年。第二,根据荷兰流行病学数据和有效性几项研究的数据,发现大约相同的成本效益10100欧元的净成本每生活一年了332年。
什么是安全,再接种疫苗的免疫原性和有效性?
复种immune-competent成人的肺炎球菌多糖疫苗没有被进行了广泛的研究。不知道再接种疫苗的功效,但也有一些研究免疫反应和安全。局部反应,大多是轻微的,后再接种疫苗,而不是更常见主要疫苗接种,但发烧或严重不良事件是罕见的。主要的局部反应的频率变化在10 - 15%之间,似乎和风险更高的年轻人群和人pre-vaccination抗体水平高313年,333年。
大多数研究在响应与老复种已经执行,具体radio-immunoassay技术少。这些研究表明,后再接种疫苗的反应可能不如主要的疫苗接种。然而,在最近的一个大型研究后再接种疫苗后抗体反应低于主要疫苗接种只有三种血清型测量313年。
建议接种肺炎球菌疫苗
肺炎球菌疫苗应该用于预防下呼吸道感染?
与23-valent多糖疫苗接种肺炎球菌疫苗的证据并不健壮如接种流感疫苗,但建议疫苗给所有成人肺炎球菌病的风险(B4)。
肺炎球菌病的危险因素有:1)年龄≥65岁;2)制度化;3)痴呆;4)癫痫疾病;5)充血性心力衰竭;6)脑血管疾病;7)慢性阻塞性肺病;8)的历史之前的肺炎;9)慢性肝病;10)糖尿病; 11) functional or anatomic asplenia; and 12) chronic cerebrospinal fluid leakage(B3)。虽然吸烟似乎是一个重要的危险因素在健康的年轻成年人,措施旨在减少吸烟和接触环境烟草烟雾在这个群体更可取的。
复种一旦可以被认为是在老年人中,初级预防接种后5 - 10年(B3)。
疫苗吸收
什么是最好的方法来实现流感和肺炎球菌疫苗接种政策?
官方建议和报道流感和肺炎球菌疫苗接种国家之间显著差别。可能最重要的因素之一,一个好的吸收是有家族GPs推荐接种疫苗334年,335年。然而,害怕接种疫苗的副作用有效地降低了疫苗接种率。
流感和肺炎球菌疫苗,有相当良好的证据表明疫苗覆盖率干预措施可以显著提高老年人和其他高危人群336年,337年。这些干预措施包括措施增加的需求,提高访问,免疫,以及机构提供干预措施。目前还不清楚哪种类型的干预是最划算的。16的荟萃分析研究干预措施的有效性增加流感免疫接种,疫苗接种率大约是两倍的干预组比在控制中,无论使用的方法(patient-focused、provider-focused或混合)338年。然而,在老年人和高危门诊、家访、个人提醒和/或疫苗给免费可能是最有效的方法来提高疫苗的接受339年- - - - - -343年。干预措施增加疫苗的接受,如。站订单,图表贴纸和提供提醒,也被证明是有效的在住院患者中,无论是在急性护理设置344年和长期设施345年。
提高流感疫苗覆盖率医疗人员似乎是困难的。疫苗竞选期间,针对主要的医疗团队和疗养院的员工,每个人都提供免费接种疫苗;另外一组随机接受教育访问公共卫生护士提高认识的活动346年。然而,两组之间无差异,吸收一般很低,在养老院工作人员和6 - 10%∼20%初级卫生保健团队。
建议实施
积极干预其中一种或两种疫苗加强免疫接种是有效和必要的达到一个适当的目标人口的疫苗接种覆盖率(B1)。
- 收到了5月11日,2005年。
- 接受2005年8月16日。
- ©人期刊有限公司
引用
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵















