摘要
迄今为止,尚无大型研究评估亚胺培南/克拉维酸的有效性、安全性和耐受性与美罗培南/克拉维酸治疗多药和广泛耐药结核病(MDR- tb和XDR-TB)。这项观察性研究的目的是比较亚胺培南/克拉维酸的治疗作用与美罗培南/克拉维酸加入背景方案治疗多药和广泛耐药结核病例。
与亚胺培南/含克拉维方案治疗84例患者表现出抗生素抗性的相似位数(8与8)但对氟喹诺酮类耐药较多(79.0%)与48.9%, p<0.0001)和较高的广泛耐药结核患病率(67.9%)与49.0%, p=0.01)。患者接受亚胺培南/克拉维酸和美罗培南/克拉维酸方案治疗,中位(四分位数范围)为187(60-428)。与85(49–156) days, respectively.
痰涂片和培养转换率差异有统计学意义(79.7%)与94.8%, p=0.02和71.9%与94.8%,P <0.0001,分别地)和成功率(59.7%与77.5%, p = 0.03)。亚胺培南/克拉维酸和美罗培南/克拉维酸的不良事件报告仅占5.4%和6.5%。
我们的研究表明,美罗培南/克拉维酸治疗耐多药/广泛耐药结核病比亚胺培南/克拉维酸更有效。
摘要
美罗培南/克拉维酸在治疗耐多药和广泛耐药结核病患者方面安全且比亚胺培南/克拉维酸更有效http://ow.ly/Z4S2o
介绍
据世界卫生组织(世卫组织)估计,2014年发生了超过48万例耐多药结核病(MDR-TB)新病例和19万例死亡,目前四分之一的MDR-TB病例中只有一例得到诊断和治疗[1].Half of the 123 000 cases of MDR-TB notified to the WHO in 2014 occurred in India, the Russian Federation and South Africa. Globally, 3.3% of new cases and 20% of previously treated cases of TB harbour MDR-TB strains of结核分枝杆菌.总体上9.7%的耐多药结核菌株符合广泛耐药(XDR)结核的定义标准(如。对至少一种氟喹诺酮和一种二线注射药物的耐药性),这一比例在一些前苏联国家要高得多(白俄罗斯29%,拉脱维亚15%和格鲁吉亚15%)[1,2].
最近的证据表明,用现有药物治疗耐多药和广泛耐药结核病患者耗时长、费用高、情况复杂,并伴有频繁的不良事件[3.- - - - - -8].
目前,世卫组织推荐使用二线抗结核药物(分为五类)的分步方法[7,9].
临床医生治疗耐多药和广泛耐药结核病病例面临的主要困难是确定至少四种活性药物,根据世卫组织指南设计有效的多药治疗方案是必要的[3.,4,7,10,11].新药物,如delamanid12- - - - - -14]和贝达奎林[15- - - - - -20.],以及几种改作用途的药物(目前已列入世卫组织第5组,即。疗效和/或耐受性证据未知/有限的药物)目前正引起科学界的兴趣[7,21],其中利奈唑胺[10,22- - - - - -28]及碳青霉烯类[29- - - - - -34].碳青霉烯类药物,包括美罗培南、亚胺培南和厄他培南,目前被用于治疗多药和广泛耐药结核病例,尽管关于其疗效、安全性和耐受性的现有证据极为有限[29- - - - - -34].
遗憾的是,β-内酰胺类抗生素的有效性是有限的结核分枝杆菌通过其强大的β内酰胺酶保护,通过对编码blaC基因(35,36].最近的研究表明,克拉维酸盐(一个β内酰胺酶抑制剂)能抑制活性blaC编码的产品在体外[36].美罗培南能提供有限的水解底物,具有很高的杀菌能力在体外与棒状酸酯相结合的活动结核分枝杆菌(易感、耐多药和广泛耐药结核菌株)以及在活的有机体内2周内灭菌培养物的能力[37,38].此外,一项研究建议与阿莫西林和美罗培南协同作用[39].这在小鼠模型中得到了证实[40].它的有效性,最初在两份10例或更少的病例报告中提出[30.,41,然后通过两项病例对照研究加以证实。第一个试验的样本量有限(一个中心有37例患者),表明该药有效(可提供高达20-30%的灭菌能力)且耐受性良好[29].第二项研究是由国际碳青霉烯研究小组(ICSG,前欧洲碳青霉烯研究小组)在欧洲和拉丁美洲的17个中心和6个国家进行的,有90多例病例。它证实了美罗培南/克拉维酸是安全的,并且联合用药的活性是有希望的,因为无差异(非次)痰涂片转换,尽管对照患者的耐药模式比美罗培南/克拉维酸治疗的患者轻得多,但已确定病例和对照之间的培养转换和治疗成功率[42].
关于亚胺培南/克拉维酸的证据甚至更为有限,仅包括10例患者和1例病例报告[33,34].
最近,国际结核研究小组辖下的结核病参考中心[31,42]进行了一项大型观察研究,评估亚胺培南/克拉维酸加入背景方案(按照世卫组织指南)治疗多药和广泛耐药结核病例的治疗作用。
本研究的目的是比较美罗培南/克拉维酸和亚胺培南/克拉维酸在耐多药结核病患者中的有效性、安全性和耐受性。
材料与方法
方法学特征已在前面描述过[42].位于欧洲和南美国家的耐多药结核病参考中心招募了年龄≥15岁的经培养确认的耐多药结核病患者。耐多药结核病例被定义为由结核分枝杆菌菌株至少对异烟肼和利福平具有表型耐药性。在强化期和/或持续期,根据对美罗培南/克拉维酸和亚胺培南/克拉维酸的暴露程度连续选择患者。
根据外部质量保证实验室进行的药物敏感性试验(DST)的结果,实施了个体化结核病方案[11].主治医生在没有任何令人信服的实验方案标准的情况下开出抗结核药物,因此,没有遵循盲法或随机方法。美罗培南/克拉维酸每日剂量:美罗培南1 g,每日静脉注射3次;阿莫西林/克拉维酸1.2 g,每日静脉注射3次。唯一的例外是比利时中心,该中心开出的美罗培南每日剂量为2克,每日3次(17/180,9.4%)。亚胺培南/克拉维酸500mg亚胺培南每日4次,加阿莫西林/克拉维酸如上。
标准化特别的制备电子表单收集流行病学(即。住院时间,年龄,出生地,性别,居住地,从一个个结核病高负担国家的移民),临床的持续时间(即。艾滋病毒状况,政府的艾滋病药物,先前的结核病诊断和治疗,以前的治疗结果,放射性的发现,结核病治疗和相关的不良事件,期间接触meropenem / clavulanate和imipenem / clavulanate,手术,痰涂片和培养积极治疗基线,30、60到90天,痰涂片和培养转换时间、世卫组织治疗结果)和微生物(即。药敏试验结果,从官方的医疗档案)的信息。
定性和定量变量用百分比和平均值±总结sd或中位数(四分位范围(IQR)),这取决于它们的正态性。定性变量和定量变量的比较分别采用χ 2或Fisher’s exact检验和Mann-Whitney检验。用生存分析和log-rank检验评估亚胺培南/克拉维酸组和美罗培南/克拉维酸组的痰涂片和培养转换的差异。p值<0.05(双尾)被认为具有统计学意义。采用Stata 13.0 (StataCorp, College Station, TX, USA)进行统计计算。
参与机构的机构审查委员会根据国际药品监督小组各国和协调中心的现行立法,获得了收集和分析匿名和回顾性数据以及同情地使用药物的伦理批准。
结果
选择180例耐多药结核病患者进行分析,其中美罗培南/克拉维酸暴露96例(53.3%),亚胺培南/克拉维酸暴露84例(46.7%)。表1).
队列的流行性别为男性(105,58.3%),中位年龄(IQR)为35(26-45)岁(表1).
来自结核病高流行国家的移民有100名(55.6%)患者,而艾滋病毒感染者的比例很低(5.8%)。移民比例更高(76.0%)与32.1%, p<0.0001)和出生在欧洲的患者(75.0%)与美罗培南/克拉维酸治疗组为45.2%,p<0.0001) (表1).
肺结核被诊断出176 179(98.3%)的情况下。的痰涂片和培养阳性病例的比例分别为89.4%和97.8%,(表2).
半数以上的患者受广泛耐药结核影响(57.8%;亚胺培南/克拉维酸组和美罗培南/克拉维酸组分别为67.9%和49.0%,p=0.01),但中位耐药数相似(8与8,分别为美罗培南/克拉维酸组和亚胺培南/克拉维酸组,p=0.34 (表2).
超过四分之三的病例以前曾因药物敏感或耐药结核病接受治疗;然而,暴露于含亚胺培南/克拉维酸方案的患者因既往结核病诊断而更频繁地接受治疗(91.7%)与69.5%, p < 0.0001)。然而,在美罗培南/克拉维酸和亚胺培南/克拉维酸治疗组中,先前抗结核治疗的中位(IQR)数相似(2(1-4))。与2 (1 - 3)) (表1).
在亚胺培南/克拉维酸治疗的病例中,任何氟喹诺酮类药物耐药的流行率显著较高(79.0%)与48.9%, p < 0.0001);此外,卷曲霉素耐药率较高(63.9%)与46.9%, p=0.04)和卡那霉素(75.8%)与49.3%, p<0.002),与美罗培南/克拉维酸治疗组比较。两组患者对阿米卡星的耐药率相似(50.0%)与分别为48.8%)(表1).
患者接受美罗培南/克拉维酸和亚胺培南/克拉维酸方案治疗,中位数(IQR)为85(49-156)和187(60-428)天(表3).18.2%的病例进行了辅助手术治疗。
美罗培南/克拉维酸组痰涂片和培养转化率分别为94.8%和94.8%,显著高于亚胺培南/克拉维酸组(分别为79.7%和71.9%,p=0.02和p<0.0001)。根据MDR/XDR-TB状态和中位耐药数进行亚组分析时,培养转化的差异也达到了类似的比例差异(即。≥8个耐药性)(表2).
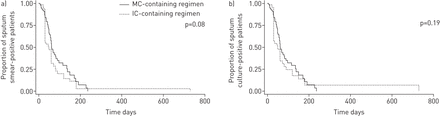
美罗培南/克拉维酸处理组的培养转换时间短于亚胺培南/克拉维酸处理组(44(28-75))。与60(30-90)天,p=0.05) (表2和图1).
a)痰涂片和b)多药耐药和广泛耐药结核病患者接受美罗培南/克拉维酸(MC)-的培养转换与亚胺培南/克拉维酸钾(IC)基方案。
总的来说,美罗培南/克拉维酸钠治疗的成功率高于亚胺培南/克拉维酸钠治疗的成功率(77.5%)与59.7%, p = 0.03) (表2).
只有6例(6.5%)美罗培南/克拉维酸治疗患者和3例(5.4%)亚胺培南/克拉维酸治疗患者报告了不良事件(p=1.0) (表3).
讨论
本研究的目的是回顾性比较美罗培南/克拉维酸和亚胺培南/克拉维酸在XDR和耐多药结核病患者中的有效性、安全性和耐受性。
我们的研究结果表明,总的来说,美罗培南/克拉维酸方案比亚胺培南/克拉维酸方案效果更好。特别是,1)培养转换率在统计学上更高(在整个队列和XDR/MDR-TB亚组),2)培养转换的时间更短,3)与含亚胺培南/克拉维酸组相比,美罗培南/克拉维酸组的治疗成功率显著更高(无论是在整个队列中还是在≥8耐药性的患者中)。
此外,研究表明,这两种药物的耐受性良好,不良事件很少发生(在美罗培南/克拉维酸方案中只有6.5%,在亚胺培南/克拉维酸方案中只有5.4%)。
这一点,在我们所知的,在科学文献中的第一项研究描述亚胺培南的有效性,安全性和耐受性/治疗方案,并比较两个核心碳青霉烯类抗生素的临床表现包括克拉维酸,(即。亚胺培南/克拉维酸和美罗培南/克拉维酸钾)在一大群XDR-和MDR-TB患者。
在同一小组之前的一项研究中[42比较含美罗培南/克拉维酸方案与对照组的疗效。研究结果表明美罗培南/克拉维酸是有活性的,因为含美罗培南/克拉维酸的方案获得的结果与对照无差异,尽管耐药情况更为严重。
虽然总是很难属性结果的因果关系观察到meropenem / clavulanate和imipenem / clavulanate,我们可以强调imipenem / clavulanate-containing方案实现细菌和治疗成功率与其他群体的耐多药结核病例(3.,4],而美罗培南/含克拉维-治疗方案已经有希望的结果(94.8%痰涂片和培养转化率,和77.5%的治疗成功)。为了消除由观测设计“背景噪音”,研究结果需要通过随机对照临床试验来证实。
基于作用的分子机制,亚胺培南比美罗培南多种活性[43].然而,这并不一定转化为更好的临床结果。药动学/药效学指标及游离药物浓度超过最小抑制浓度均有利于含美罗培南/克拉维酸方案组。此外,对于本研究中开出的碳青霉烯类药物来说,与其他抗结核药物的协同作用可能是不同的。
因为美罗培南/克拉维酸对结核分枝杆菌与亚胺培南/克拉维酸相比,前者在耐多药结核病的治疗中更受青睐。需不需要美罗培南/克拉维酸盐,根据要求增加剂量的亚胺培南/克拉维酸盐假单胞菌感染可能会被管理(即。1克,每日4次),但耐受性良好。
在这些研究的优势,我们提到亚胺培南的大尺寸/克拉维酸和美罗培南/克拉维酸的同伙,并在欧洲和拉丁美洲的参与中心收集到的详细信息。耐药性的图案,一些以前的抗治疗周期以及大多数人口,流行病学和临床变量没有在美罗培南/克拉维酸和亚胺培南/克拉维群组显著不同。
然而,该研究的观察性和回顾性设计确定了几个解释局限性。特别是,我们提到了缺少样本量的研究前定义,以及随机化和确保盲的可能性,这可能会增加选择偏差的可能性。此外,亚胺培南/克拉维酸组对任何氟喹诺酮类药物的耐药性较高,以及对三种二线抗结核注射药物中的两种(卡那霉素和卷曲霉素)的耐药性较高,明显突出了后一种方法问题。此外,在亚胺培南/克拉维酸队列中,既往抗结核治疗的暴露和既往治疗失败的比例较高。
由于美罗培南/克拉维酸似乎表现更好,但亚胺培南/克拉维酸更便宜和更广泛,经济分析将是重要的,最终评估这些化合物的未来作用。然而,这项观察性研究提供的新信息使管理难治结核病病例的临床医生能够在缺乏设计有效治疗方案所需的最低活性药物数量的情况下,知道如何使用碳青霉烯类和其他重新用途的药物[3.,4,9,44- - - - - -47].
在这种情况下,其他二线药物如氟喹诺酮类或氯法齐明可能会导致心脏病或其他不良事件[48].与上述所有药物不同的是,改造后的碳青霉烯类药物通常具有良好的耐受性,且很少产生药物与药物的相互作用,如果有需要,可以根据其优越的安全性和耐受性来替代其他结核病药物。作者认为,使用β-内酰胺治疗结核病的好处超过了进一步耐药性的风险。
尽管新的化合物有望很快出现,以支持消除结核病的行动[49,碳青霉烯类被证实具有特殊作用。作者建议在强化治疗阶段使用美罗培南/克拉维酸,特别是在实现细菌学转化之前管理最严重的病例。如果在延续期活性药物缺乏设计有效方案,厄他培南/克拉维酸或法罗培南/克拉维酸可能被考虑在延续期。鉴于阿莫西林/克拉维酸在社区中广泛使用,建议在使用美罗培南/克拉维酸之前进行DST治疗。
脚注
利益冲突:无声明。
版权所有©ERS 2016
- 已收到2016年1月28日。
- 接受2016年2月26日。
- 版权所有©ERS 2016