抽象的
抗结核病(TB)药物是前苏联大多数国家的主要公共卫生威胁。由于没有关于白俄罗斯存在的这个问题的幅度的代表和质量保证的信息,在首都明斯克进行了调查。
2009年11月至2010年12月期间,居住在明斯克的156名连续诊断的新结核病患者和68名先前治疗的培养阳性结核病患者被纳入调查。结核分枝杆菌从每位患者获得分离物并测试对第一和二线抗TB药物的易感性。
在35.3%(95%可信区间27.7–42.8)的新患者和76.5%(95%可信区间66.1–86.8)的先前治疗患者中发现了耐多药(MDR)-结核病。总体而言,几乎每两名登记患者中就有一名患有耐多药结核病。107例耐多药结核病患者中有15例报告了广泛耐药结核病(14.0%,95%可信区间7.3-20.7)。年龄<35岁的患者与年龄>35岁的患者相比,耐多药结核病的优势比高出两倍。
米斯克城市调查的调查结果令人震惊,代表了世界上曾经记录的最高比例的MDR-TB。这项研究极大地有助于了解白俄罗斯城市地区耐药结核病的负担。
白俄罗斯的结核病(TB),如前苏联大多数国家,仍然是严重的公共卫生问题问题[1-5.]。虽然在过去二十年中,该国结核病的结核病发病率几乎减半,从1990年的每10万人80例到2010年每10万人为45件[6.],对最强大的药物的TB形式的出现,包括多药(MDR)-TB(定义为TB引起的结核分枝杆菌对异烟肼和利福平耐药)[7.]和广泛的耐药性(XDR)-TB(定义为MDR-TB加含氟喹啉和至少一个第二线可注射剂)[7.[已越来越多地记录,可能会危及在控制社区和医院蔓延方面取得的成就玉米菌菌菌株。官方国家统计数据,虽然没有足够的代表或质量保证,表明以前未经治疗的比例(IE。具有MDR-TB菌株的“新建”)TB病例从2003年的8.8%增加到2010年的8.8%(169例)至25.7%(507例)[8.-12]。
在白俄罗斯每年诊断患有TB的约5,000名患者中,近3,000个细菌学证实诊断,其余2,000只诊断为临床和/或放射性证据[6.]。患有药物敏感结核病的患者是根据世界卫生组织(自2009年以来)提出的标准方案治疗[13],治疗成功率为新的涂片阳性案例,在该年内71%,高于欧洲地区的平均值[6.]。在2010年,在2010年,共有1,576名患有MDR-TB的患者。在治疗的密集阶段(6-8个月)期间,患者在19个专用的TB医院中的一项处理,然后要求在213个门诊设施中持续18-24个月之一,并根据国际建议继续进行治疗[7.那13-15]。
附近的国内会计师于附近的国家(包括俄罗斯联邦)已经记录了很高的MDR-TB频率[16],乌克兰[17]、立陶宛和拉脱维亚[18];来自俄罗斯邻近普斯科夫州的可靠数据在2008年的28%的TB病例中发现了MDR-TB [19]。鉴于白俄罗斯是少数前苏联共和国之一,没有足够的代表性和质量保证的数据,质量保证的数据,共和党科学和肺结核(明斯克,白俄罗斯)决定进行耐药调查遵循谁的建议[20]. 有180万人口的首都明斯克被选为本研究的目标地区。这项调查旨在调查新的和以前治疗过的结核病患者对一线和二线抗结核药物的耐药性水平和模式,并探讨产生耐药性的风险因素。在此,我们将介绍这项调查的结果。
材料和方法
2009年11月至2010年12月期间,通过共和党科学和肺结核中心和国家结核病学业中心,在肺结核和结核中心和国家结核所参考实验室中实施了调查抗结核病毒性抵抗的调查。可传染病控制(斯德哥尔摩,瑞典),作为白俄罗斯的Supronationatty TB参考实验室[21]。该研究旨在为首都CTB的所有患者产生有关耐药性的代表性信息。所有连续患有新诊断的和先前治疗的培养阳性肺结核病患者留在明斯克≥6个月内,并邀请在三个结核病城市索多斯中的任何一个中注册参加该研究。只有居住在明斯克城市≥6个月的患者被认为有资格入学,以避免在诊断诊断后居住在该国其他地区的受试者的风险,以便寻求更好的医疗保健。新患者被定义为没有先前治疗的历史,用一线抗结核药物(异烟肼利福平,乙胺醇和链霉素)或已接受先前治疗<1个月的人;先前治疗的TB病例是那些已接受≥1个月的先前抗TB治疗的人[13那20]。在入学前从患者获得知情同意书。通过在Sputum Collection期间进行的临床医生 - LED面试将每位患者收集以下变量:性别;年龄;出生国;治疗历史(新/先前治疗,包括先前治疗的子类别);艾滋病毒状态;教育(大学/学院/中学/小学或下部);家庭的大小(生活在同一个房子里的人数);监禁历史; and history of smoking in the past 5 yrs. Medical records were reviewed to confirm the reliability of the information on previous treatment history gathered during the interview. A random sample of patients (nearly 40% of the total) was re-interviewed during later monitoring visits to assess the quality of the answers provided in the initial interviews. Re-interviews showed full concordance with treatment history information obtained during the initial interviews.
只有患有阳性培养的患者分析。只有临床和/或放射学诊断的患者,肺外结核病,结核病患者引起的分枝杆菌玉米菌菌,且已接受一种以上再治疗方案的患者被排除在外。共和国肺病和结核病科学与实践中心审查委员会的伦理委员会审查并批准了调查方案。
每位患者收集两个痰样品。在Bactec Mgit 960(Becton,Dickinson和Company,Franklin Lakes,NJ,USA)进行隔离和鉴定。孤立的玉米菌菌被送往共和国肺病和结核病科学与实践中心的国家结核病参考实验室,使用BACTEC MGIT 960进行药敏试验[22]。使用以下临界药物浓度:异烟肼0.1μg·l-1;利福平1.0μg·l-1;ethambutol5.0μg·l-1;链霉素1.0μg·l-1; 卡那霉素2.5μg·L-1,Amikacin1.0μg·l-1;辣椒素2.5μg·L.-1;和氧氟沙星2.0μg·l-1。
国家结核参考实验室药敏试验的常规外部质量保证体系包括年度能力验证和合作伙伴超国家结核参考实验室的定期现场监测任务。为了进一步确保调查结果的质量,根据世卫组织的建议,将一份易感和耐药菌株样本运送到斯德哥尔摩的超国家结核病参考实验室进行重新检查[20]。在熟练程度测试中和重新检查调查菌株中,两个实验室之间的一致性为最重要的第一和二线药物(Isoniazid,利福平,卡那霉素,Amikacin和Capreomycin)为100%。
数据被双进入EpiInfo(3.5.1版;疾病控制和预防中心,亚特兰大,GA,USA)并使用Stata统计软件进行分析(第10.0版; Stata Corporation,College Station,TX,USA)。Pearson的Chi Squared统计或Fisher的双尾测试用于比较分类变量。在单变量分析中研究了所有变量;具有p值<0.05的那些含有多变量逻辑回归分析。使用向后回归分析检查混淆效果(使用P <0.05的切断,从模型中排除变量)。在所有分析中,针对有限群体和聚类效应纠正了置信区间和p值。
结果
在进气期间,在明斯克市共通知465名患者。其中235(50.5%)符合调查(培养阳性肺结核)的纳入标准。可以对这些患者进行224名(95.3%)的药物敏感性试验。由于培养污染和两(0.9%),九(3.8%)患者必须被排除在外,因为除了玉米菌菌(图1)。其余224名患者中,156例(69.6%)是新的结核病病例,68例(30.4%)是先前结核病治疗病史的患者;157(70.1%)是男性。中位数(范围)年龄是43(19-87)YRS。关于TB治疗历史的数据以及研究人群的额外特征表格1。
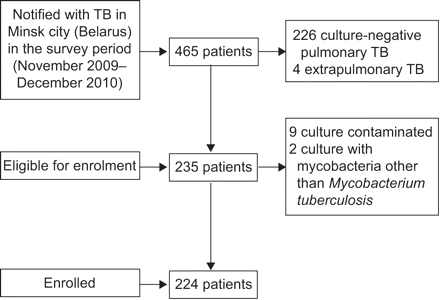
选择研究人口。TB:结核病。
在新的Tb病例中的156个分离物中,87例(55.8%,95%CI 47.9-63.6)对至少一种第一线药物和55(35.3%,95%CI 27.7-42.8)抵抗力耐受MDR-结核病。新病例中抗异喹啉,利福平,乙胺酸和链霉素和链霉素表2.。在具有MDR-TB的那些中,5.5%(95%CI 0.0-11.7)具有XDR-TB菌株。在这些结核病和MDR-TB病例中显示出对氧氟沙星,卡那霉素,Amikacin和辣椒霉素的抵抗力表3。
在先前治疗过的68株结核病分离株中,56例(82.4%,95%可信区间73.1-91.6)对任何一线抗结核药物产生耐药性,52例(76.5%,95%可信区间66.1-86.8)发现耐多药结核病。先前治疗的病例对异烟肼、利福平、乙胺丁醇和链霉素的耐药性如图所示表2.。
在具有MDR-TB的那些中,23.1%(95%CI 11.2-34.9)具有XDR-TB菌株。在这些先前处理的TB和MDR-TB病例中显示出对氧氟沙星,卡那霉素,Amikacin和辣椒霉素的抵抗力表3。
由于BACTEC MGIT 960试验失败,15个分离株(9个来自新的结核病例,6个来自以前治疗过的结核病例)无法进行二线药敏试验。由于这些分离株不是耐多药结核,因此没有重复试验。
正如预期的那样,以前治疗的结核病患者与二线药物的治疗失败表明,与复发案例相比,MDR-TB的风险显着更高,IE。在先前宣布固化或成功完成处理后,用TB回来的患者(或10.6,95%CI 5.1-22.3; P <0.001)。有趣的是,默认情况,IE。与结核病患者进行中断的治疗后患者,与复发案例相比,MDR-TB的风险显着更高(或2.9,95%CI 1.8-4.8; P <0.001)。然而,与新的TB病例相比,发现复发案例具有明显更高的MDR-TB(或2.9,95%CI 1.2-7.7; P = 0.011),具有61.5%(95%CI 41.5-81.6)相对新病例中35.3%(95%CI 27.7-42.8)。
总体而言,在参加该研究的224名患者中,MDR-TB在47.8%(95%CI 41.2-54.4)中发现(表2.)。其中14.0%(95%CI 7.3-20.7)发现XDR-TB(表3)。
虽然在研究期间注册了三次TB患者艾滋病毒感染,但随着痰标本培养为阴性,因此在调查中没有注册。
正如预期的那样,既往抗结核治疗史是耐多药结核病最强的独立因素(OR 7.4,95%可信区间4.3-12.7;p<0.001)。在新的结核病病例中,发展中国家的耐多药结核病风险≤24至34岁年龄组的死亡率是对照组的两倍≥35岁年龄组(或2.0,95%可信区间1.3-3.1;p=0.002)。在过去5年中,耐多药结核病与性别、出生国、教育程度、家庭规模、监禁史和吸烟史之间的相关性未发现有统计学意义(表4.)。
讨论
该研究在明斯克市揭示了极高的耐药TB。发现具有MDR-TB的新和先前治疗的结核病病例(分别为35.3%和76.5%)是世界卫生组织抗结核毒性抗药性监测史上的世界任何地方的最高录制的最高记录[19那23]。该研究还揭示了新的结核病病例(2.0%)和先前治疗的病例(19.4%)中的XDR-TB的令人担忧的比例(19.4%):世界其他地区的MDR-TB更常见的比例[19那23]。
耐药形式的Tb的非常高的频率表明,在明斯克的结核病治疗组织中以及在白俄罗斯总体上存在严重问题。苏联解散后的动荡年以毒品短缺和以前看不见的社会问题和贫困为特征。结果,出现了一大堆耐药菌株,继续限制国家结核病控制计划的成功,因为我们仍然被几个挑战所面临的。
首先,Tb治疗的门诊期,特别是MDR-TB处理,不够强烈管理:在患者接受动态处理的某些位置,昂贵的第二次药物不足并提供不规则供应。由于旅行的不便或成本,任何治疗方案,首先或二线的动态患者经常违约,以获得毒品,并且不得不错过工作,以及共存,包括未经治疗的酒精成瘾,这是在TB患者中常见的未处理的酒精成瘾这个地区。
其次,耐药性的诊断通常是及时的过程,因为固体培养和药物 - 易感性测试方法最常用于该国。更快速的诊断方法,如液体培养和线探针测定[24],尚未广泛实现,Xpert MTB / RIF(Cepheid,Sunnydale,CA,USA)[25]尚未介绍。实施快速诊断,而比固体培养和常规的药物 - 易感性测试更昂贵,可以更快地向临床医生提供关键信息,允许患者迅速启动适当的治疗方案,并防止采集进一步的电阻和限制耐抗性玉米菌菌菌株。
第三,包括行政和个人保护措施,包括行政和个人保护措施,包括行政和单独的保护措施的感染控制措施经常不足,导致抗毒性对药物易感患者的菌株传播。
耐药结核病问题的严重程度对该国来说并不完全令人惊讶,鉴于其相对先进的全国性监测系统,该系统在22个实验室(明斯克市有3个)定期检测药物敏感性,并在共和国肺病和结核病科学与实践中心集中收集数据。近年来,该系统显示出越来越高的耐药性比例(例如2009年明斯克新案件中26.9%的MDR-TB)[8.-11]。然而,本文所述的研究确保了高质量的测试,在国家结核病参考实验室中集中进行,并由合作伙伴的Supronation TB参考实验室确认,并仔细收集准确的患者治疗历史信息。
常规监测系统报告的MDR-TB比例相当低于本研究中的比例:26.9%相对新结核病病例35.3%和60.3%相对76.1%在先前治疗的情况下[8.-11]。差异可能是由于患者治疗历史登记中的缺点,或者在其他两个实验室的实验室表现中的潜在弱点,常规对明斯克进行药物敏感性测试。从研究中获得的见解将加强常规监测系统。
当通过子类别分解先前处理的结核病时,在复发案件中发现MDR-TB的频率明显高于新型结核病病例,61.5%相对分别为35.3%。这种差异反映了宣布成功治疗患者的程序中可能存在的弱点,IE。由于耐药细菌的剩余耐药细菌,这些患者未成功处理TB,和/或不充分的感染控制措施可能是通常导致TB患者在住院期间重新感染他们的患者的耐药菌株。
如本调查中提供的,单一数据点及时,无法回答耐药TB的情况的问题在明斯克市越来越好。然而,以前未经处理的结核病病例的较年轻年龄组中MDR-TB的患病率较高是可能越来越多的MDR-TB菌株传播的指示,如先前未经治疗的旧年龄组的结核病(发现有较低的MDR比例-TB)可能已经感染了几十年前的菌株。该假设得到了国家常规监测数据支持,近年来,MDR-TB的恶化情况,越来越多的MDR-TB病例。与此同时,该国TB的总体发病率下降了[6.]暗示TB控制程序在治疗药物易感结核病方面具有相当大的成功,但是由代表其他人感染储层的耐药患者的生长较大的耐药患者挑战。国家监察系统报告的白俄罗斯新结核病案例中MDR-TB比例急剧增加(2010年2003年的25.8%)可归因于耐药案件数量的实际增长,但也可归因于近年来,近年来,近年来的药物易感结核病病例数量和改善实验室服务的减少,导致诊断更多。
本研究的一个重要局限性是,从研究中排除了对TB标准化重新治疗方案进行标准化重新治疗方案的患者被排除在研究中。这与世卫组织建议进行避免,包括避免患者已经开始治疗的患者[20]。在大多数国家,这些案件很少,但在白俄罗斯,如在许多其他前苏联国家,这种病例(通常称为“慢性”患者)是常见的并且通常具有高频率的耐药性。忽视这些案件,有助于耐药性的整体负担导致低估了明斯克问题的重力。
前苏联可靠的防结核病耐药监测的地理覆盖率存在显着差距,包括吉尔吉斯斯坦,大多数乌克兰,乌兹别克斯坦,塔吉克斯坦和土库曼斯坦以及大型俄罗斯的大街。因此,前苏联的其他环境完全可能在不知不觉中的抗药性TB的同样高甚至更高的比例,而不是明斯克中的报告。此外,许多设置只有旧数据,许多国家的全国范围都缺乏省级或城市级别的准确数据[19那23]。
在本报告发表时,白俄罗斯正在全国范围内进行耐药调查,知道从明斯克调查中获得的信息的价值并利用获得的经验。所有国家都必须认识到耐药监测作为TB对照的一组成分的重要性[26那27]。需要采取措施加强实验室和录制和报告系统,并根据需要组织特殊调查,以建立提供代表性和准确数据的耐药监测系统,以获取知情决策。
脚注
对于编辑评论看第1290页。
支持声明
通过授予世界卫生组织,美国国际发展机构支持这项研究。
兴趣表
没有宣布。
本文于2016年4月修改,以纠正许可证信息中的错误。
- 已收到2011年8月23日。
- 公认2011年9月21日。
- ©2012年
ERJ开放文章是开放获取的,并根据(188滚球软件创意共享归因非商业许可证3.0)















