抽象
以前被视为一种罕见的疾病,支气管扩张症现在越来越多的认可和条件的新的兴趣是刺激药物开发和临床研究。支气管扩张表示多种感染,遗传,自身免疫,发育和过敏性疾病的最终共同途径,并在其病因,影响和预后高度异质。
治疗的目标应是:以提高通过带或不带辅助疗法物理治疗呼吸道粘液清除;压制,杜绝和防止气道细菌定植;降低气道炎症;并改善身体功能和生活质量。
幸运的是,越来越多的证据支持对支气管扩张的干预。该领域从一些欧洲国家的循证指南的引入中获益匪浅,随着吸入治疗、物理治疗和肺部康复的证据越来越多,随机对照试验现已证明了长期大环内酯治疗的益处。
这次审查提供了新的证据和最近的随机对照试验对支气管扩张聚焦的管理关键更新。
抽象
支气管扩张是一个迅速发展的领域:近期RCTs的回顾及新疗法的进展http://ow.ly/JXGWM
介绍
支气管扩张不是由于囊性纤维化(“非CF支气管扩张”,此后简称为支气管扩张)由支气管扩张永久通过咳嗽,咳痰和复发性呼吸道感染[的综合征,其特征放射学,和临床1]。已被先前被视为一个被忽视的“孤儿病”,近年来已经看到在疾病新的兴趣,从而导致更多的临床研究和新治疗方法的发展[2]。这篇文章的目的是提供国家的最先进的检讨支气管扩张的快速发展的领域,侧重于生存和发展的疗法。
检索策略
作者进行PubMed数据库了一个系统性的审查,以2014年11月使用搜索术语“支气管扩张”与“治疗”,“抗生素”,“物理”,“大环内酯”,“消炎”,“吸入”,“支气管扩张”和‘粘液溶解剂’。搜索是通过审查在英国胸科协会确定治疗方案(BTS)支气管扩张指南[补充2]和西班牙鼻翼支气管扩张指南[3.],并进行最新的搜寻,以寻找更多的研究。通过检索临床试验注册表确定了新的治疗策略。
如何常见的是支气管扩张?
支气管扩张的患病率并不确切知道,并在历史上一直被低估。国际数据显示,近年来支气管扩张的患病率有所增加。在欧洲,Ringshausen等。(4据报道,2005年至2011年间,德国支气管扩张住院人数增加,平均年龄调整率每年增加2.9%。美国也报告了类似的数据[5]. 总体患病率尚不清楚,最近估计美国52/100 000的患病率可能被低估[6]。
对医疗系统的影响是巨大的。最近一项对1310名支气管扩张症患者进行的多中心欧洲研究发现,每年每名患者的病情恶化频率为1.8-3次,随访2年,住院率为26.6-31.4%[7]. 支气管扩张有明显的可归因死亡率。在迄今为止报道的最大规模的队列研究中,50%的患者死于呼吸道疾病,约四分之一死于心血管疾病[8]。loebinger等。(9] provided long-term data on mortality by following up a cohort of patients first recruited for the validation of the St. Georges Respiratory Questionnaire (SGRQ) in 1994. These patients were followed up for 14 years. 30% of the cohort died over this period, representing a greater than two-fold increase over the expected mortality for the healthy population. 70% of deaths were due to respiratory causes. In a prospective cohort analysis of 245 patients in secondary care in Belgium, Goeminne等。(10研究发现,58%的死亡与呼吸系统有关,16%与心血管疾病有关。因此,很明显,至少在二级护理支气管扩张患者组中,患者有很高的恶化率、住院率和可归责死亡率,这就强调了对这些患者进行高质量专业护理的必要性。
支气管扩张症的病理生理学和治疗的目标
我们对支气管扩张的病理生理学的认识是有限的,部分原因是缺乏代表性的实验模型。支气管扩张患者的气道炎症以中性粒细胞为主,中性粒细胞是由白细胞介素-8 (CXCL-8)和白三烯B4等高浓度中性粒细胞趋化剂驱动的[11- - - - - -14]。气道细菌殖民是由于受损的粘液纤毛清除和由于中性粒细胞调理吞噬杀死失败。由于支气管扩张患者的中性粒细胞在进入气道之前被认为是正常的,因此气道炎症环境本身可能会影响细菌清除[15,16]。在几十年的工作在这个过程中暗含的中性粒细胞弹性。弹性蛋白酶的上呼吸道上皮细胞的影响包括减缓粘液分泌过多的纤毛运动频率和促进[17,18]而视声吞噬功能的损害是在多个水平上发生的,通过视声蛋白从细菌表面的裂解和中性粒细胞表面受体FcγRIIIb和CD35的裂解[19,20.]。中性粒细胞颗粒释放的α防御素也可抑制吞噬反应[21]。免疫功能低下其他机制包括凋亡细胞和T细胞浸润的清除故障,最近的证据指向Th17细胞的重要作用[22,23]。然而,还需要做更多的工作来阐明支气管扩张中宿主反应的复杂性。通过16S rRNA测序技术,我们对支气管扩张的理解取得了重大进展,该技术可以全面分析肺部的多种微生物菌群[24]。这些技术已经明显地证明了先前关于健康气道是无菌的说法是错误的。支气管扩张的研究揭示了常见病原体的定植,例如嗜血sp。铜绿假单胞菌和莫拉克斯氏菌属属,也是生物体以前没有像文化为基础的研究认可Veilonellasp。普雷沃菌属SP。和奈瑟氏菌属SP。(25,26]。迄今为止的临床转译表明,多样性的丧失,即一个或几个物种的优势,与肺功能恶化和病情加重有关,而多样性的丧失可能发生在病情恶化期间[25- - - - - -28]。总的来说,这些研究是与基于文化研究的数据一致,铜绿假单胞菌显性正在与较差肺功能和更恶化是否通过分子 - 或培养基手段和“古典”支气管扩张病原体高细菌负荷相关联的与较高的中性粒细胞炎症及更恶化[相关28]。
细菌有自己的逃避呼吸道清除的方法。近期一个重要的研究确定了铜绿假单胞菌可诱导O-抗原特异性免疫球蛋白(Ig)G2抗体的形成,其然后保护细菌补体介导杀伤【29]. 严重支气管扩张和铜绿假单胞菌定植有这些抗体,它们与较差的肺功能和疾病严重程度相关。血浆置换病人的成功证明了稳定这一发现的可能改变临床实践[29]。因为这样的反应不一定是独一无二的铜绿假单胞菌这一发现可能有更广泛的含义,需要进一步研究。补体系统的其他缺陷,特别是甘露糖结合凝集素缺乏,现已与CF中更严重的支气管扩张有关[30.],普通易变免疫[31]、原发性纤毛运动障碍[32]和一般人群的支气管扩张患者[33]。
尽管取得了这些进展,支气管扩张症的病理生理机制仍然是最好的在第一个用C提出的恶性循环假说来理解奥立(14]。由于该病的进展与清除粘液失败、气道细菌定植、气道炎症和气道结构损伤有关,因此治疗的目标应该是停止或逆转这些过程,从而“打破循环”。图1显示原有恶性循环的修订,显示每个组件的治疗方案[14]。以下各节详细讨论这些治疗方法[2]。
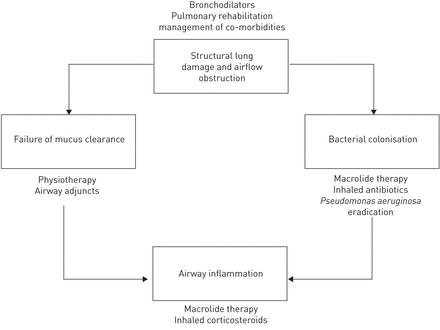
支气管扩张当前疗法根据科尔的恶性循环假说显示。病理过程显示在框中,并且旁边有目前推荐的疗法。
综合管理
患者支气管扩张7-18%是吸烟者,基于大规模队列研究的数据[7]。与其他呼吸系统疾病,患者支气管扩张,应鼓励戒烟。预防流感和肺炎球菌预防接种也被推荐为其他慢性呼吸系统疾病虽然有关于它的影响,支气管扩张没有具体的数据[2]。
识别和治疗潜在的原因
支气管扩张是许多疾病的最终共同途径,其中许多需要特殊治疗。然而,尽管进行了大量的测试,在二级护理人群中研究到目前为止有35% [34],43%[35]和53%[36的病人可能没有可识别的原因。感染后支气管扩张常被用作有严重或儿童呼吸道感染病史的患者的诊断标签,影响20-30%的患者[7,34- - - - - -37]。到目前为止,几乎没有证据表明它们与特发性支气管扩张症具有明显的表型,一些病例可能表现为回忆偏倚[35]。少病因数据可用外的英国,但意大利和比利时的数据表明类似英国的频谱有可能减少患者的过敏性支气管肺曲霉菌病(ABPA)多与慢性阻塞性肺疾病(COPD)7]。来自美国的数据清楚地表明更多的支气管扩张由于非结核分枝杆菌(新界南)部份中心[38], M .的报告c年代羽根等。(39]的106名患者中鉴定的情况下的93%的病因。
BTS指南建议对潜在原因进行检测,包括测量免疫球蛋白(IgA、IgM、IgG和IgE),排除ABPA(针对特定IgE的检测)黑,IgG到黑和嗜酸性粒细胞计数)和特异性抗体反应肺炎球菌和嗜血接种疫苗(2]。痰培养排除NTM,以及自身抗体的测量也建议。Testing for CF (sweat test and/or screening for common CF mutations) is recommended for patients aged <40 years or with recurrent铜绿假单胞菌和金黄色葡萄球菌隔离,或上叶主要疾病不分年龄[2]。额外测试是在特定情况下推荐的(支气管镜,α1抗胰蛋白酶,纤毛功能测试)。
慢性阻塞性肺病似乎是一种非常常见的病因,50%的中重度慢性阻塞性肺病患者出现支气管扩张[40,41]。支气管扩张在符合哮喘诊断标准的患者中也相对常见[42]。焦支气管扩张可以与支气管阻塞相关联。胃食管反流支气管扩张常常并存,并已建议在某些情况下的病因因素[43]。
免疫球蛋白替代物、ABPA的类固醇和抗真菌药物、NTM和CF的治疗都代表了专门治疗潜在病因的机会,因此在一致的指南中建议对所有患者进行系统的检测[2,3.]。
气道间隙
大多数医生建议粘液清除作为治疗支气管扩张的中流砥柱。共识指南建议所有患者的支气管扩张接受理疗一些指令,即使很轻微的患者,他们只加重期间进行理疗。有各种各样的技巧,在笔者看来,选择的技术应根据病人的喜好,考虑到简单和更快的技术将鼓励患者坚持[44,45]。
物理疗法干预支气管扩张的证据不足。米urray等。(46]对20名目前未进行胸透手术的患者进行了随机交叉试验,并比较了使用Acapella®(英国伦敦史密斯医疗公司)振荡正呼气压装置3个月与3个月未进行胸透理疗的情况。研究完成后,根据莱斯特咳嗽问卷(LCQ)的测量,咳嗽得到改善,24小时自然痰量增加,运动能力增强。对生活质量的影响(SGRQ为7.8分)非常好,远远高于临床上4分的重要差异[46]。证据在这方面的状态不佳,但是,由相关的Cochrane系统评价阐释的47])。这篇综述发现,物理疗法治疗支气管扩张的证据包括5个试验,51名参与者[47]。他们的结论是呼吸道清除技术是安全的,有限的数据表明,在排痰,降低恶性通货膨胀和稳定患者的生活改善与健康相关的质量改进。
作者认为,最有效的胸部理疗形式之一是运动[48]. 肺康复被推荐用于支气管扩张症患者,尽管迄今为止的研究还很少,但他们已经清楚地证明了肺康复对支气管扩张症的益处至少与COPD患者一样大[48]。在回顾性研究,O-ng等。(48] studied 95 patients with bronchiectasis, demonstrating a mean improvement in 6-min walk distance of 53 m which was sustained to 12 months (difference at 12 months 20.5 m) . A subsequent pilot randomised controlled trial showed improvements in LCQ and SGRQ sustained to 20 weeks after treatment [49]。在Lee公司等。(50],为期8周的监督的运动训练计划,其中包括气道清除技术与标准治疗相比。43名患者被随机分配到运动训练和43标准治疗。一个t the end of treatment, patients in the exercise group had an increase in 62 m in their incremental shuttle walk distance, improved dyspnoea and a reduced time to the next exacerbation and total number of exacerbations over 12 months (median (IQR) 1 (1–3)与2(1-3);p=0.01)。这项研究清楚地证明了运动对支气管扩张症患者的益处,但大多数益处并没有持续到6个月或12个月,这表明这种干预需要持续进行才能获得长期的益处[50]。
吸入高渗剂和粘液溶解剂
各种药物,如雾化高渗盐水,甘露醇和粘液溶解剂,已经发展到帮助患者清理呼吸道分泌物。Hypertonic saline may improve forced expiratory volume in 1 s (FEV1)结合使用时用胸部物理治疗,但最近的一次试验不能清楚地确定它优于0.9%的盐水[51,52]。需要高渗盐水的大型试验。重组DNA酶是有效的,但CF已经被证明是在由O'D的随机对照试验潜在有害奥内尔等。(53]支气管扩张症,减少FEV1。因此,不建议在本组患者中使用,并强调在支气管扩张不同的病理生理学,与CF相关的支气管扩张比较。所述粘液溶解剂,例如羧甲司坦和N-乙酰半胱氨酸被广泛使用,BTS审计证明了这一点,但没有对照试验证明这一做法是否有益[54]。
吸入干粉甘露醇一直是最近的两个阶段3的随机对照试验[受试者55第一个研究包括231名患者,他们服用320毫克甘露醇,每天两次或安慰剂(甘露醇的非活性剂量),持续12周,每天两次,然后开放标签延长52周。研究发现,使用SGRQ后,痰液重量增加,有利于甘露醇(平均4.3 g),但生活质量没有显著差异[55]。目前还不清楚痰液重量的差异是否由于安慰剂组使用了更多的抗生素。因此,进行了进一步的试验,重点是恶化。本研究随机选取233名患者,分别给予400毫克吸入甘露醇或控制甘露醇52周[56]。人群被严格定义,在前一年需要两次恶化,FEV140和85%预计的≥30分[基准SGRQ得分之间56]. 主要结果是1年以上的肺部恶化率。研究未能达到主要终点,恶化率为0.92(95%可信区间0.78-1.08;p=0.3)。在次要终点中,甘露醇治疗下一次恶化的时间增加,SGRQ略有改善[56]。因此,尽管两个大型试验甘露醇支气管扩张治疗中的作用尚不明确。
口服抗生素和消炎药
大环内酯类药物已广泛用于支气管扩张多年,但尚缺乏证据,直到三“改变游戏规则”的研究在2012/2013,现在提供了有力的证据支持他们的使用[57- - - - - -59]。
在示出在这三个试验的总结表格1。所有三项试验均以加重的频率为主要结果,但使用不同的大环内酯,不同的剂量,纳入和排除标准略有差异[57- - - - - -59]。The Bronchiectasis and Long Term Azithromycin Treatment (BAT) trial used azithromycin 250 mg daily, and required patients in addition to a computed tomography diagnosis of bronchiectasis to have had three exacerbations in the previous year and a positive sputum culture for bacteria [57]。支气管扩张和小剂量红霉素研究(BLESS)试验使用红霉素琥珀酸乙酯400 mg,每日2次,前一年需要2次加重[58],而在新西兰进行的预防非cf性支气管扩张症(EMBRACE)试验中,阿奇霉素用于预防病情恶化,在前一年仅需要一次病情恶化,每周使用阿奇霉素500 mg,共3次[59]. 治疗期为蝙蝠与祝福12个月,拥抱6个月。
所有这些试验显示在加重频率的显著减少在治疗期间与安慰剂相比,如图表格1. SGRQ也有改善,FEV变化不大1这是不太可能的临床意义。
大环内酯类药物的治疗主要关注的是在口咽和其他细菌中大环内酯类药物耐药性的显著增加。BAT试验显示,治疗组对大环内酯的耐药性为88%,而安慰剂组为26% [59]. 最近对BLESS试验的一项二级分析表明,红霉素治疗与使用分子技术出现铜绿假单胞菌(60]。没有患者成为与定植铜绿假单胞菌由文化等这一发现的临床意义尚不清楚。阿奇霉素与胃肠道副作用的BAT审判的增加有关,虽然红霉素出现在BLESS [被更好的耐受性58大环内酯类药物也引起了其他方面的关注,包括心血管事件发生率的增加,尽管在这些小的RCT中没有观察到心血管并发症[61]。对大环内酯类药物的其他担忧包括NTM诱导耐药性的可能性、肝毒性和听力下降[62]。作者建议提醒患者注意听力损失,并在大环内酯治疗开始前进行NTM的心电图和痰培养。长QT间期患者应避免使用大环内酯类药物。
目前还不清楚大环内酯是如何发挥其有益作用的。大环内酯除具有抗菌作用外,还具有抗炎作用,包括抑制炎症细胞迁移、细胞因子分泌和活性氧产生的可能衰减[63,64已经提出的其他机制,以解释大环内酯的好处,包括减少周围的生物膜的毒性革兰氏阴性生物,如铜绿假单胞菌促进胃排空,降低胃酸反流的可能性[65,66]。
最近报道了支气管扩张大环内酯类证据的若干荟萃分析。Wu等。(67],例如,证明了等同于减少每位患者每年1恶化(95%CI 0.67-1.35),在SGRQ整体减少与-5.39(95%CI -0.88至安慰剂相比大环内酯类的合并效应-9.89),在呼吸困难和痰量和无临床意义的改善FEV小而显著改善1of 20 mL.
因此,大环内酯类药物是有效的,但关键问题是现在应该在哪些患者中使用它们。BTS指南建议对每年3次以上病情恶化的患者或慢性结肠炎患者考虑长期口服抗生素铜绿假单胞菌(2]。这些准则是因为怀抱试验显示患者每年一个或多个加重的利益,这些建议可能会改变这三个最近的试验公布前书面和。在临床实践中,大环内酯类最常患者每年三次以上使用病情加重,患者铜绿假单胞菌以及那些尽管接受了标准治疗,但仍严重影响生活质量的病情恶化率较低的患者。进一步的研究需要探索大环内酯类药物治疗的最佳剂量和方案,以期优化疗效和减少不良反应[65]。有替代长期口服抗生素缺乏证据,并且需要对照试验。临床实践中常用的试剂包括β内酰胺类(阿莫西林或拉维酸)和四环素[2]。
吸入糖皮质激素和支气管扩张
吸入糖皮质激素(ICS)的支气管扩张作用是不太清楚。他们有哮喘和慢性阻塞性肺病的既定角色,并且在患者使用支气管扩张症这两种疾病[复杂68]. 一些研究表明,常规大剂量吸入类固醇可以减少24小时的痰量,减少痰中的炎症标志物,提高生活质量[69]。然而,它们没有显示出在肺功能,或恶化频率任何显著改善。在支气管扩张治疗慢性气流受限(但哮喘或COPD的不是主要诊断)一个小的随机对照试验中,吸入福莫特罗加上布地奈德的组合物与单独的布地奈德吸入相比[70]。结合一批经验丰富的改善呼吸困难,无痰病原体变更或增加的不利影响[咳嗽和健康相关生活质量70]。
科克伦最近的一份研究报告中指出,缺乏高质量的证据意味着决定使用或中止ICS和长效β-adrenoceptor受体激动剂(腊八粥)在支气管扩张患者可能需要考虑气道hyper-responsiveness共存的存在与否和考虑的潜在不良事件与结合ICS-LABA [71,72]。这些不良反应包括在COPD患者肺炎风险[最近指出的增加73]. 同样的风险是否适用于支气管扩张患者尚不清楚,需要进一步研究。福尔摩斯et al。(74在一项对50例支气管扩张患者的研究中,近50%的吸入性类固醇支气管扩张患者有肾上腺抑制的证据,这与较差的健康状况有关。
口服糖皮质激素在支气管扩张治疗中没有作用,或在支气管扩张伴有提示哮喘的喘息的急性加重时也没有作用[2]。
吸入抗生素
吸入抗生素理论上比口服疗法更有优势,因为它能将高浓度的药物输送到气道,可能减少全身吸收和副作用,还可能减少附带损害,例如通过胃肠道微生物产生耐药性[75]。
临床上常用的实践剂主要是那些用于目标铜绿假单胞菌,如妥布霉素、庆大霉素和可霉素。吸入性抗生素可降低气道细菌负荷,最近的数据清楚地表明,细菌负荷的降低与气道炎症的减少相关,为临床使用吸入性抗生素提供了理论依据[76]。然而直到最近,已经出现了小临床上重要端点支持数据,大多数已经从CF人群中吸入的抗生素抑制细菌量推算,减少恶化和住院[77]。然而,目前没有任何欧洲或北美的监管机构批准吸入抗生素用于支气管扩张。
试验的证据有好有坏。在1980年代后期的几个开放标签研究,检测雾化β内酰胺类,表现出减少脓痰,痰量和改善炎症标志物[78- - - - - -80]。在B。的早期II期双盲安慰剂对照研究中约柜等。(81],而应用妥布霉素则显著降低了铜绿假单胞菌细菌负荷,但被一些患者耐受性差。咳嗽增加(41与24%;P = 0.1)呼吸困难(32%与8%;P = 0.01),胸痛(19与0%;P = 0.01)和喘息(16与0%;p值= 0.01)的报道妥布霉素组(表2)。因此,这项II期研究从未有过规模更大的III期试验[81]。
年代ubsequently a single-blind randomised controlled trial of nebulised gentamicin for 12 months reported significant benefits [82]。该研究纳入了慢性细菌定植患者(过去12个月有3例痰培养阳性),前一年有2例加重和FEV130%,并排除吸烟者和接受其他长期抗生素治疗的患者。27例患者随机选择庆大霉素80 mg每日两次,30例患者随机选择0.9%生理盐水每日两次。12个月后,庆大霉素组的细菌密度显著降低(2.96 (1.0-5.9)10CFU·毫升−1与7.67(7.34-8.17)日志10CFU·毫升−1;p < 0.0001) (47]。四周明13例定植铜绿假单胞菌随访时基线为阴性,治疗结束时经定量痰培养发现其他致病菌的患者中有92.8%为阴性。此外,通过SGRQ和LCQ测量,生活质量得到改善,病情恶化程度降低(安慰剂组的中位值为每年1.5,庆大霉素组为0;p < 0.0001) (82]。
宽容是一般更好地与这个剂量的庆大霉素与前妥布霉素研究比较,虽然21.9%的支气管痉挛,需要支气管扩张剂,只有两名患者被撤回这个原因。无肾毒性或耳毒性报道[82]. 庆大霉素在本试验发表后在英国得到了广泛的应用。建议在开始家庭治疗前,在门诊等受控环境中使用初始剂量来检测支气管痉挛[2]。
直到最近,吸入性抗生素的大型三期临床试验仍然缺乏,但最近有两项这样的试验被报道。H奥沃斯et al。(83研究了喷射粘菌素通过I-Neb(飞利浦呼吸器,英国奇切斯特)。本试验招募了144名慢性病人铜绿假单胞菌定植在英国,俄罗斯和乌克兰[83]。主要的结果是下一次恶化的时间,而这项研究勉强未能达到这一终点(粘菌素组165天与安慰剂111天;p = 0.11)。在次级终点,使用SGRQ的生活质量有很大改善(平均差值10.5点;p = 0.006)。I-Neb装置可监测依从性,在基于服用80%剂量的>患者的预先指定的分析中,观察到第一次加重的时间上有统计学显著差异[83]。
阿兹特罗南是一种经批准用于治疗囊性纤维化的吸入抗生素。最近的两项支气管扩张的III期试验随机选择266名(AIR-BX1)和274名(AIR-BX2)患者服用阿兹特罗南或安慰剂,两个疗程为28天(两个疗程之间休息28天)[84]. 主要结果是新开发的生活质量支气管扩张症(QoL-B)问卷,这是第一个开发的疾病特异性工具[85]. 不幸的是,与以前使用妥布霉素的经验相似,不耐受是一个主要问题。134名接受氨曲南治疗的患者中有27名(20%)停止使用AIR-BX1治疗(与4(3%)总分132用安慰剂治疗的)和10(7%)的135中AIR-BX2停止积极治疗(与5(4%)总分137用安慰剂处理)。呼吸困难和咳嗽恶化是不容忍的主要驱动力。主要的结果是没有达到,和次要终点如恶化也是阴性[84]。这种治疗的失败转化为支气管扩张有几个原因可以推测。首先,使用的剂量为CF而不是支气管扩张和未来的研究进行了优化,应考虑支气管扩张具体剂量范围研究。有不平衡的AIR-BX1组中COPD的频率方面和严重性的一些标记考虑呼吸公差时,[这可能是相关的84]。最后,在病因学,微生物学和严重程度方面的人口异质性可能作出了贡献。
这些消极的审判,但是,并不是月底在吸入支气管扩张抗生素。截至2014年,吸入环丙沙星两种制剂的3期临床试验现在已经开始[86,87]。干粉吸入制剂具有显著减少治疗负担的潜力。在II期研究(N = 60名患者为环丙沙星和n = 64周的患者为安慰剂)环丙沙星用在28天治疗周期中的细菌负荷显著降低相关,在不加重任何显著差异[86这些试验包括了同时患有这两种疾病的患者铜绿假单胞菌和其他细菌,而大多数其他试验已经限制他们的适应慢性病人铜绿假单胞菌(86]。这是双释放脂质体环丙沙星制剂的情况。该制剂的目的是通过脂质体包封来提高药物的耐受性,减少与肺上皮接触的游离药物的量,这可能导致了以前氨基糖苷类药物的耐受性。从脂质体缓慢释放药物允许每日一次剂量,这也可能有助于依从性[87]. 第二阶段的研究显示了良好的结果,在铜绿假单胞菌CFU·毫升−1治疗臂(20环丙沙星与22for placebo) over 24 weeks. There was also a reduction in time to next exacerbation (median 134 days与58 days; p=0.046 in the per protocol population) In contrast to the previous experience with aminoglycosides and aztreonam, however, both the dry powder and liposomal ciprofloxacin preparations were well tolerated [86,87]。在吸入支气管扩张抗生素目前的证据总结中表2。
因此,迄今为止的试验说明了吸入抗生素治疗支气管扩张症的一些问题。虽然有效地抑制气道细菌负荷,但一些抗生素药物似乎在耐受性方面存在重要问题。与雾化疗法相关的治疗负担,包括给药时间和护理机械,是实质性的,并影响依从性。米cCullough等。(88]对75例支气管扩张患者的依从性进行了评估,发现52%的吸入抗生素患者和39%的气道清除患者自行报告了依从性。使用吸入抗生素治疗的患者应评估依从性、药物相关的不良反应(例如喉咙不适或疼痛,味觉异常感,咳嗽,胸部不适)和抗生物的发展。
根除
尽管没有证据支持根除本身,所有的预后研究迄今为止已明确确定P。铜绿假单胞菌持续作为一个独立的死亡率预测因子除了被更广泛肺部疾病和更差的肺功能相关[7,9,89]。按照囊性纤维化的建议,大多数专科支气管扩张中心将尝试根除铜绿假单胞菌第一次隔离时[2]. 回顾性研究显示铜绿假单胞菌必须根据提示自发清除铜绿假单胞菌在支气管扩张的临床实践和随机对照试验的安慰剂组中经常发生[90,91]。因此,作者将典型地开始根除[之前执行第二痰样品预处理2BTS指南提供了一个有用的算法铜绿假单胞菌根除[2]。
治疗病情加重
治疗恶化的适当时间尚不清楚,但一致的指南建议在以前的痰微生物学指导下使用抗生素治疗14天[2]。唯一真正公布的数据是从住院静脉注射抗生素的研究中,Murrayet al。(92] demonstrated significant reductions in 24-h sputum volume and C-reactive protein, with improvements in quality of life, exercise capacity and clearance of bacteria after 14 days of treatment . Such data are not available to suggest if shorter durations are equally effective [92]。有对支气管扩张加重的管理预期的数据有很大的需求。
手术
手术现在已很少在支气管扩张高度局部化的支气管扩张与不能由最大药物治疗,转介来控制肺叶或段切除可以被认为是症状中,尽管。还有手术后限制了支气管扩张患者的长期预后数据和最多的一个系列描述的8.9%的手术并发症发生率胸腔镜肺叶切除或肺段切除支气管扩张[93,94]。
共病管理
支气管扩张的患者通常是老年人,因此管理相关的心血管疾病和其他共病是很重要的。焦虑和抑郁在支气管扩张中非常常见,据报道焦虑患病率为18-55%,抑郁患病率为13-34% [95- - - - - -97]。这些疾病也需要进行识别和管理。
逐步的治疗方法
支气管扩张是一种异质性的疾病,对患者高度可变的影响。严重患者没有症状,每天谁拥有罕见的病情加重的范围,到需要肺移植的患者。肺功能下降速度是高度可变的,并与相关铜绿假单胞菌殖民化和严重恶化[98,99])。
治疗可以将患者造成很大负担在时间上,并可能会产生严重的副作用两个病人,并为社区的抗生素耐药性方面[One hundred.]。因此,患者需要根据其所处的阶段和疾病的严重程度进行适当的治疗。
最近,欧洲支气管扩张网络支气管扩张描述第一临床预测工具,住院和死亡[7]。这项研究,在英国,意大利和比利时进行的,获得的评分系统中,支气管扩张严重程度指数(BSI),它能够准确地识别患者的并发症,包括加重和生活质量受损的风险最高。作者们创造了访问的在线计算工具在www.bronchectasisseverity.com支气管扩张症评分系统如图所示表3. 这是迄今为止唯一经过外部验证的支气管扩张的预测工具或严重程度分类系统。表3中描述的预测因子是由一项大型西班牙研究独立确定的[89]这会增加这两项研究的外部效度。
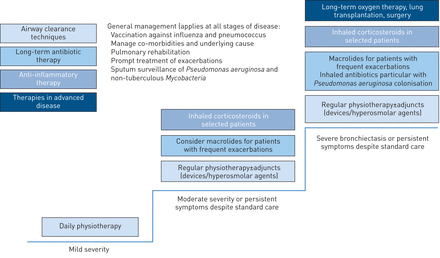
非CF支气管扩张的逐步管理。患者不耐受或不适合大环内酯类替代口服抗生素,如β内酰胺类或四环素可适当。
疾病的严重程度和并发症的风险为临床决策提供了一个有用的框架,患者需要长期治疗,如大环内酯、气道辅助剂、吸入抗生素和其他措施。
作者主张采用类似于哮喘和慢性阻塞性肺病的分步骤方法来治疗支气管扩张[101,102]。患者支气管扩张应治疗的阶段适合于他们的疾病的严重程度,其应当基于临床判断,并且可以通过的临床严重程度的参数,如BSI,恶化频率或存在的评估来增强而展开铜绿假单胞菌。
尽管在第1阶段进行了治疗,但仍有持续症状或恶化的患者应逐步进行治疗,以此类推。这代表了一种务实的治疗决策方法,反映了大多数医生的做法。文中给出了一个基于作者自身实践的模型流程图图2。
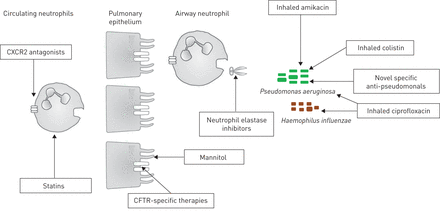
正在开发的支气管扩张新疗法及其可能的作用。CFTR:囊性纤维化跨膜传导规律。
展望未来:新疗法
上述亮点治疗支气管扩张,与选择,目前的疗法是劳动密集型的,并且与副作用有关的有限数量的困难。此外,中性粒细胞炎症,这是中央支气管扩张的发病机理,一直到现有的治疗方法[很大程度上耐103]。阔别大型随机试验意味着有在欧洲或美国FDA批准治疗支气管扩张无许可的疗法。
许多新制剂的开发都围绕着针对中性粒细胞炎症。鉴于中性粒细胞弹性蛋白酶在发病机制中的重要性[104],这代表有希望的治疗靶标。口服中性粒细胞弹性蛋白酶抑制剂II期研究报道,而其他正在进行[105]。数据显示能力,抑制弹性蛋白酶的活性,但没有明确的临床益处呢。CXCR2表达对一些白细胞,但最突出的嗜中性粒细胞106,107]。它是炎症过程中一个关键的中性粒细胞转运受体。它对炎症也有多种作用,因为CXCR2堵塞通过抑制中性粒细胞募集和直接抑制杯状细胞来抑制粘液分泌[106,107]。CXCR2拮抗剂可能减少而不是阻止嗜中性粒细胞向气道的募集,因为其他化学引诱剂,特别是白三烯B4已被证明在支气管扩张中升高,并可促进嗜中性粒细胞的募集[13]. CXCR2拮抗剂治疗支气管扩张症的Ⅱ期研究已被抽象地报道,其中一种(AZD5069)可使痰中性粒细胞减少69%与安慰剂组(每组26例)[108]。有趣的是,研究报告更高的气道炎症,尽管减少了中性粒细胞和因感染增加停药[108]。关于抗炎药的一个问题一直是降低中性粒细胞数可导致不可控的细菌感染的可能,如发生在囊性纤维化白三烯B4受体拮抗剂的以前的试验[109,110]。他汀类药物有免疫调节作用,可能在中性粒细胞炎症中起作用。阿托伐他汀最近成为中度支气管扩张患者小RCT的研究对象[111]。这项研究发现,他汀类药物的用户改善咳嗽,但他汀类药物的使用也与不良事件的增加有关[111]。第二次试验铜绿假单胞菌不久将上报。新型抗菌剂需要在上升抗生素耐药性的面孔。基于所述抗微生物肽抗菌肽Protegrin一个新的抗假单胞菌化合物目前正处于临床试验的概念证明患者病情加重[112]和一些新的特异性抗假单胞菌抗微生物剂目前正在开发中[113]。
针对囊性纤维化的多种新疗法正在开发中,这些疗法专门针对囊性纤维化跨膜电导调节器(CFTR)功能[114这些基因是否会在非cf性支气管扩张中发挥作用尚不清楚,而CFTR突变的作用则存在争议。新疗法正在开发中图3。
一看未来:国内和国际网络
囊性纤维化研究得益于欧洲囊性纤维化协会(ECFS)、ECFS临床试验网络和ECFS患者登记处等国家和国际网络的建立[115]。
支气管扩张的发展状况要求开展合作,以促进跨国临床试验,提高支气管扩张患者的护理质量,并支持转译科学。为了实现这些目标,一些国家正在建立国家支气管扩张登记处,包括在美国通过美国慢性阻塞性肺病基金会[116],并通过欧洲呼吸学会,EMBARC网络欧洲(188bet官网地址www.bronchiectasis.eu),正致力于通过建立一个欧洲支气管扩张登记处,将欧洲的临床研究人员聚集在一起。支气管扩张患者的未来是光明的,如果这种势头能够持续下去,从而产生治疗和我们需要提供高质量护理的证据。
结论
支气管扩张症的治疗目标是促进气道清除、抑制细菌感染和防止病情恶化。迫切需要在黏液溶解、抗生素和抗炎治疗方面取得进展。建议采用分层治疗方法。目前的治疗实践可能会受到正在进行的大规模临床试验的显著影响。
脚注
利益冲突:披露能够随本文的在线版本中找到www.qdcxjkg.com
- 收到了2014年6月29日。
- 接受2015年1月6日。
- 版权所有©ERS 2015年















