条文本
来自Altmetric.com的统计
指导开发团队
指导小组
茱莉亚博特(椅子),支持第六节,理疗咨询、萨里PCT西北地区
Sheric Ellum,支持第五节,理疗咨询人&伦敦圣托马斯的NHS信托
博士,雷切尔·加罗德表明支持第一节,读者,学院的理疗,健康与社会保健学院科学、金斯顿大学和圣乔治伦敦大学。
珍妮弗·普莱尔博士支持部分3和4,高级研究员在理疗,皇家主管布朗普顿& Harefield NHS信托地铁站
支持第二节,莱斯利Rimington博士讲师学校卫生和康复,基尔大学
部分1-COPD
莎朗·贝恩斯、临床专业理疗师、慢性肺病服务,NHS中央兰开夏郡
阿曼达烘干机,物理治疗临床呼吸道护理,中央曼彻斯特和曼彻斯特大学儿童医院
罗伯特·戈达德,负责人理疗医师,县达勒姆和达灵顿NHS信托基金会
凯瑟琳·汤普森,高级讲师,纽约圣约翰大学
博士约翰·怀特(椅子),呼吸内科医生,纽约医院NHS信托
节2-Asthma和障碍性呼吸
卡洛琳驯鹰人(主席),高级理疗师,特医院NHS信托基金会
丽芬妮Jongepier、呼吸专业理疗师,服务领导COPD团队,初级保健中心,科尔切斯特
媚兰林肯(主席),组长理疗师,特医院NHS信托基金会
克里斯汀•Mikelsons顾问呼吸理疗医师,皇家自由医院
迈克·托马斯博士、全科医生、哮喘英国高级研究员、阿伯丁大学
乔·威廉姆斯,Glenfield高级肺康复专家医院,莱斯特大学医院NHS信托
部分3-Cystic纤维化
代表协会的注册物理治疗师在囊性纤维化
彭妮代理,服务领导理疗医师,皇家主管布朗普顿& Harefield NHS信托地铁站
吉莉安·戴维,高级理疗师,囊性纤维化团队,阿伯丁皇家医院
玛丽多德,理疗咨询在囊性纤维化,南曼彻斯特大学医院NHS信托基金会
莎拉·艾尔金博士,呼吸内科医生,圣玛丽医院,伦敦
翠西·休斯(椅子),高级理疗师,利兹利兹地区成人囊性纤维化单位,教学医院NHS信托
玛格丽特•麦克劳德高级理疗师,囊性纤维化团队,阿伯丁皇家医院
尼古拉·米尔斯,高级理疗师,成人囊性纤维化单位,莱斯特大学医院
部分4-Non-cystic fibrosis-related支气管扩张
亚历克斯·哈维(主席),讲师理疗,布鲁内尔大学
弗兰Sinfield(主席),负责人理疗医师,牛津呼吸医学中心的丘吉尔医院,牛津
呼吸内科医生罗伯特·威尔逊博士皇家主管布朗普顿& Harefield NHS信托地铁站
部分5-Non-obstructive /限制性肺疾病
黛比堤坝、临床专家呼吸理疗,圣理查兹医院,西萨塞克斯郡皇家NHS信托,奇切斯特
凯蒂·福特、团队领导、呼吸理疗,布里斯托尔皇家医院,布里斯托尔
蕾切尔·米切尔,专业呼吸理疗医师,卢顿和邓斯泰医院NHS信托基金会
凯瑟琳·波特(椅子),专家呼吸理疗医师,伦敦惠灵顿医院NHS信托
菲奥娜Rushmer,理疗经理,Ashtead医院,萨里
圣理查兹博士保罗•泰特呼吸内科医生,医院,西萨塞克斯郡皇家NHS信托,奇切斯特
Jennifer Tomkinson呼吸专业理疗师,布里斯托尔初级保健信托
部分6-Neuromuscular疾病和胸壁疾病
呼吸内科医生,史蒂夫Banham博士格拉斯哥皇家医院
莎伦·布卢门撒尔(主席),讲师理疗,格拉斯哥喀里多尼亚大学
卡罗琳·布朗,主要理疗医师,医院NHS信托的北斯塔福德郡
丽贝卡•胡克,先进的理疗师,北斯塔福德郡大学医院NHS信托
丽莎·莫里森、临床专业理疗师,Gartnaval医院,格拉斯哥
帕梅拉·沃恩(主席),临床专业的理疗师,格拉斯哥,Stobhill医院
尼古拉·威廉姆斯,专业理疗师,黑潭,Fylde和怀尔医院NHS信托。
部分7-Workforce问题
玛丽亚·巴克斯顿,理疗咨询,中央米德尔塞克斯医院,布伦特PCT
克里斯汀•Mikelsons顾问呼吸理疗医师,皇家自由医院
总结建议
介绍
理疗患者应提供各种医疗呼吸条件下,与呼吸困难的目标管理和症状控制、灵活性和功能改进或维护,和气道间隙和咳嗽增强或支持。策略和技巧包括:康复、运动试验(包括氧动态评估)、运动处方、气道间隙、定位和呼吸技术。物理治疗可能有利于姿势和/或肌肉骨骼功能障碍和疼痛,并提供帮助改善节欲,特别是在咳嗽、用力呼气演习。物理治疗师通常的肺康复中心,可能是仪器的无创性通气服务。物理治疗师经常参与运送氧气和一些nebulised物质,以及提供重要的监控,例如,通气功能和咳嗽的有效性。一些补充疗法可能是适当的在某些情况下(Web附录1)。
建议为每个列出诊断组。这条指导原则的简洁版BTS网站上可用。
慢性阻塞性肺疾病(COPD)
呼吸困难的管理
定位
建议
建议优化通气对被动修复肩带肌肉效率和缓解呼吸困难。(D)级
评估的有效性提出精益坐在缓解COPD患者呼吸困难,在慢性和急性设置。(C级)
建议修改前倾位置用于站和撒谎,对病人来说,身体前倾坐是有效的。(D)级
走艾滋病
建议
评估的有效性rollator框架对慢性阻塞性肺病患者禁用,呼吸困难。(B)级
评估的有效性地沟rollator框架在急性,慢性阻塞性肺病患者患有严重的呼吸困难,特别是老年人。(B)级
教个性化节能技术来帮助减少呼吸困难在日常生活活动。(D)级
呼吸技巧
建议
教COPD患者呼吸控制静止,看它是否有助于缓解呼吸困难。(D)级
横隔膜呼吸不应该教经常严重慢性阻塞性肺病患者。(C级)
教撅起嘴唇呼吸运动时作为一个潜在的战略来减少COPD患者呼吸速率和援助复苏。(C级)
努力教呼气(“打击你!”)作为一个潜在的策略来减少COPD患者呼吸困难。(D)级
教放松,慢而深的呼吸作为一个潜在的战略,以促进更有效的通风在COPD患者运用。(D)级
教的策略来维持控制节奏的呼吸呼吸和减少COPD患者呼吸困难在努力。(D)级
通风反馈培训
建议
通风反馈训练并不表示对慢性阻塞性肺病患者。(C级)
管理焦虑和恐慌
建议
教COPD患者定位、呼吸和放松的策略来帮助管理焦虑和惊恐发作。(D)级
肺康复
建议
肺康复应该包括运动训练肌肉的移动。(甲级)
肺康复应该结合两上、下肢力量训练。(甲级)
信息、建议和教育应该是不可或缺的肺康复。(甲级)
肺康复应该提供给所有适当的COPD患者。(甲级)
场运动测试
建议
练习走路的推荐数量必须包括在评估运动公差与场运动处方的测试练习或流动的氧气。(C级)
邻近和postexacerbation肺康复
建议
考虑为COPD患者肺康复很快恶化。(B)级
考虑某种形式的康复期间恶化在COPD患者维持流动性和功能。(D)级
呼吸肌肉训练
建议
考虑添加吸气肌训练一般锻炼计划,呼吸肌肉无力被认为是导致病人的问题。(甲级)
考虑吸气肌训练在慢性阻塞性肺病的管理改善呼吸道肌肉力量和耐力。(甲级)
考虑维护一个吸气肌训练计划是必需的。(D)级
设备将控制呼吸模式和流量应考虑在设备没有这个功能。(D)级
非侵入式通风
建议
应该提供无创性通气对慢性阻塞性肺病患者急性hypercapnic呼吸衰竭,如果他们满足BTS推荐标准。(甲级)
非侵入式通风设施应该每天24小时可用在所有医院可能承认这类病人。(甲级)
间歇正压呼吸
建议
潮汐卷必须增加达到治疗效果。(C级)
必须注意确保设置实现病人呼吸同步的设备来减少工作。(C级)
白天很短的间歇正压呼吸不应该用于治疗慢性呼吸衰竭稳定的慢性阻塞性肺病。(甲级)
考虑间歇正压呼吸在慢性阻塞性肺病急性加重患者目前保留分泌物但太弱或累来生成一个有效的咳嗽。(D)级
当使用间歇正压呼吸在急性呼吸衰竭,FiO20.4可以使用。(B)级
氧气疗法
建议
管理氧气治疗,在急性和住处的设置,根据当前国家指导。(甲级)
考虑评估的好处走运输援助流动的氧气,特别是对于残疾人更多的耐心。(B)级
气道间隙技术
建议
考虑呼吸技巧的活动周期(包括强制过期技术),自发的排水和平原或振荡积极呼气压力稳定的慢性阻塞性肺病患者需要一个气道间隙技术协助清除分泌物。(C级)
进一步结合体位引流只有艾滋病间隙和没有不利影响。(D)级
盆底肌肉训练
建议
COPD患者应该询问他们自制的地位。(D)级
所有的慢性咳嗽患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
哮喘和障碍性呼吸
哮喘
呼吸练习
建议
呼吸练习,将减少呼吸速率和/或潮汐卷和放松训练,应该提供帮助控制哮喘的症状,改善患者的生活质量。(甲级)
Buteyko呼吸技术可能被认为帮助病人控制哮喘的症状。(B)级
使用合适的工具,如生活质量的asthma-specific措施,措施的焦虑和抑郁,奈梅亨问卷应该用于建立基线,症状的严重程度和监测进展和治疗。(B)级
运动训练
建议
健康和体能训练应该建议改善哮喘患者心肺性能。(B)级
体能训练应该建议帮助减少呼吸困难和改善哮喘患者的健康相关生活质量。(B)级
体能训练项目应该达到一个最低的活动根据美国运动医学学院的指导方针。(甲级)
障碍性呼吸(换气过度综合征)
换气过度综合征
建议
呼吸再培训将减少呼吸速率和/或潮汐卷应该作为一线治疗换气过度综合征,有或没有并发哮喘。(B)级
囊性纤维化
锻炼
建议
运动应该是不可分割的一部分,囊性纤维化患者的管理。(B)级
体能训练项目应该达到一个最低的活动根据美国运动医学学院的指导方针。(甲级)
气道间隙
建议
教囊性纤维化患者的气道间隙技术在短期内增加黏液运输。(甲级)
自行管理的技术应该是一线气道间隙技术提出为了提高坚持治疗。(B)级
病人偏好技术应考虑为了提高坚持治疗。(B)级
体位引流和手工技术
建议
单独评估gravity-assisted定位的效果和可接受性囊性纤维化患者。(B)级
单独评估修改的效果和可接受性gravity-assisted定位在单独的囊性纤维化患者。(C级)
如果病人使用独立的技术不能有效地清除分泌物,胸壁振动应考虑。(C级)
简单的气道间隙技术
建议
时考虑呼吸技巧的活动周期建议患有囊性纤维化的气道间隙技术。(甲级)
考虑自生排水时建议患有囊性纤维化的气道间隙技术。(甲级)
考虑积极的呼气压力当推荐一个患有囊性纤维化的气道间隙技术。(甲级)
考虑振动积极呼气压力设备当推荐一个患有囊性纤维化的气道间隙技术。(甲级)
运动不应使用单独作为囊性纤维化患者的气道间隙技术除非坚持其他技术问题。(D)级
的练习,一个适当的理疗方案应考虑进一步增加气道间隙。(D)级
机械设备进行气道间隙
建议
考虑高频时胸壁压缩/振荡推荐患有囊性纤维化的气道间隙技术。(甲级)
高频胸壁振荡不推荐在感染恶化。(B)级
考虑机械振动时建议患有囊性纤维化的气道间隙技术。(甲级)
考虑肺内的冲击通风当推荐一个气道间隙技术成人轻度至中度囊性纤维化。(甲级)
非侵入式通风和间歇正压呼吸
建议
尝试无创性通气气道间隙有呼吸道肌肉无力或疲劳的证据。(甲级)
试着在气道间隙非侵入式通风稀释在哪里现在。(甲级)
尝试无创性通气病人有困难时清除支气管分泌物与其他技术。(甲级)
考虑一个审判的间歇正压呼吸气道间隙替代非侵入式通风,在这种情况下,非侵入式通风的迹象存在。(D)级
吸
建议
吸不应考虑作为常规气道间隙技术non-intubated囊性纤维化患者。(D)级
吸入疗法
氧气疗法和加湿
建议
管理氧气治疗,在急性和住处的设置,根据当前国家指导。(甲级)
评估晚期疾病患者补充流动的氧疗法。(D)级
Bubble-through加湿应该避免由于没有证据的临床效益和增加感染的风险。(甲级)
食盐水
建议
考虑添加食盐水时加强气道间隙技术的有效性。(甲级)
应该使用一个初始剂量支气管扩张剂与吸入的食盐水减少支气管痉挛。(D)级
支气管收缩试验应在初始剂量的食盐水,确保安全性和适用性的病人。(D)级
RhDNase为理疗
建议
RhDNase应按照国家和地方规定的指导方针。(甲级)
考虑使用吸入RhDNase增强气道间隙效率。(D)级
考虑与RhDNase吸入疗法对提高运动能力。(D)级
胸流动性和加强
建议
囊性纤维化患者的问题对肌肉骨骼问题和背部疼痛。(D)级
评估问题,如果现在和研究所适当姿势校正,胸壁流动性和伸展运动或手动疗法治疗表示。(D)级
盆底肌肉训练
建议
囊性纤维化患者的问题对他们自制的地位。(D)级
所有的囊性纤维化患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
治疗干预措施应该包括一个元素的盆底肌肉的耐力训练,以满足需求的长期咳嗽。(D)级
感染控制
建议
物理治疗师照顾囊性纤维化患者应该知道有关感染控制的共识文件。(C级)
Non-cystic fibrosis-related支气管扩张
肺康复
建议
为患者提供肺康复non-cystic fibrosis-related支气管扩张影响日常生活活动与呼吸困难。(甲级)
考虑使用的吸气肌训练与常规肺康复提高维护的培训效果。(B)级
气道间隙技术
建议
教所有的支气管扩张、慢性患者排痰性咳嗽,粘液堵塞的CT和/或证据,气道间隙技术在必要时使用。(D)级
审查的有效性和可接受性选择气道间隙技术在大约3个月的首次访问。(D)级
病人应该意识到其他可用气道间隙技术选项。(D)级
体位引流
建议
它在哪里发现加强气道间隙,没有不必要的副作用,体位引流应该教导和鼓励。(B)级
病人的偏好和坚持治疗必须被考虑。(B)级
并发症,禁忌症和预防头倾斜位置考虑在内。(D)级
考虑抵消增加的负载使用非侵入性的呼吸通风或间歇正压呼吸体位引流清除分泌物的喘不过气来的病人至关重要。(D)级
简单的气道间隙技术
建议
考虑呼吸技巧的活动周期当推荐一个成人患者的气道间隙技术non-cystic fibrosis-related支气管扩张。(甲级)
时考虑呼气压力振荡积极推荐成人患者的气道间隙技术non-cystic fibrosis-related支气管扩张。(甲级)
增量呼吸耐力的考验不应视为一线气道间隙技术。(B)级
包含所有气道间隙的体位应考虑排水技术。(B)级
迫使过期的夹杂物技术应考虑为所有气道间隙技术。(B)级
起到增强气道间隙
建议
考虑nebulised无菌水吸入治疗之前提高痰间隙。(B)级
考虑nebulisedβ2受体激动剂治疗之前提高痰间隙。(B)级
考虑nebulised食盐水气管前间隙增加痰产量,减少痰液粘度和改善易于咳痰。(B)级
当第一次接种,FEV1或呼气流速峰值应该测量之前和之后nebulised食盐水来评估可能的支气管收缩。(D)级
预处理与支气管扩张剂,尤其是对于那些支气管hyper-reactivity。(D)级
考虑nebulised生理盐水气管前间隙增加痰产量,减少痰液粘度和改善缓解咳痰的食盐水不合适或可用。(B)级
非侵入式通风和间歇正压呼吸
建议
考虑非侵入式通风或间歇正压呼吸增加潮汐体积和减少病人的呼吸变得疲惫和气道间隙困难。(D)级
盆底肌肉训练
建议
病人应该询问他们自制的地位。(D)级
所有的慢性咳嗽患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
限制性肺条件
有一个缺乏这些条件的证据理疗。
肺纤维化
肺康复
建议
所有患者慢性限制条件,如肺纤维化,应该考虑肺康复。(B)级
社区获得性肺炎
建议
医疗条件允许,有简单的社区获得性肺炎的住院患者应该从床上坐了至少20分钟内第一个24小时,增加流动性每次住院的日子。(B)级
肺炎患者承认主要简单不应该与传统气道间隙技术常规治疗。(B)级
简单的社区获得性肺炎患者住院,定期使用积极的呼气压力应考虑。(B)级
持续气道正压应考虑肺炎和I型呼吸衰竭患者保持hypoxaemic尽管最佳药物治疗和氧气。(C级)
非侵入式通风可以考虑选择社区获得性肺炎和II型呼吸衰竭患者,特别是那些有潜在慢性阻塞性肺病。(C级)
肺炎患者承认主要简单不应该接受传统的气道间隙技术和间歇正压呼吸相结合。(B)级
神经肌肉疾病和胸壁的肌肉骨骼疾病
胸壁疾病
肺康复和流动的氧气
建议
提供患者胸壁限制post-tuberculosis肺康复。(B)级
提供患者胸壁畸形的其他原因,有降低运动能力发挥和/或呼吸困难,肺康复。(C级)
评估患者中度到重度脊柱后侧凸稀释在练习走动的氧气。(D)级
呼吸肌肉训练和呼吸练习
建议
考虑在脊柱后侧凸患者呼吸道肌肉训练。(D)级
脊髓损伤
监控
建议
监测脊髓损伤患者的症状和体征呼吸问题和采取适当的行动如果异常或发生变化。(甲级)
测量病人肺活量经常上脊髓损伤和采取适当的行动如果下降。(D)级
提醒医护人员如果肺活量下降到1升或更少。(D)级
定位
建议
考虑到仰卧位最大化至关重要的能力。(B)级
评估平视30°位置改善肺功能。(C级)
头的位置应该只用于有显而易见的需要,只有极端谨慎。(D)级
任何病人,特别是那些早期脊髓损伤,应仔细监控低氧血头位置的迹象。(D)级
并发症和禁忌症和预防头倾斜位置考虑在内。(D)级
腹部绑定
建议
评估直坐的腹带的影响,改善肺活量或者呼吸肌肉功能是必需的。(D)级
应密切监测患者使用无弹性绑定。(D)级
使用腹部粘合剂时,个别病人应该确定的最优位置。(D)级
咳嗽和呼吸道分泌物的管理
协助咳嗽
建议
尝试手动辅助咳嗽患者无效的咳嗽。(D)级
坐的位置应该考虑最初正直的人。(D)级
腹部推力(Heimlich-style操纵)最初应该考虑。(D)级
机械insufflation-exsufflation
建议
机械insufflation-exsufflation应该考虑患者脊髓损伤,如果简单的技术未能产生足够的影响。(D)级
机械单独insufflation-exsufflation咳嗽效果仍不够,把它与手动辅助咳嗽。(D)级
功能性电刺激
建议
考虑电刺激腹部肌肉的可能提高肺容积和咳嗽的方法的有效性。(C级)
锻炼
建议
积极的锻炼应该鼓励病人轮椅作为脊髓损伤的结果。(D)级
呼吸练习
建议
深呼吸应该鼓励在脊髓损伤患者。(D)级
呼吸肌肉训练
建议
吸气肌训练可能会考虑上脊髓损伤患者改善呼吸道肌肉力量。(C级)
吸气肌训练可能会考虑上脊髓损伤患者提高肺活量和残余体积。(C级)
训练的辅助呼吸的肌肉应该考虑逐步加载。(D)级
神经肌肉疾病
氧气疗法和非侵入式通风
建议
低流量(FiO)2)应避免氧疗法或谨慎使用由于二氧化碳潴留患者的神经肌肉疾病的风险。(甲级)
考虑非侵入式通风作为一个初始干预患者,或发展的风险,血碳酸过多症。(D)级
峰咳嗽流(PCF)监测
建议
咳嗽流峰值应该定期测量患者的神经肌肉疾病。(D)级
测量峰值咳嗽流时另外一种急性呼吸道感染。(D)级
当峰咳嗽流等于或小于270 l / min在医学上稳定的病人,介绍策略辅助气道间隙筹集超过270 l / min。(D)级
当峰值咳嗽流等于或小于160升/分钟,必须使用更多的策略来帮助分泌间隙。(D)级
如果咳嗽流峰值仍然等于或小于160升/分钟,尽管额外的策略,联系医院的同事讨论通风和/或气道管理需求。(D)级
气道间隙技术
最大的吹气能力
建议
当血氧饱和度低于95%的使用和/或防护帽(等)无创性通气气道间隙应考虑策略来援助。(D)级
使用某种形式的最大吹气策略来提高有效咳嗽一代当肺活量低于1500毫升或预测的50%。(D)级
使用单一最大吹气技术对球功能障碍患者无法呼吸堆栈。(D)级
教病人没有球肌肉参与独立呼吸叠加提高咳嗽效果尽可能独立。(D)级
常规呼吸叠加(每天三次10 - 15倍)最大吹气能力应由患者肺活量少于2000毫升或50%的预测。(D)级
舌咽神经呼吸
建议
考虑教学舌咽神经呼吸病人肺活量减少维护范围的胸壁运动和肺合规。(D)级
考虑教学舌咽神经呼吸的手段实现最大吹气能力在清除分泌物有困难的患者。(D)级
认为教学舌咽神经呼吸ventilator-dependent患者允许一些ventilator-free喘息的时间。(D)级
认为教学舌咽神经呼吸患者减少声音的力量。(D)级
手动辅助咳嗽
建议
手动辅助咳嗽应该用于增加神经肌肉疾病患者的咳嗽流峰值。(C级)
结合手动辅助咳嗽和最大吹气能力的策略。(D)级
腹部冲击应该执行站在病人面前尽可能协助沟通。(D)级
机械insufflation-exsufflation
建议
考虑机械insufflation-exsufflation作为治疗选择球肌肉参与患者无法呼吸堆栈。(D)级
考虑机械insufflation-exsufflation对任何病人仍然无法提高咳嗽流量有效峰值水平与其他策略。(D)级
机械单独insufflation-exsufflation咳嗽效果仍不够,把它与手动辅助咳嗽。(D)级
肺内的冲击通风
建议
肺内的冲击通风可能考虑神经肌肉疾病患者援助分泌物清除之前的放松,有证据表明痰液潴留和其他技术已经失败。(D)级
无效的患者咳嗽,咳嗽辅助策略必须使用另外增加咳嗽效果。(D)级
患者使用肺内的冲击通风必须密切监测在治疗期间和治疗后的不良反应。(D)级
结论
这是第一个广泛系统的文献综述进行围绕理疗综合管理的现有证据的自发呼吸医学成人呼吸道病人并提供分级实践的建议。
介绍和背景的指导方针
指导方针的目的
本文档出现了由于需要清晰的关于理疗技术和证据支持他们。它是英国胸协会之间的合作(BTS)和注册物理治疗师协会的呼吸道护理(ACPRC),呼吸的临床利益集团特许理疗(CSP),社会现在存在25年了。其目的是批判性评价的证据呼吸理疗技术,制定以证据为基础的建议。通知所有的准则是呼吸内科医生和理疗师在呼吸道护理工作的范围物理治疗实践和当前的证据支持使用物理疗法的技术。这些指导方针只覆盖物理治疗成年患者医疗管理,而不是手术相关的呼吸问题。他们也排除理疗对危重病人的管理需要侵入性通气支持。按照设想,进一步指导方针将在稍后日期随之而来覆盖这些主题。
呼吸理疗简史BTS及其关系
以以下方式CSP描述理疗”理疗包括一系列干预措施,旨在恢复服务和建议,维护和改善人们的功能和运动,从而最大化他们的生活质量”。1护士培训按摩可以表示在1894年创建了物理治疗职业。这群护士形成社会作为一种保护自己的手段从歪曲新技能;按摩在维多利亚时代的社会与它进行同样的内涵在当今社会。社会培训的女按摩师的皇家宪章于1920年成立,到1944年成为了CSP,第二古老的国家理疗组织。2最早的一些治疗的评估报告是在1901年3到1915年,4今天我们仍然承认描述物理治疗技术。艾瓦特3描述了一种体位引流分泌物的清除方法,而mcmahon4描述了使用呼吸练习结合体育锻炼胸部损伤收到了第一次世界大战期间。
呼吸理疗持续增长医学界的赞助下直到1977年卫生部制定了物理治疗师的专业自主权。CSP是这1978年通过改变他们的法律允许物理治疗师治疗病人没有医疗转诊;因此,物理治疗师独立的实践者。2直到今天,呼吸理疗技术继续在医学文献描述和评估。尽管如此,物理治疗并不总是认为是呼吸系统服务的重要组成部分。近年来,BTS寻求帮助纠正,并与ACPRC密切合作,包括理疗项目。
物理治疗师是缺乏证据的意识到周围的许多技术定期工作今天,努力建立良好的质量的研究。在上个世纪,许多卓越中心的出现呼吸理疗。这些中心,许多单独的物理治疗师,努力严格评估和报告治疗技术。物理治疗师的机会研究理疗技术已经有限的由于缺乏研究经费和专业知识。与其他研究生职业的出现在1992年,研究呼吸理疗也增加了。许多BTS及其委员会成员都支持这个渴望更好水平的证据目前理疗实践操作,这个支持和协作的高潮是创建这些指导方针。
希望本文将鼓励理疗的推荐,而不是一个特定的技术,因为适当的治疗可能的组合技术,专门针对个人根据他们的症状(s)和(s)问题,不是他们的诊断。
指南开发
物理治疗师指导小组五个专家,包括BTS的护理标准委员会(SOCC)和理疗BTS委员会代表,ACPRC的椅子,成立于2004年10月来定义方法,格式和范围的指导方针。虽然物理治疗师治疗病人生理或物理问题,无论诊断、指导小组达成的共识是,SOCC制定准则一般医疗格式,通过诊断。这是同意在以下诊断组:研究物理治疗的证据
慢性阻塞性肺疾病(COPD)
哮喘和障碍性呼吸
囊性纤维化(CF)
Non-cystic fibrosis-related支气管扩张
限制性肺疾病,例如肺炎和间质纤维化
肺疾病引起的胸壁和神经肌肉条件。
七分之一节添加试图解决建议交付所需的劳动力理疗治疗推荐在这些指导方针。给出一些初步指导预期治疗时间大多数干预,但进一步的详细工作BTS和ACPRC劳动力需求。
国家通过ACPRC电话通讯和交互CSP网站然后在2005年初找到贡献者。因此,32个理疗师自愿,包括个人代表北约克郡组和注册物理治疗师协会在囊性纤维化(ACPCF)。六方工作,创建一个用于每个诊断组,。工作党成立,为便于会议和工作负载共享,除了组3(囊性纤维化),地理位置的志愿者,包括支持的几个物理治疗师指导小组的一员。医生的专业知识在每个六诊断类别被邀请为每组提供医疗支持。病人和/或代表相关病人的身体,例如英国哮喘被邀请去评论每个部分。指南开发小组开始工作在2005年4月,BTS指南开发清单坚持在所有阶段。
搜索词的全面列表包含特定的物理治疗技术和诊断条件编译,和搜索中心进行的研究和传播(CRD),纽约,英国。搜索分两个阶段进行。以下数据库搜索2005年5月:Medline(2003 - 2005/03)(银盘CD), Cochrane系统评价数据库(Cochrane图书馆2005年,问题2),数据库的抽象的评论影响(敢;CRD管理数据库),国家研究注册(2005年,问题2),临床证据,国家指导中心,国家健康和临床研究所(NICE),国家健康指南仪电子图书馆,理疗证据数据库(佩德罗)和数据库将研究转化为实践。这些搜索后,进行更多的聚焦搜索六诊断组在以下数据库:1966 - 2005/11 Medline(奥维德接口);1982 - 2005/11 Cinahl(奥维德接口);Cochrane系统评价数据库和中央登记的对照试验(Cochrane图书馆2005年4);敢在CRD内部搜索系统到2006年1月11日。
总共有7856个标题识别和筛选。排除标准:非英语语言,舆论评论,只儿科或动物主题,研究不包括相关的物理治疗管理直接相关的物理疗法,和研究评估结果措施或新的工具。进一步的筛选摘要显示适合包含316篇论文。手动搜索目标时表现明显的遗漏的搜索被确定。包含最近相关的文章,以及在适当的地方灰色文献。每个包含文章阅读和评价方法严谨,苏格兰校际指南网络(信号)5标准,通过两个人,第三个在发生分歧。证据表创建和BTS网站上给出了一个典型的例子(Web附录2)。水平的证据被分配到每个纸和随后的推荐相应的分级(表1)。良好实践点已经制定了没有,也不可能,发表的证据,但这代表最佳实践,认为“临床常识”,5专家意见的基础上指导方针发展集团和/或病人代表(s)。附录中给出了物理治疗专业术语。
简要概述可能的补充疗法由物理治疗师或推荐使用,但主要关注那些用于哮喘,包含在Web附录1。伴随部分6 C、神经肌肉疾病、管理算法物理治疗师已经编译(附录B)和指令执行咳嗽流量测量峰值(附录C)提供。
患者信息传单(BTS网站可下载)已经为每个诊断(Web附录3 - 9),创建基于物理疗法的技术的证据。异常:囊性纤维化(CF),因为综合传单理疗治疗可通过CF的信任http://www.cftrust.org.uk/aboutcf/publications/factsheets限制性肺疾病,因为没有足够的证据证明它。神经肌肉疾病患者一个可下载的行动计划也被提供(Web附件10)。最后,常用设备的列表与公司联系方式已编译Web附件11。这条指导原则的简洁版的BTS网站上也可以。
第一节慢性阻塞性肺疾病(COPD)
介绍
慢性阻塞性肺病是一种进步,不可逆转,呼吸道疾病影响大约600 000名英国成年人。6发病率和死亡率很高,和慢性阻塞性肺病导致重大残疾和痛苦的症状。一些重要的指导方针已发表关于慢性阻塞性肺病的管理;1997年,BTS发表第一个英国的指导,6而最近好发表全面的循证临床指南。7在国际上已经有出版物早在1987年8,直到2004年。9这些指导方针,然而,专门与慢性阻塞性肺病的理疗的管理,然后只有稀疏。2000年,荷兰的研究人员发表了一项系统回顾物理治疗在慢性阻塞性肺病的证据10,而这个指导相关的英国,差异提供护理和独特的组织英国国民健康服务(NHS)意味着实现一直贫穷。
物理治疗师在慢性阻塞性肺病几十年的管理11- - - - - -13;他们扮演着重要的角色在评估和后备治疗呼吸功能障碍和呼吸困难,10在评估和交付的肺康复(PR)14和非侵入式通风(16),15- - - - - -20.在受损的管理气道间隙。21此外,自我管理和病人教育被认为是重要的,具有成本效益的长期护理成分,经常由物理治疗师。22
呼吸困难的管理
定位
许多COPD患者采用快速浅呼吸模式,经常与胸壁和腹部的异步。飞速膨大患者肺部和呼气储备增加体积(ERV),一个永久的吸气肌肉缩短位置创建一个贫困长度张力的关系。尽管有一些适应的肌肉缩短,灵感可能需要增强的辅助呼吸的肌肉,需要固定的肩带。虽然通过修复胸肩带卷可以增加和通风改善,呼吸肌肉耗氧量增加。23病人因此需要被教导如何修复肩胛带和减少ERV不增加耗氧量。
证据级别4
建议
建议优化通气对被动修复肩带肌肉效率和缓解呼吸困难。(D)级
良好的实践点
肘部放在膝盖或表时坐着,或者在一个合适的表面,例如窗台或墙壁,当站。
在/手/拇指休息口袋,带循环,腰带,或者整个肩膀手袋带走动时。
一项研究而下跌,肺功能测量直立坐。24这个职位并不影响用力肺活量(FVC)、每分通气量(MV),呼吸速率(RR),氧饱和度(圣2)或在1秒用力呼气量(FEV1)。相比之下,研究身体前倾坐着,这是病人的肘部和前臂放在膝盖或一个表,确认改善肺功能25与相应的缓解呼吸困难,26- - - - - -29日减少工作的呼吸,28ERV MV,没有任何恶化的动脉血液气体(abg)25腹壁和逆转的矛盾运动。26这些作者提出,身体前倾坐姿促进膈函数通过优化其长度张力关系,因为腹部内容产生更大的向上的力向头部地隔膜的位移,延长通常缩短肌肉。
虽然这工作是老和方法论上弱,它提供支持,身体前倾坐缓解呼吸困难在很多患者,在急性和慢性的设置,呼吸的机制需要仔细考虑为这些患者在选择或建议的立场。
证据级别2 +
建议
评估的有效性提出精益坐在缓解COPD患者呼吸困难,在慢性和急性设置。(C级)
良好的实践点
把肩带固定和身体前倾定位。
在撒谎,膜片加载,利用腹部内容作为支点,似乎也在其作用产生积极影响的能力在这组病人。虽然,在健康受试者中,最大吸气压力(MIP)和最大呼气压力(MEP)当坐在高于仰卧位时,与健康受试者相比,仰卧位时transdiaphragmatic压力更大。30.
在侧躺,下肢的位置影响膜片加载。至上的传统“复苏”的立场,髋关节和膝关节弯曲,允许最大的横隔膜的偏移和隔膜“卸载”。这个位置可能不会有助于慢性阻塞性肺病患者。相比之下,当依赖髋关节和膝关节弯曲,这往往会加载隔膜和可能导致病人改善呼吸肌肉功能和恶性通货膨胀。站,适用同样的原则,用臀部弯曲加载隔膜。到目前为止,研究没有对COPD患者确认执行不同的临床效应或站位置躺在呼吸的机制。
证据级别4
建议
建议修改前倾位置用于站和撒谎,对病人来说,身体前倾坐是有效的。(D)级
研究建议
在通风的影响,进一步研究呼吸力学和临床结果是必需的。
走艾滋病
向前倾斜的组合和固定肩带的实现在移动使用rollator框架(见附录a术语表),这被证明能增加通气能力和步行距离,并显示趋势减少疲劳和呼吸困难,严重的慢性阻塞性肺病患者。31日患者报告说,推着超市手推车的使用极大地方便移动。在住院期间四通随机对照试验在人口老年慢性阻塞性肺病急性加重之后,动员使用rollator框架减少身体残疾,最大的改进在那些使用rollator地沟内。32
证据级别1 +
建议
评估的有效性rollator框架对慢性阻塞性肺病患者禁用,呼吸困难。(B)级
评估的有效性地沟rollator框架在急性,慢性阻塞性肺病患者患有严重的呼吸困难,特别是老年人。(B)级
节能技术
节能技术通常教内肺康复(PR)的构造,但可能在个人的基础上。理想情况下,这是由职业治疗支持。一般来说,节能技术包括促进减少能量消耗的任务,比如在日常生活活动。它涉及到组织和节奏的任务,以及替代方式进行。这可能是实现通过改变姿势,通过教学固定肩带同时承担任务,比如剃须或毛刷,或坐下来做简单的家务,比如洗餐具。
节约能源还包括使用适当的改编,如座位或栏杆,降低或提高的对象,或使用小艾滋病减少或消除高努力运动,例如“援助之手”来达到高的对象,或“袜子援助”。最近的一个小研究显示呼吸困难的显著好处节能技术标准化活动期间使用的日常生活。33务实,是明智的把节能技术与呼吸技巧(见下文)。
证据级别4
建议
教个性化节能技术来帮助减少呼吸困难在日常生活活动。(D)级
呼吸练习
由物理治疗师承认许多年前有好处从培训中获得病人的呼吸模式,这将协助运动训练。11包括研究识别呼吸困难的几个次要的结果或呼吸练习作为控制条件对另一个干预,例如恒定负载周期肌力测试。研究主要是小病人定义糟糕的特色。大多数研究包括关注横隔膜呼吸,紧闭的嘴唇呼吸和/或这两种技术的结合。回顾在慢性阻塞性肺病呼吸练习34得出结论,紧闭的嘴唇呼吸的证据足以包括其使用,但横隔膜呼吸的证据不是。
有各种各样的其他技术是基于生理理论,但很少或根本没有证据基础来支持或反驳他们。然而,这些技术是强烈支持我们的病人代表报告,呼吸训练是康复的最有价值的一个方面。技术通常由物理治疗师帮助病人应对呼吸困难和经常康复过程不可分割的一部分,其中包括管理病人急性发作。建议患者练习时,休息,这样他们可以使用当活跃,上气不接下气。他们还主张急性气喘发作。为进一步评估可用的文学读者Gosselink。35
呼吸控制
呼吸控制意味着轻轻呼吸,用最少的努力,手臂和肩膀和手支持放松36在理想的情况下使用身体前倾坐姿对于慢性阻塞性肺病。病人指示轻轻呼吸,试着感觉更放松和平静呼气。37一般是由物理治疗师在英国帮助患者控制自己的呼吸。同样有用的急性和长期护理设置。它需要强调不应混淆“横隔膜呼吸”。
证据级别4
建议
教COPD患者呼吸控制静止,看它是否有助于缓解呼吸困难。(D)级
横隔膜呼吸
横隔膜呼吸时腹壁的向外运动,以最小的胸壁运动,鼓励在灵感,通常由治疗师的位置或病人的手放在腹部。这可能是问题的恶性通货膨胀。耗氧量(签证官2)和呼吸速率(RR) 30稳定静止COPD受试者相比,在通常的呼吸,呼吸在紧闭的嘴唇,横隔膜呼吸,两者的结合。38签证官2和RR降低在所有三个呼吸呼吸技巧与往常相比(p < 0.05),这表明这些技术可能是有益的。
两个Vitacca等39和Gosselink等,40然而,表明,横隔膜呼吸严重慢性阻塞性肺病患者增加呼吸困难的感觉。虽然有改善abg横隔膜呼吸,39在更大的吸气装载的成本39和贫穷的机械效率40比平时的呼吸。回顾在慢性阻塞性肺病呼吸练习34得出的结论是,横隔膜呼吸没有足够的证据,包括它的使用在严重慢性阻塞性肺病患者的管理。
证据级别2 +
建议
横隔膜呼吸不应该教经常严重慢性阻塞性肺病患者。(C级)
撅起嘴呼吸
签证官2和RR 30稳定静止COPD受试者相比,在通常的呼吸,紧闭的嘴唇呼吸,横隔膜呼吸,两者的结合。38紧闭的嘴唇呼吸导致较低的签证官2和呼吸比平时RR (p < 0.05)。Garrod等41证明撅起嘴唇呼吸在努力导致减少RR和增加回收率与往常一样呼吸。但是,没有呼吸困难或运动耐受性的差异被发现。回顾在慢性阻塞性肺病呼吸练习34得出结论,紧闭的嘴唇呼吸的证据足以包括用于COPD患者的管理。
证据级别2 +
建议
教撅起嘴唇呼吸运动时作为一个潜在的战略来减少COPD患者呼吸速率和援助复苏。(C级)
在努力呼气(“打击你!”)
负载的通风落在隔膜移动肩带时,许多COPD患者和恶性通货膨胀无法应对。23上肢活动因此经常明显加重呼吸困难。此外,吸入的努力创建一个呼吸负荷本身。病人因此可能倾向于在发挥屏息,适得其反。这种技术是旨在避免了和吸入的努力。病人要求呼气时提高武器的头顶,向下弯曲,拉伸或最大努力运动的一部分,例如当站起来。
证据级别4
建议
努力教呼气(“打击你!”)作为一个潜在的策略来减少COPD患者呼吸困难。(D)级
良好的实践点
保持呼吸运动时应该强烈劝阻。
放松,慢而深的呼吸
30多年前,马特里42表明,慢,控制呼吸产生预定的速度增加潮汐卷(VT)和减少动脉二氧化碳分压(帕科2)。呼吸生理的一项研究表明,这种模式可能使膜片疲劳时,呼气时间也缩短了实施模式。43这种技术支持,因此,结合技术援助过期的长度(紧闭的嘴唇呼吸和“blow-as-you-go !”),运动时使用。这是旨在避免倾向于采用快速浅呼吸,与随后的肺泡通气不足。
重要的是要强调速度和深度的变化只与患者自身的自然模式。使用脉搏血氧计运动时和运动耐量测试有用的技术的效能指标。这种技术并不是主张一个敏锐地喘不过气来的病人。
证据级别3
建议
教放松,慢而深的呼吸作为一个潜在的战略,以促进更有效的通风在COPD患者运用。(D)级
良好的实践点
这种技术的使用应该局限于活动期间。
节奏的呼吸
病人要求的吸气,呼气时间与步骤,在适合他们的节奏。它被认为在活动期间减少呼吸困难,例如当爬楼梯或散步,并帮助避免匆忙,保持呼吸或快速浅呼吸。它利用上述技术的组合来适应活动和病人。
证据级别4
建议
教的策略来维持控制节奏的呼吸呼吸和减少COPD患者呼吸困难在努力。(D)级
良好的实践点
考虑结合技术。
研究建议
进一步研究不同的呼吸策略的使用和有效性是必需的。
通风反馈培训
柯林斯等44执行三方随机对照试验(RCT)比较6周运动训练+通风的效果反馈训练与运动训练的单独或通风单独反馈。通风反馈培训没有优势运动训练单独或在运动能力中获益,MV, VT或呼吸频率在缺乏锻炼。这项工作已经被最近的研究进一步证实。45
证据级别2 +
建议
通风反馈训练并不表示对慢性阻塞性肺病患者。(C级)
管理的焦虑和恐慌
良好的定位,上面的呼吸技巧,放松和其他策略可能是受雇于物理治疗师改善焦虑和恐慌与呼吸困难有关。虽然没有证据发表在慢性阻塞性肺病,这策略是由病人代表表示了强烈的支持。什么小文学存在已经包含在哮喘管理中(见第二节)和补充疗法(Web附录1)。
证据级别4
建议
教COPD患者定位、呼吸和放松的策略来帮助管理焦虑和惊恐发作。(D)级
肺康复
有相当数量的相关调查和展示公关对COPD患者的好处的证据。欧洲呼吸188bet官网地址协会(人)和美国胸呼吸学会(ATS)最近采用了以下公关的定义:“一个以证据为基础的多学科和综合干预对慢性呼吸道疾病患者症状,往往减少了日常生活活动。集成到个性化治疗的病人,肺康复治疗的目的是减少症状,优化功能状态,增加参与,减少卫生保健费用通过稳定或扭转系统性疾病的表现”。14
它已经超出了本文的范围检查关于公关的证据;然而,其他几个最近的系统评价和指导方针的支持它的使用。74647运动从本质上说,公关已经证明了其好处宽容、呼吸困难和与健康有关的生活质量,以及改善医疗利用和社会心理的结果。此外,还有一些证据来支持这一事实长期康复,教育和力量训练是有益的。46最新的指导方针46使25关于公关建议。建议物理治疗直接关系的实践中,大多数在一年级。
证据级别1 + +
建议
肺康复应该包括运动训练肌肉的移动。(甲级)
肺康复应该结合两上、下肢力量训练。(甲级)
信息、建议和教育应该是不可或缺的肺康复。(甲级)
肺康复应该提供给所有适当的COPD患者。(甲级)
良好的实践点
物理治疗师,训练他们在锻炼,呼吸和节奏技术各种呼吸道疾病的患者,应交付有效的肺康复中心。
物理治疗师参与肺康复的交付需要熟悉当前发布的指导。
评估运动公差
运动耐量的评估,在特定领域运动测试,是物理治疗的相关性,特别是对于公关,也用于其他设置,例如在病房或在家里。虽然文献之回顾这些测试超出了这些指导方针范围,值得加强研究的测试的运动公差推荐使用练习走路。48- - - - - -50
最近的研究证实了实践的重要性,走到消除潜在的临床错误,错误的处方等耐力运动的水平,或者错误地将改善距离走到回廊氧气。5152另一个潜在的错误通过省略练习走路是虚假或夸大测试性能的改善归因于公关的干预,而不是测试的学习效果。
证据级别2 +
建议
练习走路的推荐数量必须包括在评估运动公差与场运动处方的测试练习或流动的氧气。(C级)
肺康复邻近和postexacerbation
证据是新兴的重要性建立运动尽可能很快恶化。改善三个月事故和紧急访问和医院的病床上几天,以及运动耐量,被发现在那些参加社区公关(十天内)postexacerbation早期,53与对照组相比。医院在家期间提供了公关计划,那些收到改善运动耐量,肌肉力量和健康相关的生活质量,以及随后的发作的数量的减少,与对照组相比。54
2005年的一项荟萃分析55得出结论:运动训练过程中早期恶化复苏,住院和门诊的基础,提高运动能力和健康相关的生活质量,减少呼吸困难的趋势。此外,有证据表明,它可能会减少住院和死亡的风险,但更大的对照试验的早期干预和锻炼需要证实了这一点。55最近的一项研究56住院康复每周5天在住院急性恶化发现改善运动耐量和健康相关的生活质量。
证据级别1 +
建议
考虑为COPD患者肺康复很快恶化。(B)级
考虑某种形式的康复期间恶化在COPD患者维持流动性和功能。(D)级
吸气肌训练
中度到重度COPD患者已经被证明以获得改进从吸气肌训练(IMT)在不同的结果:呼吸困难,锻炼宽容和与健康有关的生活质量,以及吸气肌肉力量和耐力。研究主要集中在对IMT IMT单独或结合一个完整的身体锻炼计划。由于研究的性质,很难解开的额外好处IMT及以上,或相对常规全身锻炼。
吸气肌训练结合一般身体训练
一些论文研究的结合IMT与运动项目的周期肌力测试培训,57- - - - - -66年尽管结果不确定的研究虽小,往往十分薄弱,结果是不一致的。浆果等65年得出这样的结论:没有显著差异运动耐量增加IMT与IMT +运动。相比之下,Dekhuijzen等58发现改善使用IMT和公关的结合。最近,拉森等66年识别,减少呼吸困难从IMT结合周期肌力测试培训,但是这并没有转移到呼吸困难在日常活动经验。没有证据表明IMT导致减少在COPD患者疲劳的感觉。66年
2002年的一项荟萃分析,67年建议IMT作为兼职一般的身体锻炼计划不会导致功能锻炼耐力显著好处,但这可能是一个权力的特性。然而,有额外的好处IMT吸气肌肉力量和耐力,高于一般独自锻炼,尤其明显,呼吸肌肉无力为确定基线。
尽管在2008年更新的荟萃分析68年两项新研究已经包括在内,这些不会显著改变的建议。作者得出结论,执行IMT的组合加上锻炼可能导致重大改善吸气肌肉力量和运动对慢性阻塞性肺病患者的结果之一。
还有足够的证据去支持或反驳的常规的IMT公关计划增加对COPD患者的利益。
证据级别1 + +
建议
考虑添加吸气肌训练一般锻炼计划,呼吸肌肉无力被认为是导致病人的问题。(甲级)
研究建议
进一步的研究需要建立辅助和相对吸气肌肉与肺康复训练的效果。
独自呼吸肌肉训练
在中度到重度COPD患者IMT改进吸气肌肉力量和耐力59- - - - - -61年67年69年- - - - - -73年和运动公差,以增量穿梭行走测试(ISWT)或6和12分钟步行距离(6和12 mwd)。596062年69年70年73年小而显著改善相关的12所示随钻测量,62年70年6随钻测量73年和ISWT。60
一些相关的证明改进IMT呼吸困难,6063年64年69年71年73年和与健康有关的生活质量,使用有效的和可靠的措施。596064年69年这可能有助于改善性能在日常生活活动中。69年2005年的一项荟萃分析74年得出结论,IMT导致改进吸气肌肉力量和耐力与教育相比,但这需要进一步的试验调查的影响IMT与其他康复干预的结果如呼吸困难、运动耐量和生活质量。
证据级别1 +
建议
考虑吸气肌训练在慢性阻塞性肺病的管理改善呼吸道肌肉力量和耐力。(甲级)
良好的实践点
吸气肌训练不应该用来代替肺康复。
吸气肌训练应该考虑患者不愿意或不能参加肺康复为了改善呼吸困难和运动耐量。
维护的培训
只有一个纸解决IMT的维护,73年结束,除非一个维护计划之后IMT的结果在一年内将会恶化。
证据级别2 +
建议
考虑维护一个吸气肌训练计划是必需的。(D)级
呼吸肌肉训练模式
培训在文献中报道的类型是有针对性的电阻培训、阈值训练,增加呼吸耐力的考验(轮胎)和间歇训练。在IMT的早期评估,57确定,可怜的呼吸模式的控制使病人改变使用电阻训练方法训练压力时使用。有针对性的抵制训练58解决这一问题,取得了更多的积极的结果。
证据级别2 +
建议
设备将控制呼吸模式和流量应考虑在设备没有这个功能。(D)级
呼吸肌肉训练频率和强度
广泛的训练压力,从15%到80%的MIP,最频繁MIP 30%和60%之间。此外,培训项目也大大不同的长度,从6周,6个月,最常见的是6 - 9周,这些变化可能会影响结果。在一项研究比较不同强度的训练在慢性阻塞性肺病,6随钻测量在统计学上显著增加的最大(30%),高与低,强度组。69年
证据级别2−
研究建议
研究需要建立最优频率和强度的训练模式和最有效的维持治疗。
非侵入式通风(NIV)
物理治疗师长期使用和合,最初的形式间歇正压呼吸(IPPB),1175年并被认为是重要的研究者和临床医生的和合,包括评估和转诊的患者,和管理和监测治疗的影响。15- - - - - -20.本科培训理疗包括和合的效果和交付,和许多中心服务由物理治疗师或理疗医师参与。和合已被证明是一种有效的治疗急性hypercapnic在COPD呼吸衰竭,但它超出了这些指导方针范围回顾文献有关和合,和其他读者被称为出版的指导方针76年376年在这一领域和系统评价。77年- - - - - -79年
应该注意的是,“员工培训和支持”有效交付的和合是至关重要的。76年
证据级别1 + +
建议
应该提供无创性通气对慢性阻塞性肺病患者急性hypercapnic呼吸衰竭,如果他们满足BTS推荐标准。(甲级)
非侵入式通风设施应该每天24小时可用在所有医院可能承认这类病人。(甲级)
良好的实践点
人员参与交付和护理的患者使用非侵入式通风应充分训练的原则,评估和非侵入式通风的影响。
物理治疗师参与的非侵入式通风需要确保他们的实践仍然符合当前的指导。
间歇正压呼吸
IPPB是非常古老的,文学的,总的来说,被遗忘和折扣,由于你们的到来和因为许多临床试验使用不当,结果一无所获。80年- - - - - -84年像任何形式的和合,然而,在灵感和IPPB提供正压,如果设置,以确保患者同步,将减少呼吸的工作。85年IPPB改善通风的分布86年87年abg当VT是增加了。86年- - - - - -89年IPPB减少与氧疗法相关的高碳酸血症和酸中毒时设置了大量增加VT。89年
证据级别2 +
建议
潮汐卷必须增加达到治疗效果。(C级)
必须注意确保设置实现病人呼吸同步的设备来减少工作。(C级)
间歇正压呼吸稳定的慢性阻塞性肺病
白天长期使用短期IPPB稳定的慢性阻塞性肺病已被证明是没有治疗价值,81年- - - - - -84年和这种方法应用IPPB并不能反映物理治疗临床实践或当前的知识有效利用和合。
证据级别1 + +
建议
白天很短的间歇正压呼吸不应该用于治疗慢性呼吸衰竭稳定的慢性阻塞性肺病。(甲级)
间歇正压呼吸在慢性阻塞性肺病急性加重
尽管增加VT和/或MV只是暂时没有地方管理的稳定的COPD患者,同样是不正确的,当病人非常不适。一项研究80年报道混合成功,但病人在仰卧位和治疗,对于那些急性恶化,意味着呼吸速率较低(16.5)比那些免费的症状(19)和没有显著改善VT。这并不反映目前接受临床使用你们的设备。
IPPB使用物理治疗师的通风提供临时救助病人太弱或疲倦时增加VT独立或有效。11它允许疲劳患者更好的容忍和开展气道间隙,否则可能过于劳累。
证据级别4
建议
考虑间歇正压呼吸在慢性阻塞性肺病急性加重患者目前保留分泌物但太弱或累来生成一个有效的咳嗽。(D)级
良好的实践点
间歇正压呼吸可能被认为是在慢性阻塞性肺病急性加重患者插管没有立即获得非侵入式通风和不是一个选择。
分数的启发与间歇正压呼吸氧气
关于使用IPPB加剧人们的担忧在慢性阻塞性肺病急性加重的部分灵感氧气(FiO)2)使用,因为IPPB是由压缩气体,通常氧气。90年早期的工作报道成功使用IPPB减少高碳酸血症和酸中毒与氧气治疗。89年应该注意的是,大量增加VT在这项研究中实现。在一个随机对照试验的慢性阻塞性肺病患者急性呼吸衰竭,91年比较IPPB和FiO20.24或0.4,没有二氧化碳的分压差(帕科2)团体之间,尽管低氧血是FiO更好的纠正20.4组。
证据级别1 +
建议
当使用间歇正压呼吸在急性呼吸衰竭,FiO20.4可以使用。(B)级
良好的实践点
监测病人仔细,确保他们回到正常FiO2后治疗。
氧气疗法
物理治疗师通常参与交付氧气疗法,和当前BTS指导应该考虑,无论是在急性设置,92年在家里进行的设置93年或当评估或使用动态氧气。93年在60个稳定的慢性阻塞性肺病患者94年随机进行的,在连续两天,标准化6随钻测量使用全重氧罐用一个小型轮式车拉着病人(援助模式)或进行了病人的肩膀,走的距离,努力呼吸困难和腿部疲劳分数峰值走之间明显不同(p < 0.05)的援助模式。更大的差异记录在病人的子群走< 300在基线。
证据级别1 +
建议
管理氧气治疗,在急性和住处的设置,根据当前国家指导。(甲级)
考虑评估的好处走运输援助流动的氧气,特别是对于残疾人更多的耐心。(B)级
气道间隙技术
有各种各样的气道间隙技术,包括:呼吸技巧的活动周期,迫使过期技术(场效应晶体管),自发的排水、和积极的呼气压力(PEP)和振荡PEP设备(见术语表附录a)。气道间隙技术的证据是最大的CF患者(见第3节)。
在慢性阻塞性肺病、呼吸技巧的活跃周期和自生排水已被证明同样有效,具有类似的改善肺功能。95年96年这些技术生产统计和临床肺功能得到显著提升,abg、锻炼宽容和呼吸困难。97年自生排水显示更大的改善呼气流速峰值(病人)和帕2,而活跃的循环呼吸技巧在巴西导致更大的改进2。而这些差异显示统计学意义,值得怀疑的是,这些特定的临床意义的技术之间的差别。97年
场效应晶体管,其中包括(见附录A术语表),是一个活跃的循环呼吸技巧的一部分,越来越多的也被用作其他气道间隙的方法的一部分。它已被证明是有效的在COPD患者清除痰液98年当结合体位引流,比咳嗽更有效。99年场效应晶体管的动态压缩气管导致慢性阻塞性肺病并不限制痰间隙。One hundred.
PEP和振荡PEP设备已被证明是同样有效的传统胸部物理治疗痰间隙,795年98年101年和不错的指导方针是公认为有用的技术在慢性阻塞性肺病。7可能有一个病人偏好PEP设备,有或没有一个振荡函数,体位引流和手工技术的传统方法,由于方便他们提供给病人。95年设备之间的差异没有好处已被证明协助痰间隙。795年98年101年然而,应该注意PEP尚未与其他更多的现代技术相比在慢性阻塞性肺病及其功效相对,例如,活动周期的呼吸技巧或自发的排水因此很难建立。
证据级别1 +
建议
考虑呼吸技巧的活动周期(包括强制过期技术),自发的排水和平原或振荡积极呼气压力稳定的慢性阻塞性肺病患者需要一个气道间隙技术协助清除分泌物。(C级)
进一步结合体位引流只有艾滋病间隙和没有不利影响。(D)级
良好的实践点
考虑病人的偏好选择COPD患者的气道间隙技术和设备。
盆底肌肉训练
尿失禁的程度已被证明是更大的慢性咳嗽患者因慢性阻塞性肺病和CF,与正常人群相比,应力性尿失禁。102年应力性尿失禁患病率增加的证据,与普通人群相比,还存在只对CF患者。103年- - - - - -106年COPD人群可能会有其他因素,如弱肌肉组织,除了在一般人群危险因素常见,例如怀孕后。症状可能是低报和主题不太可能寻求帮助的问题。尿失禁的存在可能会影响个人的能力或意愿来执行特定的活动,比如一些练习,或气道间隙和肺功能演习,特别是在急性加重肺部感染。
一个未公开发表的研究报告改善肌电描记器(EMG)活动在1和20年代,和减少症状综合计划后盆底肌肉锻炼和电刺激107年在混合人口慢性阻塞性肺病和CF患者。进步是维持在3个月。之前自愿盆底肌肉的收缩和在咳嗽或发怒,称为“诀窍”,已被成功地用于减少与压力相关的漏尿。108年
虽然没有坚实的证据倡导物理疗法的干预在慢性阻塞性肺病的治疗尿失禁,这些试验数据支持其有效性,评估和治疗这种情况可能有助于防止或减少尿失禁的严重程度。
证据级别3
建议
COPD患者应该询问他们自制的地位。(D)级
所有的慢性咳嗽患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
补充疗法
补充治疗技术的讨论,请参见Web附录1。
第二节哮喘和障碍性呼吸(换气过度综合征)
第二节一个哮喘
介绍
英国哮喘指南首次出现在1990年109年110年并已更新。111年- - - - - -114年哮喘的一个关键特性是呼吸困难,将使许多病人的症状理疗师。一个混杂因素是,许多哮喘患者还患有换气过度综合征(见第二节b)。理疗师有一个可用的治疗方法的选择,其中很多已经应用了相当一段时间。115年气喘患者个体的基础上对待,治疗师不断改变治疗组件以应对病人的反馈。116年标准化治疗方案,因此,为了提供高档的证据相关的困难重重。
本节审查干预定期由物理治疗师使用,即呼吸重新训练和演习,体育锻炼、呼吸肌肉训练和气道间隙技术。这些不同的干预措施提供了广泛的证据水平。117年其他技术所使用的物理治疗师,但考虑补充或替代,如松弛、针灸、普拉提和瑜伽,讨论了Web附录1。
在哮喘呼吸练习
2000系统综述的呼吸技巧118年得出的结论是,太少的研究被执行来保证公司的判断,但这集体的数据暗示理疗的呼吸技巧可能有一些潜在的好处。2004年Cochrane审查的哮喘呼吸练习117年认为,由于呼吸运动的多样性和结果使用,是不可能从现有证据得出结论。Cochrane综述指出,为改善趋势,指出在许多成果,保证大规模研究以观察哮喘管理的有效性。斯莱德等2006年119年进行了双盲个随机对照试验的呼吸技巧哮喘和得出结论,呼吸技巧可能是有用的在轻度哮喘患者使用减压装置经常吸入器。他们发现没有证据支持鼻呼吸在非特异性上肢的锻炼。
三大相关的已完成。120年- - - - - -122年2007个随机对照试验120年证明呼吸再培训和放松显著降低呼吸道症状和改善健康相关的生活质量一群患者的哮喘。2008个随机对照试验121年进一步增加了大力支持这项工作,也发现哮喘症状显著减少。最近的一个随机对照试验122年控制了安慰剂效应通过提供对照组相同时间与医疗专业,是一名有经验的呼吸道护理提供哮喘教育。有显著的改善与哮喘有关的1个月后两组患者的生活质量,但在6个月的团体之间的差异被发现,支持呼吸练习,在哮喘生活质量,焦虑和抑郁,奈梅亨分数和改善哮喘控制的趋势。没有发现对气道炎症的影响。监测治疗的效果是很重要的,是理解,这种形式的治疗不能代替通常的医疗护理。
证据级别1 + +
建议
呼吸练习,将减少呼吸速率和/或潮汐卷,应该提供给病人和放松训练,帮助控制哮喘的症状和提高生活质量。(甲级)
使用合适的工具,如生活质量的asthma-specific措施,措施的焦虑和抑郁,奈梅亨问卷应该用于建立基线,症状的严重程度和监测进展治疗(乙级)。
良好的实践点
应该建议患者呼吸策略辅助,没有替代疗法,药物治疗。
在哮喘Buteyko呼吸技巧
库珀等123年比较了Buteyko呼吸技巧(见术语表)和瑜伽呼吸练习、总结,Buteyko呼吸技巧可以改善症状和支气管扩张剂的使用,但没有对肺功能有影响。单盲一个随机对照试验124年比较Buteyko呼吸技巧与“传统的呼吸技巧”(深呼吸)在哮喘认为练习Buteyko呼吸技巧减少换气过度和β2趋势不是兴奋剂使用,降低使用类固醇和提高生活质量。这项研究的结果进行解释时应特别谨慎;深呼吸的控制条件并非旨在减少通风但增加。
考伊的2008个随机对照试验等121年有一个更合适的控制条件适当的呼吸练习旨在减少潮汐卷或呼吸速率,由一个理疗师。这项研究表明,Buteyko呼吸技术和物理治疗呼吸练习改善哮喘控制,维持6个月。唯一的区别是一个减少吸入类固醇使用Buteyko组。然而,在最近的一次审查,125年减少药物使用的趋势研究的圆顶礼帽等124年被表示为一个不合适的结果,鉴于Buteyko呼吸技巧包括积极鼓励减少药物使用。这篇评论125年也报道了一个缺乏证据,呼吸模式的改变可以提高动脉二氧化碳分压(帕科2),建议的机制背后的Buteyko呼吸技术,尽可能多的研究包括在他们的评论没有测量有限公司2。没有观察到的有害影响。
在最近的一项试点研究的影响口录制,126年Buteyko呼吸技术的组件之一,鼓励鼻子呼吸,有一个趋势end-tidal有限公司2在嘴录制阶段增加9个轻度哮喘科目。
证据级别1 +
建议
Buteyko呼吸技术可能被认为帮助病人控制哮喘的症状。(B)级
良好的实践点
考虑任何成本影响的病人Buteyko呼吸技术。
体育锻炼在哮喘
有很多研究解决哮喘的疗效和体能训练的有效性。
最近的一个评论127年得出结论:体育锻炼改善心肺健康,但对静息肺功能没有影响或与喘息天数。11的13研究包括儿童进行了审查,结果不能直接推断的成年人。在其中一项研究的成年人,128年患者要么随机物理为3个月,每周至少三次培训计划或控制杆的教育课程。有显著的改善培训组与对照组相比,意味着最大摄氧量(签证官2max),显著减少呼吸困难、血乳酸和有限公司2输出。减少呼吸困难的机制似乎是最大的减少在高强度运动时每分通气量。在第二项研究的成年人,129年患者接受3个月的thrice-weekly以社区为基础的康复,而3个月控制时期,在耐力显著改善循环时间,6随钻测量和健康相关的生活质量。
有几个non-randomised研究130年- - - - - -133年支持使用哮喘的体能训练。一项研究130年发现43哮喘患者,在密集的康复计划(培训38 h一周3个月),在签证官仍然有显著改善2马克斯在24个月与基线值。其他不鲁棒控制的研究已经证明了改善运动能力。134年135年一些评论缺乏系统性136年- - - - - -139年所有支持运动的使用管理哮喘、病人的代表。
证据级别1 +
建议
健康和体能训练应该建议改善哮喘患者心肺性能。(B)级
体能训练应该建议帮助减少呼吸困难和改善哮喘患者的健康相关生活质量。(B)级
体能训练项目应该达到一个最低的活动根据美国运动医学学院的指导方针。(甲级)
吸气肌训练哮喘
科克伦审查377年得出的结论是,没有足够的证据表明,IMT提供任何哮喘的临床益处。
MIP的改善报告在三个研究中,但这是不确定这是否意味着任何临床益处。减少呼吸困难的感觉在两项研究指出。140年141年没有足够的证据来支持或反驳IMT管理哮喘。
证据级别1−
研究建议
进一步的研究需要确定临床相关性的吸气肌训练这个病人组。
在哮喘气道间隙技术
一些哮喘患者保证积极的气道间隙技术定期自痰生产并不总是存在。
当它存在间隙和咳痰和病人体验问题,可能需要一个适当的技术,但缺乏证据使用最好的技术。可能的技术包括第三节中描述的那些(囊性纤维化),因为大多数证据气道间隙技术一直在收集这个客户群体。今天在任何条件,重点是教学技术,允许独立,而不是那些依靠护理人的帮助,和很少包括体位引流,因为这需要足够的数量和痰液的粘度对重力增加其流动的支气管树。专门技术,研究了在哮喘和因此在本节讨论包括:胸壁打击(鼓掌),振动,振动(集体称为手动疗法),体位引流,场效应晶体管和导演咳嗽。
Barnabe等142年调查各种胸部物理治疗技术的安全(包括冲击、震动、摇晃、体位引流、场效应晶体管和咳嗽),认为他们是安全稳定的哮喘,包括那些有严重的症状。然而,他们得出结论,需要进一步研究集建立安全的恶化。一个小书房143年发现与肺功能的改善与待定的“理疗”技术,和Cochrane综述144年手法治疗的哮喘研究范围广泛的技术(包括冲击和按摩),但没有找到充分的证据来支持或反驳他们的使用。
气道间隙代课/设备
几乎没有证据支持使用PEP在哮喘或振荡PEP设备。
一个交叉研究145年发现显著改善缓解咳痰后6天振荡PEP的使用,但没有客观的肺功能变化或舒喘灵使用。艾特肯等146年还发现肺功能无显著变化,但提醒临床医生使用意识到潜在的支气管痉挛气道振动作为一个主题研究中有哮喘发作。蔡,蔡147年报道后显著改善肺功能与PEP nebulisedβ2受体激动剂使用在一个小non-randomised交叉研究;因此,应该谨慎考虑的结果。从蒸汽吸入病人代表报告大有好处,但是没有证据来支持他们的使用可能会被发现。没有足够的证据来支持或反驳气道间隙技术的使用,包括手动疗法和设备如PEP哮喘患者。
证据级别1−
研究建议
进一步的研究需要评估气道间隙技术在哮喘管理的分泌物。
蒸汽吸入在哮喘的影响研究是必需的。
良好的实践点
在气道间隙技术是必需的,可以考虑尝试最简单的技术,至少对气道收缩的影响。
仔细监控病人的病情在治疗。
心率变异性哮喘的生物反馈
一个随机对照试验148年研究哮喘病患者的心率变异性生物反馈的使用,发现显著减少药物的使用,减少哮喘严重程度水平,改善肺功能。
证据级别2−
研究建议
需要进一步研究生物反馈的评价形式的哮喘病患者的心率变异性。
补充疗法
病人和病人代表这些指导方针报告形成一定的补充疗法中受益,尤其是那些使用控制呼吸技巧练习。讨论这些技术的使用在哮喘,请参见附录1。
部分2 b障碍性呼吸(换气过度综合征和声带功能障碍)
换气过度综合征
换气过度综合征为目的的这个文档可能被定义为不正常的呼吸,导致呼吸困难的感觉,通常被称为“饥饿”,不能拿一个顶端呼吸的感觉,可能会出现其他症状;例如,胸闷、焦虑、头晕或paraesthesiae。这些症状共同描述一个综合征,通常称为换气过度综合征或不正常的呼吸。149年很多哮喘患者长期换气过度,可以治疗,因此,以同样的方式。
呼吸技巧
因为症状源自换气过度,换气过度综合征治疗的重点是减少呼吸的频率和深度,而不是传统的呼吸练习,旨在增加通风。在2007年的一个随机对照试验,120年呼吸再培训和放松显著降低呼吸道症状和改善健康相关的生活质量一群患者的哮喘。使用的治疗方法专注于呼吸功能失调包括换气过度的问题。
早个随机对照试验150年授课学科还报告说,横隔膜呼吸练习保持健康相关的生活质量的临床相关的改善后9个月干预。一个古老的审查没有发表的方法151年报道称,换气过度综合征袭击是消除与治疗组在1975年106年的门诊病人。一个试点研究152年四个治疗的效果(减压,呼吸控制,放松和换气过度挑衅疗法)在不同对象得出的结论是,所有的治疗方式均有效地减少症状,攻击的频率和程度的抑郁症。
呼吸治疗的对照研究换气过度综合征153年发现10周的呼吸练习,通过设备缓慢呼吸,产生了心理因素的改善,症状投诉和呼吸参数。一个描述性的研究154年发现,67%的200例overbreathed“理疗”是有效的,但不包括任何干预的细节。DeGuire等155年还发现,呼吸训练疗法改善呼吸参数,有效地降低心脏症状,影响仍然出席3 year-follow-up。156年汉等157年在92年得出结论,换气过度综合征的临床诊断,呼吸由理疗师培训减少焦虑和改变呼吸的频率。
证据级别1 +
建议
呼吸再培训将减少呼吸速率和/或潮汐卷应该作为一线治疗换气过度综合征,有或没有并发哮喘。(B)级
良好的实践点
一个合适的工具,如奈梅亨问卷应该用于建立基线,症状的严重程度和监测进展和治疗。
声带功能障碍
声带功能障碍可以被描述为一个异常的引用声带在呼吸周期中(特别是在吸气阶段)产生气流阻塞喉的水平。
喉呼吸再培训和放松,尤其是,在体育文献描述,倡导尽可能有用的治疗,在困难的情况下与心理支持。158年没有发现主要研究证据支持或驳斥这些技术的使用,但护理标准委员会的成员支持他们在这种情况下使用。
研究建议
研究需要建立呼吸技巧在声带功能障碍的临床疗效。
第三节囊性纤维化
介绍
CF是最常见的危及生命的高加索人群的遗传疾病,和在其他民族中所发现的。它是一种多系统疾病,尽管发病率和死亡率的主要原因是肺部疾病。159年平均预期寿命大幅增加在过去二十年中,目前是在35岁。160年
理疗是不可或缺的一部分人以CF,理疗师的管理应该包括提供整体护理评估和治疗心血管健康(锻炼),气道间隙、吸入,氧气疗法和和合。物理治疗师也应该进行评估和治疗肌肉骨骼和姿势障碍和尿失禁。
依从性
详细审查文学坚持治疗,虽然在这个客户群体非常相关的物理疗法,是超出了这些指导方针的范围,但仍然是一个重要的考虑因素在决定在每个病人的最合适的技术。依从性的概念演变为了减少价值判断与合规的概念有关,并可能被定义为“一个人的行为在多大程度上;服用药物,饮食,和/或执行改变生活方式,符合同意从卫生保健提供者”的建议。161年
数量有限的研究已经报道了坚持与CF成年人。大部分都是一个探索性的性质和采用自我报告,医生报告,医疗记录评审或处方集合作为他们的测量策略。162年这些测量策略问题,提高信息的准确性的担忧可能高估的程度真正的依从性。162年没有遵守治疗是一个CF的管理面临的主要问题。163年治疗等因素的时间和精力,侵犯日常活动和不愉快都可能影响依从性的因素。164年
病人偏好对每个技术是包含在这些指南的数据存在于可用的研究。
证据级别4
研究建议
需要进一步的研究,使用验证方法,在坚持理疗干预措施。
所有理疗技术研究应包括验证结果的措施来评估病人依从性水平和对技术的偏好。
锻炼
锻炼或体育锻炼,定期剧烈体育活动的参与一个项目旨在改善身体功能、心血管性能或肌肉力量。
科克伦审查159年展示了积极的培训计划对运动能力的影响,与有氧或无氧的物理强度和肺功能训练,在这两个时候长期试验,在CF。这些改进包括研究之间的不一致,它尚未决定是否有氧、无氧或两者的结合是最佳的。体能训练是一个常规护理包的一部分提供给大多数CF患者,和没有证据阻止。159年
研究分析了内部审查159年有培训协议足以获得可以个人的训练效果。这被认为是一个进程向20 - 30分钟的锻炼,在55 - 64%最大心率,每周3 - 5次推荐的美国运动医学学院(ACSM)运动测试和处方指南。165年作者描述的局限性在当下研究基地防止公司结论是关于锻炼在这个病人组。研究规模小,时间短和/或不完整的报告,而不是盲目的将干预的性质。
证据级别1 +
建议
运动应该是不可分割的一部分,囊性纤维化患者的管理。(B)级
体能训练项目应该达到一个最低的活动根据美国运动医学学院的指导方针。(甲级)
研究建议
需要进一步的研究来评估全面锻炼计划的好处在囊性纤维化患者,尤其是长期影响。
进一步的研究需要对有氧和力量训练的相对效益囊性纤维化患者。
囊性纤维化患者的运动并发症
没有可识别的证据指导培训项目的处方CF患者骨质疏松症或CF-related糖尿病等并发症。有一个建议,体能训练可能援助的管理CF-related糖尿病,延迟出现骨质疏松症和改善身体形象和减少焦虑。159年数据的缺乏关于调整培训计划针对并发症使它重要的多学科专家团队参与煽动和进步运动在一个适当的和安全的方式。
证据级别4
良好的实践点
涉及专业多学科小组的决定,指使、体能训练项目进展与囊性纤维化成人,尤其是并发症的出现。
研究建议
研究需要评估效果的运动项目在患有骨质疏松症和糖尿病等并发症。
气道间隙技术
黏膜纤毛的间隙可以增强气道间隙技术。
2000年Cochrane综述166年为气道间隙确定物理疗法的有效性,而没有理疗和自发的咳嗽,得出结论:气道间隙技术短期增加黏液运输的影响。
2005 Cochrane审查在CF患者气道间隙技术167年相比“常规胸部物理疗法”(体位引流、打击乐、胸部颤抖,愤怒和导演咳嗽)(见附录A Glossary)与其他技术(PEP、高压PEP (Hi-PEP)、呼吸技巧的活动周期,自发的排水、振荡PEP,高频胸壁振荡和运动)(见术语表)。它的结论是没有“常规胸部理疗”之间的差异和当代气道间隙技术影响肺功能,尽管所有的技术改进在感染性肺功能恶化。有一个趋势有利于患者自行管理的技术,这可能提高坚持气道间隙。
没有足够的证据来支持或反驳气道间隙技术的长期使用与CF成年人,但有迹象表明理疗有限制的成人后果CF的主要影响。168年
证据级别1 +
建议
教囊性纤维化患者的气道间隙技术在短期内增加黏液运输。(甲级)
自行管理的技术应该是一线气道间隙技术提出为了提高坚持治疗。(B)级
病人偏好技术应考虑为了提高坚持治疗。(B)级
良好的实践点
是最简单和最有效的技术任何个人应选择的方法。
气道间隙技术的频率和持续时间应该具体到个别病人的需求,这可能改变感染恶化的时期。
如果可能,气道间隙处理会话应该进行直到最多余的支气管肺的分泌物是咯血。
气道间隙会话不应该这么久病人变得疲惫。
研究建议
需要进一步的研究来评估气道间隙技术的长期影响成人与囊性纤维化。
活跃的循环呼吸技术
呼吸的活跃周期技术结合了深呼吸和场效应晶体管(见术语表附录A)。许多早期的研究描述了场效应晶体管,事实上,他指的是活跃的循环呼吸技巧,这引起了一些混乱。
活动周期的呼吸技巧可以使用有或没有手工技术和体位引流。相比,深呼吸,方案包括体位引流和手工技术,它增加了痰咳痰,减少气道间隙所需的时间。169年在两个小的研究已经发现,有效执行独立的协助下,在能量消耗170年的痰咳出痰量,169年但随着助理也改善肺功能。170年
独自呼吸技巧的活跃周期清除痰液比当一个振荡PEP设备结合使用。171年然而,当愤怒(见术语表,附录A)包含在振荡激励方案,这两个是等价的。172年呼吸技术的活动周期与PEP有效结合在一起使用时,173年有或没有gravity-assisted定位,比单独使用。
活动周期的呼吸技巧gravity-assisted定位自生一样有效排水,坐或仰卧位,在短期内清除痰液174年和有效的自生排水、PEP或两个不同的振荡PEP设备经过一段1年。175年
证据级别1 + +
建议
时考虑呼吸技巧的活动周期建议患有囊性纤维化的气道间隙技术。(甲级)
自发的排水
在一个短期的个随机对照试验,174年自发的排水(见术语表、附录A)被发现是有效的,但比,呼吸技巧的活动周期在清除痰CF患者。两个长期试验没有明显差异在痰间隙或呼吸功能之间自发的排水和打击乐体位引流,176年177年尽管病人首选的自发的排水。一项研究比较Hi-PEP和自发的排水与Hi-PEP发现改善间隙,但自生排水后改善肺功能。178年自发的排水系统已被证明是一样有效的振动激励装置在改变痰液流变学。179年自生排水一样有效的呼吸技巧的活动周期,PEP或两个不同的振荡PEP设备经过一段1年。175年
证据级别1 + +
建议
考虑自生排水时建议患有囊性纤维化的气道间隙技术。(甲级)
积极的呼气压力
一项研究180年发现PEP(见术语表、附录A)一样有效的体位引流和打击乐器。科克伦审查181年PEP设备相对于其他形式的物理疗法,作为一种改善粘液间隙,得出的结论是,没有明确的证据表明,PEP是或多或少有效的干预。PEP一样有效的呼吸技巧的活动周期,自生排水或两个不同的振荡PEP设备经过一段1年。175年研究分析使用不同形式的激励装置,面具或喉舌,但没有证据显示两者之间效率差异。
证据级别1 + +
建议
考虑积极的呼气压力当推荐一个患有囊性纤维化的气道间隙技术。(甲级)
有有限的证据表明,PEP是首选的参与者,但这是低质量的研究包括在Cochrane综述。181年
证据级别1−
研究建议
需要进一步的研究来评估病人倾向于积极的呼气压力相对于其他气道间隙技术。
振荡积极呼气压力
大量的设备可以提供口头振荡PEP。一个设备已被证明是有效的自生排水在改变痰液流变学179年和有效的体位引流在短期冲击试验。182年183年两台设备已经被证明是有效的呼吸技巧的活跃周期,自生排水或普通PEP的1年,175年没有显示任何两者之间效率差异。没有足够的证据来评估比较第三现有装置的有效性。
证据级别1 + +
建议
考虑振动积极呼气压力设备当推荐一个患有囊性纤维化的气道间隙技术。(甲级)
高压积极呼气压力
一项研究178年相比Hi-PEP(见术语表、附录A)和自发的排水仅为一个疗程。痰是清除Hi-PEP比与自生排水或普通PEP和自生排水的结合。如果使用,治疗Hi-PEP必须定期评估,由一个理疗师熟练的技术,由于使用的高压(40 - 100厘米H2O)。184年
没有足够的证据来支持或反驳Hi-PEP在囊性纤维化。
证据级别2−
良好的实践点
应该小心谨慎和定期监测与高压积极进行呼气压力。
研究建议
进一步的研究需要建立安全的高压积极呼气压力。
进一步的研究需要建立高压积极的功效呼气压力相对于其他技术。
体位引流(gravity-assisted定位)
重力的影响上气道间隙被认为是由于排水和通风的增加。180年
体位引流与冲击已被证明是有效的肺内的冲击通风,185年186年的建议可能会有病人倾向于肺内的冲击通风。186年研究肺内的冲击通风只包括主题与轻度至中度疾病和临床稳定。
体位引流与冲击也被证明是有效的在短期内振荡PEP182年183年长期和自发的排水,176年177年尽管病人首选的自发的排水。
活跃周期的早期研究的呼吸技巧包括体位引流和手工技巧。169年
由于今天的CF痰液粘度越高,然而,和走向更用户友好的和独立的技术鼓励遵守,具体定位CF患者可能是重要的,例如,在确定肺部脓肿的排水或肺不张的特定区域。
证据级别2 +
建议
单独评估gravity-assisted定位的效果和可接受性囊性纤维化患者。(B)级
修改后的体位引流
活跃周期治疗的呼吸技术改良体位引流位置(侧躺),与传统的体位引流(头倾斜)相比,在肺功能无显著差异产生或痰咳出痰的重量。研究人口(n = 19)结合CF - (n = 14)和non-CF-related支气管扩张患者,其中大多数喜欢水平位置没有头倾斜,少感到喘不过气来。187年
证据级别2 +
建议
单独评估修改的效果和可接受性gravity-assisted定位在单独的囊性纤维化患者。(C级)
手工技术
手工技术包括打击乐器(胸部鼓掌)胸壁和胸部摇动或震动(压缩的胸部与粗或细振荡,分别)所有条款(见术语),目的是放松支气管分泌物。它们最常用在英国与呼吸技巧的活动周期。很少有论文,专门研究这些技术的影响在CF黏液运输。这些技术通常使用在病人不适,或疲劳,需要帮助他们的通常的方案。
迈凯轮和艾莉森188年比较了呼气流速并使用胸壁的气流振荡频率振动,打击乐,PEP和两个振荡PEP设备与CF主题。他们得出结论,尽管振荡PEP设备产生的振荡频率高于胸壁振动和冲击,胸壁振动产生更大的呼气流速和更高的呼气吸气流峰值比峰值。
相同的作者进行了试,在三个健康受试者实验研究。189年七个有经验的心肺物理治疗师应用各种治疗手册以随机的顺序在被动过期:胸部振动、压缩和振荡。胸膜腔内压力的变化相比,在被动过期。在振动,13%的胸膜腔内压力的变化是归因于压缩、振荡和75% 12%肺反冲。他们得出的结论是,胸膜腔内压力的变化发生在振动似乎从肺的和反冲的组件技术,说明这三个因素是需要优化呼气流量。
证据级别2 +
建议
如果病人使用独立的技术不能有效地清除分泌物,胸壁振动应考虑。(C级)
胸廓压缩的自生排水在呼气阶段可以用来促进肺活量水平低呼吸和为病人和理疗师提供反馈。没有证据支持或反驳胸壁的使用振动或抖动。
一个小规模的试验170年表明添加physiotherapist-performed冲击和振动体位引流和呼吸技巧的活跃周期对能量消耗没有显著影响,但降低气道阻塞,CF患者和轻度肺损害。
没有足够的证据来支持或反驳胸壁打击乐的常规使用CF患者。
证据级别2−
良好的实践点
如果病人使用独立的技术与胸壁振动不能有效清除分泌物,冲击或胸部晃动应该考虑。
研究建议
成的影响,需要进一步的研究在囊性纤维化患者手工技术。
机械设备进行气道间隙
肺内的冲击通风
肺内的冲击通风提供了一个常数平均气道压力保持部分的灵感,而内部percussing航空公司,通过高速流喷射气体由气动流断续器。这是结合室内空气流的副作用和nebulised药物通过喷气文丘里。185年短期使用的Cochrane综述得出结论,肺内的冲击通风一样有效的替代技术。167年有迹象表明可能有病人倾向于肺内的冲击通风在体位引流和打击乐器。186年一项研究185年看着长期影响的6个月,并认为肺内的冲击通风和姿势一样有效的排水和打击乐器。
证据级别1 + +
建议
考虑肺内的冲击通风当推荐一个气道间隙技术成人轻度至中度囊性纤维化。(甲级)
上述研究只包括轻度到中度疾病和临床稳定。没有已知的影响肺内的冲击通风在严重疾病患者和/或肺部感染的恶化。
研究建议
研究需要评估的影响肺内的冲击通风严重疾病患者或当经历一个感染恶化。
高频胸壁压缩/振荡
高频胸壁压缩/振动可以通过气动背心进行管理。这符合舒适地在胸腔和连接到一个air-pulse生成器。断断续续的气流交付的背心迅速扩张,压缩空气中的胸壁和产生一个振荡流内的航空公司。系统回顾167年发现许多研究发现高频胸壁压缩/振荡的效果等于体位引流和打击乐,PEP,振荡PEP或肺内的冲击通风,使用各种结果的措施。病人倾向于这种技术在一个振荡激励装置,与助理或体位引流和打击乐,据报道。190年191年
证据级别1 + +
建议
考虑高频时胸壁压缩/振荡成人推荐一种气道间隙技术与囊性纤维化时稳定。(甲级)
一个2008192年短期个随机对照试验进行期间住院的恶化发现大大减少痰咳出痰当病人使用高频胸壁压缩/振动隔离与通常的气道间隙技术。没有相关的肺功能的变化。这些患者中,55%喜欢正常的气道间隙技术
证据级别1 +
建议
高频胸壁压缩/振荡不推荐在感染恶化。(B)级
机械振动
机械振动的目的是允许独立的治疗。研究倾向于把这种技术与体位引流和咳嗽。193年机械振动表现的比较与传统物理疗法在肺功能方面,病人报告倾向于机械振动。167年目前在英国没有广泛使用。
证据级别1 + +
建议
考虑机械振动时建议患有囊性纤维化的气道间隙技术。(甲级)
良好的实践点
高频胸壁压缩/振荡,肺内的冲击应该考虑通风和机械振动,坚持与其他气道间隙技术是有问题的。
选择时应考虑机械设备成本影响。
协助机械insufflation-exsufflation /咳嗽
机械in-exsufflation提供正压其次是负压的航空公司,通过一个面具或喉舌。194年一个小规模的观察研究评估使用机械in-exsufflation成人CF195年没有发现咳嗽流峰值增加这个病人组。
没有足够的证据推荐或反驳的使用机械in-exsufflation成人CF患者。
证据级别3
研究建议
进一步研究中需要使用的机械insufflation-exsufflation作为气道间隙技术在囊性纤维化患者。
运动作为一种气道间隙技术
使用运动的证据作为气道间隙技术尚不清楚。在系统回顾,主要等167年重新分析原始数据的一项研究,发现一个更大的改善肺功能在传统的物理治疗组比运动与周期测力计组。研究存在不足,而且是在肺部感染的恶化。此外,组织有不同的意思是肺功能,很难从结果得出明确的结论。
其他四个研究忽略了审查他们的< 7天时间。三个周期肌力测试使用的研究和一个电路的各种练习包括步行和骑自行车。这些短期的研究表明,运动就不如其他形式的气道间隙对粘液间隙,以痰重量或radionucleotide标签。180年196年- - - - - -198年
的运动导致气道间隙技术增强间隙与气道间隙180年196年- - - - - -198年许多患者的首选方案。197年
证据级别4
建议
运动不应使用单独作为囊性纤维化患者的气道间隙技术除非坚持其他技术问题。(D)级
的练习,一个适当的理疗方案应考虑进一步增加气道间隙。(D)级
研究建议
还需要进一步的研究探讨辅助效果和最佳方案的锻炼提高囊性纤维化患者的气道间隙。
Naso / oropharangeal吸
Naso / oropharangeal吸入过程旨在消除累积从上呼吸道和气管分泌物,咳嗽或其他微创方法失败。199年没有研究或案例报告看使用naso / oropharangeal CF内吸人口。
吸入很少使用,它在哪里,这往往是缓和其他分泌减少方法已经失败。
证据级别4
建议
吸不应考虑作为常规气道间隙技术non-intubated囊性纤维化患者。(D)级
良好的实践点
吸入可能被认为是在缓和医疗,所有其他方法减少分泌物没有和分泌物为病人痛苦。
吸入可能认为如果病人反应迟钝但分泌物是悲伤的亲属或朋友的礼物。
吸气肌训练
呼吸肌肉训练的固定负载方法已被开发为一个后气道间隙技术研究使用它评估吸气肌肉功能和IMT。在这些研究参与者报告增加痰咳痰时重复吸气演习。提出,这种效应可能类似与锻炼。200年
IMT的研究显示积极影响痰咳痰,肺功能、运动能力、吸气肌肉力量和耐力,和焦虑/抑郁分数。200年- - - - - -202年然而,低功率的短期研究一些方法的局限性。因此很难从这个证据得出结论。改进的吸气肌肉力量和耐力的临床相关性尚未被证实。
证据级别2−
研究建议
研究需要支持或反驳吸气肌训练在囊性纤维化患者气道间隙。
研究需要评估临床改善吸气肌肉力量的影响这个病人组。
非侵入式通风
和合是一个被广泛接受的技术hypercapnic呼吸衰竭或夜间肺换气不足,桥梁在CF肺移植。76年203年物理治疗师常常参与评估病人的,设置的设备和监测和合夜间或白天使用。76年
你们也可以是有用的作为一个兼职在CF患者气道间隙技术,76年203年204年因为它可以减少疲劳和呼吸困难204年治疗期间。MIP、氧饱和度和小气道功能维护,204年治疗期间呼吸速率较低,和合而独自的活动周期期间呼吸技巧。此外,议员与和合,增加患者痰间隙和偏好的报告更容易使用。203年
证据级别1 + +
建议
审判无创性通气辅助气道间隙有呼吸道肌肉无力或疲劳的证据。(甲级)
审判无创性通气期间减饱和存在气道间隙。(甲级)
审判无创性通气辅助气道间隙当病人与其他技术难以清除支气管分泌物。(甲级)
研究建议
进一步的研究是必需的非侵入性的长期影响通风这个病人组气道间隙。
和合也可以使用在运动的原理减少呼吸困难,改善氧合,从而提高运动耐量,但目前没有客观证据支持这一点。
研究建议
进一步的研究是必需的非侵入性的短期和长期影响通风在这个病人运动组。
间歇正压呼吸
IPPB协助提供间歇压力通风通风和增加VT(见第一节,慢性阻塞性肺病)。它用于哪里有肺不张或受损的分泌间隙,哪里有呼吸道肌肉无力或严重的恶性通货膨胀,205年或者当病人疲劳。没有研究IPPB CF人口。
自IPPB短期使用,是一种和合的一些建议适用于和合相关。然而,由于并发IPPB nebulisation集成,它可能有额外的效果。
证据级别4
建议
考虑一个审判的间歇正压呼吸气道间隙替代非侵入式通风,在这种情况下,非侵入式通风的迹象存在。(D)级
研究建议
进一步研究中需要使用间歇正压呼吸帮助这个病人组气道间隙。
持续气道正压
持续气道正压(CPAP)主要是用于纠正1型呼吸衰竭,不应对氧气治疗。它使用高速流氧增加平均气道压力和改善通风倒塌的肺部组织。76年没有发表在CF使用CPAP援助气道间隙工作。一个小短期试验评估使用CPAP在运动。206年它表明,在严重的CF,锻炼CPAP可能会降低耗氧量,增加氧饱和度和运动耐量。
没有足够的证据推荐或反驳使用CPAP援助气道间隙或CF人群的锻炼。
证据级别2−
研究建议
进一步研究中需要使用的持续气道正压通气辅助间隙在囊性纤维化患者。
进一步的研究需要在使用持续气道正压囊性纤维化患者的锻炼。
吸入疗法
这里给出的证据仅仅关注那些研究专门研究对物理治疗干预的影响。
氧气疗法
使用氧气治疗的证据在这客户集团专注于其复杂的实际应用。92年207年208年添加补充(动态)氧疗法在先进的疾病增加运动耐力和有氧运动能力。209年病人需要细致的评估和详细具体的处方,92年有关评估动态氧气。93年
物理治疗师应该熟悉当前的指导氧气治疗。
证据级别1 + +
建议
管理氧气治疗,在急性和住处的设置,根据当前国家指导。(甲级)
评估晚期疾病患者补充流动的氧疗法。(D)级
研究建议
进一步研究的短期和长期影响氧疗法在气道间隙和锻炼是必需的。
加湿
上呼吸道变暖,滋润着和过滤器的气体,除非通过病理过程或绕过受损的启发,在这种情况下,这是常见的做法提供加湿。几乎没有证据表明non-intubated患者使用加湿。92年Nebulised盐水可以帮助痰间隙慢性阻塞性肺病92年non-CF-related支气管扩张,210年正如nebulised无菌水non-CF-related支气管扩张。211年也一直在研究了CF,而是关注食盐水。
证据级别4
良好的实践点
决定nebulisation-based加湿的囊性纤维化患者个体的基础上。
研究建议
研究的短期和长期影响加湿,特别是补充氧气,是必需的。
研究的影响nebulised生理盐水在囊性纤维化气道间隙是必需的。
BTS应急氧气指导方针92年建议不要使用bubble-through系统,由于缺乏证据的好处和感染的风险。大容量nebulisation-based增湿器(寒冷和温暖的系统)也确定为一个潜在的感染风险,但可能有助于患者痰液潴留。92年
证据级别1 + +
建议
Bubble-through加湿应该避免由于没有证据的临床效益和增加感染的风险。(甲级)
食盐水
科克伦审查212年得出结论,高渗盐水显著提高FEV的吸入1但效果低于RhDNase(重组人类DNase)在治疗3个月后改善肺功能。研究表明短期增强与高渗盐水气道间隙,以放射性标记气溶胶间隙。改进了12%比3%的解决方案,并没有发现显著差异在7%和12%之间浓度。改进还指出锻炼宽容和睡眠质量,但初始剂量减少支气管痉挛的支气管扩张器是很重要的。213年它是一种有效、安全、廉价的兼职物理疗法,但没有足够的证据来支持它的使用作为一个CF患者常规治疗。212年
证据级别1 + +
建议
时考虑添加食盐水增强有效性的气道间隙技术是必要的。(甲级)
应该使用一个初始剂量支气管扩张剂与吸入的食盐水减少支气管痉挛。(D)级
支气管收缩试验应在初始剂量的食盐水,确保安全性和适用性的病人。(D)级
RhDNase
两个Cochrane综述212年214年评估RhDNase专注于肺功能的影响,死亡率、生活质量,加重,抗生素的使用、重量和不良事件的结果的措施。的评论得出吸入RhDNase 1 - 3个月的治疗后明显改善肺功能。
证据级别1 + +
建议
RhDNase应按照国家和地方规定的指导方针。(甲级)
特定RhDNase对气道的影响/黏膜纤毛的清除尚未评估,不是作为一个结果测量两个评论。因此很难评估直接影响的RhDNase增加物理治疗干预,但专家意见建议在帮助清除分泌物。
证据级别4
建议
考虑使用吸入RhDNase增强气道间隙效率。(D)级
研究建议
具体研究的影响上气道间隙吸入RhDNase是必需的。
未发表的一项研究215年调查的影响吸入RhDNase的轻快两周表明,它提供了更大的通气效率在高频极限运动锻炼和有氧能力的提高。
证据级别3
建议
考虑与RhDNase吸入疗法对提高运动能力。(D)级
胸流动性和加强
肌肉骨骼和姿势障碍,常见的CF,继发于肺部疾病,姿势和呼吸之间的复杂关系。216年- - - - - -218年
胸驼背和椎楔入在CF患者比健康对照组和肺功能和临床症状恶化相关。216年218年也有证据表明减少胸流动性和肌肉无力与匹配控制。218年软组织和脊髓几何的变化可能是由于增加的呼吸,在过度弯腰驼背的姿势认为咳嗽。背部疼痛的主要后果是高发病率,与严重程度与肺恶化有关,痰液生产和呼吸困难。216年
有证据表明,脊柱畸形是可逆的,因此建议,这个问题可能对治疗。216年胸部流动性计划,加强练习来改善姿势和协调研究了超过12个月决定对肺功能的影响。219年有一个显著的改善FEV的斜率1恶化,改善姿势,胸壁流动性和身体力量。这个改进是结合显著减少静脉注射抗生素的必要性。研究中的数字小,preintervention数据回顾,但是结果强调体位干预的潜在使用CF患者的日常管理。
评估和适当的手动疗法治疗姿态校正,胸壁流动性和伸展运动可以减少疼痛和残疾,并防止这些疾病的进展。
证据级别3
建议
囊性纤维化患者的问题对肌肉骨骼问题和背部疼痛。(D)级
评估问题,如果现在和研究所适当姿势校正,胸壁流动性和伸展运动或手动疗法治疗表示。(D)级
良好的实践点
有效咳嗽应该提倡用适当的定位建议。
研究建议
这还需要进一步的研究来建立姿势校正的有效性和运动在减少胸疼痛和残疾。
盆底肌肉训练
尿失禁已被证明是一个问题在女性和男性CF人口,220年女性尿失禁的发病率与CF高于正常人群。103年- - - - - -106年
在这一群体中可能有弱的肌肉或肌肉失衡,增加腹内压与肝脏肿大和持续的咳嗽,除了常见的其他风险因素non-CF人口,例如怀孕后。未发表的作品102年表明,似乎没有问题与健康相比年龄组与盆底肌肉活动的时机或最大肌肉活动(以超声成像和肌电图在1 s)在吹嘘和咳嗽。EMG活动超过20年代(代表肌肉耐力),然而,减少了在长时间的咳嗽。102年
尿失禁的主要原因是迫使过期和咳嗽,从而影响个人的能力或意愿来执行气道间隙和肺功能机动作战,特别是在急性加重肺部感染。研究指出,症状是低报,主题不太可能寻求帮助的问题。尽管如此流行的证据,很少有报告的评估和治疗尿失禁的问题。
一个不受控制的研究中,221年在一群自我选择的女人,三个月后的效果如何个性化盆底肌肉锻炼骨盆肌肉的力量和耐力项目。症状是减少肌肉耐力和数字评估都有了明显的改善。未发表的研究报告改进的EMG活动在1和20年代,和减少症状后一项更全面的盆底肌肉锻炼和电刺激。107年进步是维持在3个月。之前自愿盆底肌肉的收缩和在咳嗽或发怒,称为“诀窍”,可以用来减少与压力相关的漏尿。108年虽然没有坚实的证据倡导物理疗法的干预治疗尿失禁在CF,这些试验数据支持其有效性,评估和治疗这种情况可能有助于防止或减少尿的严重程度和/或粪便尿失禁。
证据级别2 +
建议
囊性纤维化患者的问题对他们自制的地位。(D)级
所有的囊性纤维化患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
治疗干预措施应该包括一个元素的盆底肌肉的耐力训练,以满足需求的长期咳嗽。(D)级
感染控制
在CF感染控制是至关重要的,因为广泛的CF病原体(包括各种菌株铜绿假单胞菌,伯克不过复杂的,Stenotrophomonas maltophilia和分枝杆菌)。囊性纤维化信任产生的共识文件(英国)感染控制咨询小组,222年这些基于现有证据提供全面的指导。
证据级别2 +
建议
物理治疗师照顾囊性纤维化患者应该知道有关感染控制的共识文件。(C级)
良好的实践点
物理治疗师需要注意的地方感染控制政策除了共识文件,特别是对于提供理疗设备。
物理治疗师应帮助提供指导的重要性的感染控制和设备维护的囊性纤维化患者和他们的看护人。
补充疗法
讨论这些技术的使用请参见附录1。
第四节NON-CYSTIC FIBROSIS-RELATED支气管扩张
介绍
支气管扩张是指不正常,不可逆膨胀引起的支气管慢性炎症支气管壁的变化。223年虽然大多数情况下non-CF-related支气管扩张是特发性,认可的原因包括儿童呼吸道感染,肺结核(TB),先天性结构异常、支气管阻塞,免疫缺陷、原发性纤毛运动障碍(PCD),年轻的综合征,过敏性支气管肺的曲霉病(ABPA)和慢性炎性疾病(如类风湿性关节炎)。224年
从任何原因,支气管扩张、慢性吐痰,气流阻塞和反复呼吸道感染是常见的。224年支气管扩张的体征和症状包括慢性咳嗽、脓痰、发热、虚弱、体重减轻、呼吸困难(尤其是在努力)和疲劳。225年调查在英国的理疗管理支气管扩张患者发现所有物理治疗师使用气道间隙技术,大多数受访者还包括运动、移动和教育吸入疗法的使用。226年
锻炼,肺康复和吸气肌训练
减少运动公差可能是一个问题对于一些患有支气管扩张;降低运动能力和呼气流量限制有更高的医学研究理事会(MRC)呼吸困难的分数。227年几乎没有研究体育锻炼或IMT non-CF-related支气管扩张的人口。2002年Cochrane综述228年结论从有限的数据(两个抽象),IMT改善耐力运动能力和健康相关的生活质量。
最近的一项研究229年调查为期8周的高强度的影响肺康复(PR)计划和稳定non-CF-related支气管扩张患者IMT。患者(n = 32)被随机分配给一个三组:公关+ IMT;公关+假IMT;和一个对照组。公关集团获得最大和耐力运动能力明显增加,吸气肌肉力量,与控制。没有统计上显著的差异在两组之间的改进。三个月培训计划后,运动能力的提高是维护组中只包括IMT。IMT,同时与公关,没有短期的额外好处,但似乎有积极影响训练效果的维护。
证据级别1 +
建议
为患者提供肺康复non-cystic fibrosis-related支气管扩张呼吸困难影响他们日常生活的活动。(甲级)
考虑使用的吸气肌训练与常规肺康复提高维护的培训效果。(B)级
气道间隙
有少得多的证据的使用气道间隙技术non-CF-related比CF患者支气管扩张。外推的结果是不可避免的,但应该小心,因为痰的性质在这两种情况可能相差很大。
小(n = 8)短期研究表明痰产量的增加理疗与没有理疗non-CF-related支气管扩张。230年本研究测定痰收益率,然而只有在治疗期间和治疗后30分钟。早期干预研究231年混合人口(n = 6)发现,理疗(体位引流,颤抖,振动,冲击和咳嗽)(见附录a Glossary)痰增加产量和肺周边间隙而咳嗽。作者得出结论,胸部物理治疗是必要的增强受损的肺周边间隙。
没有发表文献的长期影响气道间隙的物理治疗这个病人组。科克伦审查232年也强调了需要充分的、高质量的相关对象上执行统一肺条件测试的影响而不是单一治疗的治疗。
尽管没有证据,这是被广泛接受的气道间隙是重要的临床实践管理的一种慢性、排痰性咳嗽的粘液堵塞CT和/或证据,提高痰间隙,减少咳嗽的频率。一项研究评估系列CT变化non-CF-related支气管扩张患者发现痰堵与肺功能恶化和氧化。233年对CT扫描识别影响支气管肺的部分,和目标,定期、有效的气道间隙技术可能有助于预防或延迟临床恶化。
为个人和非生产性的咳嗽,甚至不太清楚,但专家意见主张教学一种气道间隙技术以确保没有痰液潴留,也使用在肺部感染加重。专家意见的共识,然而,这些病人不受益于每日气道间隙技术使用。
与其他慢性疾病,它是一种不错的做法,通常病人的偏好,使用一种技术,允许独立的治疗。
证据级别4
建议
教所有的支气管扩张、慢性患者排痰性咳嗽,粘液堵塞的CT和/或证据,气道间隙技术在必要时使用。(D)级
良好的实践点
如果可用,使用CT扫描来确定影响支气管肺的片段来促进有效的治疗。
使用一个气道间隙技术,允许独立的治疗。
教非生产性的咳嗽患者适当的气道间隙技术使用在肺部感染加重。
频率和持续时间的治疗
尽管缺乏证据,务实,频率和持续时间的治疗痰量、生活方式和病人的痰液生产的昼夜变化。
对于患者适度生产,它通常被认为是足以进行气道间隙每天两次,一天一次,病人更富有成效。在感染恶化,通常建议添加一个额外的会话。那些非常有效率的痰之间找到平衡是很重要的治疗足够长度的最大化气道间隙,但不久,病人变得疲惫。
3个月内的初次约会,个人的能力有效地执行指定的技术应该检查,234年随着治疗的最佳频率和持续时间,以确保病人满意度。后续应该基于功效的展示技术,病人的理解与疾病严重程度。
病人应该意识到其他可用气道间隙技术选项,作为治疗的病人偏好必须考虑,这也可以提高坚持治疗。
证据级别4
建议
审查的有效性和可接受性选择气道间隙技术在大约3个月的首次访问。(D)级
病人应该意识到其他可用气道间隙技术选项。(D)级
良好的实践点
气道间隙技术的频率和持续时间应该具体到个别病人的需求,这可能改变感染恶化的时期。
在可能的情况下,会话应该继续治疗,直到大部分多余的分泌物都咳出痰但不应该这么长时间,病人变得疲惫。
气道间隙技术
有各种各样的气道间隙可以使用技术,虽然在英国的一项调查显示支气管扩张患者的理疗管理发现91%的物理治疗师教导的活跃周期经常呼吸技术。226年其他技术,如PEP、振荡PEP自发的排水和IPPB较少(见术语表,对所有条款附录A)。大多数受访者还包括运动、移动和教育使用吸入治疗这个病人的管理组。治疗的选择似乎是影响尽可能多的通过临床和本地经验发表的研究,反映了这个地区有限的证据,有87%的受访者强调需要进一步的研究。
体位引流(gravity-assisted定位)
体位引流的有效性在清除痰non-CF-related支气管扩张病人于1901年以图形方式描述,3和痰液的粘度越低,与CF的人口相比,可以借本身更容易继续使用今天体位引流。
一个小单干预(n = 10)研究235年混合人口发现的体位引流的场效应晶体管(见附录a Glossary)导致痰收益率显著超过场效应晶体管。
在2007年的一次三方交叉个随机对照试验(n = 36),236年活跃周期的单一治疗的呼吸技巧姿势排水位置与治疗中执行坐在一个振荡激励装置,用于坐着。体位引流的治疗产生了痰湿重两倍的技术。
尽管它因此可以合理地得出结论,体位引流是关键组件有效痰间隙,至少在短期内,与更多相关的体位引流是治疗比坐着的治疗感到不适影响比振荡PEP和日常生活。偏好的振荡PEP的主题被评为44%,呼吸技巧的活动周期坐在活跃周期的22%,33%的呼吸技巧在一个体位引流的位置。此外,尽管没有显著差异在治疗持续时间三个干预措施,积极的循环呼吸技巧加上体位引流是被研究对象更耗时。应该注意的是,一个单一的干预可能不能反映长期的结果。
证据级别1 +
建议
它在哪里发现加强气道间隙,没有不必要的副作用,体位引流应该教导和鼓励。(B)级
病人的偏好和坚持治疗必须被考虑。(B)级
良好的实践点
评估的有效性在气道间隙上的立场。
老(1986)问卷调查(n = 50)的混合人口学科hypersecretory肺病237年发现,46/50(92%)的主题发现在其胸部症状加重体位引流有帮助。35的50名受试者(70%)发现体位引流发作之间也有帮助。这后者产生更多痰每日之间发作而剩下的科目。
然而,目前没有证据证实或反驳的体位引流的长期管理为这个客户组气道间隙。
研究建议
研究需要的长期影响技术相比那些不把体位引流。
CT扫描有助于识别影响支气管肺的片段和援助的选择适当的体位引流(s)的位置。体位引流部位的中期和基底区肺需要低头查看倾斜,禁忌症和预防措施可以找到这个姿势在理疗教科书。36
gastro-oesophageal回流的存在(工资)时应该考虑使用一个头倾斜。程ydF4y2Ba等,238年然而,没有发现气油比的频率和持续时间影响慢性支气管炎和支气管扩张患者的体位引流。这是真正的个人都有或没有工资。
头倾斜喘不过气来的病人可能会有问题,尤其是极端倾斜基底所需的领域,包括仰卧(见术语表附录A)。在CF人口,使用非侵入性的通气支持已被证明,允许病人与先进的疾病203年容忍体位引流位置更好,否则让他们喘不过气来。它有理由推断这些发现non-CF-related支气管扩张的人口。
证据级别4
建议
并发症,禁忌症和预防头倾斜位置考虑在内。(D)级
考虑抵消增加的负载的呼吸喘不过气来的患者使用非侵入式通风或间歇正压呼吸的体位引流对清除分泌物至关重要的地方。(D)级
良好的实践点
使用CT扫描来帮助选择体位引流的位置。
修改后的体位引流
Cecins等187年痰产量比较活跃的循环呼吸技巧,在水平和一个体位引流的位置与支气管扩张的头倾斜在19个学科。所有科目产生>每天20克的痰。虽然没有明显区别的两个治疗的痰咳出痰湿重,18 19个学科首选的水平位置。这可能是重要的在考虑长期坚持治疗。然而,这些结果必须被谨慎对待,因为只有五个受试者non-CF-related支气管扩张。
改良体位引流职位没有头倾斜往往具有更好的耐受性,可能有效的倾斜位置,但这需要进一步的研究来验证在non-CF-related支气管扩张的人口。
证据级别1−
良好的实践点
提供修改后的体位引流位置(没有头倾斜)作为替代只有那么有效正确的体位引流的位置。
提供修改后的体位引流位置(没有头倾斜)作为一种替代方法如果使用正确的体位引流的位置以任何方式对病人是有问题的。
研究建议
进一步的研究需要在修改患者体位引流的疗效non-cystic fibrosis-related支气管扩张。
手工技术
手工技术(胸壁打击乐和胸廓压缩,有或没有摇晃或震动)使用的物理治疗师,目的是加强气道间隙。它们最常用在英国与呼吸技巧的活动周期;通常当病人不适或疲劳,和他们的一般方案需要帮助。鲜有证据的有效性的手工技术清除分泌物而独立的技术。
胸壁打击乐
胸壁冲击可能快或慢,单或双手。在一个小群体控制交叉试验,添加所有类型的胸部打击乐以随机的顺序体位引流和场效应晶体管,丰富的患者痰液生产,239年率显著增加,但不是体积,痰液的生产,而没有冲击。的顺序影响最大的快速双手打击乐器,至少减缓无助的打击乐器。结果必须被谨慎对待,因为这项研究是小,混合人口和只有一个治疗师应用技术。另一个小混合人口研究(n = 8)240年发现胸壁打击乐加上体位引流和深呼吸显著增加干体重痰咳出痰而独自体位引流。胸部冲击+体位引流与潮汐呼吸不那么有效。气管支气管的间隙(以标签支气管分泌物吸入radioaerosol),然而,增加胸部的影响冲击有或没有深呼吸。胸壁打击乐,体位引流,使用时不影响血氧饱和度,239年241年心率241年或肺功能239年在non-CF-related支气管扩张。
没有足够的证据来支持或反驳胸壁打击乐在该人群的使用。
证据级别2−
胸壁振动
一个小混合人口研究(n = 8)240年发现胸壁振动摇晃,加上体位引流,深呼吸,体重显著增加痰咳出痰与体位引流,但没有影响气管支气管的间隙(以气溶胶放射性标记)。试,试验研究在三个健康受试者,189年七个有经验的心肺物理治疗师应用各种治疗手册以随机的顺序在被动过期:振动与振荡(胸部压缩),压缩和振荡。胸膜腔内压力变化与被动与过期。在振动,13%的胸膜腔内压力的变化是归因于压缩、振荡和75% 12%肺反冲。他们得出的结论是,胸膜腔内压力的变化发生在振动似乎从肺的和反冲的组件技术,说明这三个因素是需要优化呼气流量。胸廓压缩的自生排水在呼气阶段可以用来促进肺活量水平低呼吸和为病人和理疗师提供反馈。
没有足够的证据来支持或反驳胸壁振动或摇动non-CF-related支气管扩张
证据级别2−
良好的实践点
考虑手工技术当病人使用独立的技术不能有效地清除分泌物。
提供手工技术的气道间隙疗法在急性恶化,或者当患者比平时更疲劳。
研究建议
进一步研究是否需要手工技术提高疗效的独立患者气道间隙non-cystic fibrosis-related支气管扩张。
活跃的循环呼吸技术
活动周期的呼吸技巧是最常用的气道间隙技术在英国226年经常用于与体位引流,有和没有手工技术。它包含了场效应晶体管(见术语表,附录A)。
在四周,随机交叉试验》242年重量的痰咳出痰是类似于呼吸技巧的活跃周期和一个振荡激励装置,使用这两种技术进行的场效应晶体管和姿势被认为有必要的排水位置。一个随机对照试验236年没有发现显著差异在一个治疗痰湿重的呼吸技巧的活跃周期振荡PEP在坐着,但没有那么有效的活动周期与体位引流呼吸技术。百分之四十四的受试者认为他们偏爱振荡PEP, 22%活性的循环呼吸技巧和33%的活跃周期呼吸技巧坐在一个体位引流的位置。然而,当结合体位引流,呼吸技巧的活动周期与更不适和感到更多的干扰比振荡PEP的日常生活;它也被视为更耗时比坐在这两种技术。
一个随机、交叉、单干预研究211年发现重量无显著差异的痰咳出痰时比较活跃的循环呼吸技巧+手工技术和不同的振荡PEP设备(使用场效应晶体管),用这两种技术进行体位引流的位置。增量式呼吸耐力的考验(轮胎)显著效果低于呼吸技巧的活动周期,与体位引流和手工技术结合使用。243年
证据级别1 +
建议
考虑呼吸技巧的活动周期当推荐一个成人患者的气道间隙技术non-cystic fibrosis-related支气管扩张。(甲级)
自发的排水
唯一的试点研究(n = 13)相比单个会话的影响的自发的排水控制没有理疗)244年痰液重量和测量气道阻力,断续器技术(无线电侦察)。更多的痰是自发的排水会议期间与控制。没有发现气道阻力的变化;然而,自生排水后没有明显的变化可能是由于气道阻力不会改变或断续器技术不够敏感检测变化成人支气管扩张的航空公司。没有足够的证据来支持或反驳自生排水在该人群的使用。
证据级别1−
良好的实践点
自发的排水系统可以提供另一种气道间隙技术如果其他技术更有效或接受患者non-cystic fibrosis-related支气管扩张。
研究建议
进一步的研究需要评估的有效性的自生排水在成人non-cystic fibrosis-related支气管扩张。
需要进一步的研究来确定是否断续器技术是一种有效的测量结果用于成人支气管扩张。
积极的呼气压力
几乎没有发表的证据使用的PEP non-CF-related支气管扩张的人口。一个单一的干预试点研究(n = 8)研究non-CF-related支气管扩张的纤毛和咳嗽可移植性痰后使用PEP。245年痰可移植性postintervention没有改变。然而,作者指出,样本容量非常小和相对速度的测量结果可能对痰粘弹性变化不敏感。
证据级别2−
良好的实践点
积极的呼气压力可能被提供作为替代气道间隙技术如果其他技术更有效的或可接受的病人non-cystic fibrosis-related支气管扩张。
研究建议
进一步的研究需要评估的有效性正呼气压力成人non-cystic fibrosis-related支气管扩张。
振荡积极呼气压力
相同的小单干预试点研究245年(n = 8)也没有发现差异的可移植性non-CF-related支气管扩张痰后使用一个振动激励装置。相反,一个抽象的报道,两个振荡PEP设备产生显著减少支气管扩张痰凝聚力体外30分钟。246年
在一个四周交叉试验,242年每天治疗一个振荡激励装置,使用场效应晶体管和体位引流,是有效的呼吸技巧和姿势排水的活动周期平均每周痰重量。无论是技术上有不利影响的病人或呼吸困难。十一17个主题表达偏好的振动激励装置。一个干预研究发现一个振荡PEP设备之间没有显著差异(用于坐在)和呼吸技巧的活跃周期(坐)执行为痰湿重、平均差236年但也不是那么有效的活动周期与体位引流呼吸技术。虽然没有统计上的显著差异在偏爱干预,44%的受试者首选振荡PEP,发现它与日常生活干扰少。
在一个单一的干预试验使用稳定的对象,211年另一种振荡PEP设备(用于体位引流和场效应晶体管)已被证明是有效的活动周期的呼吸技巧(用于体位引流,有或没有手动技术)以湿痰重量,肺量测定法,热点2、呼吸困难和治疗持续时间。虽然没有统计学意义,更大比例的受试者(14/20)首选振荡激励装置。作者认为这种偏好可能是由于短期创新因子或由于受试者能够独立进行治疗。
在香港,一个试点研究247年15例急性恶化的支气管扩张患者随机分配到三组:一个振荡PEP设备+深呼吸和咳嗽,呼吸和咳嗽+体位引流,独自呼吸和咳嗽。没有差异组痰生产或肺功能测量。患者报告说,所有技术都是同样易于使用,但振荡PEP设备被认为是最有效的。
证据级别1 +
建议
时考虑呼气压力振荡积极推荐成人患者的气道间隙技术non-cystic fibrosis-related支气管扩张。(甲级)
增量式呼吸耐力的考验
轮胎提出了支气管扩张气道间隙的一种方法。243年随机交叉研究相比单个会话活动周期的呼吸技巧(包括体位引流和振动)与单个会话的轮胎在20个稳定的支气管扩张患者。痰,咯血期间及治疗后30分钟,大大增强了活动的循环呼吸技巧,体位引流和振动。
证据级别1 +
建议
增量呼吸耐力的考验不应视为一线气道间隙技术。(B)级
气道间隙组合技术
这些研究中使用的技术的结合使得解释困难,但它似乎呼吸技巧的活跃周期和振荡PEP设备一起使用时同样有效的场效应晶体管和体位引流。唯一的例外一般发现香港学习,247年使用稍微不同的治疗方案。
场效应晶体管可以使用所有上述气道间隙技术和呼吸技巧的活跃周期不可分割的一部分。加上有些混乱,一些早期的场效应晶体管的研究可能呼吸技巧的活跃周期,因为治疗评估包括深呼吸。169年235年场效应晶体管,尽管产生一个显著的低呼气流量,被发现那么有效咳嗽的间隙吸入,从内部沉积radioaerosol和中间区域的肺。248年较早的研究中,235年再次混合人口(n = 10),发现场效应晶体管产生明显比直接咳嗽痰。然而,痰液产量获得的场效应晶体管,与体位引流结合使用时,明显大于单场效应晶体管。
从所有这些研究推断,将场效应晶体管和体位引流在大多数non-CF-related支气管扩张患者的方案似乎增加疗效。
证据级别1 +
建议
包含所有气道间隙的体位应考虑排水技术。(B)级
迫使过期的夹杂物技术应考虑为所有气道间隙技术。(B)级
研究建议
还需要进一步的研究来调查的相对有效性不同气道间隙技术non-cystic fibrosis-related支气管扩张。
附庸气道间隙
有很多兼职教授,可以用来加强气道间隙技术的有效性。
加湿
加湿可以作为辅助气道间隙。人们认为加湿增强纤毛功能和增加咳嗽机制的效率。249年一项小型研究(n = 7)显示,30分钟的冷水,喷气nebulising湿润之前通过面罩理疗(体位引流和场效应晶体管)显著增加痰产量和radioaerosol间隙,与之相比,non-CF-related理疗,支气管扩张。249年
证据级别1 +
建议
考虑nebulised无菌水吸入治疗之前加强痰间隙(B级)
Nebulisedβ2受体激动剂
在两个四通随机交叉试验(17年除外),使用5毫克nebulised特布他林立即之前理疗(场效应晶体管加上体位引流,230年或呼吸技巧的活动周期加上修改后的体位引流210年)取得了更多的痰210年230年从肺和放射性标记气溶胶增加间隙230年相比之下,理疗。Nebulised特布他林产量可提高痰直接水合作用的结果和/或β2肾上腺素的刺激。210年此外,随后bronchodilation可能会加强气道间隙通过增加呼气流速和/或改善区域通风。210年
证据级别1 +
建议
考虑nebulisedβ2受体激动剂治疗之前提高痰间隙。(B)级
Nebulised食盐水
钠和氯化物浓度non-CF-related支气管扩张痰是低于血浆中发现,如果痰的盐水浓度降低,粘度和弹性增加,这将影响纤毛可移植性。250年一般Nebulised高渗盐水(7%)被认为通过增加痰盐度工作,从而改变其流变学,由纤毛清除更容易。224年2005年,Kellett等210年随机临床稳定的学科痰收益率较低(< 10 g每天痰)四个单一治疗的呼吸技巧的活跃周期(在修改后的体位引流的位置),如下:孤独,或之前(1)nebulised特布他林;(2)nebulised特布他林和nebulised生理盐水(0.9%);或(3)nebulised特布他林和nebulised高渗盐水(7%)。痰液产量、粘度和易用性痰咳痰都提高了nebulised治疗,以升序排序。
这项研究包括食盐水挑战测试清单上的每一个项目,因为它已经发现减少FEV1在哮喘患者251年和CF,252年和测试剂被认为是必要的。234年所有的受试者显示支气管狭窄的证据,虽然应该注意,主题与过敏性支气管肺的曲霉病和囊性纤维化表型被排除在研究之外210年和所有科目收到nebulised特布他林前nebulised食盐水剂量。预处理与支气管扩张剂可能对于那些支气管hyper-reactivity尤其必要。253年
证据级别1 +
建议
考虑nebulised食盐水气管前间隙增加痰产量,减少痰液粘度和改善易于咳痰。(B)级
当第一次接种,FEV1或呼气流速峰值应该测量之前和之后nebulised食盐水来评估可能的支气管收缩。(D)级
预处理与支气管扩张剂,尤其是对于那些支气管hyper-reactivity。(D)级
研究建议
研究需要确定食盐水的长期影响。
研究需要确定有效性的病人每天生产> 10 g痰。
Nebulised生理盐水
在力的研究等上面所描述的那样,210年呼吸技术的活动周期(在修改后的体位引流的位置),之前nebulised特布他林和nebulised生理盐水(0.9%),导致痰明显更大的重量和降低痰液粘度大于呼吸技巧的活动周期(在修改后的体位引流的位置),单独或之前nebulised特布他林。然而,改善小于当呼吸技巧的活动周期(在修改后的体位引流的位置)之前是nebulised特布他林和nebulised高渗盐水(7%)。小(n = 8),同期(1988)的研究230年还发现添加nebulised生理盐水立即之前理疗(场效应晶体管和体位引流)产生痰液明显多于理疗。
证据级别1 +
建议
考虑nebulised生理盐水气管前间隙增加痰产量,减少痰液粘度和改善缓解咳痰的食盐水不合适或可用。(B)级
非侵入式通风和间歇正压呼吸
没有发表的证据可供使用和合或IPPB与理疗协会non-CF-related支气管扩张的人口,但在其他条件和专家意见支持临床试验在这种情况下使用它。
箴,包括IPPB,提供正压在灵感,增加潮汐卷76年- - - - - -79年86年- - - - - -89年和减少呼吸的工作85年在慢性阻塞性肺病患者,如果机器正确设置。假定这援助灵感增强深呼吸的影响气道间隙技术的一部分,并允许疲劳患者更好的容忍和开展气道间隙,否则可能过于劳累。
CF的人口,你们已被证明是有用的作为一个兼职气道间隙技术,203年204年因为它可以减少疲劳和呼吸困难204年治疗期间。MIP、氧饱和度和小气道功能维护,204年和呼吸速率较低,治疗期间与和合。此外,病人增加了议员,并报告容易痰间隙和偏爱使用它。203年和合允许先进的疾病患者忍受更长时间的物理治疗和采取体位引流的位置,否则让他们也上气不接下气。19
它有理由推断这些发现non-CF-related支气管扩张的人口。
证据级别4
建议
考虑非侵入式通风或间歇正压呼吸增加潮汐体积和减少病人的呼吸变得疲惫和气道间隙困难。(D)级
盆底肌肉训练
尿失禁的程度已被证明是更大的慢性咳嗽患者因慢性阻塞性肺病和CF,与正常人群相比,应力性尿失禁。102年应力性尿失禁患病率增加的证据,与普通人群相比,还存在只对CF患者。103年- - - - - -106年
认为影响的主要因素,慢性咳嗽,存在于那些non-CF-related支气管扩张除了一般人群常见的风险因素,例如怀孕后。症状是低报,主题不太可能寻求帮助的问题。尿失禁的存在可能会影响个人的能力或意愿来执行特定的活动,比如一些练习,或气道间隙和肺功能演习,特别是在急性加重肺部感染。
虽然没有任何证据表明在这人群,干预专家自制理疗师在慢性阻塞性肺病和CF产生正面的影响。107年之前自愿盆底肌肉的收缩和在咳嗽或发怒,称为“诀窍”,已被成功地用于减少与压力相关的漏尿的普通人群。108年它有理由推断这些发现non-CF-related支气管扩张的人口。
证据级别4
建议
病人应该询问他们自制的地位。(D)级
所有的慢性咳嗽患者,不论其自制的地位,应该教育迫使到期之前合同盆底的肌肉和咳嗽(“诀窍”)。(D)级
如果确定泄漏的问题,患者应该被称为一个理疗师专门从事自制。(D)级
补充疗法
讨论这些技术的使用请参见附录1。
第五节限制性肺条件
介绍
本节讨论常见的限制性肺条件,如肺炎和肺纤维化,包括结核病。这些条件的特点是减少肺容积(残余容积(RV)、肺活量(TLC)和功能余气量(FRC)),可以是内在(肺实质疾病)或外在(extraparenchymal疾病)。虽然有其他条件在这个类别中,没有证据能找到有关物理疗法的技术。限制性疾病引起的胸壁和神经肌肉条件都包含在第六节在这条指导原则。
干咳,进行性呼吸困难和损失的运动宽容和函数经常发生症状限制性肺条件可能适合理疗。优化的氧气疗法,适当的非侵入性的通气支持,呼吸困难,管理功能活动的锻炼,建议和最大化方面的保健,理疗师提供。在慢性设置,只有肺康复的影响,研究了患者的肺纤维化。急性设置,缺乏研究已开展只有简单的社区获得性肺炎患者。
肺纤维化
肺康复
公关的基本原理仍然是相同的non-COPD对于慢性阻塞性肺病,虽然没有具体的证据发表公关限制性肺病患者的有效性。在可用的一些研究中,然而,结果non-COPD病人一样好254年- - - - - -256年或更好的257年258年而不是慢性阻塞性肺病。在一个小型研究肺间质纤维化患者展示统计从公关和临床上重要的好处,超过那些在慢性阻塞性肺病,258年作者假定大改进的限制性肺病组可能归因于公关发生在病程早期。所有当前指导建议包括non-COPD病人在公关和教育课程的内容应进行相应的调整。1446
证据级别2 + +
建议
所有患者慢性限制条件,如肺纤维化,应该考虑肺康复。(B)级
良好的实践点
限制性肺疾病患者应该尽早肺康复的疾病过程。
教育课程的内容应进行相应的调整。
研究建议
研究需要理疗的战略管理的影响这个病人组呼吸困难和咳嗽。
急性肺炎
动员在住院期间
在458年的一个大型研究社区获得性肺炎患者,259年住院的长度,胸部x光线变化和死亡率之间的比较对照组(常规治疗)和早期动员组。这包括从床上坐了至少20分钟的第一个24小时内住院,在随后的日子增加流动性。显著减少住院时间被发现早期动员组较常规治疗组。
证据级别1 +
建议
医疗条件允许,有简单的社区获得性肺炎的住院患者应该从床上坐了至少20分钟内第一个24小时,增加流动性每次住院的日子。(B)级
气道间隙技术
在这个客户群体,只有传统的技术来促进清除气道分泌物(呼吸练习体位引流,冲击和振动)研究了。应该注意的是,这些研究进行了简单的肺炎患者,不包括现有的COPD患者或其他慢性呼吸道疾病。此外,今天练习很少包括正式气道间隙技术肺炎,除非有大量的痰咳出痰生产或困难,与当前强调动员和恢复功能,纠正呼吸或通气失败。
患者主要肺炎(n = 171)是随机的260年接受每日气道间隙技术(包括体位引流,外部帮助呼吸,冲击和振动15 - 20分钟)或建议需要吐痰和深呼吸。的长度没有明显差异,愈合时间和FEV1。然而,在热的持续时间显著增加患者接受第一个方案。进一步分析显示显著的停留时间和发烧的病人在47岁,在吸烟的人,或者那些主要是间质,而不是肺泡浸润。他们所做的口头建议患者注意,可能有好处的重要性积极咳痰。
Tydeman261年相比没有理疗每天理疗组成的练习和呼吸控制和局部扩张,那里有痰,姿势排水、冲击、振动和胸扩张运动。两组之间没有显著差异FVC、滞留时间、痰重量,抗生素治疗的持续时间和视觉模拟评分福祉和呼吸困难。
证据级别1 +
建议
肺炎患者承认主要简单不应该与传统气道间隙技术常规治疗。(B)级
良好的实践点
病人应该被提供的建议关于如果痰咳痰。
考虑气道间隙技术如果病人咳痰或痰和困难时肺预先存在的条件。
积极的呼气压力
虽然没有研究PEP的更一般的形式,一个大北欧审判262年用“吹瓶”,一个简单形式的PEP(泡沫PEP;看到术语表、附录A)。没有肺炎并发症的病人被随机分为三组。所有组收到早期动员和“咳嗽气喘如牛”指令,控制治疗(A组),B组也被要求坐起来,深呼吸20次每小时。C组有泡沫PEP除了吹,针对“平静”速度,每小时20倍连续10个小时每一天。虽然没有差异,c反应蛋白(CRP)、红细胞沉降率(ESR), FEV1、最大呼气流量(PEF)或肺活量(VC)、长度有显著减少待C组(吹瓶)与(控制)相比,减少的趋势不是发烧。
证据级别1 +
建议
简单的社区获得性肺炎患者住院,定期使用积极的呼气压力应考虑。(B)级
持续气道正压
CPAP弥漫性肺炎患者可以提高氧化仍hypoxaemic尽管最大医疗,263年264年,减少患者的呼吸速率和呼吸困难卡氏肺孢子虫肺炎。264年当前BTS指导76年建议使用CPAP改善弥漫性肺炎患者的氧合。
证据级别2 +
建议
持续气道正压应考虑肺炎和I型呼吸衰竭患者保持hypoxaemic尽管最佳药物治疗和氧气。(C级)
非侵入式通风
在社区获得性肺炎患者,和合已经证明降低呼吸速率,气管插管率和平均时间重症监护室(ICU)保持显著,和一小群潜在的慢性阻塞性肺病的患者,在两个月的生产增加生存。265年当前BTS指导76年建议使用和合作为替代气管插管患者的肺炎成为hypercapnic。
证据级别2 +
建议
非侵入式通风可以考虑选择社区获得性肺炎和II型呼吸衰竭患者,特别是那些有潜在慢性阻塞性肺病。(C级)
应该注意,谨慎建议患者急性肺炎和低氧血耐高流量氧气需要插管,试验和合或CPAP应该只发生在二胺和ITU设置。76年
良好的实践点
物理治疗师参与的非侵入式通风需要确保他们的实践仍然符合当前的指导。
人员参与交付和护理的患者使用非侵入式通风应充分训练的原则,评估和非侵入式通风的影响。
患者持续气道正压或非侵入式通风应该仔细监控恶化和适当的行动的迹象。
间歇正压呼吸
IPPB是一种常用的物理治疗技术(一种非侵入式正压通风与积分nebuliser)已证明增加潮汐卷,86年- - - - - -89年减少工作的呼吸是否正确设置机器85年和改善肺泡通气86年在慢性阻塞性肺病患者。使用IPPB调查在简单的肺炎266年(每4小时在第一个24小时,使用1 - 5滴肾上腺素在nebuliser 5毫升的水室),结合胸部物理治疗(体位引流、冲击、振动、深呼吸和咳嗽)。没有显著差异之间的解析率治疗组和控制,接受抗生素,氧气疗法和加湿,由医生自发深深的呼吸和咳嗽。这项研究并不能反映实践的治疗手臂在英国。
证据级别1 +
建议
肺炎患者承认主要简单不应该接受传统的气道间隙技术和间歇正压呼吸相结合。(B)级
研究建议
进一步的研究需要在物理治疗肺炎患者的影响。
补充疗法
大多数物理治疗师不会使用或考虑补充疗法患者在这一节中描述的急性病。然而,对于慢性疾病患者一些疗法可能值得考虑。补充治疗技术的讨论,请参见Web附录1。
第六节神经肌肉疾病和胸壁的肌肉骨骼疾病
第六节胸壁疾病
介绍
胸壁畸形可能出现在儿童特发性原因或被收购,由于疾病,如postpoliomyelitis强直性脊柱炎或胸廓成形术后结核病。最常见的畸形,产生明显的模式在肺量测定法是脊柱侧弯和脊柱后侧凸。轻度脊柱侧凸,以柯布角< 25°,不损害呼吸功能或极限运动耐量。脊柱侧凸患者在中间范围(25 - 60°)之间的科布角有轻度肺容量减少和降低运动能力,这可能是由于退化而不是真正的通气的限制。267年这可能是由于缺乏愿意参加有氧活动,可能因害怕受伤或尴尬与身体形象联系在一起,主要是青春期的一个问题。267年
患有严重的胸壁畸形,如脊柱后侧凸和Cobb角> 60 - 70°的风险增加发展中呼吸衰竭和肺动脉高压,267年268年和肺心病Cobb角超过100°。267年这是由于主要所强加的限制缺陷减少胸廓和肺合规。269年因此任何试图提高潮汐卷(VT)与氧气呼吸的成本更大。严重胸壁畸形也可以引起呼吸道肌肉活动,改变肌肉可能不是工作在最优长度/张力比、降低其作用产生能力。合成减少吸气量(IC)导致显著的呼吸限制在进行运动时,可导致血氧饱和度下降。270年这类患者运动能力受损,可能被禁用了呼吸困难。一项研究271年报告手术矫正的好处和意义的改善呼吸道肌肉功能。
肺康复
non-COPD公关的基本原理仍然是相同的对于慢性阻塞性肺病,虽然有很少发表的证据的有效性公关限制性胸壁疾病患者。在可用的一些研究中,然而,结果non-COPD病人一样好254年- - - - - -256年或更好的257年258年比慢性阻塞性肺病,包括患者胸壁疾病后post-TB胸廓成形术,255年或脊柱侧弯和脊柱后侧凸由于各种条件。258年一项研究比较了9周的公关计划的有效性在一群post-TB胸廓成形术的病人,FEV1移植物组慢性阻塞性肺病患者。255年类似的重大改进出现在两组患者6随钻测量活动分数、呼吸困难和MRC评分。所有当前指导建议包括non-COPD病人在公关和教育课程的内容应进行相应的调整。144647
证据级别2 + +
建议
提供患者胸壁限制post-tuberculosis肺康复。(B)级
提供患者胸壁畸形的其他原因与运动能力降低和/或呼吸困难在努力肺康复。(C级)
良好的实践点
肺康复疗程患者胸壁限制应该包括相关的教育课程。
流动的氧气
在一个研究12稳定严重患者中度脊柱后侧凸270年在运动中血氧饱和度下降显著纠正的动态氧气。此外,呼吸困难和恢复时间基线饱和度明显改善。
证据级别4
建议
评估患者中度到重度脊柱后侧凸稀释在练习走动的氧气。(D)级
研究建议
进一步研究动态的使用氧气应该在此客户端组进行。
呼吸练习和呼吸的肌肉训练。
两个案例研究的正式呼吸肌肉训练269年与电阻进行宽容。在一个主题,这训练被用来促进断奶从通气的援助。,呼吸肌肉力量的增加了,主观改善运动耐量。
手术后的纠正脊柱后侧凸的插入哈林顿杆,271年更大的进步在VC组中获得(12%)执行日常深呼吸,都有和没有阻力,与对照组(3.4%)相比,接受没有呼吸练习。吸气阻力是由应用程序的外部阻力,手动或胸带。呼气阻力是由气球吹,有效激励的一种形式。六个月的随访表明略有缩小组之间的差别。然而,这项研究包括一个混合的成年人和儿童,很难得出结论。
证据级别3
建议
考虑在脊柱后侧凸患者呼吸道肌肉训练。(D)级
研究建议
进一步研究呼吸练习和他们的使用效果应该在这个客户群体。
进一步研究使用抵制吸气和呼气呼吸练习(包括正规的呼吸肌肉训练)应该在这个客户群体。
进一步研究使用的抵制和没有遭到反抗的吸气和呼气,呼吸练习应该在这个客户群体进行择期手术矫正脊柱后侧凸的哈林顿杆。
胸迁移练习
一项研究268年检查胸的效果迁移练习VC和胸部扩张大量混合人口群体与特发性脊柱侧凸(n = 271成年人)。练习进行强化,但只有确认为Schroth方法和描述。VC改善这些人的科布> 25°角,意味着15%在18 - 24岁的人群中,14%在这些> 24岁;在所有组胸部扩张增加了20%。没有足够的证据来支持或反驳的使用胸机动演习在这个病人组。
证据级别2−
研究建议
进一步研究使用胸迁移运动及其对肺活量的影响,肺活量和临床结果应该在这个病人组进行。
第六节脊髓损伤
介绍
上脊髓损伤导致瘫痪的肌肉神经部分损伤及以下的水平,大大影响呼吸的机制。完整的脊髓病变影响吸气和呼气肌肉,与呼吸障碍的程度与病变的水平有关。下面疼痛,横膈膜功能保持不变,但损失其他呼吸道肌肉会导致异常的呼吸量和流动。272年VC减少大约50%273年和TLC大约70%273年274年预计正常的价值观。在呼气储备减少体积(ERV)和肺合规,而房车增加。275年276年
腹部肌肉发挥重要作用在正常呼吸,以及吹嘘和咳嗽。277年正常腹部肌肉张力增加腹腔压力,帮助提升隔膜最优机械利益寻求灵感。278年腹部肌肉的收缩导致腹腔压力增加,因此胸腔的压力,以减少肺容积和协助过期。这些肌肉的瘫痪意味着腹部矛盾的是在呼气演习和移动,加上其他呼气肌肉的麻痹,这大大削弱了能够生成迫使过期,清除支气管分泌物所必需的。279年胸大肌收缩的锁骨部分也是一个参与活动期满上胸腔深处,完整的患者病变C5和C8之间。
脊髓病变越高,还原MIP和议员越大,测量在嘴里。280年普通的咳嗽(峰值咳嗽流>以开放的声门360 l / min)需要灵感TLC的85 - 90%,其次是声门的闭包生成足够的胸内的压力。281年当峰咳嗽流低于160升/分钟,282年航空公司不能有效地清除分泌物积累。283年在完成以上病变T6,自主神经系统,导致支气管分泌过多;这进一步加剧了这个问题。284年
这种严格的模式,结合呼吸负荷增加,由于减少合规的胸壁和增加腹部合规,导致增加呼吸的工作。一起呼吸肌肉无力,这有助于发展吸气肌肉疲劳。这有可能导致慢性呼吸衰竭,依赖的水平和完整性上脊髓损伤。285年此外,降低集成电路,结合效率低下的分泌间隙,导致肺换气不足和痰液潴留,导致microatelectasis,甚至重大节段或叶的崩溃。这可以增加对感染的易感性286年并可能导致缺氧由于ventilation-perfusion失配。更为复杂的因素源于机械通风和静止的执行。呼吸系统并发症因此产生的一些主要原因发病率和死亡率的主要原因上脊髓损伤患者。死亡率增加了30%在四肢发展肺不张或肺炎。287年临床实践指南288年建议监测以下指标肺不张或感染的发展:
不断上升的温度
呼吸速率的变化
呼吸急促
提高脉冲重复频率
增加焦虑
增加体积和坚韧的分泌物
吸频率
减少肺活量
呼气流速峰值下降,特别是在咳嗽。
证据级别1 + +
建议
监测脊髓损伤患者的症状和体征呼吸问题和采取适当的行动如果异常或发生变化。(甲级)
值得牢记的是,病人可能没有意识到恶化的呼吸状态,不得显示典型的临床症状。此外,睡眠呼吸障碍被认为是一个混杂的问题,特别是对于那些颈脊髓损伤与合成复杂的睡眠呼吸暂停。肠功能障碍也可能导致呼吸功能的进一步妥协,应该考虑和适当的调查。
在管理上脊髓损伤,因此,主要目标是减少可预防呼吸道并发症,保持关节的灵活性和软组织的长度。
罗斯等289年强调风险监测的重要性作为一个全球的整体通气状况上脊髓损伤,因为它和所有其他相关肺功能测试,使通气能力恶化的早期识别。建议关注的原因是,当风投落在1升,可能设置路标需要通气支持。
证据级别4
建议
测量病人肺活量经常上脊髓损伤和采取适当的行动如果下降。(D)级
提醒医护人员如果肺活量下降到1升或更少。(D)级
良好的实践点
考虑使用一个激励肺活量计监测肺活量在家里。
体定位
物理治疗师使用定位影响通风和灌注,肺容量、排水的分泌物和呼吸肌肉的性能和效率。矛盾的是,在四肢瘫痪,由于腹部肌肉张力和一个完整的隔膜,隔膜的偏移是增强在仰卧位,从而增加风险。290年291年然而,如果一个患者用不正确的位置导致呼吸道肌肉上的负载增加,需氧量可能增加。
反向Trendelenberg(见术语表、附录A)和容易定位在实践中用于改善氧化和膈远足。阿里和齐292年发现肺部的最优位置上脊髓损伤患者仰卧位或平视30°。
证据级别2 + +
建议
考虑到仰卧位最大化至关重要的能力。(B)级
评估平视30°位置改善肺功能。(C级)
急性四肢瘫痪患者可能出现弛缓性麻痹的胸壁,离开隔膜只有肌肉的呼吸,胸膜腔内压力梯度,创建一个优先通风肺基地。293年然而,灌注仍然依赖于重力;因此,当一个人急性四肢瘫痪是放置在一个头位置(例如,分泌间隙),急性低氧血可能是创建ventilation-perfusion不匹配的结果。作者293年损伤患者的注意,更重要的还不到1年时间,它会很容易被补充氧气。他们进一步表明,这位置改善低氧血的发展随着时间的推移可能是由于痉挛状态或一定程度的复苏,几个月postinjury胸部的肌肉。这个返回的一些肌肉可以帮助恢复通风上肺区域278年并可能有助于改善咳嗽和分泌间隙。
证据级别2 +
建议
头的位置应该只用于有显而易见的需要,只有极端谨慎。(D)级
任何病人,特别是那些早期脊髓损伤,应仔细监控低氧血头位置的迹象。(D)级
并发症,禁忌症和预防头倾斜位置考虑在内。(D)级
良好的实践点
脊髓损伤患者休息低氧血应补充氧气如果放在头的位置。
病人舒适度和偏好应该考虑与任何位置。
腹部粘合剂的影响,如果使用,应该考虑。
腹部捆扎/腹部绑定
腹部绑定腰带或肩带肋弓下缘之间的定位和骨盆限制腹部扩张。这样可以减少压力损耗和允许更高的生成胸廓内的压力。276年它们通常由聚丙烯45%,30%弹力织物,25%棉,通常是20厘米宽,可用在三个长度,调整胶钩和环系带。这个设计可以避免干扰胸腔的扩张。
使用腹部绑定四肢瘫痪患者的腹部肌肉被报道提高VC,276年294年FVC,议员275年和集成电路。295年两项研究发现FVC275年或风投295年保持更大的在懒散的坐着,有或没有绑定。尽管这一发现,受试者报告倾向于使用粘合剂的坐姿。275年此外,改善咳嗽效果和易于呼吸报告增加了病人275年当使用粘结剂时,没有不适或麻烦的副作用的报道。尽管疲软的方法,这些研究把重量借给使用腹部的惯例在脊髓损伤中心绑定。
在无弹性的影响研究粘结剂在呼吸练习呼吸模式,296年意外的发现这个研究表明房车,FRC VC和TLC减少,增加粘结剂原位。作者建议,减少TLC发生减少,因为房车不是VC的增加抵消了。因此他们建议,患者应该评估案例的基础上,以确保增加VC可以充分弥补减少TLC, FRC使用无弹性粘结剂和房车。
证据级别4
建议
评估直坐的腹带的影响,改善肺活量或者呼吸肌肉功能是必需的。(D)级
应密切监测患者使用无弹性绑定。(D)级
使用腹部粘合剂时,个别病人应该确定的最优位置。(D)级
研究建议
进一步的研究应该进行腹部粘结剂的使用。
咳嗽和气道分泌物管理
以开放的声门咳嗽和强迫过期(发怒)被认为是最重要的清除气道分泌物的机制。执行发怒和咳嗽时降低肺容积,动态气道压缩产生增加流速通过外围航空公司,协助运输中央气道分泌物更多。283年虽然呼气肌肉功能是完全迷失在颈上(C1-4)脊髓损伤患者,那些横断C5和C8之间保留胸大肌锁骨部分的一些功能。276年283年胸大肌的收缩上胸腔产生压缩,从而产生更高的胸内的压力创建动态航空压缩在较大的航空公司。这产生更高的气流速度,增加ERV和减少房车。283年胸大肌锁骨部分的特定力量训练可以在这些患者进行(见呼吸肌肉训练在这一节中)。
自发咳嗽努力的改善功效可能经历了采用前倾位置就座时,从而提高腹腔压力和增强呼气流量,使用“连接”一只手臂在轮椅的后面,使一些杠杆和固定的位置。
良好的实践点
试着向前倾斜的位置提高自发咳嗽的有效性。
尝试“挂钩”一只胳膊在轮椅的后面增加了稳定性和利用在自发的咳嗽。
手动辅助咳嗽
即使患者能够清晰的分泌物独立大航空公司,援助可能是必要的生产速度的增加呼气流量足以动员分泌物规模较小的航空公司。协助咳嗽通常是指手动或机械最大的吹气技术策略相结合,与手动和/或机械辅助咳嗽。然而,这些策略在此客户端组的证据被发现只有手动辅助咳嗽和机械in-exsufflation。在其他技术的进一步信息,请参阅第6节c(神经肌肉疾病)。
手动辅助咳嗽显著增加峰值咳嗽流297年298年由定时推力从助理在呼气周期。手放置的位置可以在腹部(Heimlich-style推力),前胸壁或costophrenic角度(胸压缩)。299年300年进一步的描述这些技术可以在Massery找到。301年在一项研究中手动辅助脊髓损伤患者的咳嗽,298年类型的推力和身体位置,仰卧位或直立坐着,比较。最大的影响是在坐姿和Heimlich-style(腹部推力)的位置。
证据级别3
建议
尝试手动辅助咳嗽患者无效的咳嗽。(D)级
坐的位置应该考虑最初正直的人。(D)级
腹部推力(Heimlich-style操纵)最初应该考虑。(D)级
良好的实践点
替代身体位置和手臂应该如果这些不能产生有效的结果。
机械insufflation-exsufflation
机械in-exsufflation提供交替正面和负面压力提供一个更大的VT与过期和援助,改善粘液间隙的有效性。302年303年它可以通过一个应用oral-nasal接口或一个气管或气管切开插管。手动机械in-exsufflation通常伴随着协助咳嗽。
+ 60厘米H之间压力的循环2O和−60厘米H2O滴定,以满足个人,但应该开始低,逐渐增加。没有任何严重的副作用的报道,尽管巴赫281年建议谨慎在上层急性脊髓损伤患者可能易受心动过缓。此外,脊髓损伤患者可能有低静息血压和晕厥。高压力,因此,不应使用没有非常好的理由。
证据级别3
建议
机械insufflation-exsufflation应该考虑患者脊髓损伤,如果简单的技术未能产生足够的影响。(D)级
机械单独insufflation-exsufflation咳嗽效果仍不够,把它与手动辅助咳嗽。(D)级
良好的实践点
应该谨慎的观察到急性上脊髓损伤患者可能易受心动过缓或心血管不稳定。
机械insufflation-exsufflation压力应该设置为获得最佳气道间隙效应的一个个体,但避免使用高压力。
治疗结束会话的吹气减少气道关闭。
功能性电刺激
功能性电刺激腹部肌肉明显改善FEV1,FVC和PEF,304年305年和已被证明是明显比呼吸道肌肉训练改善FVC和FEV1,304年用更大的值比坐在在仰卧的生产。林德306年使用功能性电刺激脊髓损伤患者的腹部肌肉,发现增加议员与手动辅助咳嗽,而自发的咳嗽。脊髓损伤患者的一个随机对照试验研究的影响4周的功能性电刺激的锁骨部分胸大肌和腹部肌肉。307年患者在积极治疗组在病人有显著改善,FEV1、FVC、议员和MIP,随访期间遭受更少的肺部并发症。
没有共识的最佳电极放置或频率,尽管50赫兹和250 - 300年μs是常用的。304年- - - - - -306年308年
证据级别2 +
建议
考虑电刺激腹部肌肉的可能提高肺容积和咳嗽的方法的有效性。(C级)
研究建议
进一步的研究需要的临床疗效功能电刺激和最佳电极位置和电频率。
一般的运动
308名患者的调查发现轮椅运动员明显不如名同行喘不过气来,没有可识别的呼吸肌肉性能或改善肺功能,309年暗示呼吸困难和运动耐量改善那些积极参与锻炼,虽然通过什么机制尚不清楚。
证据级别2 +
建议
积极的锻炼应该鼓励病人轮椅作为脊髓损伤的结果。(D)级
呼吸exercises-resisted和没
患者进行深呼吸,有或没有阻力与吸气阻力(PEP孤独和PEP),显著增加TLC, VC和房车,但不是FRC,与对照组相比。310年有趣的是,吸气和呼气流量,肺泡通气量、呼吸速率和VT被发现是没有抵抗组最高的深呼吸。
证据级别2 +
建议
深呼吸应该鼓励在脊髓损伤患者。(D)级
研究建议
进一步研究需要比较的影响性质和深呼吸和抵制脊髓损伤患者的呼吸练习。
呼吸肌肉训练
1999年回顾的呼吸肌肉训练311年得出结论,吸气或呼气肌肉训练和肌电生物反馈积极的影响呼吸功能和呼吸肌肉耐力,但自然痊愈的可能性,或培训效果由于测量过程,负责更改观察不能排除。作者311年指出,呼吸肌肉训练两个小研究允许病人忍受35分钟通风筒,额外的好处的改善的生活质量和生存的潜力从通风意外断开连接。2005年审查得出结论,历史和康复现状并不一致承认,可能被认为是一个混杂因素。312年
2006年的一项系统回顾285年得出结论,虽然往往是改善呼气肌肉力量和耐力,以及VC和房车,缺乏足够的数据来做出强有力的结论的重要性这些改善临床结果。
证据级别1 +
研究建议
进一步的研究需要建立吸气肌训练的临床效益上脊髓损伤患者。
尽管缺乏实质性的临床效果的证据,有许多研究发现,一种或两种呼吸肌肉的力量和耐力和/或可改善肺功能上脊髓损伤患者IMT,不论时间受伤后从年postinjury只有几个星期。287年303年- - - - - -305年312年- - - - - -320年之间的正相关是观察协议坚持和改善MIP的程度。315年此外,坚持训练,也积极与他人照顾的程度。315年321年
一个小的队列研究316年演示了MIP的增加和更少的睡眠呼吸障碍后IMT。MIP和议员电阻IMT后显著增加,315年319年横隔膜一样的耐力。280年IMT后呼气肌肉力量并没有改变。322年
一个案例研究321年PEP和IMT结合产生的改善呼吸道肌肉力量(包括吸气和呼气),FVC和FEV1。除了有一个减少的频率呼吸加重,要求吸和需要补充氧气。目前尚不清楚,因为并行使用的技术,技术或组合是否影响负责。
在一个小RCT上脊髓损伤患者、317年测试和演示的对照组改善VT从基线、MIP和持续的吸气压力,但组间差异不显著。作者317年得出结论,这是补偿策略和学习影响呼吸呼吸在电阻负载,而不是IMT本身,可能有更大的影响肺容积和呼吸道肌肉力量,导致较慢的更深层次的呼吸在潮汐呼吸。
进步的加载和训练的辅助呼吸的肌肉,使用呼吸道肌肉训练318年或者一个测力计arm-cranked周期,313年显著提高VC,议员,318年FVC和最大呼吸量,313年房车的改进的一种趋势。320年此外,呼吸肌肉耐力提高使用arm-cranked测力计在胸脊髓损伤患者,类似于基线值水平的健康对照组。313年此外,一些研究报告主观改善呼吸困难和一般疲劳的感觉。315年319年然而,在一项研究中,尽管改善病人的11%,从371年到412升/分钟,吸气和呼气肌肉训练使用口罩后,314年没有明显改善FVC、FRC房车,薄层色谱或FEV1。
腹部权重演习和呼吸肌肉训练改善肺功能,特别是风险投资,在postlesion复苏的早期阶段,评估使用肌电图。287年这两种方法都有轻微影响膈或附属肌肉力量,分别,但尚不具备统计学意义,或许是由于低功率(n = 11)。本研究患者排除汽车返回或腹部肌肉活动可能发生但承认自然痊愈。
证据级别2 +
建议
吸气肌训练可能会考虑上脊髓损伤患者改善呼吸道肌肉力量。(C级)
吸气肌训练可能会考虑上脊髓损伤患者提高肺活量和残余体积。(C级)
训练的辅助呼吸的肌肉应该考虑逐步加载。(D)级
研究建议
进一步研究中需要使用的呼吸肌肉训练对脊髓损伤患者建立最优类型、频率和持续时间。
力量训练对胸大肌锁骨部分
胸大肌的锁骨部分起到了很重要的作用在活动上胸腔的过期。320年这块肌肉的具体培训计划后,显著改善其强度和增加ERV被确认,这是保存10周后停止进一步的培训计划。320年作者得出的结论是,这可能是由于这一事实参与者积极性高,可能继续锻炼,有实力保存结果更经常使用的肌肉活动的日常生活。他们推测,这些改进在呼气肌肉力量可能会改善咳嗽低肺容积和随后的间隙的外围支气管分泌物。320年然而,没有足够的证据来支持或反驳使用特定训练的锁骨部分胸大肌肌肉。
证据级别2−
研究建议
进一步研究中需要使用的特定培训的锁骨部分胸大肌肌脊髓损伤患者。
第六节c神经肌肉疾病
介绍
神经肌肉疾病涵盖了广泛的疾病产生进步的肌肉无力。323年这一类常见疾病包括运动神经元病(MND),(在美国被称为肌萎缩性脊髓侧索硬化症),多发性硬化症(MS)、脊髓性肌萎缩(SMA),先天性肌病,postpoliomyelitis和肌肉营养不良,其中最常见的是杜氏肌肉营养不良症(DMD)。他们在发病的年龄不同,发展和模式所涉及的肌肉。324年
神经肌肉疾病患者可能降低风险投资由于吸气肌肉力量,减少肺单位和microatelectasis合成underventilation。318年325年失去呼吸肌肉力量的结合,无效的咳嗽和通风的减少而导致肺炎、肺不张,呼吸功能不全和失败。324年326年327年此外,未拉伸胸壁肌肉缩短和强化由于疾病的病理过程和无法通过全面工作。325年这类病人会经常咳嗽流峰值不足由于疲软的吸气和呼气肌肉。
良好的实践点
监控肺活量神经肌肉疾病患者指导治疗干预措施。
肺活量下降< 50%时采取适当的行动以减少呼吸衰竭和咳嗽损伤的风险。
风险与氧气疗法
患者膈肌功能障碍已被证明会发生严重的血碳酸过多症,以应对低流量(FiO高2)氧疗法由于增加ventilation-perfusion失配而无法增加VT。328年然而,这种趋势与和合管理的减毒。328年当前BTS指导警告危险的神经肌肉疾病患者在使用低流量氧气。92年
证据级别1 + +
建议
低流量(FiO)2)应避免氧疗法或谨慎使用由于二氧化碳潴留患者的神经肌肉疾病的风险。(甲级)
考虑非侵入式通风作为一个初始干预患者,或发展的风险,血碳酸过多症。(D)级
良好的实践点
监测血氧饱和度在神经肌肉疾病患者指导治疗干预措施。
重复血气分析,或end-tidal有限公司2监控如果可用,应该执行30分钟postadministration新管理的低流量氧气治疗高危患者组。
定期评估肺换气不足的迹象在这个病人组(见附录B)。
非侵入性的通风必须符合当前的指导。
人员参与交付和护理的患者使用非侵入式通风应充分训练的原则,评估和非侵入式通风的影响。
咳嗽和气道分泌管理
一个完整的咳嗽机制是重要的清除气道碎片。329年神经肌肉疾病患者可能有受损的咳嗽和降低峰值咳嗽流由于吸气,呼气和/或延髓的肌肉无力。326年330年- - - - - -339年随之而来的峰值减少咳嗽流导致无效的气道间隙可以加快发展呼吸衰竭和死亡。330年331年334年338年为执行峰咳嗽流的描述,请参阅附录C。
证据级别2 +
建议
咳嗽流峰值应该定期测量患者的神经肌肉疾病。(D)级
巴赫和Saporito329年在49个病人进行了混合人口研究发现,那些咳嗽流峰值低于160 l / min,无论呼吸的能力,拔管失败或拔管。作者得出结论,咳嗽流量需要⩾峰值160升/分钟成功拔管或神经肌肉疾病患者拔管。峰咳嗽流> 160升/分钟,因此,被认为是足够的成功清除气道碎片,与< 160 l / min认为是无效的。326年340年很明显,因此,测量的能力产生足够的峰值咳嗽流这个病人群体的成功管理的关键。
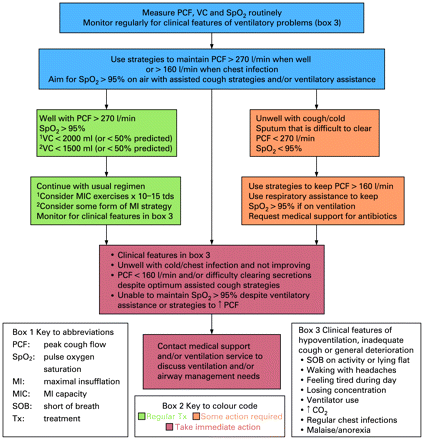
呼吸肌肉力量,因此咳嗽流量可以降低峰值在胸部感染呼吸道肌肉功能恶化的结果。326年341年然而,它是特别重要的在这些时期的气道渗透咳嗽流仍然足够明确气道碎片,从而防止肺部并发症。340年患者咳嗽流峰值> 270 l / min(协助或独立)当有小患呼吸衰竭的风险在呼吸道感染。326年331年因此咳嗽流峰值必须大于160升/分钟的临界水平时,病人临床稳定,以避免感染期间呼吸衰竭的风险。请参阅Web附件10病人行动计划和附录B算法来协助临床决策。
证据级别4
建议
测量峰值咳嗽流时另外一种急性呼吸道感染。(D)级
当峰咳嗽流等于或小于270 l / min在医学上稳定的病人,介绍策略辅助气道间隙筹集超过270 l / min。(D)级
当峰值咳嗽流等于或小于160升/分钟,必须使用更多的策略来帮助分泌间隙。(D)级
如果咳嗽流峰值仍然等于或小于160升/分钟,尽管额外的策略,联系医院的同事讨论通风和/或气道管理需求。(D)级
良好的实践点
上面的咳嗽流高峰值只是一个有用的指南,和物理治疗师应确保病人的咳嗽是足够清晰的分泌物。
分泌间隙技术
气道间隙技术旨在帮助分泌物的清除。独立气道间隙技术无效患者的损害呼吸道肌肉。传统的技术,如体位引流不太可能有效的客户群体,340年因此吸入既不耐受良好,也不成功。325年330年340年342年因此受损患者呼吸道肌肉需要协助咳嗽、非侵入性的援助和艾滋病气道间隙。进一步的信息可以找到这些技术在康复研究与发展机构网站上;在线教育、呼吸道护理协议:http://www.ird.ca/education/presentation.asp?refname = e2r1
策略来协助分泌间隙
协助咳嗽包含了手工或机械最大的吹气技术策略相结合,与手动和/或机械辅助咳嗽。最大吹气能力,手动辅助咳嗽和机械in-exsufflation通过改进技术提高峰值咳嗽流在吸气或呼气容量,或两者兼而有之。和合装置也可以用来增加灵感。335年343年使用非侵入性呼吸道艾滋病已经被证明有助于分泌间隙而不需要吸。282年此外呼吸艾滋病都证明可以降低住院率,331年阻止或延迟气管造口术的必要性344年和延长生存与你们一起使用时,334年338年如果他们服用血氧饱和度低于95%时呼吸功能不全。
证据级别2 +
建议
当血氧饱和度低于95%的使用和/或防护帽(等)无创性通气气道间隙应考虑策略来援助。(D)级
良好的实践点
仔细评估确定需要的援助与灵感,过期或两者兼而有之,是必需的。
最大吹气能力
最大吹气容量最大空气的体积可以与声门关闭。这可能是实现用一个吹气使用机械in-exsufflator或正压装置,或通过空气堆积的病人可以维护一个封闭的声门。
空气连续叠加涉及公共环境,每一个关闭声门后,创建一个最大吹气;空气可能由复苏袋、舌咽神经呼吸或与和合。的呼吸叠加可以由一些病人没有援助增加连续呼吸的体积最大吹气。病人的代表,没有球肌肉参与,报告有咳嗽的感知强度的提高和分泌管理使用的呼吸时叠加。
可怜的球函数无法增加病人最大注入叠加技术由于空气无法关闭声门。325年332年最大吹气因此只能实现一个应用程序的病人球差的函数。325年332年
执行最大吹气前咳嗽,或手动或机械辅助咳嗽,会增加吸气量,因此呼气流量和咳嗽效率,提供44%的方差咳嗽从基线性能。343年最大的使用吹气技术之前手动辅助咳嗽时应进行定期风险低于1500毫升,VC水平低于这一水平导致无效的咳嗽的一代。325年330年
最大的区别吹气能力和VC已被证明与峰值咳嗽流正相关。325年对象较大容量的最大吹气/ VC差异因此更有能力清除气道分泌物,从而减少肺部并发症的风险。332年
最大吹气IC还提供了一个全方位的运动到肺部和胸壁。最大吹气IC执行每日三次,每次15倍最大增加吹气和随后的高峰时咳嗽流开始神经肌肉疾病患者和降低VC(< 50%预测或< 2000毫升)。332年此外,改善看到尽管疾病进展,明显减少VC和无助的咳嗽流在整个研究期间达到顶峰。332年
证据级别2 +
建议
使用某种形式的最大吹气策略来提高有效咳嗽一代当肺活量低于1500毫升或预测的50%。(D)级
使用单一最大吹气技术对球功能障碍患者无法呼吸堆栈。(D)级
教病人没有球肌肉参与独立呼吸叠加提高咳嗽效果尽可能独立。(D)级
常规呼吸叠加(每天三次10 - 15倍)最大吹气能力应由患者肺活量少于2000毫升或50%的预测。(D)级
研究建议
进一步的研究需要建立不同的最大吹气策略的相对有效性的病人都有或没有球肌肉参与改善咳嗽效果。
舌咽神经呼吸
舌咽神经呼吸,也被称为“吞”或“青蛙呼吸”,涉及一系列吞用嘴唇,舌头、咽和喉将正常吸气时空气进入肺部的肌肉并没有起作用。舌咽神经呼吸空气由周期6 - 10吞呼气紧随其后。有五个不同的步骤,一个周期舌咽神经呼吸345年:
一口空气,令人沮丧的舌头,下巴和喉咙最大体积。
嘴唇是封闭和软腭提高到陷阱。
的下巴,楼口腔和喉。一起进步的舌头的运动,这迫使空气通过打开喉。
尽可能多的空气后被迫通过喉关闭,空气是保留在肺部,直到下一个周期开始。
呼气时声门打开,由于弹性反冲膨胀的肺被动地缩小。
条件,舌咽神经呼吸postpoliomyelitis据报道是有益的,345年- - - - - -347年脊髓损伤302年347年348年- - - - - -353年和一些神经肌肉疾病。354年355年舌咽神经呼吸可以利用增加最大灵感的患者不能产生足够的吸气努力。354年据报道增加风险345年348年349年356年357年从21%到39%。346年352年358年改善风险投资可以帮助维持胸壁运动范围和增加肺合规。359年它也已被证明能够增加FVC353年350年和峰值咳嗽流,345年357年导致病人能够产生一个功能性咳嗽使清除气道分泌物。360年病人也提高语音质量。347年352年
Ventilator-dependent患者取得了ventilator-free呼吸时间后学习技术,使他们能够在较短的时间内增强功能独立的。348年353年355年356年359年两篇论文302年348年报告说,舌咽神经呼吸可以有效地用于气管造口病人容许ventilator-free呼吸时间。很难学习技术原位气管造口术,然而,由于其影响喉高程和会厌关闭。302年348年350年技术的局限性也被报道患者的口咽的弱点。
这些论文大多小不受控制的研究和报道,像这种技术和许多很古老失去声望随着先进的非侵入性的通气支持。然而,所有这些论文报告积极的发现,结合,使技术值得进一步研究和临床领域的考虑。它也指出,尽管可能非常有用,舌咽神经呼吸是很少教,因为很少有医疗专家熟悉它。359年舌咽神经呼吸是困难和耗时的学习和教书。病人的代表,然而,报告发现一个非常有用的技术来增加声音的力量,保持独立的通风时间和帮助产生最大吹气能力之前咳嗽。DVD /视频技术(舌咽神经Breathing-what(“青蛙”),何时和如何?由芭芭拉·韦伯FCSP和简Higgens MCSP)可以从芭芭拉·韦伯:电话+ 44(0)1494 725724或电子邮件bwebber@gotadsl.co.uk。
证据级别3
建议
考虑教学舌咽神经呼吸病人肺活量减少维护范围的胸壁运动和肺合规。(D)级
考虑教学舌咽神经呼吸的手段实现最大吹气能力在清除分泌物有困难的患者。(D)级
认为教学舌咽神经呼吸ventilator-dependent患者允许一些ventilator-free喘息的时间。(D)级
认为教学舌咽神经呼吸患者减少声音的力量。(D)级
良好的实践点
物理治疗师参与神经肌肉疾病患者应考虑的长期护理学习舌咽神经呼吸技术。
物理治疗师应该包括舌咽神经呼吸更广泛的在他们的康复计划,以确保一个更全面的和病人神经肌肉活动计划。
研究建议
进一步的研究需要舌咽神经呼吸的影响。
手动辅助咳嗽
这是提供吸气援助,其次是呼气的扩张努力326年(详情参见6 b脊髓损伤)。灵感可以增加使用上面描述的方法在“最大吹气能力”一节。
无球主要障碍的患者,最大注入手动辅助咳嗽(腹部冲击)显著增加峰值咳嗽流,325年有75%的受试者获得峰值咳嗽流> 160升/分钟。特雷比亚河等343年相比最大仅单独与手动吹气辅助咳嗽和两者的结合。所有三个技术VC和咳嗽流峰值显著改善,但与组合,最大的改进是一个人要么明显大于技术。其他人研究了手动辅助咳嗽与机械技术相比,这些文件将在下面相关章节讨论。
病人代表和他们的护理人员参与这些指导方针报道偏爱表现腹部冲击与病人的护理人站在前面。这使得改善通信同步咳嗽和更好的能力从面部表情来判断是否造成任何不适。他们还报告说,与手动辅助呼吸的组合叠加咳嗽提供进一步增加咳嗽清除分泌物的力量和能力。这支持当前实践和前面的指导。
证据级别2 +
建议
手动辅助咳嗽应该用于增加神经肌肉疾病患者的咳嗽流峰值。(C级)
结合手动辅助咳嗽和最大吹气能力的策略。(D)级
腹部冲击应该执行站在病人面前尽可能协助沟通。(D)级
机械insufflation-exsufflation
机械in-exsufflation结合了增加灵感和便利化过期的交替积极和消极的压力。339年为更全面的描述,请参阅这个标题的部分在脊髓损伤。机械in-exsufflation系统回顾342年包括三个对照试验比较与其他辅助机械in-exsufflation咳嗽技术在混合稳定与神经肌肉疾病患者群体。333年335年358年其中两个研究335年358年发现,包括受试者的平均峰值咳嗽流增加水平大于270升/分钟稳定阈值,这对第三并非如此。333年
虽然在这些研究机械in-exsufflation增加峰值咳嗽流获得的最高价值,值得注意的是使用手动辅助咳嗽postinflation适用于体积最大吹气能力(通过舌咽神经呼吸,来实现通风358年或隔离333年335年)咳嗽峰值流量增加关键160升/分钟以上需要明确气道碎片。应该注意的是,这些研究都使用不同的in-exsufflation方案。此外,只有一项研究358年包含任何严重不适的病人(n = 5),因此很难确定这些研究中使用的设置是否在急性胸部感染是有效的。
Sivasothy等333年不包括in-exsufflation周期内呼出之前咳嗽。然而,显著增加峰值咳嗽流333年与手动辅助观察咳嗽,机械独自吹气和机械吹气结合手动辅助咳嗽,但只在病人没有脊柱侧凸。这不是脊柱侧凸患者中观察到,这表明使用的组合几乎没有作用,增加咳嗽流峰值scoliotic患者神经肌肉疾病。然而,在这项研究中非常小的数字所以subanalysis脊柱侧凸的存在与否要谨慎对待。
一项研究335年用吹气和呼出压力设置为病人舒适,而其他两个339年358年设定压力的最大容忍的水平。研究稳定MND患者339年显示显著的峰基线无助的咳嗽,咳嗽流在患者都没有球肌肉无力,当使用手动辅助咳嗽,独自或机械in-exsufflation呼出。在那些没有球肌肉参与,最弱的患者(VC < 50%)展示了最大峰值的增加咳嗽流。只呼出中执行隔离增加咳嗽最大流量值> 270升/分钟,但所有其他干预措施实现咳嗽流峰值大于建议160 l / min水平至关重要。这一趋势并没有出现在球参与的子群,表明声门的闭包实现咳嗽最大流量是很重要的。然而,尽管咳嗽流在这群显著提高,峰值平均值不超过270升/分钟阈值稳定的患者,虽然值大于160升/分钟获得临界水平气道清理残骸。
Winck等337年研究了不同压力的机械in-exsufflation临床稳定的混合神经肌肉疾病患者的人口。Subanalysis数据显示显著的咳嗽流量和峰值压力设定在40厘米H2H O吹气和−40厘米2O呼出。,虽然咳嗽流量显著提高,峰值平均值不超过270升/分钟阈值稳定的患者。然而,Chatwin等335年实现意味着咳嗽流量值峰值297 l / min低得多的压力(吹气15±3和呼出15±9)。
由于方案使用的差异和冲突的结果从这些研究的相对有效性in-exsufflator相比其他的组合技术,解释的比较技术的有效性是很困难的。此外,使用临床稳定的病人让人无法推断结果与急性呼吸道感染。
证据级别4
建议
考虑机械insufflation-exsufflation作为治疗选择球肌肉参与患者无法呼吸堆栈。(D)级
考虑机械insufflation-exsufflation对任何病人仍然无法提高咳嗽流量有效峰值水平与其他策略。(D)级
机械单独insufflation-exsufflation咳嗽效果仍不够,把它与手动辅助咳嗽。(D)级
良好的实践点
机械insufflation-exsufflation压力应滴定适合个体优化所需的吹气和呼出实现一个有效的咳嗽。
如果分泌物需要放松促进去除,必须采用其他策略使用机械insufflation-exsufflation之前。
研究建议
进一步的研究需要建立的影响机械insufflation-exsufflation患者的神经肌肉疾病和急性呼吸道感染。
进一步的研究需要建立机械的相对有效性insufflation-exsufflator相对于其他技术的组合。
肺内的冲击通风
证据在儿科神经肌肉疾病患者和成人患者术后或CF167年185年186年显示肺内的冲击通风在动员分泌物是安全有效的,但鲜有证据的患者神经肌肉疾病。Birnkrant等361年报告在他们的案件系列(1成人和儿科DMD患者3),他们的四个主题之一,经历了短暂的三度房室传导阻滞,低氧血和心动过缓,在两肺内的冲击通气治疗。然而,他们得出的结论是,肺内的冲击通风有效预防肺整合神经肌肉不反应的患者使用更传统的治疗技术治疗。
在8个成人(19岁)DMD患者通风通过气管切开术,杜桑等362年比较两个治疗5天,每天三次,随机交叉试验。治疗:场效应晶体管,手动辅助咳嗽、0.9%氯化钠nebuliser吸入,有或没有肺内的冲击通风。肺内的冲击通风显著提高痰清除的重量在69%的主题,没有任何不良心血管效应。受试者的最初的无助的咳嗽流峰值是< 150 l / min和没有统计上显著的差异在改善咳嗽流峰值之间的两个治疗方法。他们得出的结论是,肺内的冲击通风增加辅助粘液清除技术的有效性。这与其他专家意见的情况相符。使用肺内的冲击通风提倡动员分泌物,哪里有整合和崩溃在胸部x射线,而不是增加峰值咳嗽流。
美国胸科协会的共识声明DMD患者的管理326年总结说没有足够的证据来做出任何公司建议使用肺内的冲击通风self-ventilating患者,但气道间隙设备的使用依赖于一个正常的咳嗽可能是无效的,没有其他的并发使用辅助咳嗽技术。因此,其他技术,单独或组合,可能需要清除分泌物一旦动员集中后肺内的冲击通风。
证据级别4
建议
肺内的冲击通风可能被认为是神经肌肉疾病患者帮助放松分泌之前删除哪里有痰液潴留和其他技术已经失败的证据。(D)级
无效的患者咳嗽,咳嗽辅助策略必须使用另外增加咳嗽效果。(D)级
患者使用肺内的冲击通风必须密切监测在治疗期间和治疗后的不良反应。(D)级
研究建议
进一步的研究需要评估肺内的的安全性和有效性冲击通风神经肌肉疾病患者的护理。
呼吸肌肉训练
呼吸肌肉训练神经肌肉疾病是基于假设增加呼吸肌肉的力量和耐力将导致肺功能改善和更好的保存。326年合成结果的研究包括由于其异质性是困难的。一些包括成人,363年- - - - - -366年其他成人和儿科,367年- - - - - -372年和一些包括人口疾病或严重程度不同。此外研究使用不同的呼吸肌肉培训协议的例子中,呼吸肌肉训练时间差异很大,从3 - 5周364年2年。372年频率范围从每天一次五次一个星期364年每天四次。363年研究之间结果措施也不同。因此没有足够的证据来支持或反驳的使用呼吸肌肉训练或任何给定的训练在这个病人另一个组。
力量训练
呼吸肌肉训练的强度及其对强度变化的影响研究综述。主题与更严重的疾病,与VC < 25%的预测,提高二氧化碳(有限公司2)水平或需要和合366年370年并没有增加呼吸道肌肉力量与呼吸道肌肉训练,而主题VC > 25%预测。370年372年好处是保存6个月postcessation的干预。370年
温克勒等371年试图控制疾病进展的影响在DMD和SMA学科分层组织根据VC前12个月的下降。他们发现了一个成功完成练习的数量之间的相关性与改善力量和耐力在集团<风险下降10%,表明这一群体的剂量反应。这组包含三个SMA患者。没有这样的相关性被发现在该集团>下降10%。还应该指出的是,本研究中的患者没有肺换气不足或呼吸衰竭的迹象。这些研究的结果表明,更严重影响患者已经在他们的最大工作能力。
证据级别2−
耐力训练
尽管异质性的培训和评价方法包括研究,所有证明的改善耐力训练。唯一的长期研究372年证明增加呼吸道肌肉力量和耐力10个月后开始呼吸肌肉训练模式和SMA主题,此时效果稳定,尽管增加强度和VC是维持整个三年培训期间。这表明减少预期的风险下降这个病人组和可能因此帮助延缓呼吸支持的毕业典礼。
在一个小的不受控制的MS患者的研究中,364年呼吸肌肉训练产生增加力量和耐力。在另一个小书房,postpoliomyelitis患者,366年主观改善执行日常生活活动能力和知觉的幸福感提高了报道的岗位培训。必须牢记,然而,一些改进在这些研究可能是由于呼吸道肌肉力量测试的学习效果。
证据级别2−
虽然上述论文的方法学质量差,论文始终显示趋势改善呼吸道肌肉力量和耐力postrespiratory肌肉训练。然而,最近生理证据表明一氧化氮释放在锻炼肌肉的保护机制可能有缺陷的模式和SMA患者。373年374年期间潜在的增加肌肉损伤呼吸道肌肉训练的应用程序不能被排除在外,因此,在这些患者团体。当前建议模式并不完全支持呼吸肌肉训练这群客户和建议进一步研究。326年
证据级别4
研究建议
进一步的研究需要确定呼吸肌肉训练是安全的和有益的杜氏肌萎缩症患者中,脊髓肌肉萎缩。
进一步的研究需要确定呼吸肌肉训练是有益的其他类型的神经肌肉疾病患者。
补充疗法
大多数补充疗法或推荐使用物理治疗师不太可能考虑患者神经肌肉疾病。但是,在某些个人和对于那些胸壁疾病,一些技术可能值得考虑。补充治疗的讨论,请参见附录1。
第七节理疗劳动力方面的考虑
劳动力计划是一个重要的服务交付的一部分,尽管理疗服务在英国通常是独立于医疗公司董事会。同时个人治疗师,在大多数情况下,永久或暂时连接到一个特定的专业,不是非同寻常的呼吸理疗团队管理所有患者呼吸问题无论医疗专业或设置。个别成员可能因此“旋转”到另一个区域或部署到cross-cover年度或产假期间,或病假,维持某种服务,在这些情况下。医疗单位或病房的程度有一个名叫治疗师一个永久性的基础上不同信任信任。不罕见,除了在大医院,呼吸理疗师的数量很小,和损失的个人理疗医师临床领域服务提供具有重大意义。此外,在这么小的数字,专家呼吸理疗师不能提供7天或24小时覆盖。出于这个原因,其他专业的理疗师,尤其是基层员工,用于覆盖“加班”护理。是尽一切努力训练这些人可以接受的程度,但它仍然是一个持续的挑战提供一个主管随叫随到的劳动力。
这一历史和相当复杂的系统(1)的优势没有区域的服务,除非有特殊情况或设置是非常小的,没有任何形式的服务没有通常的团队成员,和(2)培训新的和初级的团队成员,以及继任计划,是系统的固有特性,允许那些成为“呼吸理疗师”的机会,学会了处理各种各样的呼吸道问题,无论是在重症监护室,高依赖单位,医疗或外科病房、门诊或病人的家。系统,然而,在整个时间的识别数字的创造困难等效(WTE)物理治疗师需要提供任何专业的服务,例如呼吸医学重要的在今天的调试环境。
囊性纤维化信托(英国)记录了指导方针所需的人员达到足够的CF患者组的护理。375年人员配备需求开发使用工作组和专家委员会在该领域获得专家意见。这些指南推荐两个WTE物理治疗师每50个患者在单位和专家1 - 2 WTE物理治疗师在当地单位少于50个病人。承认这些需求可能会改变,大量的有不适或复杂的病人被照顾或者哪里有异常大的单位> 200名患者。指导专业知识的员工,他们应该花至少一半的工作时间内的CF患者为了保持专业知识。
给定任务的复杂性,它超出了本文的范围,提供全面的建议WTE物理治疗师对人口的其他呼吸道病人在这个阶段。然而,由于适当迫切需要解决这个问题,需要一个更大的运动对人力资源规划进行BTS与CSP的帮助。这是已经展开,并将尽快。然而,与此同时,在指导小组达成的共识是,椅子的指南工作组和一些外部专家管理理疗服务,每个物理治疗干预和临床组件所需的时间进行治疗在简单和复杂的情况(上市表2)。
结论
这是第一个广泛系统的文献综述进行围绕理疗综合管理的现有证据的自然呼吸,医疗、呼吸、成人患者。不可避免的是,考虑到青年学术组件的职业,和缺乏资金和基础设施研究物理疗法,大部分的证据不是最高水平。这不是独特的理疗。这些指南强调了哪里有实质性的证据,在缺乏证据。它为未来的物理治疗研究提供了方向。然而,有相当多的证据支持所有这些诊断需要理疗组,和本文档提供了决定性的第一步呼吸理疗的广度。它表明,行业包括超过“小费和抨击”和理疗的综合方法包含了各种各样的技术,包括:呼吸再教育,呼吸困难管理、体育锻炼和肺康复,气道间隙、非侵入式通风和针灸。理疗师应该是不可分割的一部分,任何呼吸团队,提供有效和实用的管理,造福病人呼吸。这些指导方针的过程也开始制定推荐理疗员工要求提供干预措施的建议。
确认
ACPRC愿意为她提供感激感谢希拉·爱德华兹和有远见的方法,以及她的团队,他们的行业和项目的坚定支持。我们感谢David敢发起创建这些指导方针的护理标准委员会主席期间,和诺曼·约翰逊博士和委员会支持其结论。我们非常感谢Judith Scammell添加引用她的辛勤工作和协助文档修订。我们要感谢苏Pieri-Davies和Drs米歇尔Chatwin,米歇尔·杜桑和约翰·巴赫与第六节的建设性的帮助,而所有这些人肺条件提供建设性的评论的内容指南和患者信息的可读性传单。最后,我们巨大的感谢马丁博士艾伦,他慷慨的支持和努力,理疗融入多学科团队和BTS在过去的15年里,并没有他们这个文档将不存在。
附录
附录B算法管理患者的神经肌肉的弱点
附录C指令执行咳嗽最大流量测量患者的神经肌肉的弱点
设备
峰流量计
喉舌
完整的面罩,一个良好的密封病人面部肌肉较弱
方法
选择一个舒适的位置为你的耐心
执行独立峰咳嗽流
让病人最大深吸一口气
问他们密封嘴唇紧圆管或应用面具坚定的脸
让他们尽可能努力咳嗽到最大流量喉舌或面具
执行协助咳嗽流峰值
患者能够呼吸堆栈(没有球的弱点)
追求最大的吹气能力(MIC)呼吸堆积通过:
一个卷预设通风机
舌咽神经呼吸
手动使复活的袋子
患者由于球不足无法呼吸堆栈
目的实现灵感麦克风在一个单一的气息吹入通过:
卷或压力预设通风机
手动使复活的袋子
一个机械insufflator-exsufflator
当病人取得最大吹气能力
问他们密封嘴唇紧圆管或应用面具坚定的脸
让他们尽可能努力咳嗽到最大流量喉舌或面具,用手工或机械援助的要求
引用
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
补充材料
脚注
在线发表在http://thorax▸额外的附加信息。bmj.com/content/vol64/ issueSupplI和http://www.brit-thoracic.org.uk
请求的权限
如果你想重用任何或所有本文的请使用下面的链接,这将带你到版权税计算中心的RightsLink服务。你将能够获得快速的价格和即时允许重用内容在许多不同的方式。