抽象
在安静吸气时,正常人的收缩压通常会下降。奇异脉是指吸气时收缩压下降10毫米汞柱。在心包填塞、胸腔内压力波动增大或右心室扩张的情况下,如严重的急性哮喘或慢性阻塞性肺疾病的加重,可观察到奇异脉。吸气时左心室卒中体积的减少和吸气时胸内压的降低对动脉树的被动传递都是奇异脉发生的原因。在心脏填塞和急性哮喘期间,双心室相互依赖(串联和并联)在吸气减少左心室卒中体积中起重要作用。
在急诊室奇脉的早期识别可以帮助快速诊断心包填塞。奇脉的测量也是有用的,以评估急性哮喘的严重程度以及其对治疗的响应。能够自动计算和动脉压力变化或衍生的索引的显示的非侵入性装置的最近发展应有助于提高奇脉的在床边的评估。
抽象
奇异脉的可能机制和临床意义的讨论http://ow.ly/p7Flt
介绍
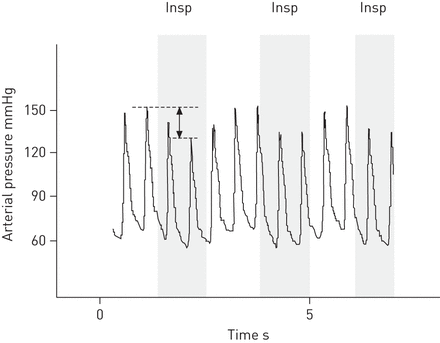
目前对奇异脉的定义是吸气时收缩压下降10毫米汞柱1(图1)。1873年,阿道夫·库斯莫尔(Adolf Kussmaul)描述了这样一个悖论:“脉搏既微弱又不规则,吸气时消失,呼气时又恢复”,尽管在呼吸的两个阶段心脏冲动都持续存在。由Naeije、Chemla、Vonk-Noordegraaf、Dinh-XuanNumber 4编辑的《呼吸医学生理学》系列丛书
记录使用动脉导管测量的急性气道阻塞患者的动脉压。当收缩期动脉压降低为>10 mmHg时,出现似是而非的脉压。注意,动脉脉压在吸气时也下降,提示左心室卒中体积在吸气时下降。灰色区域表示吸气阶段(督察)。箭头表示这个例子中奇异脉冲的振幅(∼17mmhg)。
奇脉可以在心脏压塞和在胸内压力波动被夸大或右心室胀得条件,如严重急性哮喘或慢性阻塞性肺疾病(COPD)的恶化被观察到。
有关于奇脉的基本机制没有达成共识。这可能是几种不同的机制有助于奇脉的发生。他们各自的重要性取决于基础病因(表格1)。
自主呼吸过程中心脏,肺的相互作用
要了解奇脉的复杂机制,我们自主呼吸过程中首先回顾了心脏,肺相互作用的基本原则。
自发灵感与降低胸廓压力(ITP),在腹部压力和肺容积的增加增加,这与所有循环以复杂的方式干扰相关联。另一个重要的机制,它可以播放在心脏,肺的互动作用,是双心室相互依存的现象。
ITP的吸气减少
对全身静脉回流的影响
由于右心房位于胸部,灵感导致内房中相对于大气压力向右下降。由于右心房压力是背压全身静脉回流,这将导致全身静脉回流的压力梯度的增广(即。意思是系统性压力减去右心房压力),并加速向右侧心脏的血流量[2,3.]。在正常条件下,并考虑到弗兰克 - 斯塔林关系的陡峭部分(行程容积与(心室预负荷),心室预负荷的增加与卒中体积的增加相关(即所谓的预负荷依赖状态)。后一种现象解释了右室卒中体积(RVSV)和肺动脉血流的增加[2,4]发生在在正常条件下的灵感。然而,全身静脉回流的增强有其局限性:如果右心房压力下降到低于大气压力,全身静脉塌陷,因为他们进入胸腔,从而限制血液流动5。需要注意的是,在既往右心室扩张或功能障碍的情况下,右心室可以在其Frank-Starling曲线的平面部分进行手术,使右心室预负荷的增加不会引起RVSV (preload- independent condition)的增加。
对右心室后负荷的影响
在灵感也可能阻碍右心室负荷负ITP。事实上,压力周围右心室(即。随着肺泡内血管周围的压力(即。肺泡压力)接近于吸气末的大气压。因此,必须将血液排入肺泡动脉床的右心室必须产生更高的压力(即。血前透压)可以达到肺泡血管。因此,右心室感测该条件作为增加的阻抗其喷射6。事实上,这种现象只瞬态因为在同一时间,增加的驱动肺泡血管和左心房(由负ITP包围)之间的压力促进血液流动到左心房,从而导致在血液体积和压力的降低在肺泡血管直到初始压力在这个新的稳定状态被恢复6。必须记住的是搏出量更敏感于右心室后负荷增加,而不是正常人左室后负荷增加。
左室后负荷的影响
吸气时,左心室周围的压力(即。胸外动脉腔室周围的压力保持不变,ITP下降。由于左心室必须向胸外动脉喷射血液,它必须产生更高的压力(即。血前透压)可以离开胸部。换句话说,降低ITP将相当于由类似的量升高动脉压和两个条件都感测为增加左心室后负荷7。这一假设在健康志愿者的Mueller操作过程中得到了很好的说明,在此过程中观察到跨壁动脉压、收缩期末和舒张期末左心室容积同时增加8。类似的效果在心脏手术患者中也有报道9以及患有冠状动脉疾病的病人8。然而,B发现左室前负荷减少而非左室后负荷增加林克等。10在正常男性穆勒演习期间使用二维超声心动图。
有趣的是,在一系列的实验狗,PETERS等。(11,12]表明,在ITP的降低限制在舒张可以通过减少左心室前负荷减少随后的左心室斯托克体积(LVSV)(见下文)11而在ITP的下降仅限于收缩期可以增加左室后负荷12。
在动物实验中,Robotham等。13观察到,自发通气期间,时〜80%,最小和最大集成二尖瓣流入之前的相应最小和最大集成主动脉流动。这表明在确定LVSV后负荷作用的预紧力作用的主导地位13。
所有这些发现都强调了分析心肺与呼吸的相互作用的困难,并在一定程度上解释了文献中发现的一些不同的结果。
吸气时增加腹压
在右侧
期间自发灵感,腹压增大,由于膜片的活性下降。Takata等。14已经提出的腹部血管区条件,类似于肺血管区条件的概念。在这方面,当血管内的状态为低时,腹压增加可能坍塌下腔静脉,并因此减小从下腔静脉全身静脉回流。当血管内体积是高的,没有临界关闭压力现象中观察到,因为围绕下腔静脉中的压力不超过所述腔内压力。在这种情况下,腹压增高引起全身静脉回流的梯度。因此,增加的腹压在normo-或血容量过多存在净效应是增加的全身性静脉回流。
在左边
吸气期间腹压增加增加了独立地降低ITP的效果腹主动脉管腔内压力,并因此阻抗以左心室射血,15。
吸气量增加
对右心室后负荷的影响
肺血管阻力与肺容积的关系复杂。
从排列上看,肺循环可分为肺泡外血管和肺泡内血管6。吸气时肺容积增加会压缩肺泡内血管的管腔,导致肺泡内血管阻力指数增加(图2)。相反,增加的肺容积诱导额外肺泡血管阻力肺总容量的指数降低从剩余体积(图2)。实际上,如肺体积增大,径向间隙的力增加,从而导致额外的肺泡血管的扩大。因此,总的肺血管阻力描述与对应于肺容积最低点一“U”形等于松弛量或功能残气量16(图2)。在健康受试者中,有潮汐的灵感中肺血管阻力略有增加。该效果可以COPD或哮喘发作,其中呼气末肺容量比所述松弛量显著更高的加重过程中更加显着。
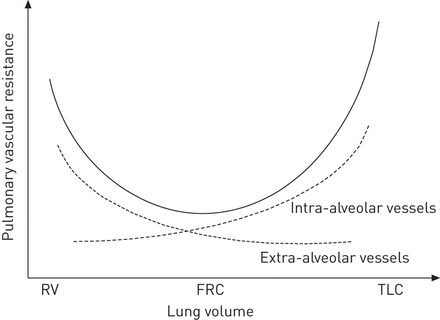
肺血管阻力和肺容积(参见详细的解释文本)之间的关系。RV:剩余体积;FRC:功能残气量;TLC:肺总量。
从平行布置观点出发,肺循环沿着血管肺泡压力差的重力梯度分布6。通过提高肺泡压(肺泡压- ITP),吸气可使更大比例的肺循环表现为West区2,尤其在肺静脉压较低时。这有助于增加肺血管阻力和右心室后负荷,特别是在低血容量状态17。
双心室相互依存
双心室相互依赖可以发生在一个平行或串联的方式。
平行双心室相互依存
这两个心室是由不良的扩张膜,心包所包围。在吸气期间,在右心室舒张末期容积的增加而增加周围心包相对于ITP的压力。这,反过来,增加在左心房中的压力,从而减小了左心房充盈。此外,如果右心室吸气期间填充足够的压力增大时,隔垫向左移动(图3)。这导致左心室,这进一步限制了其填充的顺应性降低。心包的存在显着增强了心室舒张的相互作用程度20。
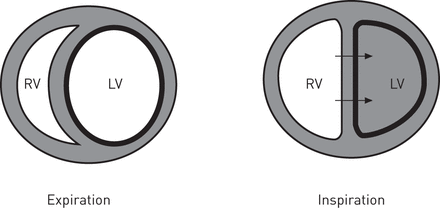
平行双相互依存。在某些病理情况下,吸气导致右心室明显扩张。由于心包的扩张受到限制,这将导致室间隔向左移位(箭头),从而导致左心室(LV)充盈障碍。这进而导致吸气时左心室卒中体积的减少。
系列双心室相互依存
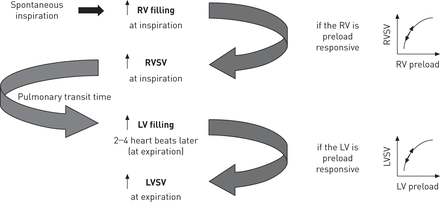
从右心室泵出的血液通过肺循环进入左心房。因此,呼吸诱导的RVSV变化影响左心室充盈。由于肺过渡时间长(几秒),在右心室输出吸气时最大的笔划量,在左心室输出呼气时最大,且反之亦然。它是可能的串联心室相互作用,这是在双心室预压依赖性的情况下,操作(图4),起着正常人安静自主呼吸期间观察到的在脉冲压力和LVSV变化的变化的角色21。然而,这可能是在吸气到呼气时间比低呼吸速率或变化的情况下的不同。此外,还有的是,即使在正常人肺渡越时间静止的很大的可变性(第5和10之间)22。肺渡越时间减小时的心输出量增加,并且当心脏指数是〜8 L到达其最小值·分钟−1·米−222。肺运输时间可在充血性心脏衰竭而增加23或肺动脉高压24,独立于心输出量的值。由于这些原因,很难预测心室串联相互作用在LVSV呼吸变异的发生中起什么作用。当两个心室出呼吸相180°时,可以增强LVSV的变化程度。当两个心室同相时,由于其他机制引起的LVSV变化可能减弱甚至消失。
系列双心室相互依存。灵感导致在填充和右心室(RV)的每搏输出量(SV)的增加。因为长肺运输时间,有右心室和左心室(LV)之间的相位滞后,使得LVSV是呼气期间最大。所有这些机制都在双心室预压依赖的情况下,完全运行(即。RV和LV操作自己的弗兰克 - 斯塔林曲线的陡峭部分)。
奇脉的机制
正常呼吸状态下动脉压的呼吸变化
在健康受试者,安静的灵感导致降低动脉收缩压25,这可能与ITP降低直接传递到动脉树有关26或在LVSV [下降27- - - - - -三十],或者更可能的是,两者兼而有之。如上面详细描述地,吸气降低LVSV,这与吸气增加腔相关联的静脉流[3.,31]、右室舒张末容积、RVSV、肺动脉血流[2,3.,29],可以在左心室前负荷减少或左心室后负荷,或两者的结果。这是不可能的健康个体(〜5毫米汞柱)安静的灵感期间ITP的小的下降可能会导致与增加左室后负荷在LVSV一个显著下降。在这方面,左心室舒张末期容积显示出吸气过程中降低而不是增加[27,28]。因此,最合理的解释是,吸气时左心室前负荷的降低可能是由于:1)心室间的相互作用(见上文),使左右心室180°失位;2)左室舒张期缩短与吸气时心率增加有关;或3)平行心室相互依赖现象。然而,当正常吸气时心包没有约束或右心室过度扩张时,后一种机制不太可能是显著的32。另一种可能的机制可能是吸入肺静脉淤血,相关的事实,肺血管应该是比左心室更柔顺[25,33]。
由于在生理条件下,在ITP吸气降低是低(<5毫米汞柱),并在LVSV吸气降低小(<10%)[4,25],吸气时收缩动脉压的生理下降< 10mmhg(∼5mmhg)。25。
奇脉的心脏压塞
心包膜填塞是一种病理状态,在心脏周围的心包内积液导致心包和心腔压力升高和平衡,心输出量减少,奇异脉。
导致奇异脉的不同机制(表格1)可以参与。
在这种情况下,ITP吸气时小于哮喘急性发作,但可能比正常情况减少。因为右心房压力高,为呼气,在ITP的降低应进一步增加更多的下腔静脉流中比在正常条件下腔静脉流动限制被衰减。在腔大吸气增加静脉血流[31,34],右心室充盈应导致RVSV大量吸气增加,经实验证实[2,34]和临床研究[4,25]。在心包填塞,S的实验模型habetai等。31发现,当静脉回流到右心房在整个呼吸周期(右心脏搭桥)保持不变,奇脉不再出现。这证实了奇脉的双心室发展相互依存(平行和/或系列)中的重要作用。不同于正常情况下,心脏压塞应与由于通过心包约束强加的空间限制的显着平行的双心室相互作用相关联。根据该潜在机制,S尾矿等。35使用超声心动图,报道增加右心室的尺寸和吸气期间降低的左心室尺寸。在每个实例中,这是通过朝向吸气左心室室间隔的后部运动引起的。并联和串联的双心室相互依赖机制应有助于减少左心室充盈,因此在吸气降低LVSV如果左心室是预压依赖性的。Ramachandran等。36使用模拟与填塞临床相关的血流动力学和呼吸变化的人体心血管,呼吸系统模型。他们发现,无论是并联和串联的互动必须LVSV呼吸变化的平等和显著的贡献,并因此奇脉。
在哮喘急性发作奇脉
大吸气的存在下,在ITP降低,在高肺容积呼吸是急性哮喘中说明奇脉的发生的主要特征。
吸气时ITP明显下降(-30 - -20 mmHg)37可以通过(在LVSV减少)机制直接(沿着动脉树被动传输)和间接影响收缩动脉压。Jardin等。37,学习9名急性哮喘,报道在41毫米汞柱的收缩动脉压的平均吸气降低,在23毫米汞柱的脉搏压和在18毫米汞柱的舒张动脉压。在脉冲压力的降低表明,在LVSV灵感降低,而舒张压的大幅度下降表明,沿着动脉树ITP的被动传输不扮演一个次要角色。
这是远不能肯定的是急性哮喘奇脉仅在正常人动脉收缩压吸气下降的夸张。在这两种条件下,右心房压力一般不高于到期。当右心房压力低于大气压力,下腔静脉流深吸气期间的限制,在全身静脉回流增加因此不夸张。同时,因为在ITP两个深减少(见上文)和肺通货膨胀对肺血管阻力的影响的右心室后负荷增加。如上所详述的,在急性哮喘其中功能残气量显着增加38,吸气时肺容积增加应导致肺血管阻力增加。随后右心室后负荷的增加在7例急性哮喘发作患者中得到了很好的说明39。在短轴,J使用二维超声心动图检查ardin等。40测量到吸气时右心室收缩末期和舒张末期面积显著增加38,在健康志愿者中没有报道的结果。而且,右心室行程区域和吸气期间肺动脉脉冲压力降低,这是什么是正常人预期相反的结果4。然而,发散研究结果发表在临床研究中,包括哮喘患者冷空气支气管高反应性前,用冷空调模仿哮喘发作支气管激发试验41。本研究采用放射性核素血管造影测量吸气和呼气时右心室和左心室容积和射血分数41。支气管刺激产生奇异脉和食道压力(ITP)的变化明显大于安静呼吸时41。这些变化伴随着吸气期间在左心室舒张末期容积和在LVSV的降低,并增加了在呼气期间这些变量;右心室舒张末期容量和表现出的rVSV变化倒数那些左心室看到40。虽然这两项临床研究[39,41]在吸气期间发现的rVSV方面不同的结果,这两个报告在右心室舒张末期容积的明显增加吸气和建议,本机制负责奇脉的发生。因此可能在急性哮喘,增加静脉回流,以及是否可能在吸气时右心室过度膨胀的灵感结果在右心室增大后负荷[39,41因此,在减少的左心室充盈中[37,41]在通过平行双心室相互依赖同一时间。如果左心室前负荷依赖,这可能导致在灵感LVSV下降[37,41]。奇脉的其他机制在所示表格1。
左室后负荷增加吸气能起到一定的作用。虽然在右侧,在ITP一个标记下降不诱导因为下腔的右心室预加载以夸大增加静脉血流限制,它可以导致在左心室后负荷的明显增加。即使存在,这种影响是难以识别的,因为可能的主要心室相互依存的效果。
系列双心室相互依存关系可以发挥奇脉的发展中的作用,因为两个心室是180°异相,如果呼吸频率,吸气到呼气比和肺运输时间是正常的。这可能急性哮喘期间是在某些情况下不同,例如,如果呼吸率是异常低并且相对于肺渡越时间减小到高心输出量。
研究患者的正常呼吸期间的气道阻塞,和呼吸暂停的一个短暂的时期,R后uskin等。25提出了反对双心室相互依赖的主要作用(串联或并联)的论点。事实上,一段呼吸暂停后左心室容积的吸气下降与连续呼吸时观察到的幅度相同,这一事实表明,在连续呼吸期间,右心室输出量的变化对呼吸相关的左心室容积变化的任何贡献都必须是最小的25。他们认为吸气时左室容积下降是由于吸入的血液在肺静脉中短暂聚集,导致左心室充盈减少25。
最后,S提出了体积损耗的作用quara等。42在临床研究中,10例急性哮喘和奇脉进行。军事抗休克裤(MAST)膨胀期间奇脉降低和MAST放气后回到基线值41。这些结果的解释是投机性的。第一种可能性是,MAST通货膨胀取得的心脏(右心室和/或左心室)预载荷无关,使得在右心室或左心室舒张末期容积的任何变化不再导致的rVSV或LVSV平行变化。第二种可能性是,容积负荷减小西方的区域2,因此,在肺血管阻力和右心室负荷,并因此平行双心室相互依存的程度增加吸气的程度的程度。虽然这项研究并没有表明奇脉的急性哮喘有把握的主要机制,清楚地表明它的直接和被动传输ITP降低动脉系统上不能是唯一的机制。
鉴于这些不同的发现,很难提出一个独特的理论来解释急性哮喘期间的似是而非的脉象。这可能涉及几种机制。
慢性阻塞性肺病急性发作期奇脉
慢性阻塞性肺病急性发作期奇脉的机制可能是急性哮喘有一点不同。首先,与在哮喘,右心房压力通常是高的,在急性发作期间在COPD患者呼气,从而使腔静脉程度随后深吸气应当被衰减期间流动的限制。在这方面,大的吸气右心室充盈有望出现。此外,肺过度充气和气体捕集可能导致在到期时的正胸内压,相对于固有的呼气末正压的发展。这将导致在到期全身静脉回流和右心室预紧力的下降,预计将更为显着低中心静脉压状态43。这两种效应的结合(呼气时系统静脉回流减少和吸气时系统静脉回流增加)应导致系统静脉回流和RVSV的显著呼吸变化,从而通过一系列双心室相互依赖而发展奇异脉。此外,吸气时右心室后负荷应增加(以高肺容积呼吸)。慢性阻塞性肺病急性加重时,右心室已经扩大,吸气时右心室前负荷增加和右心室后负荷增加相结合,应出现明显的平行双心室相互依赖现象,S尾矿et al。32在心电图的研究。这可以COPD急性发作期有助于奇脉的发展。如急性哮喘,直接传输减少ITP和灵感在增加左室后负荷可以在奇脉的发展中发挥作用26。
其他情况下的奇异脉
最后,奇脉可很少会在大块肺栓塞的观察,大的压胸腔积液,低血容量深刻和三尖瓣闭锁。
临床意义
奇脉的测量
奇异脉传统上是用血压计测量的。臂袖必须膨胀到高于假定的收缩期动脉压,然后慢慢放气,以找到第一次听到柯罗科夫音时的最高压力,通常是在呼气时。袖口必须进一步放气的压力,在Korotkoff的声音是听到在吸气和呼气。如果两者之间的压力差为>10 mmHg,就会出现似是而非的脉压。一般来说,这个过程要重复两到三次,以提高准确性。然而,这种方法是繁琐和耗时的(2-5分钟)44。此外,在一些患者中,由于呼吸急促和临床环境(急诊室)嘈杂,听力较差。在许多病例中,经验丰富的医生未能可靠地测量奇异脉的振幅45。
由于所有这些缺点,98%的护理提供者在治疗急性哮喘时不在床边使用人工测量46。有人提出了测量奇异脉的替代方法,特别是允许自动和实时测量的方法,如无创血压监测仪47和脉搏血氧饱和度48。在一系列26例COPD脉冲血氧定量法的呼吸波形的变化密切奇脉相关使用sphygomanometry测量48。在重症监护情况下,利用动脉导管血压创监测提供了奇脉的准确实时评估。
奇异脉的临床意义
心脏压塞
Guberman等。49据报道,即使在没有低血压的情况下,98%的心包填塞患者都能检测到奇异脉。其早期识别有助于快速诊断,必须通过心电图确诊。经心包膜穿刺术后,异位脉和呼吸的经瓣膜血流速度变化降低4。
急性哮喘
在急性哮喘发作奇脉的测量是目前推荐的国际准则50。它被认为是气流阻塞指标在急诊室的替代品[51,52]并且在严重程度评分的一个关键变量在急性哮喘开发[50,52- - - - - -54]。值得注意的是,在严重呼吸窘迫和呼吸衰竭的情况下,ITP的波动可以减少,奇异脉可以不存在。
到目前为止,由于手工测量法的繁琐,似是而非的脉象还没有被经常测量。持续的非侵入性方法的发展应该使在急诊室中对奇异脉的测量更加频繁,从而减轻临床对其严重程度的评估和对治疗的反应。在急症室的哮喘病人中,使用动脉血压计来自动测量吸气收缩压的降低45。标准化哮喘治疗60分钟后测量到的11毫米汞柱的值可以区分最终出院的病人和最终住院的病人(分流使用)。45。无创手指血压监测仪也可以评估奇异脉及其对治疗的反应45。重要的是,从脉搏血氧测量得出的呼吸波形变化与急性哮喘患者的气流阻塞指数相关52。这些变量为脉搏血氧仪的引入已经提出了改善哮喘严重程度的临床评估,并促进对治疗的反应之后,特别是在谁也无法接受,因为年龄小或病情的轻重患者肺功能检查52。
奇脉可以存在于其他急性或慢性气道阻塞性疾病。脉搏血氧饱和度呼吸波形的变化被证明关联与空气滞留在COPD患者的程度48。在谁提出与臀部的迹象急诊儿童,奇脉的幅度呈正相关的韦斯特利臀部分数,并响应肾上腺素在这个幅度变化的程度呈正相关在韦斯特利臀部评分的变化55。在阻塞性睡眠呼吸暂停56,奇异脉的出现也是严重程度的一个标志,因为它表明明显的吸气减少了ITP。持续气道正压通气后其消失可作为治疗效果的一个指标56。
值得注意的是,可以机械通气过程中发生在动脉脉搏压力呼吸变化。所谓脉搏压力变化被认为是双心室预压依赖性的标记物,并且因此,流体响应的机械通气患者的可靠指标[57,58]。本制品的目的不是要审查的机制,意义和脉搏压力变化的限制,因为它们已经在最近文献中广泛详述[58,59]。
结论
双心室相互依赖(串并联)和吸入减少的被动传导到动脉树在心脏填塞和急性哮喘期间的似是而非脉的出现中起着重要的作用。最近开发的能够自动计算和显示动脉压变化或衍生指数的非侵入性设备应该可以使临床对奇异脉的评估更加容易。
脚注
本系列之前的文章:第1名:Naeije R, Vachiery J-L, Yerly P,et al。经肺压力梯度对肺血管疾病的诊断价值。欧元呼吸杂志2013;41:217-223;2号:休斯JMB, van der Lee iT我,没有/TL,有限公司比在肺功能测试的解释。欧元呼吸杂志2013;41:453 - 461。3号:Vonk-Noordegraaf A, Westerhof N.描述右心室功能欧元呼吸杂志2013;41:1419年至1423年。
利益冲突:未申报。
- 收到2012年9月2日。
- 接受2012年11月21日。
- ©2013 ERS