摘要
背景
心包填塞是一种由环绕心脏的心包囊内积液引起心包和心室压力升高和平衡、心排血量减少、血流动力学改变、部分腔室塌陷、矛盾脉和动静脉酸碱差异的疾病。我们的人类心血管呼吸系统(H-CRS)的大尺度模型被用于研究心脏填塞和脉矛盾的机制。该模型集成了血流动力学、全身气体交换和自主神经系统控制来模拟压力、容量和血流。
方法
我们将一个新的心包模型集成到我们之前开发的H-CRS模型中,该模型基于适合患者压力数据。虚拟实验的目的是模拟心包积液和研究矛盾脉的机制,特别是室间隔的作用。用C语言编写的模型微分方程用5th-阶龙格-库塔数值积分格式。采用MATLAB进行波形分析。
结果
H-CRS模型模拟临床与填塞相关的血流动力学和呼吸变化。我们的模型预测了积液产生的心包约束对房室和室间隔力学的影响,如改变右房充盈,延迟左房间隔运动,延长左室射前期,导致房室相互作用和心室不同步。我们发现心包压迫明显加重了与呼吸努力相关的正常心室相互作用,这是悖论脉的独特机制,即串联和平行心室相互作用。串联心室相互作用表示右心室卒中容量的呼吸变化通过肺血管传递到左心室,而平行相互作用(通过隔膜和心包膜)是争夺固定充盈空间的结果。我们发现模拟室间隔主动收缩在模拟心室相互作用中很重要。该模型预测动静脉CO增加2由于低灌注,我们探讨呼吸模式在填塞中的意义。
结论
我们对心脏填塞的建模研究剖析了室间隔运动、房室和左右心室相互作用、肺血池和呼吸深度所起的作用。本研究充分描述了脉状象的生理基础。我们详细的分析提供了基于生物物理学的见解,有助于未来心脏填塞和相关心包疾病的实验和临床研究。
背景
心包填塞是一种因心包囊内积液引起心包内压显著血流动力学变化(P仙女),通常定义为液体压力。在健康的学科中,P仙女大约等于胸膜压(PPL).P仙女随着积液的增加而升高,并可能与舒张期右房(RA)和右心室(RV)压力相等,并在更高水平的积液时达到舒张期左房(LA)和左室(LV)压力。心包压升高可导致部分心室衰竭[1,2其中P仙女超过腔室压力。临床心包填塞发生在心排血量、每搏量、全身性血压、伴生心动过速和矛盾脉(收缩压的呼吸波动超过10 mmHg或10% [3.])。
心脏填塞可表现为急性临床紧急情况,也可表现为不太紧急的情况,需要及时干预[4].低压填塞也有描述[5].在这里,我们演示了一例虚拟亚急性填塞,建模于Reddy等人报道的血流动力学数据。3.关于一例心包填塞需要心包穿刺术的病例。
心包积液导致腔室相互作用增加。一个平行相互作用发生时,右心室在吸气时的扩张压缩左心室;同样地,呼气时右心室容量越小,左心室的血液就越多[6- - - - - -10].中隔和心包膜参与了这种相互作用。鼻中隔受到主要压力梯度的定向驱动,但不是被动的室间隔隔断;它本身就像一个收缩泵[11- - - - - -14].局部腔室压力变化通过周围充满积液的心包传递到整个心脏[7,15辅助室相互作用。夸张系列心室相互作用的形式发生在心包填塞时,当灵感增加的右心容量在两到三次跳动内传递到左心时,有助于呼吸呼气期左室卒中容量(LVSV)的增加[16,17].平行的和串联的心室相互作用被认为是产生悖论脉的重要机制[3.,9,16- - - - - -18但他们的个人贡献还没有被量化。此外,房室相互作用[19]在心包约束升高的情况下引起收缩性心房充盈,并可能改变所有四个房室的充盈模式。我们发现,在严重心包填塞时,这种机制可导致充盈量降低,改变室间隔运动并影响心室射血时间。因此,AV相互作用在悖论脉的产生中起着重要作用。
人心血管呼吸系统(H-CRS)模型
大规模集成心血管-呼吸闭环模型提供正常和患病人体生理的信息分析[11,12,20.- - - - - -27],因为它们可以捕捉心血管-呼吸相互作用的整体方面。我们的团队开发了一个人体心血管呼吸系统(H-CRS)模型,该模型集成了血液动力学、全身和大脑气体交换以及压力和化学感受器反射。该模型准确地模拟了Valsalva机动过程中发生的复杂的心室和心肺相互作用[24],呼吸暂停[25],左室舒张功能不全[11],以及室间隔运动[12].在这里,我们用适当的心包压力-容积特征更新了人类受试者的复合模型,以更好地模拟慢性心脏填塞。
孙等人。[27]在一个由压力反射控制的闭环循环模型中建立了心包填塞模型,并通过间隔弹性室将左右心脏相互作用纳入其中。它们的间隔通过心室压力梯度被限制为心室的被动耦合。对于完全被动的鼻中隔,鼻中隔运动不能反对建立的跨鼻中隔压力梯度。我们的H-CRS模型包含一个室间隔子系统模型,它既是主动的也是被动的,因为它充当一个收缩泵,帮助左室弹射和右室填充。我们认为这是一个关键的区别,因为双相室间隔运动已经在正常心脏中得到了实验证明[13,14],我们的模拟表明,在填塞时,它可能是收缩手术的一个重要因素。此外,它们的肺部分不模拟肺力学或作为呼吸运动功能的肺循环变化,而仅限于胸膜压力驱动的规范。这些由呼吸调节的循环变化对心包填塞非常重要,特别是在产生悖论脉的过程中,如下所示。最后,我们的模型显示了心脏填塞时气体交换的重要生理改变。
在这项工作中,我们首先研究了模型生成的心包填塞中心血管压力、体积和流量的预测,特别关注活动中隔的作用。然后,我们分析了呼吸方式的贡献作用,并通过引入左右心的人工隔离,分析了串联和平行心室相互作用的独立贡献。最后,我们分析了鼻中隔作为一个主动的、辅助收缩喷射和舒张充盈的第三泵的重要作用,并证明了这个以前被忽视的组成部分在心脏填塞生理学中的相关性。
方法
H-CRS模型
H-CRS模型[11,12,24- - - - - -26有三个主要部分:心血管、呼吸和神经控制系统的模型。心血管部分包括心脏腔的集总泵型模型,入口和出口阀的集总模型,以及被视为泵负荷的系统循环和肺循环。具体地说,心室和室间隔的壁是用时变弹性函数来描述的。包裹心脏的心包被建模为一个被动的非线性弹性膜包裹心包液量。如前所述,包括系统、肺和脑循环的分布式模型[11]和非线性压力-体积(P-V)关系用来描述外周静脉系统。H-CRS模型中的呼吸要素包括肺力学和气体运输的集总模型,这些模型与肺循环模型相耦合。具体地说,气道的非线性电阻顺应性特性以及肺的非线性P-V关系被描述。在肺循环模型中,肺毛细血管透壁压力(即体积)取决于肺泡压力,而肺动脉和静脉透壁压力则取决于胸膜压力[28].全身气体运输包括在呼吸元素中,并给出了每种气体的气体交换方程(O2、有限公司2,和N2)在肺和身体主要组织的毛细血管水平(即骨骼肌和大脑)。神经控制系统模型包括对心率、收缩力和血管舒缩张力的压力感受器控制,以及心率和血管舒缩张力的化学感受器控制[24].与体循环和肺循环相关的参数已被调整,以适应正常人类患者的典型输入阻抗数据(体循环和肺循环)[11].
H-CRS模型的微分方程是用C语言编写的,并用5进行数值求解th-阶Cash-Karp龙格-库塔方法[29].通常,在AMD Turion 1.6 ghz平台(Dell Inspiron 1501)上,50秒的模拟需要5分钟的运行时间。下面的章节描述了H-CRS模型在填塞和矛盾脉脉研究中的具体修改。
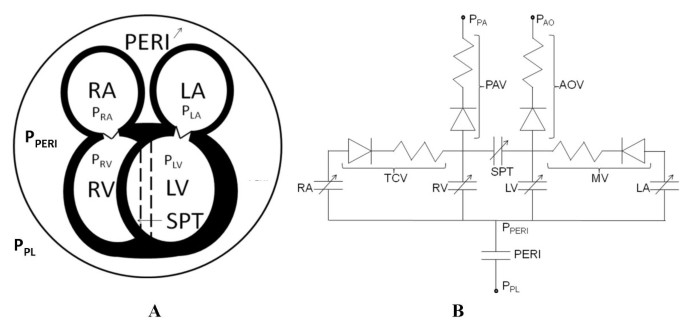
心包模型
H-CRS模型[11]更新了一个改良的心包元件。数字1图示心脏五腔室模型,四个腔室由心包和分离的室间隔包围。数字1 b是液压等效回路的心脏模型。修改包括规范透壁心包压(PTPERI) vs.心包积液量(V仙女)关系,其中PTPERI定义为P仙女- PPL.非线性最小二乘参数估计方法[30.],采用P仙女与V仙女数据来自Reddy等人报告的临床病例。[3.].在慢性心包填塞时,积液水平达到600ml对心包没有影响,在此范围内建立正常的压力-容积反应模型。PTPERI在假设平均PPL-3.0毫米汞柱。这个新的PTPERI- v仙女关系式由Eq给出。1,其中P0(= 4.24e-7 mmHg)是P仙女系数λ (= 0.0146 ml-1)心包刚度参数V仙女积液量VH心脏总容积,V0(=159.36 ml)
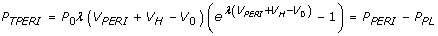
新的和旧的心包腔透壁压力-容积特征的不同之处在于,它们在正常容积范围内的斜率大致相同,但在高容积时,新的特征会产生明显更大的压力。
呼吸系统模型
除了模拟肺和呼吸道的气体交换外[11],在模型的呼吸部分也模拟了呼吸引起的时变胸膜压力。为了更好地描述心包填塞中的心肺相互作用,我们采用了从犬类心包填塞研究中数字化的自发潮汐呼吸波形[17],并将其缩放到人类的平均PPL-3.0毫米汞柱。这个伪人类呼吸波形有PPL估计范围由[3.]和[31].
间隔模型
比较了三种室间隔模型:两种被动室间隔,其P-V关系在整个心脏周期内固定在收缩末期或舒张末期;一种主动室间隔,其P-V关系由时间依赖的激活函数调节,与自由壁收缩同步,因此进行双期手术。被动鼻中隔模型仅用于本比较研究-所有控制和填塞的模拟均采用前面详细介绍的主动鼻中隔模型[11,12].
虚拟实验
心脏压塞
心包容积分级增加模拟填塞。在每次步长增加后,将模型带入稳态,并使用MATLAB对数据进行分析[30.].积液量从15ml到1100ml。我们将积液15 ml作为对照,900 ml为中度填塞,1000 ml为重度填塞。
似脉:心室相互作用研究
为了分析心室的相互作用,我们追踪了从右心房输送到左心室的固定容量的血液。在实验1(见结果部分)中,我们模拟吸气时静脉回流到右心的增加,方法是在固定P的两秒内向腔静脉输送三角形脉冲量PL.
在实验2中,为了分析每种类型心室相互作用的相对重要性,对模型进行了修改,每次消除一种类型的相互作用(见结果部分的实验2)。为了研究串联相互作用,将鼻中隔刚度参数λ从0.05提高到5.0,增加100×,保持P仙女常数。为了研究平行相互作用,肺静脉容量保持不变,从而产生独立的左心静脉回流,从而消除串联相互作用。基于静脉回流右心房的三角形脉冲,如实验1和PPL保持不变。
结果
心包积液的影响
舒张压平衡与腔室塌陷
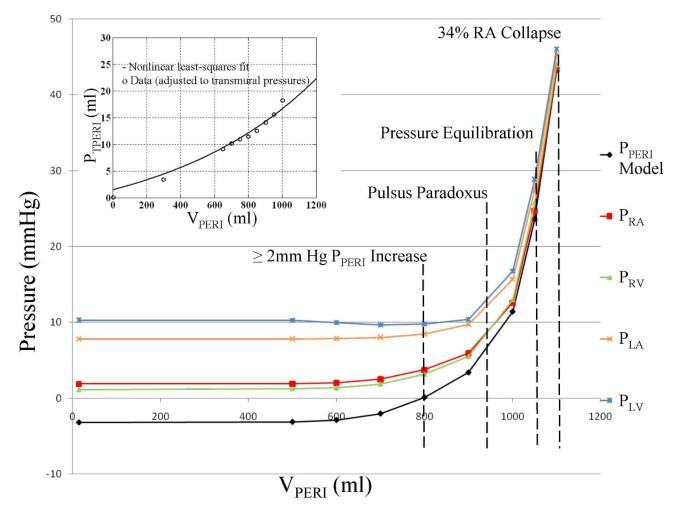
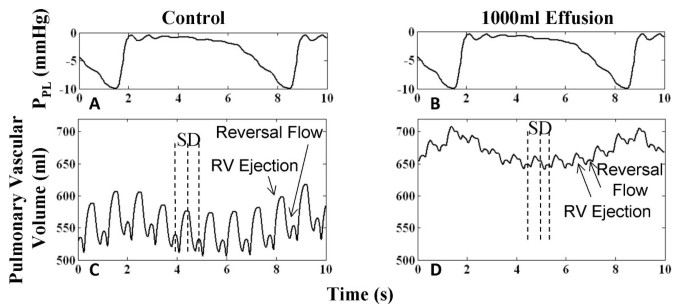
为了模拟心包填塞,我们建立了心包积液分级增加的模型(即,与心包穿刺术相反,在心包穿刺术中以测量的等分量去除积液)。数字2是稳态舒张室压和P仙女随着积液量的增加。在V仙女, P升高> 2 mmHg仙女.在950毫升积液时,可观察到异脉搏动,收缩压随呼吸变化11%。在1050毫升时,所有腔室压力平衡在2毫米汞柱内。我们将“腔室塌陷指数”定义为一个心脏周期的平均百分比仙女超过室压,包括呼吸的吸气和呼气阶段的几个心脏周期的平均值。在1100毫升时,RA塌陷超过34%的心周期,LA塌陷超过20%。
压力-容积关系.不同压力对心包积液体积V的影响仙女.这些压力包括心包压(P仙女),平均舒张心(P类风湿性关节炎和P拉)和心室(P房车和PLV)压力。800ml时,心包压升高2 mmHg,并与右舒张室压平衡。950毫升时,首次出现悖论脉。在1050ml时,房室压力平均在2 mmHg以内,1100 ml时观察到房室塌陷,平均心周期的34%以右心房塌陷为标志。图插入图(左上)显示了来自Reddy等人的数据点的透壁心包压与心包容积。3.],其中假设有固定的平均胸膜压力,并对数据进行非线性最小二乘拟合(详情见文本)。
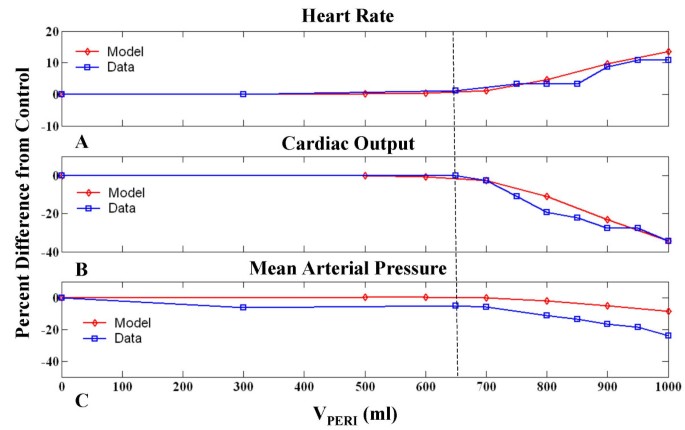
高于700ml, V逐渐增加仙女伴有心排血量(CO)、平均动脉压(MAP)的降低,以及相关的压力感受器反射的激活,表现为心率(HR)的增加。数字3.显示这些循环指标从控制状态的百分比变化作为V的函数仙女.我们对患者心包建模后的测量数据点[3.,以供比较。数字3.结果表明,该模型与实测血流动力学指标HR和CO具有较好的定性一致性,但与MAP数据拟合较差。对于所有其他模型参数在正常范围内工作,MAP行为受到损害,与数据中看到的相比,有较少的渗出下降。图中的虚线3.指示在所有三个指标中与控制相比发生显著百分比变化的点,与数据吻合良好。可以观察到,虚线以下低积液水平的MAP数据显示出不太可能的下降,与其他指标的偏差点不同,表明Reddy等人的数据可能存在测量误差。尽管如此,即使对压力偏移量进行了校正,随着心包积液量的增加,模型生成的MAP下降率也低于数据中所见。因此,该模型只提供了一个定性的适合患者数据。
循环指数与心包容积的关系.循环指数变化百分比与心包容积(V仙女)为模型(菱形)和患者数据(方框)。3.].心率随V增加而增加仙女达到1000毫升(A),而心排血量(B)和平均动脉压(C)下降。虚线表示明显偏离控制点。
填塞中的右心关系
在无呼吸道变化的情况下,观察心包填塞时的右心血流动力学PL设置为平均值,从而模拟屏气。心房可以被设想为一个可收缩的存储室,从腔静脉室流入,并通过三尖瓣流出到RV室。舒张期定义为三尖瓣开启和关闭之间的间隔[19].
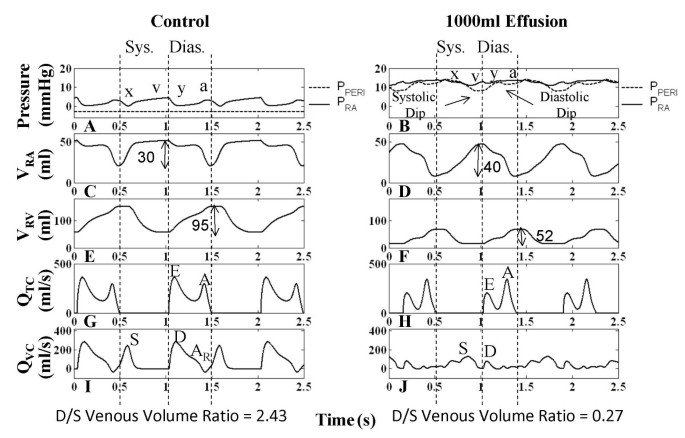
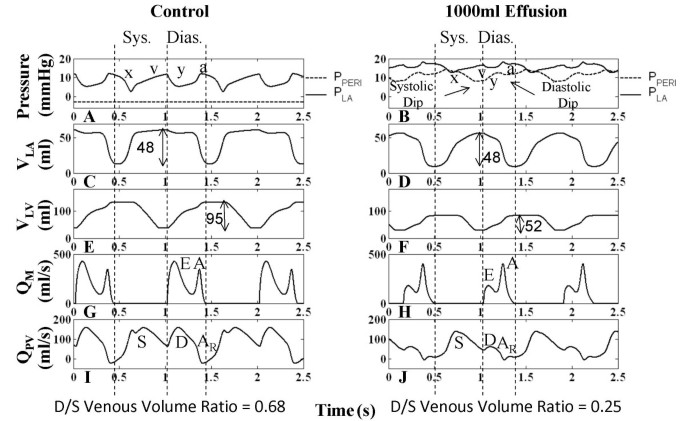
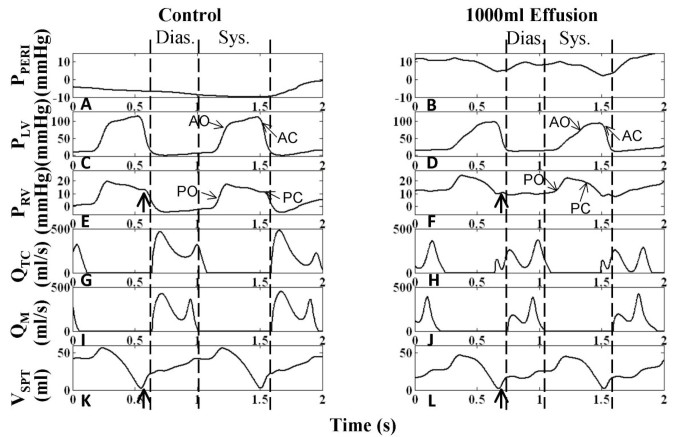
数字4显示,对于对照病例,右心室收缩开始于三尖瓣关闭后,RA继续放松,导致RA压力降低(P类风湿性关节炎),即x下降。RA的收缩充盈由快和慢组成,如RA体积(V类风湿性关节炎)曲线(图4摄氏度)和P类风湿性关节炎v浪潮(图4).收缩期RA充盈的快速部分与腔静脉容积流量Q的快速收缩期部分(S)相关风投(图4我).在舒张早期,通过三尖瓣的特征双峰容积流量(QTC)(图4 g)等效于更熟悉的多普勒经心瓣血流速度测量,对应于P中y下降的开始类风湿性关节炎(图4).在这篇文章中,我们用描述速度测量(即E波和a波)时使用的相同术语描述了经瓣容积流的特征。舒张早期以Q区明显的e波为标志TC(图4 g舒张期(D) Q开始风投(图4我).随后是一个缓慢的充盈期(舒张期),在右心室舒张后期,RA腔室收缩,促进正向流动(Q的a波分量)TC在图4 g)和相反的方向(ARQ分量风投在图4我).V类风湿性关节炎反映了三个舒张期,分别对应于Q的e波、散张和a波TC(图4摄氏度而且4 g),加上V类风湿性关节炎还原见于第一和第三阶段。相对较小的第一次约简表明QTC>问风投.第三阶段为RA收缩降低V类风湿性关节炎(图4摄氏度)和增加P类风湿性关节炎(图中的a波4(在某种程度上风投是颠倒的(AR图中的组件4我),产生双向RA流出。RV体积(V房车)见图4 e反映了心室充盈的三个阶段。
右心血流动力学.在平均胸压(-3 mmHg)下呼吸暂停时,对照组和1000 ml积液病例的右心血流动力学波形。收缩期和舒张期被指示,在1000ml积液病例中,由于心率较高,收缩期和舒张期相对较短。左柱分别为正常心包压和右心房压(图A)、右心房容积(图C)、右心室容积(图E)、三尖瓣血流(图G)和下腔静脉血流(图I)。1000ml积液时(右列),右房压波形升高以平衡心包压(图B), y轴下降值尤其降低(图B)。心包压显示两个压力下降,对应于心室射血(标记为收缩期下降)和心房射血(标记为舒张期下降)。右心房容量逐渐增加(图D)和腔静脉流量减慢(图J)显示收缩期心房充盈减慢。舒张期静脉回流减少(图J)与舒张末期右心房容量降低有关(图D)。由于充盈和冲程输出的变化,右心室容量变化减少,显示容积标签(ml)(图E-F)。e波减少,A波更突出(图H)。腔静脉血流反向成分(图A)R)不再存在(图J)。每个病例下方显示了舒张-收缩(D/S)静脉容积比,随着填塞而降低。详情见正文。
P的检查仙女波形显示心脏周期中的关键改变,这些改变可能积极参与临床观察到的心包填塞特征。在控制条件下,P仙女相对于P类风湿性关节炎并追踪PPL(图4).重要的是要认识到,当心脏总容积受到心包积液的限制时,P仙女现在受心室容积变化的影响,变成阳性;它现在跟踪舒张期RA压力(图4 b)作为所有心脏腔室的参考压力。此外,鉴于P仙女心包积液的P- v关系决定了心包积液的体积,因此,P仙女心包填塞是主动调节其他心腔流量和压力的自变量。具体地说,心室和心房容积的变化反映在P仙女在犬类测量中观察到的由心室和心房射血引起的两个压力下降波形(分别为收缩期下降和舒张期下降)[18,19].我们从P . x线下降开始分析心包压迫类风湿性关节炎发生于右心室收缩(图4 b).填塞后,x线下降不再直接与RA松弛相关。相反,P类风湿性关节炎由于心包压迫而升高并几乎保持不变,x线下降特征延迟、幅度减小并在时间过程中显著减缓。此时P显著收缩下降仙女可见,与左右心室射血相一致,这缓解了心包对RA的约束,并允许静脉回流到心房(图4 b而且4 j).P类风湿性关节炎P仙女创建延迟和缓慢的x下降,并允许RA缓慢地重新填充(图4 d), P类风湿性关节炎从P分离仙女形成v型波。因此,对照条件下,在右心室等容收缩和RA松弛期间,x线下降先于右心室弹射,填塞中的x线下降在振幅上有所延迟和减弱,发生在右心室弹射开始之后。V波的终止对应于最大V类风湿性关节炎和P的收缩下降的最小点仙女波形。在三尖瓣开启时,RA-RV压力梯度减小(图中e波减小)4 h)和严重缩短的静脉回流(Q风投在图4 j) as P类风湿性关节炎正处于巅峰。V类风湿性关节炎变化的结果是Q的平衡风投(流入RA)和QTC(RA流出)和Q的D分量大幅度下降风投填塞是导致V值下降较小的原因类风湿性关节炎在早期舒张期。随着三尖瓣e波的下降,V类风湿性关节炎继续以较慢的速度下降。当RA收缩时(a波特征在P类风湿性关节炎),产生强烈的三尖瓣流(图中增强的a波)4 h)来减少V类风湿性关节炎降到非常低的水平。与对照不同,Q没有反转风投严重填塞。比较V的变化类风湿性关节炎和V房车舒张期可以推断出舒张期腔静脉流入量。对于对照情况,而V房车增加95毫升,V类风湿性关节炎仅减少30毫升,表明舒张期RA显著同时充盈(图4摄氏度而且4 e).心包填塞时,心室容积增加52ml,而心房容积减少40ml,表明腔静脉流入量少(图4 d而且4 f).因此,RA的大部分血液被转移到RV,在舒张期,RA从静脉侧很少再填充。舒张期V房车也随填塞而改变,早期充盈较小,分离时有一段缓慢增加的时期,与心房射血相一致的增加更强(对比图4 e而且4 f).在舒张期,y下降特征显著下降,反映为e波下降,P下降类风湿性关节炎持续升高,缓慢增加的压力(图4 b).在心室舒张期晚期,P仙女心房射血波形(舒张期倾斜),缓解心包压迫。随后,P仙女由于舒张期静脉回流持续到收缩期而缓慢增加。这种缓慢的返回延迟了x下降的发生。常见临床指标的模型测量见表1.对于积液,这些临床指标超出正常范围[11表示功能异常。
填塞中的左心关系
左心血流动力学也反映了心包积液对LA体积的压缩影响(V拉)(比较图5度而且5 d舒张期左室容积(VLV)(比较图5 e而且5 f).在这里,舒张被定义为二尖瓣打开和关闭之间的间隔。左房压(P拉)填塞时升高(图5 b)与对照组相比(图5),伴有有限的心房舒张(x-下降)。心包约束减缓收缩期LA充盈(对比图5度而且5 d)和P仙女限制舒张期肺静脉回流,显示在远端静脉流波形(对比图5我而且5 j).与右心相同,左室早期充盈减少,经心瓣膜血流改变(见图)5克而且5 h).P拉减少(图5 b).总的来说,心包约束的压缩作用在相对厚壁的左心表现得较轻,其舒张压略高。
左心血流动力学.在平均胸压(-3 mmHg)下呼吸暂停时,对照组和1000 ml积液病例的左心血流动力学波形。收缩期和舒张期被指示,在1000ml积液病例中,由于心率较高,收缩期和舒张期相对较短。左柱分别为正常心包压和左房压(图A)、左房容量(图C)、左心室容量(图E)、二尖瓣流量(图G)和远端肺静脉流量(图I)。伴有1000ml积液(右柱),左房压波形升高(图B),心房舒张减弱(x-下降),舒张期心室充盈(y-下降)(图B)。心包压显示两个压力下降,对应于心室射血(标记为收缩期下降)和心房射血(标记为舒张期下降)。左房容积逐渐增加显示收缩期心房充盈减慢(图D)。图E-F中的容积标签显示,由于左室锉平和射血减少,心室容积变化减小。e波减少,A波更明显(H图)。舒张期(D)和反转期(A图)R舒张/收缩期(D/S)静脉容积比如下图所示,随填塞而减小。详情见正文。
左室(LPEP)的预射期通常略长于右室(RPEP),详见[32](比较图4 e和图5 e).这种心室射血时间的不同步在心包填塞时变得更加明显(稍后讨论),并在改变P型心包x-下降特征的形状中起作用类风湿性关节炎波形。x下降波形由P形仙女它有两个组件,第一个对应右室弹射,第二个对应左室弹射。数字4 f和图5 f显示每个心室喷射52 ml,但舒张末期充盈量差异很大(68 ml V房车80毫升VLV),表明右心室的压缩程度远高于左心室。
房室的相互作用
图的检查4 j和图5 j在严重填塞时,舒张静脉回流明显低于收缩期静脉回流。理论上,如果舒张期静脉回流达到零,那么心房唯一能被填充的时间是在收缩期。在这一阶段,心房充盈完全取决于心室射血,这一术语称为最大房室相互作用[19].Beloucif等人。[19通过舒张-收缩期(D/S)静脉回流容积比来量化AV相互作用。我们分别通过在收缩期和舒张期时间间隔内积分静脉容量来获得每拍的收缩期和舒张期流入量。这些间隔在图中表示4和图5,其中舒张期确定为心室充盈的持续时间,而收缩期确定为心脏周期的剩余时间,如[19].静脉回流量计算显示,重度填塞1000ml积液时,舒张期腔静脉回流量减少85%,而收缩期腔静脉回流量实际增加40%。因此,右心静脉回流容量的D/S比从对照组的2.43下降到填塞组的0.27(表2)2).在左心,舒张期肺静脉回流容量减少73%,收缩期容量下降24%。肺静脉流入量的D/S比值也表明严重填塞(1000 ml积液)LA充盈模式的改变,D/S比值从0.68变化到0.25(图5).本病例中使用的远端肺静脉流量波形与Beloucif等人的报道类似。[19].表格2显示舒张和收缩期静脉回流量增加积液水平。右心明显向收缩期静脉充盈转移(图4我而且4 j),最大V变化很小类风湿性关节炎在收缩期结束时,但V显著降低类风湿性关节炎舒张末期与舒张期静脉回流减少有关。舒张期左心静脉回流量减少,回流量显著减少(图5 j),剩下V拉舒张末期未受影响(对比图5度而且5 d).这种主要的收缩期心房充盈模式表明房室相互作用增强,主要影响右心,这与Beloucif等人的发现一致。[19].
腔室压力-体积关系
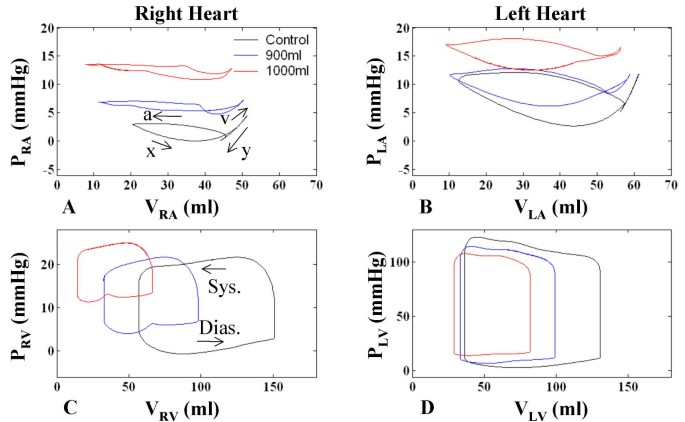
数字64个心室的P-V关系为对照,900 ml积液(轻度心塞)和1000 ml积液(严重心塞)。屏气模拟用PPL保持在平均值。在RA的控制情况下,RA的充盈与右心室收缩一致,从最小V开始类风湿性关节炎P的x下降类风湿性关节炎(见图中标注6),并平稳地继续进入P增加的v波类风湿性关节炎随着V类风湿性关节炎在右心室收缩期结束时达到峰值4而且4摄氏度和图6).右心室舒张期有三个组成部分,开始时P急剧下降类风湿性关节炎(y-descent;数字4和图6), V略有下降类风湿性关节炎.接下来是一段分离期,此时压力与V值一样略有增加类风湿性关节炎由于Q风投.最后,随着P的增加,心房收缩随之发生类风湿性关节炎和相对较强的V下降类风湿性关节炎(图4而且4摄氏度和图6).这就完成了左心室P-V回路的舒张部分,其中舒张和收缩期是相对于右心室机械周期定义的。时间在这些心房P-V环上是隐式的,在心脏周期中以逆时针方式增加。
心房P-V环显示向上和向左移动,朝向较高的心房压和较低的最小容积(图6而且6 b).对于风湿性关节炎尤其如此,随着填塞的进展,环路上的最小体积点稳步下降。随着填塞程度的提高,RA最大容积点也略有下降(与图中最大容积比较)4摄氏度而且4 d).图中RA环的扁平外观6最小腔室容积达到非常低的水平,显示心包积液对薄壁心腔的收缩作用。y下降的斜率在RA P-V域下降(图6),填塞增加,y型下降后,右心室舒张期剩余时间(环路的上部)压力缓慢增加。RA P-V环路收缩部分的x下降特征延迟和减少后出现慢v波。P类风湿性关节炎在右心室收缩期的后半段保持相对稳定。V类风湿性关节炎与对照组相比,填塞时偏移增加。进行性心包压迫与P升高有关拉心房P-V袢变平(图6 b).积液增加(图6摄氏度和图6 d)时,心室舒张压升高,容积和压力偏移减少。在心包填塞和心室充盈期,P仙女波形雕刻舒张P-V关系,包括在图中观察到的缺口效应6摄氏度.
部分总结
心包容积的分级增加模拟了左右心填塞时的血流动力学变化。右心血流动力学变化可归纳为:1)心包压随腔室压变化,而不随胸膜压变化;2) RA充盈延迟并减少,因此x线下降发生在右心室弹射开始后,而不是在右心室等容收缩开始时;3)由于腔静脉d组分明显减少,舒张期早期充盈(e波)减少,晚期充盈(a波)占更大比例;4)与心室收缩和舒张期间的正常充盈相比,心房充盈明显局限于心室收缩,导致y型下降减弱或不存在。左心血流动力学同时发生改变。通过心房和心室P-V循环可以很好地显示这些填塞改变。有证据表明,11%的脉状矛盾和心房塌陷(34%的RA, 20%的LA)。CO和MAP受损,有压力反射激活和心动过速的表现。
重要的是,心包填塞时心包压波形反映了心腔局部容量的变化,特别是舒张压和收缩压的下降,这反过来又影响了心腔的充盈能力。由于心包的约束,静脉回流到心房的时间在收缩期逐渐高于舒张期,因为心室收缩,心脏占用的容积减少,产生房室相互作用,在很大程度上决定了心脏的充盈量。
呼吸作用
在吸气时,静脉回流到右心房的增加。吸气时胸腔内压力的降低会降低胸腔内全身静脉、心包和心腔的压力。因此,胸外全身静脉的流量增加,更多的血液流向右心。这种增加的血流量在两到三次跳动后出现在左心(对于休息的人来说,在呼气期间),即血液流经肺血管的“过境时间”[16,17].重度填塞时,高P仙女由于积液产生了填充空间的竞争,这增加了心室之间的相互作用。在吸气增加全身静脉回流时,左心充盈受到损害,降低LVSV和主动脉压[3.,6,17,33].另外,在过期期间,左心脏充盈优于右心脏。由此产生的LVSV的变化可导致脉压随吸气而变化10%以上,或似脉[3.].在我们的模型中,正常呼吸水平下产生悖论脉的临界心包积液量为950毫升。
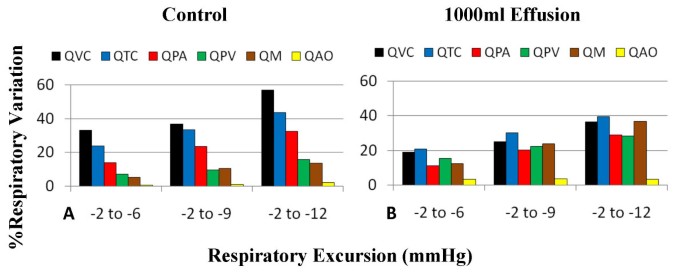
为了分析呼吸对血流动力学的影响,在模型中使用了三种正弦呼吸模式(具有深度和偏移的调制),并计算了入口、出口和经阀流量的呼气和吸气之间的百分比变化。数字7显示了不同程度的呼吸和相关的百分比变化。具有较大的偏移和较低的PPL在吸气时,整体呼吸变化增加。在对照案例中(图7一个),右心流动(Q风投,问TC,问巴勒斯坦权力机构)的呼吸变化比左侧(Q光伏,问米,问AO).例如,在不同的呼吸努力水平,三尖瓣(QTC)范围为23-43%,而二尖瓣的流量变化(Q米)范围为5-13%。严重填塞时,三尖瓣的流量变化范围为21-40%,但二尖瓣的流量变化范围增加到12-37%(图7 b).左心血流变化增加已被用作血流动力学重要心包积液或心包填塞的临床指标[1,34].如后面讨论的那样,左右两侧呼吸变化的可比性水平是心室相互作用增加的有力指标。
逆脉
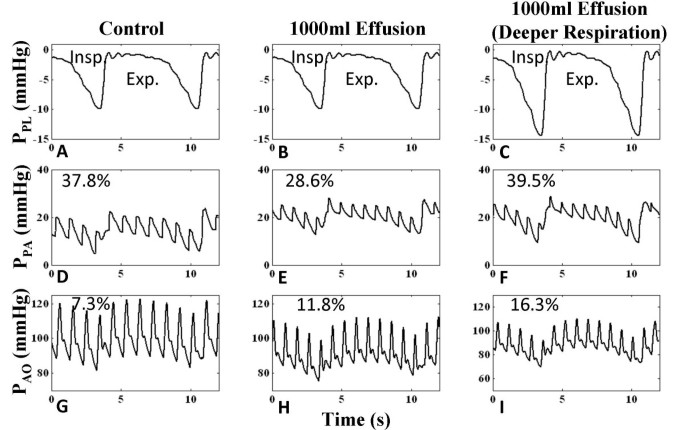
数字8显示悖脉有积液。对照病例显示,呼吸水平-1至-10 mmHg时,主动脉远端压力变化7.3%(图8 g).积液增加脉压变化11.8%(图8 h),但呼吸的深度会影响变化的水平,如吸气越深至-15 mmHg,变化会增加16.3%(图8我).重度填塞(积液1000ml),肺动脉压(P巴勒斯坦权力机构)增加,并且由于肺血池增加(下文讨论)而表现出较少的压力漂移AO由于心排血量下降和呼吸变异增加而减少。因此,心包压迫对肺动脉和主动脉压力有相反的影响。然而,呼吸变化的增加增加了两侧的压力变化(图8 f而且8我).
室间隔
研究了填塞时的室间隔运动,试图揭示异常血流动力学和呼吸变化的机制[18].我们首先提出了鼻中隔模型,然后是我们关于鼻中隔在填塞中的作用的模型结果。
间隔模型
我们所采用的室间隔模型包含了整个心脏周期的室间隔运动,模仿了其他人所注意到的双相运动[13,14].正如我们自己的研究中所详细描述的那样[12,35],一个体积为V的储物室SPT定义为当前间隔位置和其非受力位置所约束的体积(图1),其中正V和负VSPT分别指示向右和向左的鼻中隔弯曲。因此,左室容积被定义为左室自由壁和无应力间隔加上V的容积SPT,右心室容积定义为右心室游离壁和无应力间隔结合的容积减去VSPT.透壁压力PSPT定义为PLV和P房车.中隔顺应室的压力-容积(P-V)关系存在收缩期和舒张期,收缩期为线性,舒张期为非线性。其次,室间隔在收缩时与左室、左室自由壁收缩同步进行主动收缩,是第三个泵。鼻中隔激活和跨鼻中隔压力梯度都形成鼻中隔运动。
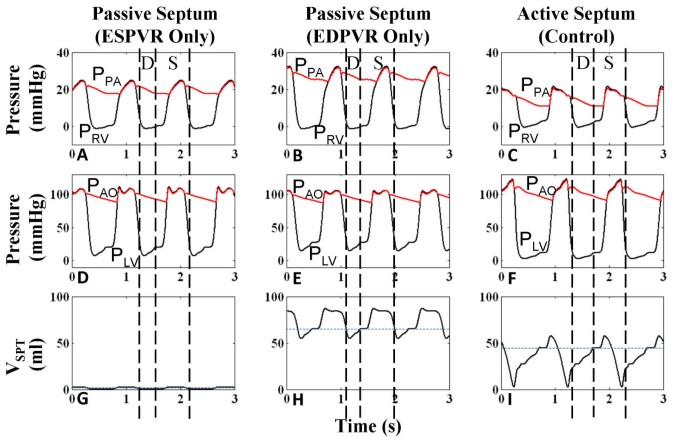
我们发现,在心脏周期中由间隔激活函数控制的室间隔P-V关系的双相定义对于准确模拟正常的左室和右室压力分布至关重要。模拟了三种室间隔模型:a)在收缩期末期观察到的线性P-V关系[36]并在整个心脏周期内保持-这模拟了僵硬的隔膜,如动力学隔膜b)适用于舒张末期的非线性P-V关系[35]并在整个心脏周期内保持-该模型模拟了一种柔顺性膜,如间隔动脉瘤c)收缩末期的线性P-V关系和舒张末期的非线性P-V关系,以及由时间依赖性激活函数决定的剩余心脏周期中两者的组合[35] -当前活动的鼻中隔模型。病例a、b为被动鼻中隔模型,V为被动鼻中隔模型SPT与时间无关,而情况c将隔膜视为与主动RV和LV自由壁泵同步的主动泵。数字9显示心室压和心室压SPT对于这三种情况。无源性鼻中隔病例a,鼻中隔高度不顺应,几乎固定在中立位置(图9克).P房车和PLV与实验观察到的有分歧[11,33], P呈上升趋势房车(图9)和一个扭曲的PLV(图9 d).与病例b的被动鼻中隔相似,鼻中隔强烈向右弯曲,其运动由左至右的跨鼻中隔梯度形成,从而反映了P的形状LV(图9小时).收缩压P房车向上倾斜,高于正常水平(图9 b),收缩压PLV舒张PLV增强(图9 e).病例c的活动室间隔显示收缩压的相反斜率,如犬[37]及临床资料[11)(图9 c而且9 f),以及实验观察到的较大的间隔向左推力[13,14在收缩期可见到接近中性的位置(图9我).舒张期鼻中隔缓慢向右移动,与左向右的压力梯度增加相一致,当游离壁收缩开始时,鼻中隔也开始收缩,在向左推力前进一步向右心室推进。左室弹射前的“室间隔启动”引起右室流出运动,观察到左室弹射延长。在收缩期结束时,在肺动脉瓣关闭前,室间隔向右心室反冲,额外增加右心室冲程输出。因此,活跃的室间隔和室间隔对右心室收缩功能的辅助延迟了肺动脉瓣关闭[37]可以被定位为这两种情况,这两种情况在病例a和b中都不存在,这可能是血流动力学重要的。
中隔模型的比较.三种室间隔模型的室间隔、动脉压力和室间隔容积-病例a:在整个心脏周期内保持收缩末期压-容积线性关系(ESPVR)的被动室间隔(图a、D、G);病例b:被动间隔,在整个心脏周期内保持非线性舒张末期压-容积关系(EDPVR)(图b, E, H);病例c:活跃的室间隔,线性ESPVR和非线性EDPVR在心脏周期中由间隔激活函数调制(图c, F, I)(详情见正文)。对于病例a,鼻中隔高度不顺应,几乎固定在中立位置。这抑制了收缩压PLV并导致收缩期P异常上升房车.病例b鼻中隔严重向右弯曲,相对僵硬的鼻中隔,其运动仅受左至右跨鼻中隔梯度影响,反映PLV.收缩压P房车由于收缩期鼻中隔位置向右,血压偏高。病例c中间隔活跃时,临床资料显示收缩压呈相反斜率[11].中隔在收缩期被激活,产生强大的向左推力(D =舒张期,S =收缩期)。
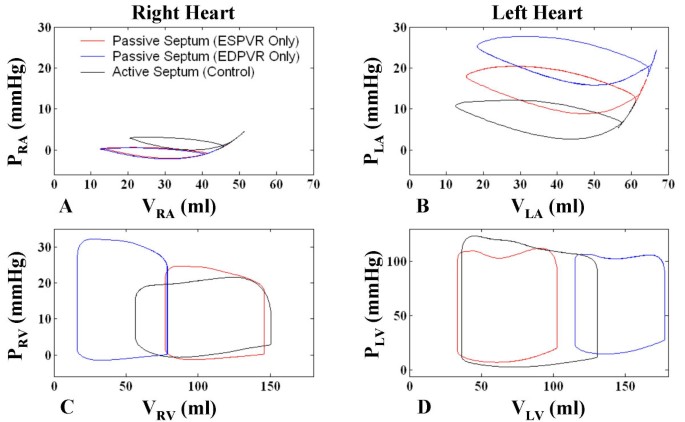
4个心腔的P-V环路如图所示10对于这三种情况。对于病例a,中性位置的硬隔减小了左室的大小(图10 d),增加舒张末期PLV限制左室充盈,同时增加收缩期P房车由于没有向左移动,并且没有提供RV弹射的帮助(图10 c).另一种情况是b,相对僵硬且严重向右弯曲的鼻中隔扩张VLV并减少V房车总的来说,大大增加收缩期P房车并在心室射血中起有限的作用(图10 c - d).在这两种情况下,心排血量降低P类风湿性关节炎(图10)和舒张末期P房车(图10 c).另一方面,未循环的血液积聚在肺脉管系统增加磷拉(图10 b).P-V回路分析清楚地显示了病例c比病例a和病例b增加的右心室行程量。
使用不同间隔模型的腔室压力-体积关系.在三个室间隔模型病例中所示的四个心室的P-V关系-病例a:只有ESPVR的被动室间隔(红色);病例b:只有EDPVR的被动鼻中隔(蓝色);案例c:激活功能调制ESPVR和EDPVR的活动隔(详情见文本)。对于病例a,僵硬的,无应力的隔膜减少VLV,增加舒张末期PLV限制左室充盈,同时增加收缩期P房车因为没有向左移动,也不会导致右心室弹射。在b例中,顺应性较差,右移的鼻中隔扩张VLV并减少V房车总体而言,增加收缩压P房车对心室射血贡献不大(图C-D)。在这两种情况下,心排血量降低P类风湿性关节炎(图A)和舒张末期P房车(图C)。搏量减少导致血积聚在肺床,增加P拉(面板B)。
填塞时室间隔运动
如前所述,在本建模研究中,活动中隔(前一节中的病例c)一直被使用。为了更好地分析鼻中隔对填塞的影响,将鼻中隔容积图(VSPT)可用于跟踪鼻中隔运动,其中鼻中隔容积定义为鼻中隔中性位置的容积偏移量(见图)1 b),其中正VSPT表示鼻中隔右移,V为阴性SPT表示左移。由于整体的左至右跨鼻中隔压力梯度,健康的鼻中隔向右弯曲,呈V形SPT总是正的。间隔体积如图所示11 k-l分别用于对照和1000ml积液病例。在收缩早期,从左到右的压力梯度产生了一个最初的向右的隔膜运动(图11 k).在射血前期(PEP),室间隔激活与心室游离壁激活以及随后的等容收缩同步产生向左的反梯度运动,并在主动脉瓣打开时继续向左运动(见图中标签)11个).当主动脉瓣关闭、室间隔失活与游离壁失活同步时,左至右的跨室间隔压力梯度产生收缩期P的特征相反斜率房车和PLV(见图11 c而且11 e),将鼻中隔向右移动。此动作可增强RV冲程量[37,从而通过更大的左室填充空间来改善左室填充。舒张开始的信号是三尖瓣和二尖瓣的打开(图11 g而且11小时),鼻中隔在整个舒张期都处于被动状态,这是由于早期和晚期流入两个心室的血流所造成的跨鼻中隔压力梯度要小得多[12].P仙女(图11个),追踪低振幅胸内压,对形成心周期内的心压无显著影响。在严重填塞时,P仙女具有心脏变异(图11 b)控制腔室压力,特别是较顺从的右心的压力。P仙女经历收缩压下降(见图上的标签)4 b)素描P房车过早地关闭肺动脉瓣(图11 f).与此同时,PLV显示与主动脉瓣延迟打开相关的延长PEP(图11 d).与对照组相比,两心室的收缩期射血进一步不同步。由于最初的收缩期左至右跨鼻中隔梯度,鼻中隔向右移动(图11 l).伴伴伴左间隔运动的PEP。该运动表明,随着等体积周期的增加,向下倾斜的幅度减小(对比图5 eF和Figure11 c弹射时,鼻中隔主动向左支持左冲程输出。P房车与横跨三尖瓣的早期房室梯度阳性相关,从而导致早期入口血流(图11小时),而鼻中隔仍然左移(图11 l).因此,三尖瓣和二尖瓣经瓣血流起始也是不同步的。与收缩期晚期射血相比,正常情况下右室间隔运动发生在肺动脉瓣关闭前,因此室间隔运动具有辅助右心室输出的功能成分(图中箭头)11 e而且11 k) [37].相反,填塞时,右侧室间隔运动(图11 l)发生在收缩周期晚期,此时肺动脉瓣已经关闭。因此,室间隔运动与填塞时右心室流出无关。相反,它导致了P的短暂增加房车(图中的箭头11 f而且11 l),降低房室梯度,中断右心室充盈。早期舒张期Q的中断TC观察到的是分裂的e波(图11小时).比较图11 k而且11 l时,舒张期室间隔容积减少,提示室间隔位置整体左移。
室间隔运动与血流动力学的关系.通过绘制室间隔容积V来跟踪室间隔运动SPTvs.时间,其中正VSPT是右中隔位置,零伏SPT是无压力或中性的间隔位置,和负VSPT左中隔位置。对照组(图A)显示心包压,吸气时出现1000ml积液(图B)。其余面板显示左室压力(面板C-D)、右室压力(面板E-F)、三尖瓣流量(面板G-H)、二尖瓣流量(面板I-J)和室间隔容积(面板K-L)。左室收缩期和舒张期用虚线表示,与二尖瓣开启和关闭时间一致。双心室射血时间偏移,主动脉瓣晚开(AO)与延迟的室间隔左搏一致,肺动脉瓣早闭(PC)与P值过早降低一致房车由于P仙女收缩压下降。在右心室充盈开始时,室间隔保持左移。失活后,随着右中隔运动(E-F和K-L图中的粗体箭头),血流中断,产生分裂的e波(详情见文本)。(AO =主动脉瓣开启,AC =主动脉瓣关闭,PO =肺瓣开启,PC =肺瓣关闭)
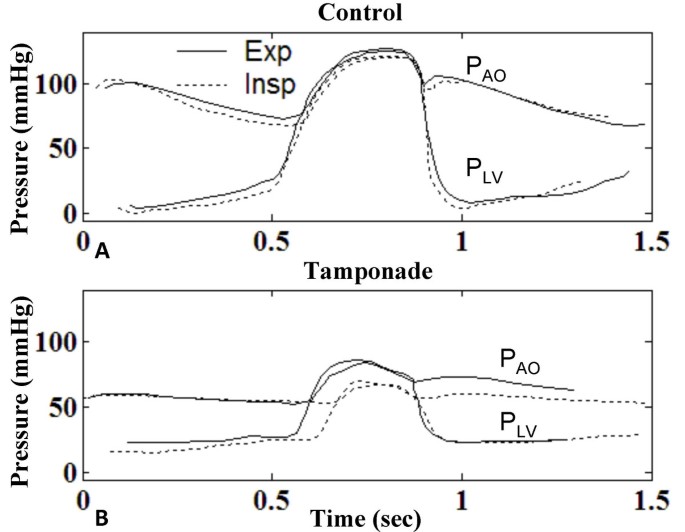
重度填塞时,PEP异常延长LV在两种犬科动物[18]及临床资料[33,38].数字12显示了Murgo等人报道的一例心脏填塞病例的模拟数据数字化记录。[33],其中PLV主动脉根压(PAO对于心包穿刺术后(对照)和心包穿刺术前(1000 ml积液)两例,在呼气时(实线)和吸气时(虚线)重叠。我们从这些数据中注意到,等容松弛期在整个呼吸周期中保持不变;因此我们对齐了P的单个循环LV与此阶段相关的吸气和呼气,特别是主动脉瓣关闭。在对照组中,呼吸道影响很小,如[38].填塞(图12 b)收缩期压力显著下降,PEP减慢,射血时间缩短(见表3.).
模型生成的结果揭示了PLV填塞(图13).数字13有关PLV, VLV并在中隔容积控制和重度填塞的情况下。呼吸对这些波形的影响表现为在平均P时呼气、吸气和屏气期间的单周期叠加跟踪PL.左室舒张末期容积(LVEDV)和舒张期V的轻微呼吸变化SPT在图中很明显13 c而且13 e,最大VLV呼气时鼻中隔右移。收缩期呼吸变化可以忽略不计。对于填塞的病例,有灵感,PEP延长(图13 b)和主动脉瓣打开(AO)延迟。LVEDV幅度的降低及其呼吸变异的增加是明显的(对比图13 c而且13 d).P的上冲程阶段LV相对应的是延迟的左间隔运动(图13 f),即VSPT在AO之前,中隔运动可以再次以强烈的向左运动支持弹射。
呼吸周期左心室功能的变化.深入观察心包填塞时左室呼吸功能的变化。第一列和第二列分别给出了对照病例和严重填塞病例(1000毫升积液)的模型结果。一个心脏周期显示PLV和PAO在到期(红色),灵感(蓝色)和固定的平均PPL(黑色)覆盖了主动脉瓣闭合对齐(面板A-B)。图C-D显示左心室容积,图E-F显示室间隔运动。在对照组中,主动脉瓣开度(AO)和预射期(PEP)随呼吸变化而变化;具体表现为吸气时PEP减慢,AO延迟,弹射时间缩短(图A)。填塞时,与对照组相比,PEP整体减慢,呼吸变化增大(图B)LV(D图)PEP过程中,鼻中隔悬挂在中立位置,延迟了左推,左推只能从AO开始(F图)(AO =主动脉瓣打开,AC =主动脉瓣关闭,MO =二尖瓣打开,MC =二尖瓣关闭)。
心包积液时,PEP延长和心率增加的共同作用缩短了左室射血时间(LVET),如文献[38].如图所示,LVET在到期时最大,在灵感时最低11对照组的呼吸变异为3%,严重填塞组为28%(表2)3.).在射血前,左室充盈容量的变化表现为LVEDV的呼吸变化,对照组为6%,填塞组为19%。由于这两种影响,与呼气相比,对照组吸气时左室冲程量(LVSV)降低5%,填塞时降低26%。
呼吸变化也发生在右心室弹射时间(RVET),但与呼气相比,对照组的RVET增加3%,充气填塞组的RVET增加13%。右心室舒张末期容积(RVEDV)在对照组为26%,填塞组为49%。右心室行程容积(RVSV)在对照组中变化39%,填塞组为59%,吸气时RVSV最大。可以注意到发生填塞时,左室的射血时间比右室变化更大[32],但右侧舒张末期容积变化较大。两者的综合作用使右半部分的笔画量变化更大。结果列于表中3..
心包填塞时,室间隔运动反映了与心包压迫相关的异常血流动力学,即左室和左室射血时间的不同步和缩短,并随着灵感的增加而加剧。值得注意的是,使用术语异步来描述不同的射血间隔不应与通过心室的电传导异步混淆,因为模型中的心室激活功能在时间上是同步的。
肺血管
肺血管是连接左右心的血液储存库。严重填塞时,肺血管容积增加20%,可见肺血池14摄氏度而且14 d).在控制场景中(图14摄氏度)时,肺容量在一个心动周期中出现两个峰值,向上的峰值是与右心室收缩期喷射有关的大峰,其次是舒张末期的第二个向上的峰值和与左心房肺静脉回流有关的小峰[39].在填塞时,可见体积偏移减少(图14 d),这是由于右心室搏量减少和心包约束导致左心压升高。左心受压妨碍正常静脉回流,可能与肺血管内血液积聚有关。从对应的P可以看出,在灵感方面尤其如此PL波形(图14 a - b).肺静脉回流发生在主峰向下冲程时,表现出明显的两期回流,即收缩期和舒张期回流。左心AV相互作用与此特征明显,收缩压回变明显,舒张压回变小。
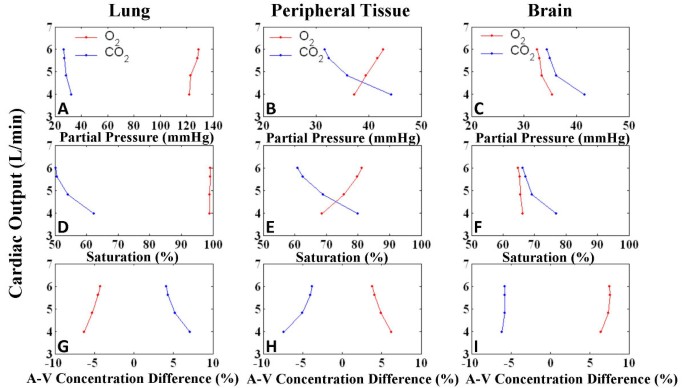
气体交换
监测模型生成的肺和肺泡、外周组织和大脑中的酸碱平衡,以观察填塞引起的变化。对于积液水平增加,心排血量与O2和有限公司2分压、饱和度百分比和动静脉(A-V)浓度差百分比(图15),以犬类研究为蓝本,在一个呼吸周期内平均计算[40].在组织出口端取分压,即外周组织和脑内静脉压,肺动脉端取分压。表格4显示控制和严重填塞的关键指标的数值。填塞时,外周组织反映血氧合降低,静脉PO降低2,静脉PCO增加2,还原SO2(图15 b而且15 e).此外,CO的A-V差增大2.心排血量降低的情况显示CO的A-V差异增加2[41- - - - - -43]以及静脉PCO增加2[41,42由于动脉低碳酸血症和静脉高碳酸血症的结合。这是血液流动缓慢导致CO积累的结果2[44].心输出量减少导致低灌注状态,降低O2通过PO向组织传递2所以2减少。肺组织反映这些变化的程度较小。另一方面,脑回路模型是自动调节的,以维持脑血流量[26].高碳酸血症,脑血流量增加,以改善氧合和增加CO2冲刷,由CO中A-V差的维持所示2以及PO2,所以2,和O2动的区别。分压控制值(表24)与先前报告的数值不同[11],因为在这项研究中使用了不同的呼吸模式。下吸气PPL导致吸入更多气体,呼气期相对较长,释放更多一氧化碳2.模拟结果表明,在严重心包填塞时,更深的呼吸模式倾向于用更大的氧合和CO来抵消心排血量降低的缺氧效应2去除。这些模型观察建议进一步调查填塞患者的呼吸模式。
部分总结
呼吸引起心脏压力和流量的变化。在对照病例中,呼吸主要影响右心,心包积液时,左心呼吸变化变得更加显著,与右心呼吸变化相当。矛盾脉有1000毫升积液,随刺激加深收缩压变化进一步增大。
鼻中隔的双相运动建模,在收缩期鼻中隔主动向右反冲和向左推,只有用主动的鼻中隔模型是可能的,通过与两个被动鼻中隔模型的比较可以证明这一点。活动鼻中隔的运动表明了LPEP延长、射血时间缩短以及充血和射血周期左右不同步的机制。
肺血管显示填塞时血容量充血,与室压升高有关,平衡心排血量降低。
心包积液引起的气体交换变化的观察结果与心力衰竭文献一致,揭示了心包填塞的低灌注状态。
悖论脉的机制
沙贝泰,等。[6,17]得出结论,左室吸气冲量(LVSV)下降的机制解释是右心静脉回流的增加。我们使用H-CRS模型进行了两个虚拟实验来检验这一假设,即右心静脉回流是LVSV改变的主要原因。两种可能的左右心室相互作用(平行和串联心室相互作用)被证明,并评估了它们对悖论脉的相对贡献。
实验一:右心静脉回流增加的影响
基于Shabetai等犬类研究的虚拟实验[j]。17],观察增加右心静脉回流对独立于呼吸的左心血流动力学的影响。具体来说,在恒定的P下PL在-3 mmHg时,在模型中引入了模拟单次吸气增加静脉回流的右心房静脉回流的三角形体积脉冲,并跟踪了几个心脏周期。在对照病例中,体积脉冲导致肺动脉压增加4 mmhg,三次跳动后主动脉压增加10 mmhg。然而,在严重填塞的情况下,相同容量的脉冲导致肺动脉压增加5mmhg,主动脉压同时下降5mmhg,三次跳动后主动脉压较基线增加9mmhg。所演示的stroke volume变化发生在大约7秒的时间内,或单个呼吸周期的持续时间,并且动脉压偏移与单次呼吸中所看到的一致。这个实验证明了静脉回流增加在填塞时被夸大的两种影响:左室静脉立即下降以及三次跳动后出现的左室静脉增加。
实验2:孤立的串联平行心室相互作用
第二个实验涉及分离两个心室相互作用机制,以分析它们对LVSV变异的相对贡献。为了单独研究串联相互作用,将室间隔加强100倍,以消除通过室间隔的平行心室相互作用。其次,P仙女在平均压力下保持,以消除通过心包的平行相互作用。通常在串联相互作用中,灵感会增加RVSV, RVSV会随着2 - 3次心跳延迟传递到左室[16,17].用三角形腔静脉容积脉冲模拟右心静脉回流的吸气增加,如实验1所述。加强间隔和固定P仙女用来消除V的直接影响房车增加LV,允许量化对LVSV的系列影响。在控制积液水平的情况下,传递到右心的体积脉冲导致RVSV扰动增加30.4%。1.5秒后,或大约两次心跳后,LVSV增加3.3%。1000 ml积液时,RVSV因体积脉冲增加87.8%,1.5秒后LVSV增加25.3%(见表2)5).因此,仅通过串联机制,填塞期间LVSV变异显著增加。然而,当平行心室(室间隔)相互作用被移除时,未见LVSV的初始下降。
为了隔离平行心室相互作用,在肺静脉压力恒定的条件下进行对照和严重心包填塞模拟,并在LA输入处放置一个独立的恒压泵。这种虚拟设置消除了右心对左心的一系列影响(即,左室静脉充盈条件是恒定的)。实验1中描述的三角静脉回流脉冲技术在正常间隔僵硬和平均P屏气的条件下再次使用PL.为了公平地比较两种孤立心室相互作用设置下的LVSV百分比的变化,本实验中的心室体积缩小到与稳态控制中风体积相匹配的孤立串联相互作用控制病例。计算对照和严重填塞病例中RVSV和LVSV从稳态变化的百分比。在正常积液水平下,随着摄动静脉容积的增加,RVSV增加41.1%,LVSV同时下降2.6%。1000ml积液时,RVSV增加40.0%,LVSV减少28.9%(见表2)5).填塞时LVSV的变化百分比大大增加。孤立串联相互作用实验与孤立并联相互作用实验比较,严重填塞时,平行相互作用引起的变化百分比与串联相互作用引起的变化百分比大致相同。
在严重心包填塞时,心室舒张末期容积在呼吸周期内趋于180°异位[45].这种相位关系是平行心室相互作用的结果,是由于填塞中填充空间的强烈竞争。引入了一种正弦呼吸模式,以明确计算心室舒张末期容积之间的相位关系。控制组RVEDV峰值与LVEDV峰值相位差为138°。严重填塞时,随着平行相互作用的增强,相位差增加到167°。在一个虚拟实验中,P拉由恒压源控制,从而消除了串联效应,相位差进一步增加到178°。
部分总结
通过追踪相当于单次吸气静脉回流增加的下腔静脉容量脉冲对双心室的影响,来检查悖论脉中心室相互作用的参与。分离平行型和串联型心室相互作用,比较每种相互作用对LVSV呼吸变异的贡献。模型结果显示对LVSV变异的贡献同样显著。
讨论
我们使用我们的大尺度H-CRS模型来模拟在正常和升高的潮汐呼吸条件下心脏填塞对心房和心室血流动力学的压缩影响。严重填塞时的呼吸水平与观察到的呼吸波形一致[17],我们的模型正确地模拟了大范围的血流动力学波形变化,包括腔室压力均衡、部分RA腔室塌陷和AV相互作用(图4),室间隔运动异常,血流异常且高度变化(图7)和悖论脉(图8).详细描述血流动力学波形的能力极大地促进了生物物理解释,并产生了对心脏填塞机制的深入了解。右心房压力和心包压力波形的微妙成分在填塞时发生显著变化,尤其如此。
值得注意的是,我们的复合模型代表了一个患者,其心脏具有基于各种数据源的正常特征,但被Reddy等人描述的患者的异常心包包裹。[3.].因此,定性而非定量的相关性(即,图3.)。
我们的建模研究提出了一个关于填塞的独特观点,从单个心脏周期中发生的动力学,到它们如何在呼吸周期中发挥作用,包括对室间隔运动、瓣膜流量、腔室容积和压力的分析。这很大程度上是由于我们将鼻中隔描述为第三个收缩泵。这一前提为房室以及左右心室相互作用提供了平台。因此,我们的心脏模型可以准确地表示心室压力[11,12,37],包括特定的室间隔对右心室收缩期射血的贡献,不同于使用被动室间隔模型的情况(见图9).此外,我们的工作表明,心包积液时,室间隔运动影响房室相互作用、左右心射血不同步和射血时间减少,而这些现象在Sun等人的模型中没有得到证实[27].此外,该模型的呼吸部分用于提供心包积液气体交换的预测,从而获得与低灌注临床观察相一致的额外见解。本研究中采用的深层呼吸模式,不对称地强调呼气,有助于外周组织的氧合,减少严重填塞的缺氧和高碳酸血症影响。这些基本的观察指出,需要深入观察填塞患者的自主呼吸模式,以及实验室实验,以检查通气模式和填塞中气体输送的有效性。
房室的相互作用
在薄壁右心,临床观察到的特征如P升高类风湿性关节炎缺乏y下降特征[6]已被证明是心包约束和房室相互作用增加影响的敏感指标[19].模型生成的血流动力学变量显示如图所示4和图5使我们能够解释房室相互作用,以及在正常呼吸水平下室间隔运动和矛盾脉的产生所增强的房室相互作用。心包压迫时,心房充盈的模式很大程度上取决于心室的大小,因此室间隔的位置。收缩期心室排空可使心房最大程度充盈。收缩期有两部分:PEP和射血。在填塞时,由于预紧力减小,LPEP增加[38而RPEP则相对不受影响。由于两个心室的收缩开始是相同的,这就造成了心室射血开始时间的差异,减慢了主动脉瓣打开和延迟了室间隔运动。这就产生了大量费力的收缩期心房充盈,当房间隔最大程度向左时心房容量最大。因此,心包约束产生锁步性心房充盈和P仙女舒张倾斜的波形和心室充盈进一步受到室间隔运动的影响。高P仙女引导腔室压力发生类似的变化,特别是在相对较顺从的右心。收缩期,心包收缩下移P房车也向下,导致过早的肺动脉瓣关闭和早期的三尖瓣血流。正常情况下,室间隔在失活后向右运动是RV冲程输出的最后辅助;然而,由于右心室收缩过早停止和三尖瓣血流开始,这种室间隔向右的推力只是短暂地中断右心室充盈。因此,心包压迫导致出口和房室阀不同步,分别改变了室间隔运动的性质和冲量影响。我们的模拟研究还表明,无论呼吸水平如何,仅心包约束就会导致室间隔力学异常(图13),但更深层次的呼吸程度会更高。
流异常
H-CRS模型验证了填塞引起的流量变化。流量呼吸变化在心脏两侧变得同样显著(图7).静脉流动随着房室相互作用的增加表现出较低的D/S比。在经瓣血流中,临床观察到有减少[1,34],舒张期早期充盈受损导致e波幅值下降,而舒张期晚期则以a波为主。在严重的填塞(1000毫升)中,我们的模拟预测存在分裂的e波。结合图,我们已经解释了分裂E波早期分量的成因11,提示右心室压力波形的早期松弛和室间隔运动。分裂e波仅在三尖瓣血流波形中出现,仅在高浓度积液(1000ml及以上)和低P值时出现PL.据我们所知,分离e波现象在临床文献中还没有被记录,因此它仍然是一个模型预测,应该在未来的研究中更仔细地检查。
似神脉象的迹象
心包填塞时,左心呼吸相关血流动力学波动加剧,与右心的相位越来越不一致,提示脉象矛盾。有人注意到,灵感的深度潮汐水平夸大了悖论脉冲[8,18,31,34,46].心包填塞时静脉压升高,吸气时胸膜压降低,导致舒张早期房室压力梯度相对较大,因此与对照相比,呼吸时心室充盈波动较大。我们的模拟通过夸张的流量和脉冲压力变化证实了这一点。
异脉搏动在哮喘患者中也很常见,他们往往表现出广泛的呼吸偏移和吸气时胸膜压力低[31].呼吸模式改变常与填塞有关,即呼吸困难(呼吸短促)[6].在诱发心包积液的犬实验中观察到更深的自发呼吸[17,34].呼吸方式对矛盾脉脉水平的影响导致未来可能对哮喘等病例中与呼吸相关的矛盾脉脉发病进行模型研究。
悖论脉冲的机制
从历史上看,悖论脉有多种解释,包括:(a)灵感时膈肌下降导致心包压升高,阻碍左室充盈[47];(b)由于心包绷紧而无法将胸膜压力变化传递到左心,从而导致肺静脉回流降低[46,48,49];(c)由于争夺充盈空间而增加心室相互依赖,从而增加呼吸变异[45];(d)灵感经心包压升高,降低左室充盈[17,45];(e)吸气时左鼻中隔膨大,减少左室喷射[18].
一般认为,在正常呼吸模式下的心包填塞中,吸气会导致右心静脉回流增加,随后出现左心LVSV减少的现象[7,10,17].这种说法描述了悖论脉脉的现象,但没有描述潜在的机制。我们的建模研究更深入地探讨了假定的机制,我们提出填塞中的矛盾脉是两种类型的夸张心室相互作用(串联和并联)的结果,以及每颗心脏的房室相互作用改变了心室的工作特性。特别是,串联相互作用在产生矛盾脉的过程中起主导作用,因为充盈量的正常呼吸变化随着填塞时整体冲程量的降低而变得显著。平行相互作用是心包压迫造成的空间限制的结果,增加了室间隔和心包的相互作用。这种主要的心包约束的表现,因为它影响腔室力学是房室相互作用。心包约束增加房室相互作用,导致充盈降低,左室前负荷降低,并延迟左室间隔收缩运动;这缩短了LVET,进一步减少了冲程量,而室间隔运动异常增强了房室相互作用。RVET也因右心室过早松弛而缩短,导致早期肺动脉瓣关闭,RVSV减少。因此,心包填塞中的房室相互作用直接影响舒张期的房室力学,进而影响心室相互作用的射血动力学和室间隔通路。 The second aspect of parallel interaction is ventricular interaction via the pericardium. Localized, respiratory filling variation in one ventricle is transmitted to the pericardium as a pressure change, and hence transmitted to the other ventricle via the pericardium. Respiration-induced venous filling also has an important additional effect on septal position and consequently the swing of septal pumping. In tamponade, the leftward thrust during systole is delayed further on inspiration, bringing LVSV to a minimum, whereas RVSV is maximum at this point with greatest end-diastolic volume and RVET. The parallel ventricular interaction mechanism alone causes a near 180° phase difference between the RV and LV volumes in tamponade.
实验2(结果部分)上孤立串联平行心室相互作用表明这两种心室相互作用的机制引起了伴有填塞的LVSV的显著呼吸变异。通过在隔离串联和隔离并联相互作用实验设置的对照案例中匹配的行程体积,可以评估每种机制对LVSV变化的贡献。这一比较表明,平行机制的贡献(28.9%的变异)与串联机制的贡献(25.3%的变异)大致相同(表1)5).
关于其他机制的理论
各种研究都引用了产生似脉脉象的其他机制。Golinko等人[48]和罗斯金等人。[46]支持这一理论,即在吸气时肺静脉至左室的压力梯度降低和/或逆转,并伴有肺血池,从而阻碍了左室充盈。我们的模拟预测,肺血池是由于收缩的心腔。如图所示5,我们的虚拟实验表明肺静脉逆转流量实际上随着积液而减少。此外,本文未详述的一项实验表明,不同呼吸频率下RVEDV和LVEDV变化的相位关系表明,左室容积波动与胸压无关,而依赖于右室容积波动。沙贝泰,等。[17]表明左心左室静脉减少是一种表现在左心的右侧现象。我们的模型结果显示,右侧通过肺血管通路、心包和中隔对左心呼吸变异有贡献。然而,在我们的模型中也观察到左心房室相互作用,其中心包约束独立地改变了左室和左室的力学,从而有助于心包压波形的性质,从而导致室间隔运动。
另一种理论是填塞时的灵感会增加后负荷的压力[8,48,50].本文未包括的模拟检查了收缩喷射时心室压和动脉压之间的压差,以寻找此压差的增加ΔP作为后负荷增加的指标。虽然在左心可以观察到呼吸变化,吸气时最大ΔP,但与对照情况相比,总体ΔP水平降低。该模型预测后负荷的收缩效应不会随着填塞而增加。我们的研究表明,在心包填塞时,左室静脉淤积减少的基本机制是由心包约束引起的左室前负荷减少。由于心室的相互作用,它进一步降低,从而降低LVSV。参与收缩期的潜在机制是LPEP的变化,其根本原因是由心包约束的房室相互作用和呼吸调节。人们可以观察到吸气时LVSV的减少,并将其归因于喷射心室后负荷的增加。然而,我们的模拟表明,减少冲程量的机制是鼻中隔工作特性的改变以及呼吸对这些相同机械特性的影响。鼻中隔毕竟是平行心室相互作用通路的重要组成部分。
结论
人类心血管和呼吸系统的大规模集成模型可以为分析与重症监护医学相关的复杂问题提供一种手段。矛盾脉的心脏填塞只是一个例子。我们的H-CRS模型使我们能够将问题分解为两个方面:1)心包约束改变心室和室间隔力学,从而降低每搏量;2)与呼吸如何改变左室和左室每搏量有关的心室相互作用。
我们的模型对心脏填塞中出现的卒中容量降低提供了两种解释。它们是心包压迫的独立影响,一个发生在舒张期,另一个发生在收缩期。在舒张期,由于心室收缩和房室室相互作用,心包收缩导致整体充盈容量受限,从而减少了从心房可用的整体容量。填充量的减少有助于冲程量的减少。在收缩期,心包约束导致左室前负荷降低,导致收缩期早期室间隔运动异常和P过早降低房车.这些作用延长LPEP,减少左室和右室弹射时间,从而减少冲程量。因此,在模型的帮助下,我们已经能够将心包约束分解为舒张期和收缩期成分。舒张效应在文献中众所周知,但我们的模拟表明,收缩效应是因为房室相互作用决定左室前负荷。
每搏量的呼吸变化表现为脉矛盾,我们已经确定平行和串联心室相互作用作为机制解释。具体而言,由于充盈容量受限(由隔膜和心包施加)和室间隔运动异常,右心流入的呼吸波动发生平行相互作用。这些都是由心包约束引起的房室相互作用的直接结果。同样地,呼吸控制室间隔运动,在收缩期喷射时偏向于一颗心脏。由于串联血液通路的性质,存在串联相互作用,但由于冲程容量较低,填充物容量变化的幅度在填塞时被夸大。这些多方面的平行和串联相互作用的最终结果是心室舒张末期容积之间的180°相位关系。重要的是,我们发现这两种相互作用对LVSV呼吸变异有同等重要的贡献,因此对脉象有重要的影响。
我们的H-CRS模型对填塞研究领域的影响如下:
(a)完整描述了心包填塞的临床血流动力学谱,包括右心征、矛盾脉脉、心进出口经心瓣膜流量变化、心排血量减少;
(b)介绍了填塞时心包液压直接调节舒张期和收缩期心室动力学的概念;
(c)定量剖析了填塞时矛盾脉的特征,即夸张的左右心室相互作用、房室相互作用和胸膜(呼吸)压力介导的血流动力学改变;
(d)引入了室间隔运动和室间隔特征直接影响心室相互作用的概念(即室间隔运动导致心包填塞时心室不同步;
(e)对心包填塞进行完整的血流动力学和呼吸分析,这可能为今后心包疾病的研究提供路线图。
缩写
- H-CRS:
-
人体心血管呼吸系统
- pv:
-
压力-容积
- 类风湿性关节炎:
-
右心房
- 拉:
-
左心房
- 房车:
-
右心室
- LV:
-
左心室
- SPT:
-
隔
- 仙女:
-
心包
- TCV:
-
三尖瓣
- 奶油水果蛋白饼:
-
肺动脉瓣
- MV:
-
二尖瓣
- 自动阀:
-
主动脉瓣
- 博:
-
肺动脉瓣打开
- PC:
-
肺动脉瓣关闭
- AO:
-
主动脉瓣开口
- 交流:
-
主动脉瓣关闭
- 史:
-
收缩
- D:
-
心脏舒张期
- 一个R:
-
逆转波
- AV:
-
房室
- 动员:
-
pre-ejection时期
- SV:
-
中风的体积
- 有限公司:
-
心输出量
- 人力资源:
-
心率
- 地图:
-
平均动脉压
- 产品类别:
-
舒张末期容积
- RPEP:
-
右心室射血前期
- LPEP:
-
左室射血前期
- RVSV:
-
右心室搏量
- LVSV:
-
左室搏量
- RVET:
-
右心室射血时间
- LVET:
-
左室射血时间
- λ:
-
心包硬度参数
- P类风湿性关节炎:
-
右心房压
- P拉:
-
左心房压
- P房车:
-
右心室压
- PLV:
-
左心室压
- P仙女:
-
心包压
- PTPERI:
-
透壁心包压
- PPL:
-
胸腔的压力
- P巴勒斯坦权力机构:
-
肺动脉压
- PAO:
-
主动脉压力
- P0:
-
心包压参数
- V类风湿性关节炎:
-
右心房容积
- V拉:
-
左心房容积
- V房车:
-
右心室容积
- VLV:
-
左心室容积
- V仙女:
-
心包体积
- VH:
-
心脏总容积
- V0:
-
心包容积偏移
- VSPT:
-
隔音量
- 问风投:
-
腔静脉流动
- 问光伏:
-
肺静脉流量
- 问TC:
-
三尖瓣流
- 问米:
-
二尖瓣流
- 问巴勒斯坦权力机构:
-
肺动脉流量
- 问AO:
-
主动脉流
- 阿宝2:
-
O2分压
- PCO2:
-
有限公司2分压
- 所以2:
-
O百分比2饱和
- 动:
-
动静脉。
参考文献
-
1.
Gonzalez MS, Basnight MA, Appleton CP, Carucci M, Henry C, Olajos M:实验性心包积液:二尖瓣血流速度异常呼吸变化与血流动力学和舒张期右心衰竭的关系。JACC。1991, 17(1): 239-248。
-
2.
Singh S, Wann LS, Schuchard GH, Klopfenstein HS, Leimgruber PP, Keelan MH, Brooks HL:心脏填塞患者右心室和右心房塌陷-超声心动图和血流动力学联合研究。循环学报,1984,70(6):966-971。
-
3.
李志刚,李志刚,李志刚,李志刚。心脏心包填塞的血流动力学研究。《中国科学院学报》,1978,58:265-272。
-
4.
沙贝泰R:心包疾病。赫斯特的《心》。编辑:Alexander RW SR, Fuster V等1994,纽约:McGraw Hill, 2169-2203。9
-
5.
sagrissta - sauleda J, Angel J, Sambola A, Alguersuari J, permanmayer - miralda G, Soler-Soler J:低压心包填塞。中国生物医学工程学报,2006,34(4):344 - 344。10.1161 / CIRCULATIONAHA.106.634584。
-
6.
沙贝泰:《心包》,2003年,马萨诸塞州诺威尔:Kluwer学术出版社
-
7.
桑塔摩WP,谢弗T, Papa L:心室相互依赖的理论模型:心包效应。中华心脏科杂志,2000,29(4):489 - 497。
-
8.
McGregor M:当前的概念:矛盾脉。中华医学杂志,1997,26(3):389 - 397。
-
9.
Gonzalez MS, Basnight MA, Appleton CP:实验性心脏填塞:血流动力学和多普勒超声心动图对左右心脏射血动力学与呼吸期关系的再检查。中华实用心脏病杂志,1998,18(1):243-252。
-
10.
Mitchell R, Whitelaw WA, Sas R, Smith ER, Tyberg JV, Belenkie I:机械通气时左室充盈通过直接心室相互作用调节左室功能。中华心脏科杂志,2005,29(3):344 - 344。10.1152 / ajpheart.01180.2004。
-
11.
Luo C, Ware DL, Zwischenberger JB, Clark JW:使用人体心肺模型来研究和预测正常和患病的心室力学、室间隔相互作用和房室血流模式。中华心血管杂志,2007,7:17-31。10.1007 / s10558 - 007 - 9025 - 9。
-
12.
罗春华,魏德林,陈志明,陈志伟:心肌功和能量与室间隔功能关系的力学模型。心血管工程学报,2008,8(3):174-184。10.1007 / s10558 - 008 - 9054 - z。
-
13.
张建平,张建平,张建平。舒张期室间隔压力梯度对室间隔位置和运动的影响。循环学报,1983,68(6):1304-1314。
-
14.
沙雷,李丽娟,李丽娟,等:双室功能的室间隔运动。中华外科杂志,2006,29(1):1 - 7。10.1016 / j.ejcts.2006.02.048。
-
15.
高田,杨春华,李志强,李志强。心包压迫对心室相互作用的影响。应用物理学报,1997,83(6):1799-1813。
-
16.
甘瑟罗斯,摩根BC,马林斯GL:呼吸对心包填塞静脉回流和搏量的影响:矛盾脉的机制。Circ第1967,20:381-390号。
-
17.
沙贝泰,傅福乐,马桑凯,李志刚,李志刚。临床调查杂志,1996,44(11):1882-1898。10.1172 / JCI105295。
-
18.
Savitt M, Tyson GS, Elbeery JR, Owen CH, Davis JW, Feneley MP, Glower DD, Rankin JS:清醒犬心包填塞和脉冲异常的生理学研究。中华心脏科杂志,2003,26(6):489 - 497。
-
19.
李志强,李志强,李志强,等。心包压迫对房室相互作用的影响。中华心脏科杂志,2002,23(4):531 - 531。
-
20.
杨建平,李志刚,李志刚:胸压变化对心血管系统动力学影响的模型研究。中国生物医学工程杂志,1998,26(3):357 - 357。10.1007 / BF02447077。
-
21.
王晓明,王晓明,王晓明,等。充血性心力衰竭患者心血管呼吸控制系统模型的研究进展。中国生物医学工程学报,2005,30(3):344 - 344。10.1007 / s00285 - 004 - 0293 - 3。
-
22.
低碳缺氧对健康和贫血受试者急性心血管反应的模拟研究。医学生物工程计算2004。2004, 42: 158-166。10.1007 / BF02344626。
-
23.
Blasi A, Jo JA, Valladares E, Juarez R, Baydur A, Khoo MC:睡眠短暂唤醒后的自主心血管控制:时变闭环模型。生物工程学报,2006,29(3):344 - 344。10.1109 / TBME.2005.859789。
-
24.
Lu K, Clark JW, Ghorbel FH, Ware DL, Bidani A:应用于Valsalva机动分析的人体心肺系统模型。中华心脏科杂志,2001,29(1):366 - 366。
-
25.
吕凯,刘志刚,刘志刚,刘志刚,刘志刚。基于心肺模型的人体全身气体交换预测。中华心血管杂志,2002,3(1):1-19。10.1023 /: 1024795417999。
-
26.
卢凯,克拉克JW, Ghorbel FH, Roberton CS, Ware DL, Zwischenberger JB, Bidani A:用人体心肺模型研究大脑自动调节和气体交换。中华心脏科杂志,2004,28(3):366 - 366。10.1152 / ajpheart.00594.2003。
-
27.
孙勇,刘志强,刘志强,王晓明,等。心包和压力反射影响下左、右心相互作用的综合模型。中华心脏科杂志,1997,27(4):497 - 497。
-
28.
刘超,Niranjan SC, Clark JW, San KY, Zwischenberger JB, Bidani A:正常人肺非线性模型的气道力学、气体交换和血液流动。应用物理学报,1998,84(4):1447-1469。
-
29.
卡什JR,卡普AH:一种变阶龙格-库塔方法,用于快速变化的初值问题。数学学报,1998,16(3):379 - 379。10.1145/79505.79507。
-
30.
MATLAB。6.5.0发布13版。http://www.mathworks.nl/matlabcentral/http://www.mathworks.nl/matlabcentral/
-
31.
张志刚,李志刚,李志刚,李志刚,李志刚,李志刚,李志刚,李志刚,等。阻力性呼吸负荷与哮喘的关系。JACC。1986, 8(3): 529-536。
-
32.
Shiraishi H, Yanagisawa M, Kuramatsu T, Nakajima Y, Yano S, Itoh K:脉冲多普勒超声心动图评价大动脉d -转位右、左心室射血模式中华医学会心血管病杂志,1996,16:677-687。
-
33.
Murgo JP, Uhl GS, Felter HG:人心包填塞时左右心射血动力学。心包疾病。编辑:Reddy PS LDaSJ。1982年,纽约:乌鸦出版社,189-201。
-
34.
Picard MH, Sanfilippo AJ, Newell JB, Rodriguez L, Guerrero JL, Weyman AE:实验性心包填塞时心包内压升高与多普勒血流速度的定量关系。JACC。1991, 18(1): 234-242。
-
35.
Chung DC, Niranjan SC, Clark JW, Bidani A, Johnston WE, Zwischenberger JB, Traber DL:心室相互作用和心包影响的动态模型。中华心脏科杂志,1997,27(4):529 - 529。
-
36.
莫恩,孙川,佐川。心室收缩相互依赖性:离体犬心脏体积弹性模型。中国生物医学工程学报,1997,26(3):379 - 379。
-
37.
Damiano RJ, La Follette P, Cox JL, Lowe JE, Santamore WP:左室对右室收缩功能有显著贡献。中国生物医学工程学报,2001,29(3):344 - 344。10.1016 / s0002 - 9149(83) 80183 - 0。
-
38.
Spodick DH, Paladino D, Flessas AP:心包积液时呼吸对收缩时间间隔的影响。中华心血管病杂志,2003,19(3):344 - 344。10.1007 / BF01145321。
-
39.
Akamatsu S, Terazawa E, Kagawa K, Arakawa M, Dohi S:经食管多普勒超声心动图评价无心血管疾病患者肺静脉流动模式。中华心脏外科杂志,2003,23(4):457 - 457。10.1007 / BF02514714。
-
40.
冈本K, Kishi H, Choi H, Kurose M, Sato T, Morioka T:心输出量与混合静脉PCO的关系2碳酸氢钠处理狗的梯度。麻醉杂志,1994,8:204-207。10.1007 / BF02514714。
-
41.
李志强,李志强,李志强,李志强。循环衰竭中酸碱状态的评估。动脉和中心静脉血的区别。中华实用医学杂志,2004,19(3):344 - 344。
-
42.
Weil MH, Rackow EC, Trevino R, Grundler W, Falk JL, Griffel MI:心肺复苏时静脉血和动脉血酸碱状态的差异。新英格兰医学杂志,1986,315:153-156。
-
43.
张浩,陈建林:PCO的动静脉差异2和pH值是临界低灌注的良好指标。中华呼吸系统疾病杂志,1998,18(4):457 - 457。
-
44.
Idris AH, Staples ED, O'Brien DJ, Melker RJ, Rush WJ, Del Duca KD, Falk JL:通气对低血流状态下酸碱平衡和氧合的影响。重症监护医学,1994,22(11):1827-1834。10.1016 / s0140 - 6736(52) 90502 - 3。
-
45.
Dornhorst AC, Howard P, Leathart GI:悖论脉冲星。《柳叶刀》,1952,1:746-748。10.1016 / s0140 - 6736(52) 90502 - 3。
-
46.
李志刚,李志刚,李志刚:呼吸作用对左室卒中容量的影响。发行量,1973,48:79-85。10.1016 / 0002 - 9149(61) 90422 - 2。
-
47.
伍德P:慢性缩窄性心包炎。美国心脏杂志,1961,7:48-61。10.1172 / JCI104711。
-
48.
李志刚,李志刚,李志刚:急性心包填塞时脉状矛盾的发生机制。临床调查杂志,1996,42(2):249-257。10.1172 / JCI104711。
-
49.
Katz LN, Gauchat HW:悖论脉脉的观察(特别涉及心包积液)。中华外科杂志,2004,33:371- 371。
-
50.
罗波瑟姆,李克斯菲尔德,霍兰德,马格瑞格,布莱恩,拉布森,J:呼吸对心脏功能的影响。应用物理学报:呼吸环境运动物理,1998,44(5):703-709。
确认
这项工作得到了墨西哥湾联盟Keck跨学科生物科学培训中心的培训奖学金(NLM资助号5T15LM07093)的支持。
作者信息
从属关系
相应的作者
额外的信息
相互竞争的利益
作者宣称他们之间没有利益冲突。
作者的贡献
DR进行了填塞模型研究并起草了手稿。CL对人类心肺模型的发展做出了重大贡献,并参与了数据分析。TSM在研究和起草手稿方面做出了巨大的智力贡献。JWC在概念和设计、数据分析和解释以及文稿起草方面做出了关键贡献。所有作者都阅读并批准了最终的手稿。
作者提交的图片原始文件
权利和权限
关于本文
引用本文
拉玛钱德兰,D.,罗,C.,马,T.S.et al。使用人心血管呼吸模型来表征心脏填塞和矛盾脉。理论生物医学模型6,15(2009)。https://doi.org/10.1186/1742-4682-6-15
收到了:
接受:
发表:
关键字
- 右心室
- 左心房
- 心包积液
- 心脏压塞
- 右心房