摘要
哮喘在全世界都是一个严重的健康问题。在过去二十年中,许多科学进步提高了我们对哮喘的认识以及有效管理和控制哮喘的能力。然而,有关哮喘护理的建议需要适应当地的条件、资源和服务。全球哮喘倡议是一个由个人、组织和公共卫生官员组成的网络,自1993年成立以来,它在传播有关哮喘患者护理的信息方面发挥了主导作用,其基础是对已发表的科学调查的持续审查。1995年首次出版的题为“哮喘管理和预防全球战略”的综合性研讨会报告已被广泛采用、翻译和复制,并成为许多国家准则的基础。2006年的报告包含了重要的新主题。首先,它声称,“合理地预期,在大多数哮喘患者中,疾病的控制可以而且应该得到实现和维持”,并建议改变哮喘管理方法,将哮喘控制,而不是哮喘严重程度,作为治疗决策的焦点。患者-护理人员的伙伴关系和指导自我管理的重要性,以及制定治疗目标,也被强调。
哮喘是一个严重的全球性健康问题。全世界所有年龄的人都受到这种慢性气道疾病的影响,如果不加以控制,会严重限制日常生活,有时甚至是致命的。在大多数国家,尤其是儿童中,哮喘的患病率正在上升。哮喘的负担不仅体现在医疗费用方面,还体现在生产力损失和家庭生活参与减少方面。在过去20年里,许多科学进步提高了我们对哮喘的认识,提高了我们有效管理和控制哮喘的能力。然而,由于卫生保健系统的多样性和哮喘治疗可得性的差异,哮喘治疗的建议必须适应全球社区的当地情况。公共卫生官员需要有关哮喘护理费用的信息,以及关于制定针对本国特殊需求和情况的哮喘护理服务和方案的方法的教育。
1993年,实施了全球哮喘倡议(GINA),以建立一个由个人、组织和公共卫生官员组成的网络,传播有关哮喘患者护理的信息,同时确保建立一种机制,将科学调查结果纳入哮喘护理。1995年,GINA与美国国家心脏、肺和血液研究所以及世界卫生组织(世卫组织)合作,开发了一种《全球哮喘管理和预防战略》;这份1995年的报告在2002年进行了修订1.以《全球哮喘管理和预防战略》已被翻译成许多不同的语言,以促进国际合作和信息传播。一年一度的世界哮喘日始于1991年,每年都在提高人们对哮喘的认识方面受到越来越多的关注。
2002年GINA报告指出:“可以合理地预期,对于大多数哮喘患者,疾病能够而且应该得到控制并保持下去。”1.为了应对这一挑战,2006年的报告不仅纳入了最新的科学信息,而且还描述了这一主题的发展和哮喘管理方法的变化,治疗决定的重点是哮喘控制,而不是哮喘严重程度2.所提出的控制驱动方法包括评估、治疗和调整的迭代周期,以控制为目标,以维持哮喘控制。这种哮喘治疗模式的转变反映了患者药物治疗的进展。许多哮喘患者正在或已经接受一些哮喘药物。医疗保健专业人员的作用是确定每个患者当前的治疗和控制水平,然后调整治疗以获得和保持控制。患者-护理人员的伙伴关系和指导自我管理的重要性,以及制定治疗目标,是修订的进一步中心主题。
虽然哮喘的早期诊断和适当治疗的实施可以显著降低哮喘的社会经济影响,提高患者的生活质量,但药物仍然是哮喘治疗成本的主要组成部分,哮喘药物的定价仍然是一个迫切需要采取行动的主题。世界人口的很大一部分生活在医疗设施不足和财政资源贫乏的地区,特别是在慢性病管理方面。GINA执行委员会认识到,“固定的”国际指导方针和“僵化的”科学协议在许多地方行不通。因此,本报告中提出的建议必须加以调整,以适应当地的做法和现有的保健资源。
新建议的方法和摘要
自2001年GINA报告以来,科学委员会继续其项目,通过审查已发表的研究,评估该研究对哮喘管理和预防的影响,使GINA文件保持最新,并在GINA网站上发布这些文件的年度更新3..2006年GINA报告是一次全面修订,于2005年1月开始,2006年11月完成。几位审稿人被邀请提交意见。报告建议如下。
1)提出了哮喘管理的总体概念,并以哮喘控制为重点。实现和维持哮喘控制被强调为哮喘治疗的目标。
2)建议按控制程度对哮喘进行分类:控制、部分控制或未控制。
3)之前将哮喘按严重程度分为间歇性、轻度持续、中度持续和重度持续,建议仅用于研究目的。
4)哮喘的有效管理需要哮喘患者与他或她的医疗保健专业人员(以及父母/护理人员,在哮喘儿童的情况下)之间建立伙伴关系。
5)治疗方案分为五个“步骤”,反映为达到控制所需的治疗强度(剂量和/或药物数量)的增加。在所有步骤中,应根据需要提供缓解药物。在步骤2-5中,有多种控制药物可用。
6)如果目前的治疗方案不能控制哮喘,应加强治疗,直到达到控制。在保持控制的情况下,可以逐步减少治疗,以便找到保持控制的最低步骤和最低剂量的治疗。
7)虽然每个组成部分都包含了所有年龄段的相关管理建议,但在为5岁前儿童哮喘管理提出建议时,必须考虑到特殊挑战。
8)增加了关于在卫生系统中实施哮喘指南的一章,详细说明了指南实施的过程和经济学。
证据水平
证据级别在适当的情况下分配给管理建议,在第3节:哮喘管理的组成部分,使用以前GINA报告中使用的系统(表1)⇓).在本报告中,相关陈述后的括号内标明了证据级别,如。(证据)。
定义和概述
定义
哮喘是一种由临床、生理和病理特征定义的疾病。“哮喘是一种气道慢性炎症性疾病,许多细胞和细胞成分在其中发挥作用。慢性炎症与气道高反应性相关,可导致反复发作的喘息、呼吸困难、胸闷和咳嗽,特别是在夜间或清晨。这些发作通常与肺内广泛但多变的气流阻塞有关,通常可自行或经治疗逆转。”2.
由于其发病机制尚不清楚,因此这一定义是描述性的,包含了越来越多的临床依据(包括对治疗的反应性)以及基于遗传和致病病理特征的不同表型。
现在有充分的证据表明,在很大比例的患者中,哮喘的临床表现(症状、睡眠障碍、日常活动限制、肺功能损害和抢救药物的使用)可以通过适当的治疗得到控制。当哮喘得到控制时,症状不应超过偶尔复发,严重恶化应罕见4.
哮喘的负担
据估计,全世界有3亿人受到哮喘的影响5,6.基于应用标准化方法来测量儿童哮喘和喘息疾病的患病率5和成人7,在不同国家,哮喘的全球患病率似乎在1-18%之间。在一些国家,该病的流行率一直在上升8,9但在其他国家已趋于稳定,甚至开始下降10,11.据世界卫生组织估计,哮喘每年造成1500万残疾调整生命年的损失,占全球疾病总负担的1%12.据估计,全世界每年死于哮喘的人数为25万,而死亡率似乎与患病率之间并没有很好的相关性。没有足够的数据来充分解释人群内部和人群之间流行率的变化。尽管从患者和社会的角度来看,控制哮喘的成本似乎很高,但不正确治疗哮喘的成本甚至更高13- - - - - -15.我们有充分的理由相信,通过个人、他们的医疗保健提供者、医疗保健组织以及地方和国家政府改善哮喘控制的努力,哮喘的巨大全球负担可以大大减轻。
有关哮喘负担的详细参考资料,请参阅《全球哮喘负担报告》5.
影响哮喘发生和表达的因素
影响哮喘风险的因素可分为导致哮喘发展的因素和引发哮喘症状的因素;有些人两者都做。
前者包括宿主因素(主要是遗传因素),后者通常是环境因素。然而,这些因素影响哮喘发展和表达的机制是复杂和相互作用的。例如,基因可能与其他基因和环境因素相互作用来决定哮喘易感性16,17.此外,发育方面,如免疫反应的成熟和生命最初几年接触传染病的时间,正在成为改变遗传易感者患哮喘风险的重要因素。哮喘患病率的明显种族和民族差异反映了潜在的遗传差异,以及社会经济和环境因素的显著叠加。发达国家的哮喘患病率高于发展中国家,富裕国家的哮喘患病率高于发展中国家的贫困人口,这可能反映了生活方式的差异,如接触过敏原、获得医疗保健、等.
职业致敏剂是城市人口中哮喘患病率较高的部分原因,也是发生哮喘和哮喘症状的危险因素。相比之下,空气污染和一些过敏原会引起症状,但尚未明确与哮喘的发展有关。
特异反应和病毒感染之间的相互作用是复杂的18.特应性状态影响下气道对病毒感染的反应,而病毒感染可影响过敏致敏的发展,特别是当个体同时暴露于这两种病毒时。暴露在烟草烟雾中对有哮喘风险的患者有几种影响。它增加了过敏致敏的风险,与哮喘患者肺功能加速下降有关,增加哮喘严重程度,使患者对吸入治疗反应不佳19,20.和系统性21糖皮质激素,降低哮喘被控制的可能性22.
诊断与分类
临床诊断
病史
发作性呼吸困难、喘息、咳嗽和胸闷等症状可提示哮喘的临床诊断23.偶发过敏原暴露后的发作性症状、症状的季节性变异性以及哮喘和特应性疾病的阳性家族史也是有用的诊断指南。强烈提示哮喘诊断的这些症状的模式有:变异性;非特异性刺激物的沉淀,如烟、烟雾、强烈的气味或运动;夜间恶化;以及对哮喘治疗的反应。
在一些敏感的个体中,哮喘可能会因特定空气过敏原的季节性增加而加剧(链孢菌和桦树、草和豚草花粉)。24.咳嗽变异性哮喘(患者以慢性咳嗽为主要症状,如果不是唯一症状的话)在儿童中特别常见,在夜间往往更有问题;白天的评估是正常的25.对大多数哮喘患者来说,体育活动是导致哮喘症状的重要原因,对一些人来说,体育活动是唯一的原因。
体格检查
最常见的生理异常是听诊时的喘息,这一发现证实了气流受限的存在。然而,在一些哮喘患者中,即使在气流严重受限的情况下,气喘也可能不存在或仅在用力呼气时才会出现。
用于诊断和监视的测试
肺功能测量
虽然哮喘的诊断通常基于特征性症状的存在,但哮喘患者往往对其症状认识不佳,对症状严重程度的认识不佳,特别是如果他们的哮喘是长期存在的26;医生对诸如呼吸困难和喘息等症状的评估也可能不准确。对于>岁的5岁患者,测量肺功能以确认气流受限,特别是肺功能异常可逆性的证明,可大大增强诊断的信心。质量控制和充分指导患者如何进行用力呼气操作是必不可少的27- - - - - -29.
一秒内用力呼气量(FEV)的可逆性程度1),表明哮喘的诊断通常被接受为≥12%和≥200 mL的支气管扩张剂前的值29.然而,大多数控制性哮喘患者在每次评估中都没有表现出可逆性,特别是那些正在接受治疗的患者,因此测试缺乏敏感性。建议在不同的就诊期间重复检查。因为许多肺部疾病可能导致FEV降低1,气流限制的一个有用的评估是FEV的比率1强迫肺活量(FVC)。FEV1/FVC比值通常为> 0.75-0.80,儿童可能为>0.90。数值较低表明气流受限。
呼气峰值流量(PEF)测量使用峰值流量计也可以是一个重要的辅助诊断和监测哮喘。然而,PEF测量不能与其他肺功能测量(如FEV)互换1在成年人中30.或孩子31,因为不同峰值流量计得到的值不同,预测值的范围太大。PEF测量也非常费力,而且质量可能很差。因此,测量值应始终与患者自己以前的最佳测量值进行比较32使用他/她自己的峰值流量计。以前的最佳测量通常是在患者无症状且得到控制时获得的。
术语“可逆性”和“可变性”是指症状的变化伴随自发发生或在治疗后发生的气流限制的变化。术语可逆性通常用于FEV的快速改进1(或PEF)在吸入速效支气管扩张剂后几分钟内测量,如。在服用200-400 μg沙丁胺醇(沙丁胺醇)后,或在采用有效的控制治疗(如吸入糖皮质激素)后数天或数周内持续改善29.变异性是指随着时间的推移症状和肺功能的改善或恶化。变化可以在一天内经历(当它被称为日变化),从一天到一天,从一个月到一个月,或季节。获得变异性病史是哮喘诊断的重要组成部分,也是哮喘控制评估的一部分。
气道反应性测量
对于症状与哮喘一致但肺功能正常的患者,测量气道对乙酰胆碱、组胺、甘露醇、单磷酸腺苷或运动挑战的反应性可能有助于确定哮喘的诊断33.
过敏状态的测量
由于哮喘与变应性鼻炎之间的密切联系,过敏、变应性疾病,特别是变应性鼻炎的存在,增加了有呼吸道症状的患者诊断为哮喘的概率。哮喘患者过敏的存在(通过皮肤试验或测量血清中特异性免疫球蛋白(Ig)E)可以帮助确定导致个别患者哮喘症状的危险因素。
诊断挑战和鉴别诊断
≤5岁儿童
儿童早期哮喘的诊断具有挑战性,必须在很大程度上基于临床判断以及对症状和身体检查结果的评估。由于儿童喘息使用“哮喘”标签具有重要的临床后果,必须将其与持久性和复发性喘息的其他原因区分开来。高度提示诊断为哮喘的症状类别包括频繁发作的喘息(每月一次以上)、活动引起的咳嗽或喘息、无病毒感染期间的夜间咳嗽、喘息无季节性变化以及3岁后持续的症状。在这个年龄组中,必须考虑和排除大量复发性喘息的替代原因。
在确诊≤5岁儿童哮喘的有效方法是短效支气管扩张剂和吸入糖皮质激素治疗试验。治疗期间显著的临床改善和治疗停止时的恶化,支持哮喘的诊断。
年龄较大的儿童和成人
仔细的病史和体格检查,以及可逆性和变异性气流阻塞的证明(最好通过肺活量测定),在大多数情况下将确认哮喘的诊断。对于年龄较大的儿童和成人,可考虑的替代诊断类别包括:过度通气综合征和恐慌发作;上呼吸道阻塞及吸入异物34;声带功能障碍35;其他形式的阻塞性肺病,特别是慢性阻塞性肺病(COPD);非阻塞性肺部疾病(如。弥漫性肺实质疾病);症状的非呼吸道原因(如。左心室衰竭)。
老年人
常伴发疾病使老年人哮喘的诊断复杂化。仔细的病史和体格检查,结合心电图和胸片,通常可以澄清病情,但对哮喘和(如果存在)共病的治疗通常是必要的,以确定每种疾病对患者症状的影响。区分哮喘和COPD尤其困难,可能需要进行支气管扩张剂和/或口服/吸入糖皮质激素的治疗试验。
鉴别哮喘与COPD
慢性阻塞性肺病的特点是气流受限,不完全可逆,通常是进行性的,并与肺部对有害颗粒或气体的异常炎症反应有关。暴露于有害物质(特别是吸烟)的哮喘患者可能会出现固定的气流限制,并可发现异质炎症模式。因此,尽管哮喘通常可以与COPD区分,但在一些出现慢性呼吸道症状和固定气流受限的个体中,可能很难区分这两种疾病。可供初级卫生保健专业人员使用的区分COPD和哮喘的基于症状的问卷36,37.
哮喘的分类
哮喘严重程度
之前的GINA文献根据症状水平、气流限制和肺功能变动性,将哮喘按严重程度细分为四类:间歇性、轻度持续、中度持续或严重持续(表2)⇓;基于专家意见而非证据)。在对患者进行初步评估时,根据症状的严重程度对哮喘进行分类是有用的。然而,重要的是要认识到哮喘的严重程度包括基础疾病的严重程度和对治疗的反应性。哮喘的严重程度并不是个体患者的不变特征,而是可能在几个月或几年内发生变化。
由于这些考虑,不再建议将哮喘的严重程度分类作为正在进行的治疗决策的基础,但它可能保留其作为一组未接受吸入糖皮质激素治疗的哮喘患者的特征的横断面手段的价值,用于选择纳入哮喘研究的患者。它的主要局限性是在预测需要什么治疗以及患者对这种治疗的反应方面价值很低。
哮喘控制
一般来说,控制一词可以表示疾病预防甚至治愈。然而,在哮喘中,目前这两种方法都不是现实的选择,它指的是控制疾病的表现。有证据表明,用控制性治疗减轻炎症可达到临床控制,但由于成本高和/或常规评估气道炎症的测试普遍不可用38- - - - - -42,建议治疗以控制疾病的临床特征为目标,包括肺功能异常。表3⇓提供控制、部分控制和未控制哮喘的特点。这是一个基于目前意见的工作方案,尚未得到验证。
哮喘的完全控制通常是通过治疗来实现的,其目的应该是实现和保持长时间的控制22要充分考虑到治疗的安全性、潜在的不良反应和实现这一目标所需的治疗费用。
验证了哮喘评分目标作为连续变量评估临床控制的措施,并提供数值来区分不同的控制水平。经过验证的工具示例有:哮喘控制问卷43,44儿童哮喘控制测试45、哮喘控制测验46,47,哮喘治疗评估问卷48,49哮喘控制评分系统50.并非所有这些仪器都包括测量肺功能。它们在临床实践中的价值,与研究背景不同,虽然在几份报告中提出,但需要进一步评估。
哮喘的治疗
治疗哮喘的药物可分为控制药和缓解药。控制剂是指长期每天服用的药物,主要通过抗炎作用使哮喘处于临床控制之下。缓解剂是按需使用的药物,可迅速扭转支气管收缩并缓解其症状。
哮喘药物:成人
成人哮喘治疗可采用不同方式:吸入、口服或静脉注射(皮下注射、肌肉注射或静脉注射)。吸入治疗的主要优点是药物直接进入气道,产生更高的局部浓度,显著降低全身副作用的风险。关于各种吸入器设备的更多信息可以从GINA找到3..
控制器的药物
吸入糖皮质激素
在治疗中的作用。吸入性糖皮质激素是目前治疗持续性哮喘最有效的抗炎药物。研究已经证明了它们在减轻哮喘症状方面的功效51,提高生活质量51,改善肺功能51降低气道高反应性52控制气道炎症53降低病情加重的频率和严重程度54降低哮喘死亡率55.然而,它们不能治愈哮喘,停用后,部分患者的临床控制会在几周到几个月内恶化56,57.
表4⇓列出了根据现有疗效文献估计的不同吸入糖皮质激素的等效剂量,但按剂量分类并不意味着每种药物已经证明了明确的剂量-反应关系。某些产品的疗效因用药而异通过不同的吸入器装置58.成年人吸入糖皮质激素的大部分益处是在相对较低的剂量下实现的,相当于每天400 μg布地奈德59.(在本节中,吸入糖皮质激素的推荐剂量以“μg·天”表示−1布地奈德或同等药物”,因为大多数关于这些药物的临床文献都使用这个标准。)增加到更高的剂量对哮喘控制几乎没有进一步的好处,但会增加副作用的风险59,60.然而,吸入性糖皮质激素的反应性存在显著的个体差异,由于这一点和公认的吸入性糖皮质激素治疗依从性差,许多患者将需要更高剂量才能获得充分的治疗效果。由于吸烟降低了对吸入糖皮质激素的反应性,吸烟患者可能需要更高剂量的糖皮质激素。
为了达到临床控制,与增加吸入糖皮质激素的剂量相比,使用另一类控制者的附加治疗更可取。一些严重哮喘患者可能受益于长期高剂量吸入糖皮质激素治疗。
副作用.成人吸入糖皮质激素在每日剂量≤400 μg布地奈德或同等剂量时不会产生全身效应。长期大剂量吸入性糖皮质激素治疗的全身副作用包括容易擦伤61,肾上腺抑制62,63降低骨密度64,65.吸入糖皮质激素也与白内障有关66以及横断面研究中的青光眼67,68,但在前瞻性研究中没有发现后囊下白内障的证据69- - - - - -71.
白三烯修饰符
在治疗中的作用。白三烯修饰剂包括半胱氨酸-白三烯1受体拮抗剂(孟鲁司特、普鲁司特和扎非鲁司特)和5-脂氧合酶抑制剂(zileuton)。临床研究表明,白三烯调节剂具有小而可变的支气管扩张作用,减轻症状(包括咳嗽)。72改善肺功能,减少气道炎症和哮喘加重73- - - - - -75.它们可作为成人轻度持续性哮喘患者的替代治疗方法76- - - - - -78一些阿司匹林敏感性哮喘患者对白三烯调节剂反应良好79.然而,当单独用作控制者时,白三烯调节剂的效果低于低剂量吸入性糖皮质激素,并且对于已经吸入性糖皮质激素的患者,白三烯调节剂不能在不冒哮喘失控风险的情况下替代这种治疗80,81.白三烯调节剂用作附加治疗可减少中度至重度哮喘患者所需的吸入糖皮质激素剂量82,并可能改善哮喘无法通过低剂量或高剂量吸入糖皮质激素控制的患者的哮喘控制81,83- - - - - -85.除了一项研究证明了在预防病情恶化方面的等效性86,一些研究表明白三烯调节剂的效果不如长效吸入β2-激动剂作为附加疗法87- - - - - -90.
副作用。白三烯修饰剂耐受性良好,到目前为止,很少(如果有的话)与类相关的影响被认识到。Zileuton与肝毒性有关,建议在使用该药物治疗期间监测肝脏测试。白三烯修饰剂与Churg-Strauss综合征的明显关联很大程度上可能是全身和/或吸入糖皮质激素剂量减少的结果,揭示了潜在疾病,但不能完全排除某些患者的因果关系91- - - - - -93.
长效吸入β2受体激动剂
在治疗中的作用。长效吸入β2-激动剂,包括福莫特罗和沙美特罗,永远不应该用作哮喘的单一疗法,因为这些药物似乎不影响哮喘患者的气道炎症。与吸入糖皮质激素联合使用最有效94- - - - - -96这种联合疗法是在仅使用中等剂量吸入糖皮质激素无法控制哮喘时的首选治疗方法。添加长效吸入β2将-激动剂改为每日吸入糖皮质激素方案,可改善症状评分,减少夜间哮喘,改善肺功能,减少速效吸入β2受体激动剂97- - - - - -99,可减少病情加重的次数54,97- - - - - -102在更多的患者中实现哮喘的临床控制,更迅速,吸入糖皮质激素的剂量比单独吸入糖皮质激素更低22.对照研究表明,在联合吸入器中提供这种疗法与单独给予每种药物一样有效103,104.
副作用。长效吸入β治疗2-激动剂引起的全身不良反应比口服治疗少。定期使用速效β2-激动剂在短期和长期作用形式可能导致相对难解β2受体激动剂105.在一小部分个体中,使用沙美特罗可能增加哮喘相关死亡的风险106导致长效β2-激动剂不能替代吸入或口服糖皮质激素,只能与医生确定的适当剂量的吸入糖皮质激素联合使用107,108.
茶碱
茶碱是一种支气管扩张剂,当给予较低剂量时,具有适度的抗炎特性109- - - - - -111.缓释茶碱作为一线控制药物效果不佳112但可提供益处,虽然不如长效吸入β2受体激动剂113,114,作为单独吸入性糖皮质激素不能达到控制的患者的附加疗法115- - - - - -117.茶碱的副作用,特别是在高剂量(≥10 mg·kg)时−1每天的体重),是显著的,减损了它们的效用,但可以通过仔细的剂量选择和监测来减少,并在持续使用后通常会减少或消失。
糖醛酸钠、奈多克米钠和口服长效β的作用2-激动剂在成人哮喘中的应用是有限的,不建议使用。
ige
在治疗中的作用。抗IgE (omalizumab)是一种治疗方案,仅限于血清IgE水平升高的患者。目前的适应症是严重过敏性哮喘患者118虽然在不同的研究中,同步治疗的剂量有所不同,但对高剂量吸入糖皮质激素不受控制的患者。哮喘控制的改善体现在症状减少,对缓解药物的需求减少和病情恶化减少119,120.
副作用。对于已经接受糖皮质激素(吸入和/或口服)和长效β治疗的哮喘患者2受体激动剂118在美国,抗ige抗体作为附加疗法似乎是安全的121- - - - - -123.
全身糖皮质激素
在治疗中的作用。严重失控的哮喘可能需要长期口服糖皮质激素治疗(> ~ 2周为糖皮质激素“爆发”期),但其使用受到严重不良反应风险的限制。对于长期治疗,口服制剂优于静脉注射(肌肉注射或静脉注射),因为其较低的矿物皮质激素效应,相对较短的半衰期和对横纹肌的影响较小,以及更大的剂量灵活性,允许滴定到维持控制的最低可接受剂量。
副作用。长期口服或静脉注射糖皮质激素治疗的全身副作用包括骨质疏松症、动脉高血压、糖尿病、下丘脑-垂体-肾上腺轴抑制、肥胖、白内障、青光眼、皮肤变薄导致皮肤纹和易挫伤、肌肉无力。长期全身使用任何形式糖皮质激素的哮喘患者都应接受骨质疏松症的预防性治疗124- - - - - -126.建议在哮喘患者同时患有结核病、寄生虫感染、骨质疏松症、青光眼、糖尿病、严重抑郁症或消化性溃疡时,谨慎使用全身性糖皮质激素,并密切进行医疗监督。致命的疱疹病毒感染已报告患者暴露于这些病毒,同时服用全身性糖皮质激素,即使是短期疗程。
口服抗过敏化合物
在一些国家,口服抗过敏化合物已被用于治疗轻中度过敏性哮喘。总的来说,它们的抗哮喘作用似乎有限127但是,在对这些化合物在哮喘长期治疗中的作用提出建议之前,还需要对它们的相对疗效进行研究。镇静是其中一些药物的潜在副作用。
其他控制疗法
在治疗中的作用。已经提出了各种治疗方案,以减少严重哮喘患者所需的口服糖皮质激素剂量。这些药物应在哮喘专家的监督下仅用于选定的患者,因为其潜在的类固醇保留作用可能不会超过严重副作用的风险。两项关于低剂量甲氨蝶呤的类固醇保留效应的荟萃分析显示,总体获益较小,但不良反应的频率相对较高128,129.这种减少糖皮质激素副作用影响的小潜力可能不足以抵消甲氨蝶呤的不良影响130.环孢菌素131和黄金132,133对一些病人也很有效。大环内酯类troleandromycin与全身甲基强的松龙联合使用时,具有较小的类固醇保留效应,但其效果可能是由于大环内酯降低糖皮质激素的代谢,因此不能提高安全性。然而,长期使用大环内酯类药物治疗哮喘的其他影响仍在研究中134.不建议静脉注射Ig135- - - - - -137.
副作用。大环内酯类药物的使用常伴有恶心、呕吐、腹痛,偶有肝毒性。甲氨蝶呤还会引起胃肠道症状,罕见情况下会引起肝脏和弥漫性肺实质疾病,以及血液学和致畸作用。环孢素可引起高血压和肾功能损害。
释放药物
快速作用吸入β2受体激动剂
快速作用吸入β2-激动剂是哮喘急性发作期间快速缓解支气管痉挛的首选药物,也是运动性支气管收缩的预处理药物。它们只应在必要时以所需的最低剂量和最低频率使用。增加使用,特别是日常使用,是哮喘控制恶化的警告,表明需要重新评估治疗。类似地,未能实现对β的快速和持续反应2-激动剂治疗期间加重要求就医,并可能表明需要短期口服糖皮质激素治疗。高剂量会出现震颤和心动过速等副作用。
抗胆碱能类
在治疗中的作用。吸入异丙托溴铵对哮喘的缓解作用不如快速作用β2它不推荐用于哮喘的长期治疗,除非作为一种替代支气管扩张剂用于患有心动过速、心律失常和快速作用β引起的震颤的患者2受体激动剂。
副作用.副作用包括口干和苦味,但没有证据表明对气道黏液有干燥作用140.
短效口服β2受体激动剂
短效口服β2-激动剂适用于少数不能使用吸入药物的患者。然而,它们的使用与较高的不良反应流行率相关。
补充和替代医学
一般来说,补充和替代疗法在治疗哮喘方面没有表现出有效。
治疗哮喘:儿童
给药途径
吸入疗法是所有年龄段儿童哮喘治疗的基石。不同年龄组需要不同的吸入器进行有效的治疗,因此吸入器的选择必须个性化。儿童很少能获得有关特定药物配方的肺剂量的信息,而且各种吸入器之间存在显著差异。当一种吸入器设备被另一种吸入器设备替代时,应考虑到这一点。此外,吸入器设备的选择应包括考虑药物输送的效果、成本、安全性、易用性、便利性以及在患者年龄组中使用的记录141- - - - - -143.一般而言,带有间隔剂的计量吸入器(MDI)比雾化治疗更可取,因为它更方便、更有效的肺沉积、更低的副作用风险和更低的成本。在急性哮喘发作期间,MDI应始终与间隔器一起使用,因为在这种情况下,儿童可能无法正确协调吸入与MDI的驱动。具有良好的药物输出特性的商业生产间隔物是可取的。
喷雾器的剂量相当不精确,价格昂贵,使用和护理耗时,需要维护。它们主要是为不能使用其他吸入器设备的儿童保留的。在严重急性哮喘发作时,通常使用喷雾剂,尽管MDI加间隔剂同样有效144.
控制器的药物
儿童控制药物包括吸入和全身糖皮质激素、白三烯调节剂、长效吸入β2-激动剂,茶碱和克罗莫酮。
吸入糖皮质激素
在治疗中的作用。吸入糖皮质激素是所有年龄段儿童哮喘最有效的控制疗法。表5⇓列出估计不同吸入糖皮质激素给药的等效剂量通过不同的吸入装置。
>岁的儿童。儿童的剂量反应和剂量滴定研究145,146在低剂量吸入糖皮质激素后,临床症状和肺功能得到显著和迅速的改善(如。布地奈德每日100 ~ 200 μg)147- - - - - -151在大多数病人中149但部分患者需要更高剂量(400 μg·d)−1)148,151.当停止糖皮质激素治疗时,哮喘控制在几周到几个月内恶化52.
≤5岁儿童.对于年龄≤5岁的哮喘患儿,吸入糖皮质激素治疗通常与年龄较大的患儿产生相似的临床效果,但剂量-反应关系的研究较少。临床反应可能因吸入器和儿童正确使用吸入器的能力而异。使用间隔装置时,日剂量≤400 μg布地奈德或等效剂量可使大多数患者获得接近最大的疗效152,153.吸入性糖皮质激素的使用不会引起哮喘的缓解,当治疗停止时,哮喘又会复发154.
间歇性全身性或吸入性糖皮质激素治疗间歇性病毒性喘息患儿的临床疗效仍存在争议155.没有证据支持使用维持低剂量吸入性糖皮质激素预防早期短暂性喘息154- - - - - -156.
副作用。大多数评估吸入糖皮质激素全身效应的研究都是在>岁的儿童中进行的。
吸入性糖皮质激素与生长的研究结果总结见表6⇓.
吸入性糖皮质激素对儿童骨骼的潜在临床相关不良反应是骨质疏松和骨折。这是几项研究的结论52,149,160- - - - - -166都在表7中总结了⇓.
每天吸入糖皮质激素剂量<200 μg布地奈德或相当剂量的治疗通常与儿童HPA轴的显著抑制无关52.然而,据报道,肾上腺危机的儿童治疗剂量过高167.
虽然个别病例报告表明,吸入糖皮质激素治疗可出现多动行为、攻击性、失眠、不羁行为和注意力受损,但在两项吸入布地奈德的长期对照试验中,没有发现这种中枢神经系统影响的增加,试验涉及>10,000个治疗年52,149.
临床鹅口疮很少是一个问题,儿童治疗吸入或系统糖皮质激素。布地奈德治疗期间出现的沙哑或其他明显的声音变化与安慰剂相似69.平均每日500 μg布地奈德治疗3-6年与擦伤倾向增加无关69.
关于牙齿副作用,吸入糖皮质激素治疗与龋齿发病率增加无关。然而,据报道,哮喘儿童的牙齿侵蚀程度有所增加168可能是由于吸入β2受体激动剂169.
长期使用吸入性糖皮质激素与其他局部副作用无关,例如下呼吸道感染(包括结核病)的发病率增加。
白三烯修饰符
>岁的儿童。白三烯调节剂对> ~ 5岁的所有严重程度的儿童均有临床益处170- - - - - -174但低于低剂量吸入糖皮质激素175.白三烯修饰剂可在给药后数小时内对运动诱导的支气管收缩提供部分保护,而不丧失支气管保护作用176.作为低剂量吸入糖皮质激素不能充分控制哮喘的儿童的附加治疗,白三烯调节剂可提供适度的临床改善,包括显著减少急性发作177,178.然而,联合治疗在控制中度持续性哮喘儿童哮喘方面不如增加到中等剂量的吸入糖皮质激素有效179.
≤5岁儿童。除了功效如前所述180,181白三烯调节剂可减少有间歇性哮喘病史的2-5岁儿童的病毒性哮喘加重180.
副作用。在儿童中使用白三烯修饰剂没有安全问题被证明。
长效吸入β2受体激动剂
在治疗中的作用。长效吸入β2-激动剂主要用于> - 5岁儿童,其哮喘不能通过中等剂量吸入糖皮质激素得到充分控制,或在剧烈运动前作为单剂量治疗.长效吸入β单药治疗2-激动剂应避免使用106.含有吸入性糖皮质激素和长效吸入性β的组合产品2-激动剂优于长效吸入β2-激动剂和吸入糖皮质激素由分开的吸入器给药。长效吸入β的作用2-激动剂或联合产品尚未在≤5岁儿童中进行充分研究。
副作用。虽然长效吸入β2-激动剂在儿童中耐受性良好,即使在长期使用后,由于关于其对哮喘加重的影响的报告不一致,当需要多个控制者时,不推荐使用182.如使用,长效β2-激动剂只能与医生确定的适当剂量的吸入糖皮质激素联合使用,最好是固定的联合吸入器。
茶碱
在治疗中的作用。在> - 5岁的儿童中,茶碱作为单药治疗和吸入或口服糖皮质激素的附加治疗均有效。在控制昼夜症状和改善肺功能方面明显优于安慰剂183- - - - - -185.维持治疗对运动引起的支气管收缩有边际保护作用186.已发现茶碱附加治疗可改善哮喘控制,并减少吸入或口服糖皮质激素治疗严重哮喘儿童所需的维持糖皮质激素剂量187,188.一些针对≤5岁儿童的研究也表明了一些临床益处。然而,茶碱的疗效低于低剂量吸入糖皮质激素。缓释产品更适合用于维持治疗,因为它们可以每天两次给药。在其他方面健康的儿童,当剂量<10 mg·kg时,无需测量血浆茶碱水平−1·天−1使用。然而,当使用较高剂量或长期使用可能增加茶碱水平的药物时,一旦达到稳定状态(3天后),应在给药前2小时测量血浆茶碱水平。
副作用。茶碱最常见的副作用是厌食、恶心、呕吐和头痛189.轻度中枢神经刺激、心悸、心动过速、心律失常、腹痛、腹泻,极少数情况下也可出现胃出血。这些副作用主要见于> ~ 10 mg·kg剂量−1·天−1.如果开始治疗时每天剂量为~ 5 mg·kg,不良反应的风险就会降低−1·天−1然后逐渐增加到10 mg·kg−1·天−1.严重过量使用茶碱是致命的。
低糖酸钠:低糖酸钠和奈多克米尔钠
红甘酸钠和奈多克米尔钠在儿童哮喘的长期治疗中作用有限。
长效口服β2受体激动剂
由于心血管刺激、焦虑和骨骼肌震颤的潜在副作用,治疗采用长效口服β2-agonists是不被鼓励的。如果使用,剂量应个体化,并监测治疗反应以限制副作用190.长效口服β2-激动剂治疗对运动引起的支气管收缩几乎没有保护作用。
全身糖皮质激素
由于长期使用的副作用,儿童哮喘患者口服糖皮质激素应仅限于治疗急性严重加重,无论是病毒引起的还是其他原因。
释放药物
速效和短效口服β2受体激动剂。
在治疗中的作用。快速作用吸入β2-激动剂是目前最有效的支气管扩张剂,因此是所有年龄段儿童急性哮喘的首选治疗方法。与口服或静脉给药相比,吸入途径以更低的剂量导致更快速的支气管扩张,副作用更小191.此外,吸入疗法对运动诱导的支气管收缩和其他挑战提供了0.5-2小时的显著保护(长效β2-激动剂提供更长的保护)192.这在系统性给药后是看不到的193.口服疗法很少需要,主要用于不能使用吸入疗法的幼儿。
副作用。骨骼肌震颤、头痛、心悸和一些躁动是与高剂量β有关的最常见的症状2-儿童激动剂。这些症状在全身给药后更常见,并在持续治疗后消失194.
抗胆碱能类
吸入性抗胆碱能药物不推荐用于儿童哮喘的长期治疗195.
哮喘的管理和预防
临床研究表明,通过干预抑制和逆转炎症,以及治疗支气管收缩和相关症状,可以有效控制哮喘。此外,早期干预以停止暴露于致敏气道的危险因素可能有助于改善哮喘的控制和减少药物需求。哮喘管理建议分为五个相互关联的治疗组成部分,并有以下主要目标:1)实现并保持对症状的控制;2)保持正常的活动水平,包括锻炼;3)维持肺功能尽可能接近正常;4)预防哮喘加重;5)避免哮喘药物的不良反应;6)预防哮喘死亡。
组成部分1:发展医患伙伴关系
哮喘的有效管理需要哮喘患者与他或她的医疗保健专业人员(以及哮喘儿童的父母/护理人员)之间建立伙伴关系。这一伙伴关系的目的是使哮喘患者获得知识、信心和技能,以便在其哮喘管理中发挥主要作用。随着患者和他们的医疗保健专业人员讨论并同意治疗目标,制定个性化的、书面的自我管理行动计划,包括自我监测,并定期审查患者的治疗和哮喘控制水平,这种伙伴关系就会形成和加强。
这种引导自我管理的方法已被证明可以降低成人(证据A)和儿童(证据A)的哮喘发病率。已经开发了许多特定的引导自我管理系统196- - - - - -205用于广泛的设置,包括初级保健197,201,205、医院196,198,200,204,急诊科199以及基于互联网的家庭监控206以及患有哮喘的孕妇等不同群体207、儿童及青少年208,209以及在多种族人群中210.引导式自我管理可能涉及不同程度的独立性,范围广泛,从患者主导的自我管理,其中患者在不参考其护理人员的情况下,根据事先的书面行动计划进行更改,到医生主导的自我管理,其中患者遵循书面行动计划,但在计划或计划外咨询时将大多数重大治疗更改提交给医生。一系列的Cochrane系统评价208,211- - - - - -214研究了教育和自我管理策略在哮喘患者护理中的作用。
哮喘教育
教育应该是医疗保健专业人员和患者之间所有互动的一个组成部分,并与所有年龄段的哮喘患者相关。所有人都需要特定的核心信息和技能,但大多数教育必须个性化,并分几个步骤传授给每个人。还可能需要社会和心理支持来保持积极的行为改变。
良好的沟通是后续良好遵守和坚持的基础(证据B)215- - - - - -218.教医疗保健专业人员提高他们的沟通技能可以产生明显更好的结果,包括提高患者满意度,改善健康状况和减少医疗保健的使用,并且这些好处可能在不增加咨询时间的情况下实现219.应该教会病人如何以更清晰的方式向医生提供信息;通过信息搜索技术和方法检查他们对医生所讲内容的理解程度,他们的依从性和整体健康状况得到了显著改善220.
在会诊的早期,患者需要有关诊断的信息,现有治疗类型的简单信息,建议的具体治疗干预的基本原理,以及避免导致哮喘症状的因素的策略。口头资料应辅以书面或图片资料221,222有关哮喘及其治疗的信息。可以演示不同的吸入器装置,并鼓励哮喘患者参与决定哪种吸入器最适合他们。吸入器设备的初始选择标准包括设备的可用性和成本、患者的技能以及卫生专业人员和患者的偏好142,223,224.患者应该有足够的机会表达他们对哮喘及其治疗的期望。应该对他们的期望能达到或不能达到的程度进行坦率的评估,并就治疗的具体目标达成一致。
个人哮喘行动计划帮助哮喘患者根据预先制定的书面指南,根据症状和/或呼气流量峰值所表明的哮喘控制水平的变化,改变治疗方案225- - - - - -227.当干预包括以下每一个要素时,效果最大:教育、自我监测、定期复查和使用书面自我管理行动计划的患者主导的自我管理(证据a)。无法进行指导性自我管理的患者仍然可以从结构化的定期医疗复查计划中获益。自我管理计划的例子可以在几个网站上找到:英国国家哮喘运动计划228;国际哮喘管理计划“分区系统”229;和新西兰“信用卡”系统230.
后续协商应定期举行。患者的问题进行了讨论,并与哮喘的任何问题及其初始治疗进行了审查。应定期评估吸入器装置技术,如果不适当应予以纠正231.后续咨询还应包括检查服药计划的依从性和减少风险因素暴露的建议。日记中记录的症状(以及适当时的家庭峰值流量记录)也要定期复查。经过一段时间的初始训练后,家庭峰值流量和症状监测的频率部分取决于个人哮喘的控制水平。并回顾了书面的自我管理计划及其理解。教育信息应审查和重复,如有必要还应增加。
提高依从性
成人和儿童的研究232研究表明,在接受长期治疗的患者中,约50%的人至少有一段时间没有按照指导服药。不依从可以以一种非判断的方式定义为患者和医疗保健专业人员商定的治疗失败。不坚持可以通过处方监测、药丸计数或药物检测来识别,但在临床层面上,最好通过询问治疗方法来检测,并承认不完全坚持的可能性。
教育他人
对公众,特别是在学校或职业环境中,进行有关哮喘的教育是有帮助的,因为它能使公众认识到哮喘症状及其后果,并鼓励哮喘患者寻求医疗照顾并遵循他们的哮喘管理计划。
组成部分2:确定并减少风险因素的暴露
虽然药物干预治疗已确定的哮喘在控制症状和提高生活质量方面非常有效,但应尽可能采取措施,通过避免或减少暴露于危险因素来预防哮喘、哮喘症状和哮喘的发展233.预防哮喘的措施很少,因为这种疾病的发展是复杂的和不完全了解的。在制定出这些措施之前,预防工作必须主要集中在预防哮喘症状和发作上。
哮喘的预防
除了防止烟草接触在子宫内出生后,还没有被证实和广泛接受的干预措施可以预防哮喘的发展。
过敏性致敏可发生在出生前234,235但是,关于过敏原暴露的临界剂量和时间的信息不足,无法对这一过程进行干预,也没有建议预防产前过敏致敏的策略。饮食的作用,特别是母乳喂养,与哮喘的发展有广泛的研究,一般来说,与母乳相比,用完整的牛奶或大豆蛋白配方喂养的婴儿在儿童早期有更高的喘息疾病发病率236.出生后最初几个月的纯母乳喂养与儿童期哮喘发病率较低有关237.
哮喘的“卫生假说”虽然有争议,但已经提出了防止过敏致敏的策略,应将重点放在将婴儿的免疫反应转向1型辅助t细胞,非过敏反应或调节t调节细胞上238,但这些策略目前仍停留在假设领域,需要进一步研究。
产前和产后暴露于烟草烟雾与可测量的有害影响有关,包括对肺发育的影响239而且在儿童时期患气喘病的风险更大240.应建议孕妇和年幼儿童的父母不要吸烟(证据B)。
预防哮喘症状和恶化
哮喘恶化可能由多种因素引起,有时被称为“诱因”,包括过敏原、病毒感染、污染物和药物。减少病人接触某些类别的危险因素(如。戒烟、减少接触二手烟、减少或消除接触已知会引起症状的职业制剂和避免已知会引起症状的食物/添加剂/药物)可以改善对哮喘的控制并减少药物需求。在其他因素的情况下(如。过敏原,病毒感染和污染物),应采取措施,尽可能避免这些。由于许多哮喘患者对环境中普遍存在的多种因素做出反应,完全避免这些因素通常是不切实际的,对患者来说是非常有限的。因此,维持哮喘控制的药物具有重要作用,因为当患者的哮喘得到良好控制时,他们通常对这些危险因素不那么敏感。
室内过敏原
在人类住所的各种过敏原来源中,有家螨、有毛的动物、蟑螂和真菌。然而,关于在患者家中创造低过敏原环境和减少室内过敏原暴露是否能有效减轻哮喘症状,有相互矛盾的证据241.大多数单一干预措施未能实现足够的过敏原负荷减少,从而导致临床改善241- - - - - -243.很可能没有单一的干预措施能够取得足够的效益,达到成本效益。
室外过敏原
室外过敏原,如花粉和霉菌,是不可能完全避免的。关闭门窗,当花粉和霉菌数量最多时留在室内,并尽可能使用空调,可以减少接触。一些国家利用广播、电视和互联网提供有关室外过敏原水平的信息。这些措施的影响难以评估。
室内空气污染物
应建议哮喘儿童的父母/照顾者不要吸烟,也不要在儿童使用的房间吸烟。除了加重哮喘症状和导致肺功能长期受损外,积极吸烟还会降低吸入和全身糖皮质激素的疗效(证据B)。19,21,需要大力鼓励所有吸烟的哮喘患者戒烟244.其他主要室内空气污染物包括一氧化氮、氮氧化物、一氧化碳、二氧化碳、二氧化硫、甲醛和生物物质(内毒素)。245.然而,控制或防止暴露于这些污染物的方法,如将所有火炉通风到室外和适当维护加热系统,尚未得到充分评估,而且可能昂贵(证据D)。
室外空气污染物
已证明,哮喘发作与臭氧、氮氧化物、酸性气溶胶和颗粒物等空气污染物水平的增加有关,这可能与污染物水平的普遍增加或个人对特定过敏原敏感的增加有关246- - - - - -248.有时,某些天气和大气条件,如。雷暴249,通过多种机制,包括灰尘和污染,呼吸性过敏原的增加和温度/湿度的变化,促进哮喘的恶化。对于哮喘得到控制的患者来说,避免不利的环境条件通常是不必要的。对于难以控制的哮喘患者,在不利的环境条件下应采取的实际步骤包括:避免在寒冷天气、低湿度或空气污染严重的情况下进行剧烈的体育活动;避免吸烟和充满烟雾的房间;待在室内,气候可控。
职业暴露
早期识别职业性致敏剂并使致敏患者不再接触职业性哮喘是管理职业性哮喘的重要方面(证据B)。一旦患者对职业性变应原敏感,诱发症状所需的暴露水平可能极低,从而导致病情恶化日益严重。
食品及食品添加剂
食物过敏作为哮喘的加剧因素是不常见的,主要发生在幼儿。在明确表现出过敏(通常通过口腔挑战)之前,不建议避免进食250.当证明食物过敏时,避免食物过敏原可以减少哮喘恶化(证据D)251.
药物
有些药物会加重哮喘。阿司匹林和其他非甾体类抗炎药可导致严重恶化,对这些药物有反应史的患者应避免使用252.β-阻滞剂口服或眼内给药可能加剧支气管痉挛(证据A),哮喘患者使用这些药物时,密切的医疗监督是必要的253.
组成部分3:评估、治疗和监测哮喘
大多数患者都能达到哮喘治疗的目标,即达到并维持临床控制22患者/家庭和医生合作制定药理学干预策略。根据患者目前的控制水平,每个患者被分配到五个“治疗步骤”中的一个,并且根据患者哮喘控制状态的变化,在一个连续的周期中调整治疗。这个周期包括:评估哮喘控制情况;治疗以达到控制;监控以保持控制。在本成分中,描述了哮喘的长期治疗周期。加重的治疗详见第4部分。
评估哮喘控制情况
应对每个患者进行评估,以确定他/她当前的治疗方案、对当前方案的坚持程度和哮喘控制水平。表3提供了一个在给定周内识别受控、部分受控和未受控哮喘的简化方案⇓.几种复合控制措施44,47,268,269是否已经被开发出来并正在被验证,以供医疗保健提供者用于评估患者哮喘的控制状态,并供患者进行自我评估270作为个人哮喘行动计划的一部分。不受控制的哮喘可能会恶化,应立即采取第4部分所述的步骤重新控制。
治疗以达到控制
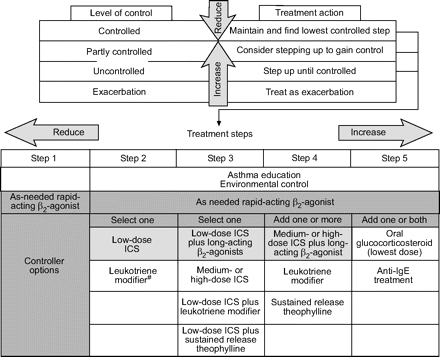
患者目前的哮喘控制水平和目前的治疗方法决定了药物治疗的选择。例如,如果目前的治疗方案无法控制哮喘,则应加强治疗,直到达到控制为止。如果维持控制≥3个月,可逐步减少治疗,以确定维持控制的最低治疗步骤和剂量(证据D;参见稍后的监视以保持控制)。如哮喘得到部分控制,应考虑增加治疗,视乎是否有更有效的治疗方法(如。增加剂量或额外的治疗),可能的治疗方案的安全性和成本,以及患者对所达到的控制水平的满意度。方案如图1所示⇓是基于这些原则,但在每个临床环境中使用的药物的范围和顺序将根据当地的可用性(由于成本或其他原因)、可接受性和偏好而有所不同。
达到控制的治疗步骤
步骤1-5提供了提高疗效的选项,但步骤5除外,其中可用性和安全性问题影响了治疗的选择。步骤2是大多数treatment-naïve患者持续哮喘症状的初始治疗。如果初次咨询时的症状表明哮喘严重失控,应在步骤3开始治疗。
在每个治疗步骤中,应提供缓解药物(速效支气管扩张剂,短期或长效)以快速缓解症状。然而,定期使用缓解药物是定义未控制哮喘的因素之一,并表明应增加控制治疗。因此,减少或消除对缓解性治疗的需要既是一个重要目标,也是治疗成功的衡量标准。对于步骤2-5,有多种控制药物可用。
第一步:按需服用缓解药物。第1步治疗是针对那些偶尔出现白天症状(咳嗽、喘息、呼吸困难,每周发生两次或更少,夜间出现的频率更低)且持续时间短(仅持续几小时)与控制性哮喘相当的未经治疗的患者,按需使用缓解药物。发作期间,患者无症状,肺功能正常,夜间无觉醒。当症状更加频繁和/或周期性恶化时,除必要的缓解药物外,患者需要定期控制治疗(见步骤2或更高)(证据B)149,271,272.
对于步骤1中的大多数患者,快速作用吸入β2-激动剂是推荐的缓解治疗(证据A)273.
在长时间运动后或运动期间发生的支气管收缩通常表明患者的哮喘没有得到很好的控制,加强控制治疗通常会导致改善。对于那些在其他方面控制良好的哮喘情况下仍然经历运动性支气管收缩的患者,以及对于那些运动性支气管收缩是哮喘唯一表现的患者,一种速效吸入β2-激动剂(短期或长效),在运动前服用或缓解运动后出现的症状274.白三烯修饰剂76,275或cromone276是替代方法(证据A)。训练和充分的热身也能降低运动诱发支气管收缩的发生率和严重程度(证据B)。277,278.
第二步:缓解药物加上一个控制器。步骤2-5根据需要将缓解治疗与常规控制治疗结合起来。在第2步,建议所有年龄的哮喘患者使用低剂量吸入糖皮质激素作为初始控制治疗(证据a;表4⇓和5⇓)147,271.替代控制药物包括白三烯调节剂(证据A)73,74,80,特别适用于不能或不愿意使用吸入糖皮质激素或经历无法忍受的副作用的患者,如吸入糖皮质激素治疗后持续嘶哑,以及可能伴有过敏性鼻炎的患者(证据C)。279,280.
其他选项可用,但不建议在步骤2中作为初始或一线控制器进行常规使用。缓释茶碱仅具有较弱的抗炎和控制作用(证据B)110- - - - - -112,115,116低糖酮类(奈多克米尔钠和低糖甘酸钠)的疗效相对较低(证据A)281- - - - - -284.
第三步:缓解药物加上一个或两个控制器。在第3步,青少年和成人的建议选择是将低剂量的吸入糖皮质激素与吸入长效β结合起来2-激动剂,无论是在联合吸入器装置中,还是作为单独的成分(证据a)95- - - - - -102.由于这一组合的加性效应,低剂量糖皮质激素通常是足够的,只有在3-4个月内该方案未达到控制时才需要增加(证据A)2-激动剂福莫特罗,无论单独给药都起效迅速285- - - - - -288或吸入器与布地奈德联合使用289,290,已被证明与短效β一样有效2-激动剂在急性哮喘加重中的作用。然而,强烈不鼓励将其作为一种缓解药物作为单药治疗,因为它必须始终与吸入糖皮质激素联合使用。
对于所有儿童,尤其是≤5岁的儿童,联合治疗和添加长效β的研究较少2-激动剂在减少急性发作方面可能不如增加吸入糖皮质激素剂量有效182,291,292.然而,一些研究的解释是有问题的,因为不是所有的儿童同时接受吸入糖皮质激素182,291.
如果选择含有福莫特罗和布地奈德的联合吸入器,则可用于抢救和维持。这种方法已被证明在相对低剂量的治疗下,可减少成人和青少年哮喘恶化和改善哮喘控制(证据A)。293- - - - - -296.这种方法是否可以应用于其他控制器和释放器的组合,还需要进一步研究。
另一种成人和儿童都可以选择的方法,但建议儿童使用172即吸入糖皮质激素增加到中等剂量(证据a)22,54,59,60.对于使用加压计量吸入器吸入中剂量或高剂量糖皮质激素的所有年龄段患者,建议使用间隔装置以改善气道输送,减少口咽副作用和减少全身吸收(证据a)62,297,298.
步骤3的另一种选择是将低剂量吸入糖皮质激素与白三烯调节剂联合使用(证据a)79,81- - - - - -84,86,88- - - - - -90.或者,可以考虑使用低剂量的缓释茶碱(证据B)。115.这些选择尚未在≤5岁的儿童中得到充分研究。
第四步:缓解药物加上两个或多个控制器。第4步的治疗选择取决于第2步和第3步的先前选择。然而,添加额外药物的顺序应尽可能以临床试验中的相对疗效为依据。在可能的情况下,未接受第三步治疗的患者应转诊给具有哮喘管理专业知识的卫生专业人员,以调查难以治疗的哮喘的替代诊断和/或原因。
第4步的首选治疗方法是将中等或高剂量的吸入糖皮质激素与长效吸入β结合起来2受体激动剂。然而,在大多数患者中,吸入糖皮质激素从中剂量增加到高剂量提供的额外益处相对较少(证据a)。22,54,59,60,299高剂量建议仅在3-6个月的试验基础上,当中剂量吸入糖皮质激素联合长效β无法达到控制时2-激动剂和/或第三控制器(如。白三烯改性剂或缓释茶碱;证据B)85,116,300.在中剂量和高剂量时,对于大多数但不是所有吸入糖皮质激素,每天两次给药是必要的(证据A)301.对于布地奈德,更频繁的给药(每天四次;证据B)302.
白三烯修饰剂作为中高剂量吸入性糖皮质激素的附加治疗对一些患者有益(证据A),但通常不如添加长效β所获得的效果2-激动剂(证据A)81- - - - - -85,303.加入低剂量缓释茶碱116以中、高剂量吸入糖皮质激素和长效β为主2-激动剂也可提供益处(证据B)115.
第五步:缓解药物加上额外的控制选项。在其他控制药物中加入口服糖皮质激素可能有效(证据D)304但有严重的副作用(证据A)305只有当患者的哮喘在第4步药物治疗中仍然严重失控、每日活动受限和频繁恶化时,才应该考虑使用这种药物。应告知患者潜在的副作用,并必须考虑所有其他替代治疗。
在其他控制药物(包括大剂量吸入或口服糖皮质激素)的联合使用无法控制过敏性哮喘时,在其他控制药物的基础上加入抗ige治疗已被证明可以改善过敏性哮喘的控制(证据A)118- - - - - -123.
监控以保持控制
当哮喘得到控制后,持续监测对于维持控制和确定最低的治疗步骤和剂量至关重要,这将使治疗的成本最小化并使治疗的安全性最大化。相反,哮喘是一种多变的疾病,必须定期调整治疗,以应对症状恶化或病情加重所表明的失控。哮喘控制应由医疗保健专业人员监测,最好也由患者定期监测。医疗保健访问和评估的频率取决于患者最初的临床严重程度以及患者在持续控制其哮喘方面发挥作用的培训和信心。通常情况下,患者在初次就诊后1-3个月进行一次检查,此后每3个月进行一次检查。加重后,应在2周至1个月内进行随访(证据D)。
治疗持续时间和调整
对于大多数类型的控制药物,在开始治疗的几天内就开始改善,但全部的好处可能要在3-4个月后才会显现出来22,306.对于严重和长期治疗不足的疾病,这可能需要更长的时间307.
一旦达到控制,药物需求的减少还没有完全了解,但可能反映了呼吸道长期炎症的一些后果的逆转。为了达到这种效果,可能需要服用更高剂量的抗炎药物,而不是维持这种效果。或者,对药物需求的减少可能只是代表自发的改善,这是哮喘周期性自然史的一部分。哮喘很少会得到缓解,特别是在≤5岁和青春期的儿童中。无论解释是什么,必须通过对所有患者进行定期随访和分阶段减少剂量的过程来寻求最低控制治疗剂量。
在其他时候,可能需要加强治疗,以应对失控或失控的威胁(症状复发)或急性加重,急性加重的定义是更急性和更严重的失控,需要紧急治疗(在组成部分4中提供了应对加重的方法)。
哮喘得到控制后,逐步停止治疗
关于哮喘治疗减少的最佳时间、顺序和幅度的实验数据很少,而且方法因患者而异,这取决于达到控制所需的药物和剂量的组合。理想情况下,这些改变应由患者和医疗保健专业人员达成协议,并充分讨论潜在后果,包括症状再现和加重风险增加。
虽然需要进一步研究哮喘治疗,但可以根据目前的证据提出一些建议。
1)仅吸入糖皮质激素使用中至高剂量时,应尝试每3个月减少50%剂量(证据B)151,308,309.
2)如果仅通过低剂量吸入糖皮质激素达到控制,大多数患者的治疗可能会切换到每日一次的剂量(证据a)310,311.
3)吸入糖皮质激素和长效β联合控制哮喘2-激动剂,首选的方法是开始减少吸入糖皮质激素的剂量约50%,同时继续长效β2-激动剂(证据B)290.如果保持控制,应进一步减少糖皮质激素剂量,直到达到低剂量,当长效β2-激动剂可停用(证据D)。另一种选择是将联合治疗改为每日一次312.第二种选择是停止使用长效β2联合吸入器中所含剂量相同的吸入糖皮质激素单药治疗替代联合治疗。然而,对于一些患者来说,这些替代方法会导致哮喘失控(证据B)96,290.
4)吸入糖皮质激素联合长效β以外的其他控制者控制哮喘2-激动剂,吸入糖皮质激素的剂量应减少50%,直到达到低剂量的吸入糖皮质激素,然后停止联合治疗,如前所述(证据D)。
5)如果患者的哮喘在最低剂量的控制剂下仍得到控制,且1年内症状未复发,则可以停止控制剂治疗(证据D)。
加强治疗以应对失控
治疗必须定期调整,以应对恶化的控制,这可以通过轻微复发或症状恶化来识别313.治疗方案如下。
1)速效、短效或长效β2受体激动剂支气管扩张剂。反复服用该类支气管扩张剂可暂时缓解症状,直到引起恶化的症状消失。需要重复剂量超过1-2天,表明需要审查和可能增加控制疗法。
2)吸入糖皮质激素。暂时加倍吸入糖皮质激素的剂量尚未被证明有效,不再推荐(证据A)312,314.在急性恶化的成年患者中,已证明相当于短期口服糖皮质激素的4倍或更大的增加(证据A)313.高剂量应维持7-14天,但需要在成人和儿童中进行更多的研究,以使该方法标准化。
3)结合吸入糖皮质激素和快速和长效β2-激动剂支气管扩张剂(如。福莫特罗)用于联合缓解和控制。采用快速长效β相结合2-激动剂和吸入糖皮质激素在一个吸入器中作为控制剂和缓解剂,可有效地维持高水平的哮喘控制,并减少需要全身糖皮质激素和住院治疗的急性发作271,294,296,315.预防急性加重的好处似乎是在先兆急性加重的非常早期阶段进行干预的结果,因为一旦确定病情恶化(≥2天),涉及两倍或四倍剂量的联合治疗的研究显示一些好处,但结果不一致313.布地奈德和福莫特罗联合治疗作为维持和抢救,已被证明可以减少4岁以上中度至重度哮喘儿童的哮喘加重316.
4)急性加重的通常治疗是大剂量β2-激动剂和一次全身糖皮质激素突发口服或静脉给药(更多信息请参阅组成部分4)。
在哮喘加重治疗后,维持治疗通常可以恢复到以前的水平,除非加重与逐渐失去控制有关,表明慢性治疗不足。在这种情况下,如果已经检查了吸入器技术,则表明逐步增加治疗(剂量或控制者数量)。
难治性哮喘
虽然大多数哮喘患者可以获得目标水平的控制(图1⇓),有些病人即使接受最好的治疗也不会这样做22.在第4步(缓解药物加上两个或更多控制者)未达到可接受的控制水平的患者可被认为患有难以治疗的哮喘317.这些患者可能有糖皮质激素反应性差的因素,需要比易于控制的哮喘患者常规使用的更高剂量的吸入糖皮质激素。然而,目前没有证据支持继续使用这些高剂量的吸入糖皮质激素超过6个月,以期获得更好的控制。相反,剂量优化应通过逐步降低剂量,以保持在较高剂量上实现的最大控制水平。
由于很少有患者对糖皮质激素完全耐药,这些药物仍然是难治性哮喘的主要治疗方法,而额外的诊断和推广治疗方案也可以,也应该被考虑:确诊哮喘;调查并确认治疗依从性;考虑吸烟,现在或过去,并鼓励完全戒烟;并调查可能加重哮喘的共病的存在。
当这些缺乏治疗反应的原因被考虑和解决后,可能需要接受一个妥协的控制水平,并与患者讨论,以避免无用的过度治疗(及其随之而来的成本和潜在的不良反应)。然后,目标是尽量减少病情恶化和紧急医疗干预的需要,同时实现尽可能高的临床控制水平,尽量减少对活动的干扰和尽可能少的日常症状。对于这些难以治疗的患者,可以接受频繁使用抢救药物,也可以接受一定程度的慢性肺功能损害。
虽然较低的控制水平通常与加重的风险增加有关,但并非所有慢性肺功能受损、活动水平降低和日常症状的患者都会频繁加重。对于这类患者,应采用最低水平的治疗,以保留高剂量治疗所取得的疗效。减少剂量应谨慎而缓慢,间隔时间不超过3-6个月,因为高剂量的影响可能会持续几个月,很难评估减少剂量的影响(证据D)。转诊给对哮喘感兴趣和/或特别关注哮喘的医生可能会有帮助,患者可能受益于表型分类,如过敏性、阿司匹林敏感和/或嗜酸性粒细胞性哮喘318.过敏患者可从抗ige治疗中获益118,白三烯调节剂对确定为阿司匹林敏感的患者(通常也是嗜酸性粒细胞)有帮助。79.
组成部分4:管理哮喘加重
哮喘的加重是呼吸短促、咳嗽、喘息或胸闷的进行性增加,或这些症状的某种组合。呼吸窘迫很常见。在病情加重期间观察到的气流限制(以PEF或FEV测量)1)319是比症状程度更可靠的恶化严重程度指标。然而,症状往往是急性加重发作的敏感指标,因为它们通常先于峰值流速的恶化320.尽管如此,少数患者,尤其是男性,对气流限制的感觉很差,患哮喘的风险增加,接近致命。
为病情恶化的患者提供帮助对于降低发病率和死亡率至关重要。这些服务的组织在不同的医疗保健系统中有所不同,但必须提供某些基本的最低要求和治疗321,322:白夜可及性,密切的客观监测(包括临床和使用PEF),重复使用速效吸入性支气管扩张剂,早期引入全身糖皮质激素和氧气补充319.治疗的目的是尽快缓解气流阻塞和低氧血症,并计划预防未来复发。
哮喘相关死亡的高风险患者需要得到更密切的关注,并应鼓励他们在病情加重的早期寻求紧急护理。这些患者包括:1)有近致命的哮喘病史,需要插管和机械通气323;2)在过去一年内曾因哮喘住院或接受过紧急护理;3)目前正在使用或最近停止使用口服糖皮质激素;4)目前未使用吸入性糖皮质激素324;5)过度依赖速效吸入β2-激动剂,特别是那些每月使用超过一罐沙丁胺醇(或同等剂量)的人325;6)有精神疾病或心理问题史326包括使用镇静剂327;7)有不遵守哮喘药物治疗计划的历史。
对治疗的反应可能需要一段时间,应使用临床和客观测量方法密切监测患者。增加的治疗应持续到肺功能测量恢复到以前的最佳状态(理想情况下)或平台,此时可以根据这些值决定入院或出院。可以安全出院的患者将在最初2小时内产生反应,届时可以做出有关患者处置的决定。
病情加重的严重程度决定了所实施的治疗。严重程度指标,特别是PEF(> ~ 5岁患者)306脉搏频率,呼吸频率和脉搏血氧饱和度328治疗期间应进行监测。
管理:社区设置
大多数哮喘严重加重的患者应该在急症护理机构治疗。轻度加重,定义为峰值流量减少<20%,夜间觉醒和增加短效β的使用2-激动剂通常可以在社区环境中治疗。如果患者在前几次吸入支气管扩张剂治疗后对增加有反应,则不需要转诊到急性护理机构,但在初级保健医生的指导下进一步管理可能包括使用全身糖皮质激素。还应进行患者教育和维持治疗回顾。
治疗
患者可接受多剂量短效支气管扩张剂治疗通过MDI,理想情况下带有间隔器。这至少能产生与相同剂量的肺功能相当的改善通过nebuliser297,298.在临床层面,这种给药途径是最具成本效益的329,前提是患者能够使用MDI。如果吸入速效β,不需要额外的药物治疗2-激动剂产生完全应答(PEF恢复到>80%预测或个人最好),应答持续3-4小时。
糖皮质激素。口服糖皮质激素(0.5-1 mg·kg−1在24小时内服用强的松龙或等效药物),应用于治疗急性发作,特别是如果在实施其他短期治疗方案后出现失控(见第3部分中针对失控加强治疗)。如果患者对支气管扩张剂治疗无效,如持续气流阻塞所示,建议立即转移到急性护理环境,特别是如果他们是高危人群。
管理:急性护理环境
哮喘的严重恶化是危及生命的紧急医疗情况,在急诊科进行治疗通常是最安全的。图2⇓说明方法的急性护理为基础的管理加重。
评估
在立即开始治疗的同时,应进行简短的病史和与加重有关的体格检查。病史应包括:症状的严重程度和持续时间,包括运动受限和睡眠障碍;所有目前的药物,包括处方剂量(和设备),通常服用剂量,针对病情恶化采取的剂量,以及患者对该治疗的反应(或缺乏反应);发作时间和目前病情加重的原因;以及哮喘相关死亡的危险因素
体检应通过评估患者完成句子的能力、脉搏频率、呼吸频率、副肌使用情况及图2所示的其他体征来评估病情加重的严重程度⇓.应确定任何复杂因素(如。肺炎、肺不张、气胸或纵隔气肿)。
功能评估,如PEF或FEV1强烈建议测量动脉氧饱和度,因为单独的体检可能不能完全表明加重的严重程度,特别是低氧血症的程度330,331.在不过度延迟治疗的情况下,基线PEF或FEV1在开始治疗前应进行测量。后续测量应每隔一段时间进行,直到对治疗有明显反应为止。
氧饱和度应密切监测,最好采用脉搏血氧仪。这对儿童尤其有用,因为客观测量肺功能可能很困难。儿童的氧饱和度通常应为>95%,氧饱和度<92%是需要住院治疗的良好预测指标(证据C)。328.建议PEF为30-50% pred的患者,对初始治疗无反应的患者,或有恶化担忧的患者测量动脉血气332.在进行测量时,患者应继续吸氧。动脉氧张压< 60mmhg (8kpa),动脉二氧化碳张压正常或升高(特别是> 45mmhg;6kpa)表示存在呼吸衰竭。
治疗
下列治疗通常同时进行334.
氧气。为达到动脉氧饱和度≥90%(儿童≥95%),应通过鼻插管、面罩输氧,在某些婴儿中,很少使用头盒输氧。在一些100%含氧的患者中,动脉二氧化碳张力可能恶化,尤其是那些气流阻塞更严重的患者335.氧疗应根据脉搏血氧仪进行滴定,以维持满意的氧饱和度336.
快速作用吸入β2受体激动剂.快速作用吸入β2-激动剂应定期使用(证据A)337- - - - - -339.虽然最速效β2长效支气管扩张剂福莫特罗起效快,持续时间长,已被证明同样有效而不增加副作用,尽管它要贵得多285.间歇性研究与连续云状短效β2-激动剂治疗急性哮喘的结果相互矛盾340,341.因此,吸入治疗急性加重的合理方法是最初使用持续治疗,然后对住院患者进行间歇性按需治疗。目前尚无证据支持常规静脉注射β2-激动剂在严重哮喘加重患者中的应用342.
肾上腺素.肾上腺素皮下注射或肌注可用于过敏性反应和血管性水肿的急性治疗,但不适用于哮喘加重期。
额外的支气管扩张剂.星云状β的组合2-激动剂与抗胆碱能(异丙托溴铵)可能比单独使用任何一种药物产生更好的支气管扩张(证据B)343在考虑使用甲基黄嘌呤之前应该先给药。结合β2-激动剂加抗胆碱能治疗与较低的住院率相关(证据A)329,344,345PEF和FEV有较大改善1(B)证据345.类似的数据在儿科文献中也有报道(证据A)329.然而,一旦住院,雾化异丙托溴铵加入雾化β2-激动剂和全身糖皮质激素似乎没有额外的好处346.
鉴于速效β的有效性和相对安全性2作为一种激动剂,茶碱在急性哮喘的治疗中作用很小347.作为附加治疗的益处已在患有近致命哮喘的儿童中显示出来,但在成人中没有348.
全身糖皮质激素.全身糖皮质激素可加速急性加重的缓解,除最轻微的急性加重外,均应使用(证据A)349,350尤其是初吸入性速效β2-激动剂治疗未能实现持久改善;即使患者已经服用口服糖皮质激素,病情仍会加重;以前的病情加重需要口服糖皮质激素。
口服糖皮质激素通常与静脉注射的糖皮质激素一样有效,而且是首选的,因为这种给药途径侵入性更小,价格更便宜351,352.从急诊科出院的患者,肌内给药可能有帮助353特别是如果担心口服治疗的依从性。口服糖皮质激素需要≥4小时才能产生临床改善。住院患者每日使用相当于60-80 mg甲基强的松龙单剂量或300-400 mg氢化可的松分剂量的全身糖皮质激素是足够的,在大多数情况下,40 mg甲基强的松或200 mg氢化可的松可能是足够的(证据B)。349,354.口服糖皮质激素剂量为1毫克·千克−1对于患有轻度持续性哮喘的儿童,每日治疗足以治疗病情加重355.成人7天的疗程已被发现与14天的疗程一样有效356在儿童中,3-5天的疗程通常被认为是合适的(证据B)。目前的证据表明,无论是在短期内,减少口服糖皮质激素的剂量都没有益处357或超过几周(证据B)358.
吸入糖皮质激素.吸入糖皮质激素是治疗哮喘加重的有效方法之一。在一项研究中,急性哮喘患者吸入大剂量糖皮质激素和沙丁胺醇联合使用比单独使用沙丁胺醇具有更大的支气管扩张作用(证据B)359,并且在所有参数(包括住院治疗)上都比添加系统性糖皮质激素带来更大的益处,特别是对于发作更严重的患者360.
吸入糖皮质激素在预防复发方面与口服糖皮质激素一样有效361,362.使用强的松和吸入布地奈德从急诊科出院的患者复发率低于单独使用强的松的患者(证据B)。350.吸入性高剂量糖皮质激素(每日2.4 mg布地奈德,分四次服用)的复发率与每日40 mg口服强的松相似(证据A)363.成本是使用如此高剂量吸入糖皮质激素的一个重要因素,需要进一步的研究来证明其在急性哮喘中的潜在益处,特别是成本效益364.
镁.静脉注射硫酸镁(通常为单次2g输注超过20分钟)可降低严重支气管痉挛且未能及时使用支气管扩张剂改善的成人和年龄较大的儿童的入院率(证据a)365,366.雾化沙丁胺醇以等渗硫酸镁给药比以生理盐水给药更有益(证据A)367,368.
氦氧疗法.一项系统的调查研究表明,与单独使用氦相比,氦和氧的结合并没有一致的好处。对于对标准疗法无反应的患者,可以考虑使用这种疗法369.
从急诊室出院的标准与住院治疗
确定患者是否应该从急诊科出院或入院的标准已经在共识的基础上进行了简洁的审查和分层371.治疗前有FEV的患者1或PEF <25%或个人最佳,或治疗后FEV1或PEF <40%或个人最好成绩,通常需要住院治疗。治疗后肺功能pred为40-60%的患者可以出院,前提是社区有足够的随访并保证依从性。治疗后肺功能≥60% pred即可出院。
重症监护室急性哮喘的管理超出了本文件的范围,读者可以参考最近的综合评论372.
以下几点为急诊出院患者。1)成人口服糖皮质激素的疗程至少为7天,儿童口服糖皮质激素的疗程较短(3-5天),同时继续支气管扩张剂治疗。2)支气管扩张剂可在症状和客观改善的基础上按需使用,直到患者恢复到急性加重前使用速效吸入β2受体激动剂。3)异丙托溴铵不太可能在急性期之后提供额外的益处,可能很快就会停用。4)患者应开始或继续吸入糖皮质激素。5)回顾患者吸入器技术及使用峰值流量计在家监测治疗情况。有峰值流量计和行动计划从急诊科出院的患者比没有这些资源的患者有更好的反应199.6)应该确定导致病情恶化的因素,并实施未来避免这些因素的策略。7)应评估患者对病情加重的反应。应审查行动计划并提供书面指导。8)应回顾急性加重期间控制疗法的使用情况:该疗法是否迅速增加,增加了多少,如果合适,为什么没有添加口服糖皮质激素。应考虑提供短期口服糖皮质激素,以应对随后的病情加重。9)应指导患者或家属在出院后24小时内联系初级卫生保健专业人员或哮喘专科医生。出院后几天内应与患者通常的初级保健专业人员或哮喘专家进行随访预约,以确保继续治疗,直到达到基线控制参数,包括个人最佳肺功能。前瞻性数据表明,从急诊科出院进行专科护理随访的患者比返回常规护理的患者表现更好373.
严重到需要住院治疗的病情加重可能反映了患者自我管理计划的失败。医疗保健提供者应借此机会审查患者对哮喘加重原因的理解,避免可能导致哮喘加重的因素(包括,在相关情况下,戒烟),治疗的目的和正确使用,以及应对症状恶化或峰值流量值应采取的行动(证据A)374.
对于住院患者和从急诊科出院的患者,应考虑转介到哮喘专家和或哮喘教育计划。从持续监护出院后,患者应在随后几周内由家庭保健专业人员或哮喘专家定期复查,直到达到个人最佳肺功能。
组件5:特殊考虑
在处理与怀孕有关的哮喘时需要特别考虑;手术;鼻炎、鼻窦炎、鼻息肉;职业性哮喘;呼吸道感染;胃食管反流;阿司匹林所致哮喘(AIA);和过敏反应。
怀孕
在怀孕期间,哮喘的控制可能发生变化,患者需要密切随访。尽管对怀孕期间使用药物的担忧是合理的,但控制不良的哮喘作为胎儿存活率、围产期死亡率、早产和低出生体重的原因,其影响可能更为显著375,376.然而,如果管理得当,患有哮喘的女性所生儿童的围产期预后与没有哮喘的女性所生儿童相当377.因此,使用药物来获得哮喘的最佳控制是合理的,即使它们在怀孕期间的安全性还没有得到明确的证明,并且哮喘治疗的目标与未怀孕的女性相同。急性加重应积极治疗,以避免胎儿缺氧。对于大多数用于治疗哮喘的药物,几乎没有证据表明会增加胎儿的风险378.良好的患者-医疗保健专业关系,以及独立的印刷材料,如美国国家哮喘教育和预防计划关于妊娠期间哮喘治疗的声明379,将提供重要的额外保证380,381.
手术
气道高反应性、气流限制和粘液分泌过多易使哮喘患者发生术中和术后呼吸道并发症。这些并发症的可能性取决于手术时哮喘的严重程度、手术类型(胸部和上腹部手术的风险最大)和麻醉类型(气管插管全身麻醉的风险最大)。术前需要评估这些变量,并测量肺功能。如果可能,应在手术前几天进行评估,以便有时间进行额外的治疗。特别是,如果病人的FEV1<个人最佳水平的80%时,应考虑短暂口服糖皮质激素以减少气流限制(证据C)382,383.此外,在过去6个月内接受过全身糖皮质激素治疗的患者应在手术期间进行全身覆盖(每8小时静脉注射氢化可的松100mg)。手术后24小时应迅速减少,因为长期全身糖皮质激素治疗可能会抑制伤口愈合(证据C)384.
鼻炎、鼻窦炎和鼻息肉
在某些哮喘患者中,上呼吸道疾病可影响下呼吸道功能。虽然这种关系背后的机制尚未建立,但炎症可能在鼻炎、鼻窦炎和鼻息肉的发病机制中起着类似的关键作用,就像哮喘一样。过敏性鼻炎及其对哮喘的影响(ARIA)倡议建议,所有鼻炎患者都必须考虑哮喘的存在,并且在计划治疗时应该同时考虑两者385,386.
职业性哮喘
一旦确定了职业性哮喘的诊断,理想情况下,完全避免相关暴露是管理的重要组成部分387- - - - - -389.职业性哮喘在停止接触病原体后甚至可能持续数年,特别是当患者在停止接触病原体前已长时间出现症状时390,391.持续暴露可能导致日益严重的、可能致命的哮喘加重392,随后缓解的可能性较低,并最终导致永久性肺功能受损393.职业性哮喘的药物治疗与其他类型哮喘的治疗是相同的,但它不能替代适当的避免。英国职业健康研究基金会关于预防、识别和管理职业性哮喘的指南是可用的394.
呼吸道感染
呼吸道感染与哮喘有重要关系,因为它们在许多患者中引起喘息和症状加重395.流行病学研究发现,与哮喘症状加重有关的传染性微生物通常是呼吸道病毒396但很少有细菌397.呼吸道合胞病毒是婴儿喘息最常见的原因239而鼻病毒(会引起普通感冒)是大龄儿童和成人喘息和哮喘恶化的主要诱因398.其他呼吸道病毒,如副流感病毒、流感病毒、腺病毒和冠状病毒,也与喘息和哮喘症状加重有关399.治疗传染性加重遵循与治疗其他哮喘加重相同的原则。因为在感染被清除后,哮喘症状的增加通常会持续数周,因此应该继续进行抗炎治疗,以确保充分控制。
在卫生系统中实施哮喘指南
简介
指南旨在确保患者医疗保健团队的所有成员都了解治疗目标以及实现这些目标的不同方法。它们有助于制定临床护理标准,可作为审计和支付的基础,并作为卫生专业人员和患者教育的起点。然而,为了改变医疗实践,从而改善患者的治疗结果,必须在国家和地方各级实施和传播循证准则。传播包括对临床医生进行教育,以提高他们对指南建议的认识、知识和理解。这是实施的一部分,包括将循证哮喘指南转化为现实生活实践,改善患者的健康结果。在世界范围内,实施仍然是一个难题。实施的障碍包括基础设施落后,阻碍向该国偏远地区运送药物,以及文化因素使患者不愿使用推荐的药物(如。吸入制剂)和缺乏医生使用指南。成功将哮喘指南转化为临床实践的一个重要障碍是获得可负担得起的药物,特别是对于治疗费用与收入和资产相比较高的欠发达经济体的患者。
指南实施策略
实施哮喘指导方针应首先通过初级和二级卫生保健专业人员、公共卫生官员、患者、哮喘宣传团体和公众等不同专业团体之间的合作,制定哮喘护理目标和战略。由于经济、文化和环境的原因,目标和执行战略将因国而异,也因国而异。
下一步是调整哮喘管理指南,供当地初级和二级保健卫生专业人员团队使用。许多低收入和中等收入国家不认为哮喘是一个高度优先的卫生问题,因为其他更常见的呼吸道疾病,如结核病和肺炎,对公共卫生具有更大的重要性405.因此,低收入国家实施的实用哮喘指南应该有一个简单的算法来区分非传染性和传染性呼吸道疾病;诊断和管理的简单客观测量,如峰值流量变异性406;可获得的、负担得起的、低风险的哮喘控制药物;一种识别严重哮喘的简单方法;简单的诊断和管理方法与设施和有限的可用资源有关。其次,经过调整的指南必须在多个场所和使用多种形式广泛传播。
成本被认为是几乎每个国家提供最佳循证医疗保健的一个重要障碍,尽管其对患者获得治疗的影响在国家之间和国家内部差异很大。在国家或地方一级,卫生当局通过考虑成本和临床结果(收益和危害)之间的平衡和权衡,做出影响哮喘患者群体的资源可用性和分配决策,通常与相互竞争的公共卫生和医疗需求有关。医疗保健提供者和患者之间的每次咨询都必须明确考虑治疗费用,以确保费用不会成为实现哮喘控制的障碍。因此,参与哮喘指南调整和实施的人员需要了解哮喘护理中各种管理建议的成本和成本效益。
澳大利亚实施了公共卫生战略,涉及哮喘护理的广泛利益攸关方联盟,包括医学会、保健专业人员、患者支持团体、政府和私营部门(澳大利亚全国哮喘运动)。407、芬兰408,以及美国(国家哮喘教育和预防计划)229.
5岁以下儿童、青少年和成人以控制为基础的管理方法。替代的缓解治疗包括吸入抗胆碱能药,短效口服β2-激动剂,一些长效β2-激动剂和短效茶碱。定期服用短期和长效β2不建议使用-激动剂,除非伴有吸入糖皮质激素(ICS)的常规使用。现有关于≤5岁儿童哮喘治疗的文献排除了治疗建议。在这个年龄段控制哮喘的最有效的治疗方法是ICS,在第2步,建议使用低剂量ICS作为初始控制治疗。表5列出了口服糖皮质激素的等效剂量,其中一些可作为单次每日剂量服用⇓.░:优选控制器选项。#:受体拮抗剂或合成抑制剂。
急性护理环境下哮喘加重的管理。PEF:峰值呼气流量;FEV1: 1秒用力呼气量;P有限公司2:二氧化碳张力;PO2:氧张力。1 mmHg = 0.133 kPa。
- 收到了2007年10月22日。
- 接受2007年10月24日。
- ©ERS期刊有限公司
参考文献
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
-
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵