抽象
医疗保健相关性肺炎(HCAP)指导方针,在2005年首次提出的,但尚未得到证实。这项研究的目的是与任何准则,一致(GC)-HCAP治疗或GC社区获得性肺炎(CAP)疗法治疗的患者HCAP比较30天的死亡率。
我们在美国退伍军人健康管理局执行> 150家医院以人群为基础的队列研究。如果他们有一个或多个HCAP危险因素,入院48小时内接受抗生素治疗的患者。危重病人被排除在外。30天死亡率的独立危险因素,在广义线性混合效应模型进行了测定,以承认医院作为随机效应。计算并掺入到第二逻辑回归模型,用于接收GC-HCAP疗法的可能性的倾向得分。
总共有15071例符合研究标准和接收的GC-HCAP治疗(8.0%),GC-CAP疗法(75.7%)或非GC疗法(16.3%)。30天死亡率最强的预测是最近入院(OR 2.49,95%CI 2.12-2.94)和GC-HCAP治疗(OR 2.18,95%CI 1.86-2.55)。GC-HCAP治疗仍然是倾向得分分析30天死亡率的独立危险因素(OR 2.12,95%CI 1.82-2.48)。
在非严重的HCAP患者中,与GC-CAP治疗相比,GC-HCAP治疗与生存改善无关。
2005年,美国胸腔学会和美国传染病学会推出的医疗保健相关性肺炎(HCAP)作为从社会入院的病人一个新的肺炎分类谁曾最近与医疗系统接触[1]。一个HCAP危险因素的入院的存在(最近住院,从养老院/长期护理设施,慢性透析,门诊输液治疗,家用伤口护理或家庭成员与多药耐药(MDR)病原体入场)表示对于MDR病原体的风险可能更高,指南建议,HCAP患者会收到类似患者医院获得性或呼吸机相关肺炎经验性抗生素治疗。
该HCAP人口的特点是最近的几项研究。这些数据表明,HCAP患者年龄较大,表现为更严重的疾病,遭受更糟糕的健康状况比社区获得性肺炎(CAP)的患者[2–6]。此外,来自美国的区域的数据表明的MDR病原菌较高频率(具体而言铜绿假单胞菌和耐甲氧西林金黄色葡萄球菌(MRSA))在HCAP患者[2,4]。虽然MDR病原体可能在某些HCAP队列多见,仍有在HCAP患者分离传统CAP病原体显著量,使得HCAP标准用于预测患者MDR病原菌[相对较差的工具7,8]。足够的覆盖范围和过度治疗之间的平衡是困难的,从而导致争议和困惑向以关怀的最佳方法为这些患者。
如果使用指南-协和(GC)-HCAP抗生素治疗HCAP患者比使用GC- cap抗生素治疗HCAP患者有更高的死亡率,那么HCAP指南是有效的,应该继续作为HCAP患者的治疗标准。在此前提下,本研究旨在通过比较经GC-HCAP或GC-CAP治疗的HCAP患者的健康结果来验证HCAP指南。
主要目的这项研究的是GC-HCAP治疗,GC-CAP疗法和非GC治疗的患者的死亡率和住院天数的住院时间的影响在住院,非危重HCAP患者队列进行比较。第二个目的是描述基于存在于每个患者HCAP危险因素的数目在患者的死亡率和选定的细菌性病原体的差异。
方法
从美国退伍军人健康管理局(VHA)管理的数据被用来检查患者的HCAP中肺炎护理和死亡率。的VHA数据库是从超过150家VHA医院和850个VHA诊所的临床数据的存储库。在圣安东尼奥得克萨斯大学健康科学中心大学的机构审查委员会(圣安东尼奥,德克萨斯州,美国),南得克萨斯退伍军人卫生保健系统的研究与发展委员会(马刺)批准了这项研究。
病人资格
所有患者均需要有疾病,第9版,临床修订的国际分类(ICD-9-CM)在会计年度2002 - 2007年肺炎的主要出院诊断(ICD-9-CM代码480.0-483.99或者485-487)和至少一个记录的危险因素HCAP。HCAP危险因素被定义为在过去90天内住院,居住在疗养院在过去90天内,收到的门诊静脉注射抗生素在之前的90天,血液透析。血液透析病人使用ICD-9-CM代码(鉴定表1网上补充材料)。从保持在VHA数据库病历获得其它HCAP的危险因素。

患者纳入和排除流程图。HCAP:罹患卫生保健相关肺炎病;ICU:重症监护病房;GC: guideline-concordant;帽子:社区获得性肺炎。HCAP的定义为:前90天的住院治疗、前90天的疗养院入院、前90天的门诊静脉抗生素治疗或伴有血液透析的慢性肾脏疾病。
如果他们是重症或入院后48小时内未接受抗生素治疗的患者被排除。危重病人被排除在外,以尽量减少在组与组之间的护理水平的差异,为危重病人遭受与那些在普通内科病房管理比较增加发病率和死亡率[9]。未接受48小时内的抗生素的患者被排除,以减少医院获得性肺炎的潜在病例。危重病的鉴定通过:1)进入在住院期间的任何时间在重症监护病房(ICU);2)指示呼吸器官衰竭,心血管器官衰竭或创机械通气ICD-9-CM代码的存在;或3)在收到任何血管加压或正性肌力药物的。升压药及强心剂包括多巴酚丁胺,多巴胺,肾上腺素,异丙肾上腺素,间羟胺,去甲肾上腺素和垂体后叶素。
基线特征
入院时记录基线人口统计资料,并根据Charlson共病评分系统使用门诊和住院患者护理的ICD-9-CM编码确定共病疾病[10,11]。患者比赛录得白色和黑色的病人,并报道了患者自称为西班牙裔。缺少种族信息土著美国人,夏威夷和病历报告为“其他”。烟草使用被定义为患者尼古丁依赖的诊断,记录访问一个VHA戒烟诊所,当前程序术语(CPT)用于吸烟治疗码(99406或99407),或门诊处方用于戒烟的产物(Zyban®,伐尼克兰,Nicotrol®或尼古丁替代)。ICD-9-CM代码被用来确定患者酒精滥用/依赖和器官衰竭[12–14]。在入院前90天用药使用被记录为心血管药物,抗糖尿病药物,吸入皮质类固醇,全身性皮质类固醇(经口和/或可注射的)和肺药物(表2网上补充材料)。
抗生素治疗和细菌病原体
使用已建立的通用指南(入场的第一个48小时内接收的抗生素治疗,评价表1)1,15]。接收另外的抗生素超出需要满足GC-HCAP或GC-CAP疗法的最小的患者留在其各自的处理组。谁收到两个GC-HCAP和GC-CAP治疗的患者子集被认为已收到GC-HCAP治疗。接收不与一致或者CAP或HCAP指导抗生素患者被认为已收到非GC治疗。
肺炎病原体使用ICD-9-CM放电诊断代码来标识。由于肺炎的比例肺炎链球菌,金黄色葡萄球菌和假单胞菌比较每个患者的HCAP标准的数量。肺炎链球菌被选中是因为它是在CAP中最常见的病原体是普遍易感,指南推荐CAP化疗方案。金黄色葡萄球菌和假单胞菌被选中是因为,在患者无特定风险因素,指南推荐CAP疗法具有对MRSA和所有活动的不足假单胞菌[15]。在研究期间使用ICD-9-CM代码不甲氧西林敏感的区分金黄色葡萄球菌和MRSA;因此,所有的金黄色葡萄球菌物种包括在我们的分析中。虽然没有反映在所有的HCAP数据中,但来自美国的地区数据表明MRSA可能占了所有数据的一半以上金黄色葡萄球菌株[2,4]。
医院失效率与死亡率
主要结果是30天死亡率。以前的研究表明,30天的死亡率比90天的死亡率更准确地衡量了肺炎相关的死亡率[16]。入院和出院日期提取每个住院和LOS被定义为排出的日期减去入院日期加一天。30和90天死亡率分别使用由VHA状态文件中提供的死亡日期确定。这种方法具有与金标准方法(国家死亡指数),以确定死亡率98%完全一致[17]。
统计分析
所有统计分析使用JMP8.0®(SAS公司,卡里,NC,USA)和Stata的10(StataCorp,学院站,TX,USA)进行。由于样本量较大,我们定义为二元比较的双尾α≤0.0001统计学意义。在三个治疗组之间的比较,GC-HCAP用作参照组,并用两者的GC-CAP和非GC组相比。在多变量回归模型,采用双尾α≤0.05。
病人的人口统计,基线特征,并存疾病,细菌病原体和死亡率进行组间比较。二元变量用卡方检验或Fisher精确检验比较。所有连续变量用于与夏皮罗 - 威尔克W-测试常态进行了测试并发现其具有非正态分布;因此,比较采用Wilcoxon秩和检验进行。卡方和Kruskal - 沃利斯检验用于比较由每名患者HCAP准则的数目,死亡率和细菌病原体的差异。
与接纳医院作为随机效应的广义线性混合效应模型用于检查接收的GC抗生素和30天死亡率之间的关联。为了隔离GC治疗的效果(GC-HCAP与,接受非gc治疗的患者被排除在模型之外。因变量为30天死亡率,协变量包括:患者性别、种族、西班牙裔族群、个体HCAP危险因素、个体共病条件、吸烟、酗酒或依赖、前90天内选择的药物类别的药物处方、无创机械通气、器官衰竭和指南性一致的抗生素治疗。所有的协变量都被认为是临床相关的先验。因为几乎所有(98.5%)患有慢性肾脏疾病(CKD)的合并症是透析,CKD被排除在模型变量之间的共线性避免。
为了减少这个非随机队列中的潜在偏差,GC-HCAP的倾向评分与GC-CAP疗法是使用逻辑回归模型与GC治疗作为因变量,并在原模型为协所有其他变量进行计算。GC抗生素疗法和倾向得分被包括在第二多变量logistic回归模型30天死亡率为因变量的协变量。
结果
总人口
图1提供了与关于排除标准和最终队列的详细信息的流程图。在62682名肺炎患者的主要ICD-9-CM放电的诊断代码的,的15071队列符合研究纳入标准。符合纳入标准的患者随后通过收据GC-HCAP(8.0%)的分层,GC-CAP(75.7%)或非GC疗法(16.3%)。
患者是老年人(平均年龄76岁)并且主要由白人男性(82.1%白色,98.3%的男性),大多数患者在VHA [天生的特性的18,19]。近四分之一(22.6%)的患者在入院时存在一个以上的HCAP危险因素。HCAP最常见的危险因素是前90天的住院治疗(66.3%)。Charlson指数中值为3(四分位差(IQR) 2-5),常见的共病包括慢性阻塞性肺病(COPD;56.6%)、CKD(44.0%)、糖尿病(38.7%)、心力衰竭(36.7%)和肿瘤(29.0%)。在入院前90天内,吸烟是常见的(37.6%),心血管药物是最多的处方药(76.1%)。少数患者(1.2%)在入院期间接受无创机械通气。表2列出额外的基线特征。
按组基线特征
GC-HCAP、GC-CAP组与非gc组在年龄、性别、种族等方面无显著性差异。GC-HCAP与GC-CAP患者Charlson指数评分相似(中位(IQR) 4 (2-6)与4 (2 - 5);p=0.03), GC-HCAP较高与非胃癌患者(中位数(IQR)4(2-6)与3 (2 - 5);p < 0.001)。在基线,GC-CAP患者有更高的心力衰竭、慢性阻塞性肺病、烟草使用和心血管药物、吸入糖皮质激素和肺部药物处方的患病率。GC-HCAP患者更容易发生肿瘤性疾病。器官衰竭在GC-HCAP和GC-CAP患者之间没有显著差异。
HCAP的危险因素
总的来说,在过去90天内住院是最常见的HCAP风险因素(表2)。与GC-CAP患者相比,GC-HCAP患者近期住院的可能性更高(77.7%)与62.4%;P <0.001)和本具有多个HCAP危险因素(31.1%与21.0%;p < 0.001)。有GC-HCAP和GC-CAP患者之间没有差异就在过去90天过去90天内,血液透析或门诊静脉抗生素治疗养老院居住。
GC抗生素治疗
大多数患者(83.7%)接受抗生素治疗与一致或者CAP或HCAP指导入院后48小时内。最常见的GC-HCAP抗生素治疗方案包括抗假单胞菌β内酰胺,抗假单胞菌氟喹诺酮,和万古霉素或利奈唑胺(82.1%)。大多数其他GC-HCAP患者接受一个类似的方案包括抗假单胞菌β内酰胺,氨基糖苷和MRSA活性剂(21.7%)。患者同时接受氨基糖苷类和占组之间的重叠抗假单胞菌氟喹诺酮。
在GC-CAP患者,呼吸氟喹诺酮类是最常见的方案(67.1%),其次是β-lactam +大环内酯物(45.0%)。大量的病人处方GC-CAP抗生素收到呼吸氟喹诺酮类和β-lactam加上一个大环内酯物(15.5%)。近三分之二(62.8%)的GC-CAP方案包括左氧氟沙星。
非胃癌患者接受抗生素治疗方案是不符合任何CAP或HCAP方针一致的最低标准。许多这些患者中13.5%接受HCAP覆盖不足,具有抗假单胞菌目前在47.8%的单覆盖和双抗假单胞菌覆盖率存在。三分之一(30.9%)接受了万古霉素或利奈唑胺,和接收到的MRSA活性剂和一种抗假单胞菌剂的组合25.2%。
细菌病原体
微生物在患者的9.2%确定(表3)。在患者积极的文化中,最常见的病原菌是肺炎链球菌(27.8%),金黄色葡萄球菌(26.0%),假单胞菌(14.4%)和流感嗜血杆菌(6.8%)。非典型生物和厌氧菌罕见(<3%)。
假单胞菌和金黄色葡萄球菌是谁收到的GC-HCAP患者更频繁地确定与GC-CAP治疗(24.4%与10.5%,P <0.001;和38.7%与分别为16.7%,p < 0.001)。与GC-HCAP患者相比,GC-CAP患者更可能有阳性培养肺炎链球菌(36.5%与14.2%,p < 0.001)流感嗜血杆菌(9.3%与0.9%,P <0.001)。在非胃癌患者,金黄色葡萄球菌和假单胞菌是最常见的分离病原体(分别40.8%和17.4%)。GC-HCAP和非胃癌患者相似,没有细菌病原体任何统计学显著差异。
健康结果
平均住院时间为5天(IQR 3-8天)分别为12.6%和23.3%,30天及90天死亡率(表4)。与GC-CAP患者相比,GC-HCAP患者的住院时间更长(中位(IQR) 7(4-13)。与4(3-7)天,p<0.001, 30天和90天死亡率较高(22.8%)与9.9%,p < 0.001;37.8%与19.8%,P <0.001)。有在GC-HCAP和非胃癌患者之间的30或90天的死亡率没有显著差异;然而,非胃癌患者经历了较短的住院时间。在死亡率和住院时间的差异仍然是相同的免疫抑制时(HIV / AIDS)患者从分析中排除。
GC-HCAP和GC-CAP患者的多层次回归分析表明,独立与30天死亡率相关的几个变量(表5)。30天死亡率的最强的独立预测因素在过去90天内住院和GC-HCAP治疗(OR(95%CI)2.49(2.12-2.94)和2.18(1.86-2.55),分别)。30天死亡率的其他独立危险因素包括脑血管疾病,肿瘤性疾病,无创机械通气,神经衰竭,肾功能衰竭和血液的失败。烟草的使用,最近处方心血管药物和最近的处方吸入糖皮质激素具有保护作用。
当计算接受GC-HCAP治疗的倾向评分并进入第二个多变量逻辑回归模型时,GC-HCAP治疗仍然是30天死亡率的独立危险因素(OR 2.12, 95% CI 1.82-2.48)。
主要致病菌和健康结果由HCAP危险因素数量
随着个体患者HCAP危险因素数量的增加,致病菌和死亡率也发生了变化(图2和3分别)。特别有趣的是,肺炎的发病率金黄色葡萄球菌和假单胞菌随着HCAP危险因素数量从1增加到>2 (金黄色葡萄球菌23.3% ~ 33.3%, p<0.001;假单胞菌14.0%至21.4%,p=0.39)。患者死亡率也遵循类似的模式。从1到>2个危险因素中,30天死亡率从11.6%上升到17.2% (p<0.001), 90天死亡率从21.9%上升到29.1% (p<0.001)。HCAP风险因素的数量没有改变平均住院时间。
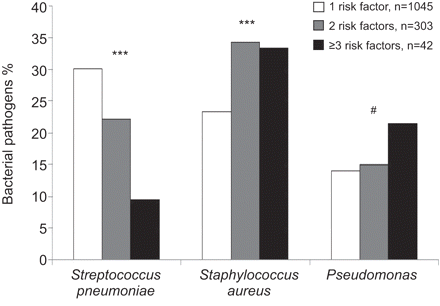
培养阳性的卫生保健相关肺炎(HCAP)患者的致病菌,按HCAP危险因素的数量。n = 1390。#:p = 0.39;* * *:p < 0.001。
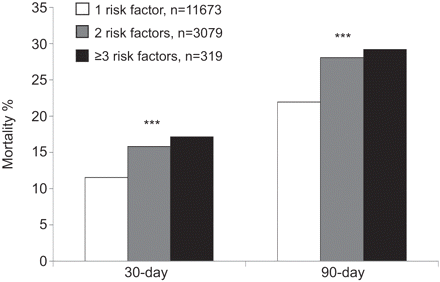
卫生保健相关肺炎(HCAP)患者30天和90天的死亡率,按HCAP危险因素的数量划分。n = 15071。* * *:p < 0.001。
讨论
本研究比较GC-HCAP和GC-CAP治疗对患者的健康HCAP结果的影响。在非危重病人HCAP这个国家队列,GC-HCAP治疗并没有导致减少病人的死亡率和住院时间。
多之前的研究有特点的HCAP人口。HCAP患者年龄较大,表现为更严重的疾病,遭受更糟糕的健康状况,并通过从美国有限的数据表明,可能更容易表现为MDR病原菌[2–6]。表6总结在公开的数据中选择HCAP病原体的变化。HCAP患者在以往的研究和HCAP患者在本研究中观察到有很多相似之处;然而,死亡率和住院时间在这项研究与先前的研究相比,分别为HCAP患者低。这可能反映了危重病人的排斥,这可能导致不太严重的疾病,并改善预后比较有同伙,包括危重病人[9]。
有限数量的HCAP研究已将最初不适当的抗菌治疗与死亡率增加联系起来[4,五,20.]。这些研究中的两个,一个仅针对HCAP患者,确定初始恰当治疗是一个独立的危险因素,住院死亡率[4,20.]。相比之下,Rello等。[21]最近评估了HCAP和CAP患者的细菌性肺炎球菌性肺炎,并表明,尽管不适当的抗生素治疗率很低,但HCAP患者的死亡率仍然明显较高。HCAP队列中较高的死亡率和较低的不恰当治疗率暗示了CAP和HCAP患者之间潜在的根本差异。
目前的指南建议,HCAP患者应类似于在医院获得性肺炎的抗生素进行治疗;然而,目前还没有证据表明GC-HCAP的抗生素将提高HCAP患者的生存率。2009年,萨尔瓦多Solh等。[22研究了从疗养院入院的非icu肺炎患者,比较了GC-HCAP治疗组和GC-CAP治疗组的疗效差异。GC-CAP组和GC-HCAP组在住院和30天死亡率方面没有发现差异,而且GC-CAP患者实际上减少了口服治疗的时间和住院时间。我们的分析支持这些关于30天死亡率和医院失速的概念,而且,不仅限于养老院的病人。在本研究中,GC-HCAP治疗与患者失活率或死亡率的改善无关;事实上,GC-HCAP与更长的LOS和更高的死亡率相关。
GC-HCAP和非GC患者在基线特征,病原体和死亡率的结果大多是相似的;然而,非胃癌患者经历了LOS 2天下降。我们认为这是一个事实,即GC-HCAP方案可能会更复杂的管理和不容易转移到口服抗生素治疗,类似于由厄尔尼诺Solh上述研究的GC-CAP人口等。[22]。
尽管在所有发表的HCAP文献中,HCAP致病菌存在很大差异,但HCAP患者的死亡率始终是CAP患者的至少两倍。临床医生应该意识到,这些病人可能会增加不良预后的风险;然而,机械地给所有有HCAP危险因素的患者开广谱抗生素是不合适的。临床医生应了解当地流行病学,并利用这些信息在适当的经验性抗生素治疗和导致耐药性、增加不良反应和增加成本的过度治疗之间取得平衡。
即使有了指南和确定的风险因素,选择需要MRSA和MRSA覆盖的患者假单胞菌仍需要进行一些主观性和完善临床判断。值得注意的是在我们的研究,处方是比较成功的,由最初的抗菌治疗的证明,在预测细菌性肺炎的病原体。从治疗前(前抗生素或病原体)的信息可能已经起到了决定的作用,但这些信息是不可用。虽然这是令人欣慰看到的结果,我们不能引起这些处方倾向的原因。
我们认为这是不可能的GC-HCAP治疗本身负责LOS和死亡率造成损害。相反,我们认为,混杂在我们的研究中没有捕捉到,包括疾病和功能状态的严重程度的因素,可能影响这些差异。预后评分系统,可在CAP患者验证,如肺炎严重程度指数和CURB-65(它的措施的危险因素混乱,尿素氮,呼吸率,血压和年龄≥65岁),已证实增加的患者的死亡率的入院病的严重性增加[23,24]。这些方法,与包括察尔森指数评分一起使用,可能有助于解释治疗组之间的死亡率差异。此外,可怜的功能状态已被证明是死亡率的一个强有力的预测,并已与肺炎患者的耐药菌风险增加有关[25,26]。最近HCAP概念的审查讨论肺炎预测的功能地位的重要性,并建议在今后的分类系统基于日常生活能力(ADL)的活动,分组分可能是有用的[27]。
也有人提出了先进的护理和积极干预physician-和/或患者指导的限制(如。ICU入院、有创机械通气和/或血管加压素治疗可能是部分HCAP患者死亡增加的原因[21,27]。通过排除患者的危重疾病,我们能够潜在地限制其死亡率增加贡献量;但是,它可能是医生的决定和家人的愿望,以限制绝症患者积极治疗可能会影响死亡率,如果这些患者没有治疗组之间平均分配。
目前,两个研究已经评估个体HCAP危险因素对感染的耐药性病原体的风险的影响[7,8]。每个组研究者查明了肺炎的独立预测因子的多个单独的风险因素由于抗性病原体。居住在养老院或长期护理设施是唯一预测常见的两种研究。施雷伯等。[8也描述了有两个或两个以上HCAP危险因素的患者与有一个或没有危险因素的患者相比,耐药病原体的风险增加。类似地,我们描述了累积HCAP风险因素的影响,并发现HCAP风险因素的增加率金黄色葡萄球菌和假单胞菌如患者拥有更多的HCAP的标准。此外,我们确定的HCAP危险因素和患者死亡人数呈正相关关系。未来的研究表征累计HCAP标准的负面影响可能会帮助重点关注组HCAP患者的不良预后风险最高的。
虽然目前的研究提供了一个全国性的患者群体中的有价值的信息,也有局限性。首先,它是在主要老年男性人群回顾性队列研究,并遵守所有追溯研究的内在局限性。多层次回归技术和倾向得分企图占混杂因素,使用和限制任何潜在的偏见;然而,这些方法都不能完全解释所有的干扰因素,并不等同于前瞻性,随机对照研究的长处。
其次,使用ICD-9-CM编码来识别肺炎患者、病原体和基线特征可能存在潜在问题。这种方法在大型数据库研究中很常见,通常是有效收集数据所必需的。目前许多HCAP研究局限于单中心或区域研究点,样本量相对较小。ICD-9-CM编码的使用使我们能够在一个封闭的卫生系统中从大量的国家患者队列中获得大量的信息,这是本研究的一个主要优势。医学编码的过程引入了一些人为错误和潜在偏见的机会;然而,分析ICD-9-CM编码对住院肺炎患者的阳性预测值和阴性预测值(分别为85.5%和97.2%),表明误分的可能性相对较低[28]。
第三,在我们的研究中培养阳性率是比较低的。文化阳性率肺炎研究之间有很大的不同,我们的数据可能反映在我们的非危重病人的人口在痰培养的依赖。以前的研究表明采购与最终结果质量好痰标本的困难,以及非危重病人中看到下层文化阳性率[9,29]。
第四,我们无法比拟的治疗组之间在功能状态差异。虽然功能状态是不是经常在肺炎研究中测量,有证据表明,穷的功能状态可能会导致不良后果[25]。如果可能的话,未来的HCAP研究应包括功能状态进一步量化它可能对细菌病原体和结果的影响。
最后,它将是有益的,有更详细的数据抗生素的时间和细菌敏感性。我们研究的部分入选标准是在48小时内首次接受抗生素治疗;然而,我们没有关于该窗口内抗生素使用时间的进一步数据。此外,没有关于细菌易感性或耐甲氧西林率的数据金黄色葡萄球菌。MRSA是在HCAP同伙目的病原体,但是从2002 - 2007年的ICD-9-CM代码没有甲氧西林敏感的区分金黄色葡萄球菌和MRSA。因此,如果没有细菌的敏感性,我们无法鉴别和比较谁是升级最初接受不恰当治疗后,适当的抗生素治疗的患者。
总之,GC-HCAP的抗生素治疗没有改进的30天死亡率在此队列非危重VHA HCAP患者在美国的关联。需要更多的研究,充分了解在HCAP患者死亡的原因,并确定改善生存干预措施。
致谢
作者想要感谢K. Ryan-Hummel,德克萨斯大学奥斯汀分校(美国德克萨斯州奥斯汀市)的研究助理,感谢她在编辑手稿的最终草稿时提供的帮助。2010年9月12-15日,美国波士顿,抗微生物药物和化疗科学会议上,这篇手稿以海报的形式出现。
脚注
这篇文章有补充材料可从www.www.qdcxjkg.com
对于编辑评论见755页。
支持声明
本项目由美国国家护理研究所(Bethesda, MD, USA;格兰特R01NR010828)。内容仅由作者负责,不一定代表国家护理研究所或国家卫生研究所的官方观点。本材料是南德克萨斯退伍军人医疗保健系统(美国德克萨斯州圣安东尼奥市)和德克萨斯大学奥斯汀分校在资源和设施支持下的工作成果。首席研究员e·m·莫滕森(E.M. Mortensen)可以完全访问研究中的所有数据,并对数据的完整性和数据分析的准确性负责。C.R. Frei获得了美国国立卫生研究院(National Institutes of Health)的KL2 RR025766资助,获得了得克萨斯大学奥斯汀药学院(University of Texas at Austin College of Pharmacy)的工资支持,并获得了来自orthoi - mcneil Janssen(美国新泽西州Titusville)的研究支持。M.I. Restrepo得到了美国国立卫生研究院(National Institutes of Health) K23HL096054基金的支持,南德克萨斯退伍军人卫生保健系统Audie L. Murphy分部和圣安东尼奥德克萨斯大学卫生科学中心(University of Texas Health Science Center at San Antonio)提供的工资支持。资助机构没有参与进行研究,也没有参与手稿的准备、审查或批准。本文所表达的观点是作者的观点,并不一定代表退伍军人事务部(美国华盛顿特区)的观点。
利益声明
感兴趣的报表C.R.弗雷,M.I.雷斯特雷波和A. Anzueto可以在这里找到www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到2010年9月2日。
- 公认2011年2月26日。
- ©ERS 2011















