抽象的
背景及时诊断严重急性呼吸综合征冠状病毒2(SARS-COV-2)感染是治疗和预防的先决条件。需要证明对RNA检测的抗体试验的血清学特征和补体诊断值。
方法收集80例pcr确诊的2019冠状病毒病(COVID-19)患者的系列血清。检测了抗SARS-CoV-2的总抗体(Ab)、IgM和IgG抗体,并描述了感染过程中的抗体动态。
结果抗体、IgM和IgG血清转阴率分别为98.8%、93.8%和93.8%。第一个可检测的血清学标记是Ab,其次是IgM和IgG,中位血清转化时间分别为暴露后15、18和20天(d.p.e)或发病后9、10和12天(d.p.o)。抗体水平从6d.p.o开始迅速上升。并且伴随着病毒载量的下降。在疾病早期(0 ~ 7日龄),Ab的敏感性最高(64.1%),IgM和IgG均为33.3%;p < 0.001)。2周后,抗体、IgM和IgG的敏感性分别达到100%、96.7%和93.3%。当检测到相同的抗体类型时,酶联免疫吸附测定法与其他形式的免疫测定法无显著差异。
结论典型的急性抗体反应是在SARS-CoV-2感染时引起的。血清学检测为疾病后期RNA检测提供了重要的补充,有助于病原特异性诊断和评估患者的适应免疫状态。
抽象的
SARS-CoV-2感染后诱导抗体应答,观察抗体检测与RNA检测的互补诊断价值。抗体检测对于SARS-CoV-2和COVID-19的临床管理和控制至关重要。https://bit.ly/3fQZwZp
介绍
2019年12月初,首先据报道,首次新型冠状病毒(严重急性呼吸综合征冠状病毒2(SARS-COV-2))引起人类的致命肺炎,武汉很快就展示了人对人的传播湖北省,中国[1].病毒在中国迅速传播,然后在全球许多其他国家传播。截至2020年5月6日,该病毒已在215个国家造成350万例2019冠状病毒病(COVID-19)实验室确诊病例和24.3万例死亡[2].世界卫生组织(WHO)宣布COVID-19国际关注的突发公共卫生事件,并给了它一个“非常高”的风险评估在全球范围内[3.].来自中国最近的一份报告显示,Covid-19感染的中位数(四分位数(IQR)孵化期为4(2-7)天[4].发烧,咳嗽和疲劳是最常见的症状[1].严重的病例可以迅速进展到急性呼吸窘迫综合征和脓毒症休克。胸部计算断层扫描的异常,特别是裸露的玻璃不透明度和双侧斑块阴影,患者患者> 80%[4].患者> 80%有淋巴细胞减少,并且患者〜60%有升高的C-反应蛋白[5].然而,COVID-19感染的临床和实验室结果与一些常见呼吸道病原体(如流感病毒)感染引起的肺炎没有区别,肺炎链球菌肺炎料和肺炎支原体[6].因此,及时诊断SARS-CoV-2感染对提供适当的医疗支持和通过隔离预防传播至关重要。
目前,SARS-COV-2感染的诊断几乎完全取决于使用基于PCR的技术检测病毒RNA [7].不幸的是,RNA检测在现实世界中的灵敏度并不令人满意,特别是在使用上呼吸道采集的样本时[6,8- - - - - -10].据估计,在武汉,新冠肺炎患者到医院接受RNA检测的总阳性率为~ 30 ~ 50% [11].此外,现有RNA检测的总体吞吐量受到高度限制,因为它们需要高工作量,需要熟练的操作人员进行检测和样本收集,并需要昂贵的仪器和特殊的操作场所[12].结果,预计方便的血清学检测有所帮助。然而,目前对对SAR-COV-2感染的抗体反应的了解非常有限。抗体试验的诊断值仍有清楚地证明。有多少患者会提高抗体反应,并且抗体以自暴露以来将阳性转化为阳性多长时间?患有短期和长期孵化期的患者之间是否存在有意义的差异?不同疾病阶段患者的抗体检测敏感性是什么?抗体反应之间是否存在时间关联和病毒载荷的下降?为了回答其中一些问题,我们通过使用免疫测定检测总抗体,IgM和IgG在住院期间调查了80例Covid-19患者的抗体反应的特征。
方法
研究设计和参与者
确认的Covid-19案例是根据国家卫生委员会出版的新冠状病毒肺炎预防和控制计划(第6版)来定义[13].简而言之,确认的案例应达到三个标准:1)发烧和/或呼吸系统症状;2)异常肺成像结果;3)SARS-COV-2的核酸的阳性结果。如果出现以下任何以下临床结果,则患者的严重程度分类为关键:1)急性呼吸窘迫综合征或氧饱和度<93%并要求侵入或非侵入机械通风;2)休克;3)器官功能失败的并发症,需要重症监护单位支持。不符合上述标准的Covid-19患者被定义为非关键案例。
该研究总共招收了80个Covid-19案件,其中所有患者于2020年1月19日至2月9日之间向医院录取,并愿意捐出血液样本。通过定量实时逆转录酶PCR(QRT-PCR)测试,确认所有注册病例被SARS-COV-2感染。疾病发病日期,临床分类,RNA检测结果在住院期间,并从临床记录中获得个人人口统计信息。在流通病毒期间,共于来自当地社区的300人参加了300人。所有对照尚未报告与任何确认的Covid-19患者密切接触。该研究经受浙江大学第一次附属医院的医学伦理委员会审查和批准(中国汉州;批准号2020-IIT-47)。从每个注册主题获得书面知情同意书。
逆转录聚合酶链反应的Covid-19实验室确认
对于每位患者,优选地收集痰样品。如前所述,收集了痰未产生痰,唾液被收集,如前所述[14].首先用相等体积的蛋白酶K溶液处理痰(0.4mg·mL-1)在室温下20分钟。将200μL处理过的痰或唾液受到MAGNA纯LC 2.0(Roche,Basel,瑞士)的总核酸萃取,并且每个样品得到50μL洗脱。用5μl总核酸进行靶向核衣壳基因和开放阅读框实验室基因的商业一步实时逆转录酶链反应(RT-PCR)测定(RT-PCR)测定(Bio-胚,上海,中国),用5μL总核酸进行5μl总核酸。制造商的说明。
抗体测定
采用三种酶联免疫吸附法(ELISA-Ab、ELISA-IgM和ELISA-IgG)、三种胶体金横向流动免疫法(LFIA-Ab、LFIA-IgM和LFIA-IgG)和两种化学发光微粒免疫法(CMIA-Ab和CMIA-IgM)检测血浆样品中抗SARS-CoV-2总抗体(Ab)、IgM抗体和IgG抗体。ELISA试剂和LFIA试剂由北京万泰生物制药企业有限公司提供,CMIA试剂由厦门InnoDx生物技术有限公司提供。总抗体检测采用双抗原夹心免疫法,IgM抗体检测采用μ链捕获免疫法。利用哺乳动物细胞表达的含有SARS-CoV-2刺突蛋白受体结合域(RBD)的重组抗原进行总抗体和IgM抗体检测。采用间接免疫法检测IgG抗体,表达重组SARS-CoV-2核蛋白大肠杆菌用作包被抗原。在这些试验中使用的抗原是内部由北京万泰生物药业企业有限公司,和相同的抗原或抗原对制剂被用于ELISA,CMIA和LFIA试验。
ELISA和CMIA的测量过程由自动ELISA分析仪HB-300E(嘉兴CRED医疗器械有限公司,中国浙江)和自动CMIA分析仪Caris 200(厦门UMIC医疗器械有限公司,中国厦门)按照厂家说明进行。有关程序的详情见补充材料.当进行LFIA-AB和LFIA-IgM时,将10μl样品移液到样品接收区上,然后用两滴样品缓冲液。对于LFIA-IgG,将样品用样品缓冲液稀释1000倍,然后将80μl稀释液加入样品接收区域上。添加样品后15分钟,通过眼睛观察LFIa结果并记录。需要75分钟,29分钟和15分钟,分别获得ELISA,CMIA和LFIA测定的结果。
统计分析
潜伏期定义为SARS-COV-2暴露的最早日期和最早的症状发作日期之间的间隔。非正常分布的连续数据被描述为中值(IQR)并使用Wilcoxon测试进行比较。分类数据总结为计数和百分比。使用二项式精确测试估计敏感性和特异性的95%置信区间。使用Chi-Squared测试或Fisher对未配对的比例和McNemar进行配对比例的测试进行比较分类数据。使用Kaplan-Meier方法计算累积血清转换率。使用SAS 9.4(SAS Institute,Cary,NC,USA)进行所有统计分析。
病人和公众参与
没有患者参与制定研究的问题或结果的措施,也不是他们参与这项研究的设计和实施。
传播宣言
不可能/适用于这些群体。
结果
入组COVID-19患者的特征
在81名Covid-19患者中录取医院(2020年2月9日之前),80(99%)注册了该研究(表格1).患者的中位数(IQR)年龄为55(45-64)岁,女性是女性的38.7%。关键患者显着较大于非关键患者(P <0.001)。在45例患者中发病前的SARS-COV-2暴露的时间根据无明确的患者与Covid-19通过进入医院的流行病学检查的确认患者确定。潜伏期范围为0-23天,中位数(IQR)为5(2-10)天。到2020年2月15日,共有32名(40%)患者(所有非关键案例)被恢复并从医院中排出;没有死亡。
性能SARS-CoV-2抗体检测试剂盒
对80名COVID-19患者和100-300名健康人进行了不同免疫检测。抗体、IgM和IgG的血清转换率分别为98.8%(79 / 80)、93.8%(75 / 80)和93.8% (75 / 80)(表2.显示三种方法的组合敏感性)。在发布后7天收集唯一没有血管患者的最后血液样本(D.P.O.)。对于AB,IgM和IgG测试,ELISA似乎表现最佳,尽管差异一般不显着。因此,除非具体说明,否则以下血清学分析都基于ELISA的结果。
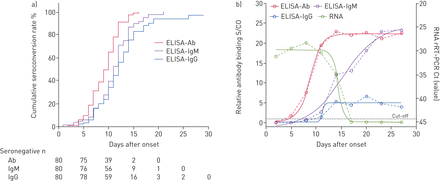
抗体、IgM、IgG依次转化,中位发病时间分别为9、10、12天(图1一个).在关键和非关键患者之间观察到血清转化时间的显着差异(补充图E1).AB的血清转化显着比IgM和IgG的血清转化显着更快(P <0.001)。累积血清转化曲线表明,AB和IgM的速率分别达到100%,IgG分别达到97.1%,分别达到97.1%,分别达到症状发作的症状发作。抗体水平从6 d.p.o开始迅速增加。(图1 b).病毒载量的下降与抗体水平的增加同时发生。For patients in the early stage of illness (0–7 d.p.o.), ELISA-Ab showed the highest sensitivity (64.1%) compared with ELISA-IgM and ELISA-IgG (33.3% for both; p<0.001) (表3).当患者进入晚期时,Ab、IgM、IgG检测灵敏度显著升高,2周后分别达到100%、96.7%、93.3% (p<0.05)。
累积血清转化率和抗体水平的自疾病的80个例的发作与冠状疾病2019所涉及的动力学)的累积血清转化率总抗体(Ab)的曲线,IgM和IgG绘制的根据的Kaplan-Meier方法检测由ELISA中.在收集第一个样本之前,将患者的血清学状态指定为阴性。b)抗体水平使用相对结合信号与每个检测的截止值(信号到截止值(S/CO))进行替代和表达。四条参数逻辑曲线拟合(实线)被用来模拟抗体水平的趋势。rt -PCR:实时逆转录酶PCR;CT:循环阈值
SARS-CoV-2暴露后的抗体动态
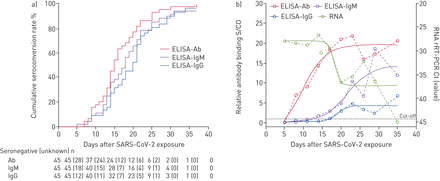
由于长期暴露患者难以确定确切的感染日期,因此对45例暴露时间已确定的患者进行了最早暴露日期后而非感染后的抗体动力学研究(图2.).血清转化顺序出现了AB,IgM和IgG,和分别水平迅速增加,具有15,18和20,中位数天后曝光(d.p.e.)(图3.).在关键患者中暴露的中位血管术时间与非关键患者中的血管接暴露(补充图E2).病毒载量的下降与抗体水平的增加同时发生。抗体、IgM和IgG的累积阳性率分别为100%、94.2%和96.7%。自接触后5天内报告症状的患者分为短潜伏期组(0-5天),其余患者分为长潜伏期组(6-23天)(表4.).疾病早期阶段的年龄或病毒载荷没有显着差异,或者组之间的危重地位的风险。然而,短暂孵化期组的中位血清转换时间比长育期组更短(13 D.P.E.与21 d.p.e;p < 0.001)。相比之下,短暂孵化期组的中位血清转换日期比长潜伏期组更长,比长潜伏期组(10 d.p.o.与7 D.P.O;P <0.05)。
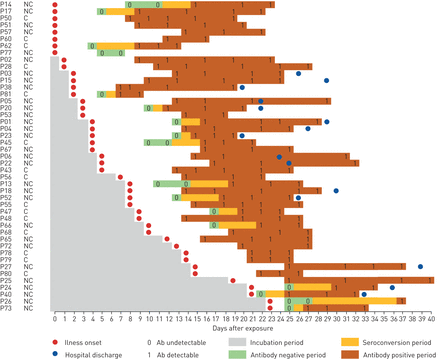
45例患者的抗体动力学的总抗体动力学。患者按照孵化期的持久时间列出,从较短到更长。患者ID旁边描述了每位患者的临床严重程度。每个患者的血清学状态仅在样品收集期间呈现,而无需向后或向前延伸。NC:非关键;C:批评;AB:抗体。
45名2019年冠状病毒病患者自发病以来的累积血清转换率和抗体水平动态a)采用elisa法检测总抗体(Ab)、IgM、IgG的累积血清转化率曲线,采用Kaplan-Meier法绘制曲线。在收集第一个样本之前,将患者的血清学状态指定为阴性。第一次标本采集时为阳性的患者,第一次标本采集前的血清状态未知,归类为阴性。括号中显示了暴露后指定天数内这些患者的人数。b)抗体水平使用相对结合信号与每个检测的截止值(信号到截止值(S/CO))进行替代和表达。四个参数logistic拟合曲线被用来模拟抗体水平的趋势(实线)。SARS-CoV-2:严重急性呼吸综合征冠状病毒2;rt -PCR:实时逆转录酶PCR;Ct:循环阈值。
讨论
本研究显示,几乎所有的(98.8%,79选自80)患者COVID-19转换成为疾病过程中血清阳性。年代eroconversion was first observed on 7 d.p.e. The first detectible antibody was total Ab, followed by IgM and IgG, with a median seroconversion time of 15 d.p.e. (9 d.p.o.), 18 d.p.e. (10 d.p.o.) and 20 d.p.e (12 d.p.o.). It was very similar to that observed in SARS-CoV-1 infection [15,16].有趣的是,抗体水平的增加伴随着病毒载荷的下降。
目前,检疫期与确认的SARS-COV-2感染案密切接触后设定为14天。在检疫期间无法通过RNA测试筛选的感染比例仍然未知。但是,已经记录了一些近距离接触器存在症状并在解除隔离后引起传输[17].据信,抗体试验可能改善检测感染的敏感性,但之前没有证据。我们的数据显示,14 d.p.e累积血清转换率为45.5%。该结果表明,如果在去隔离之前测试抗体,则可以筛选大约一半的载体。累积血清转换率为20 D.P.E达到75%。(11 D.P.O.)。七(15.6%)患者在14 d.p.e之前没有出现任何症状,其中4名患者在22 d.p.e持续血液均为血液。(一名患者)和25 D.P.E(三名患者)。因此,在解放后2周后,后续抗体检测和监测呼吸道症状将有助于进一步降低蔓延的风险。
中位数(IQR)孵化期为5(2-10)天,与先前报道的孵育期非常相似[4,18].对于潜伏期较长的患者(21天),由于暴露,血清转化所需的时间明显长于潜伏期较短的患者(21天)与13天;p < 0.001)。相比之下,孵化期较长的患者的抗体出现在发作后早期的日期(7 D.P.O.与10 d.p.o.; p<0.05). The difference does not seem to be biased by the competence of host immunity because of the similar age distribution between groups. Hence, it is more likely to be due to the lower intake dose of virus or less efficiency of virus reproduction in the host. Nevertheless, the longer incubation period does not change the initial viral load when the symptom onset occurs or the risk of experiencing critical status. Therefore, in addition to the onset time, the interpretation of the negative findings of antibodies in suspected infections should also take the exposure time into consideration. The faster seroconversion post onset suggests a longer incubation period.
最近,G.uan等.[4据报道,从需要机械通风机支撑件的症状开始中位时间为9.3天。因此,在7 D.P.O内及时诊断和入院到医院。对降低Covid-19感染的死亡可能是至关重要的。Z.郝等.[19]报道,在患者症状出现后的第一周,总RNA阳性率<70%,而在第二周下降到50%。若干报告表明,许多患者最终通过每日重复取样和检测进行RNA检测确诊,许多病例与SARS-CoV-2暴露在流行病学上密切相关,并具有典型的肺部放射学结果,但RNA仍为阴性[6].在我们的研究中,RNA阳性率在入院时达到100%,但不能被排除在未检测到的病毒RNA导致的一些患者未被诊断出来。我们研究中的RNA阳性率相对较高的另一个原因是我们利用深度痰样品进行RNA测试,与许多其他医院的更方便和流行的喉部/鼻拭子相比。这表明降低呼吸样品,例如深度痰和支气管肺泡灌洗,对于SARS-COV-2 RNA检测可能更可靠。
与RNA检测类似,在疾病早期发现阴性抗体不能排除感染的可能性。我们的研究表明,7 d。达到64.1%,然后在下周上升到>90%。相对较长时间的血清转化表明,对于寻找以前暴露的患者或亚临床携带者,特异性血清学不应取代RNA检测,但可能是一个重要的补充。此外,几乎所有患者都将转化为抗体阳性和滴度迅速增加的事实强调,如果对康复期样本进行检测,抗体测试在确认或排除SARS-CoV-2感染诊断方面的使用。
本数据表明,总抗体检测的敏感性高于IgM和IgG(P <0.001)的灵敏度,而当使用相同的测试技术(ELISA,CLMA或LFIA)时,特异性总体总体相当。总AB的检测基于双抗原夹层方法。它可以检测任何类型的抗体,包括IgM,IgG和IgA,原则上。另外,相同抗体分子的两个Fab臂需要与涂覆的抗原和酶缀合的抗原结合,这保证了测试的特异性,然后允许高浓度的抗原用于涂覆和第二结合提高测定的敏感性。因此,在我们的研究中,总AB检测的灵敏度不会出乎意料的是,在我们的研究中,IgM和IgG检测的敏感性优异。通常,IgM被认为是当前或最近感染的标志物,而IgG被认为是柱或最近感染的标志物。总AB的含义并不是如此直观,并且不太常用于临床实践。然而,如果灵敏度是最优先级,则总AB测试超过IgM和IgG,并且经常用于输血产品筛选,例如HIV和丙型肝炎病毒。对于目前迫切需要的SARS-COV-2感染的敏感诊断,为了遏制扩散,AB测试可能比IgM或IgG更好,特别是考虑到病毒入侵人类社会<4个月前和普遍存在 of antibody induced post infection is nearly zero. Recently, similar findings were reported by Lassauniere等.[20.[谁展示了使用相同的AB测试的总AB测试,因为本研究表明,仅在敏感性和特异性中检测特异性IgG或IgA的测定。香港集团还报告说,发病后〜10天发生抗体血清转化,患者在血管转化阶段中的病毒载量降低,而不是早期的阶段[21].有趣的是,在他们的研究中,更多患者对IgG的IgG早期血清转化比IgM。我们注意到,尽管μ链捕获方法优选用于IGM测试,但在其研究中施加了间接ELISA方法,以在其研究中应用IgG和IgM抗体检测。这可能通过用于检测IgG和IgM的测定之间的不同分析敏感性来解释。
在我们的研究中,验证了基于ELISA,CMIA和LFIa的抗体试验,并表现出良好的性能。CMIA具有自动操作的优点,具有高吞吐量,快速,客观和定量,但它需要昂贵的特定仪器。ELISA是低成本,目标,并且具有高吞吐量,并广泛应用于全球大多数医学实验室。LFIA是一种快速的护理测试,不需要特殊仪器,非常方便,易于操作,但读取结果是主观的。建立不同的免疫测定为用户提供了灵活的选择。
迄今为止,到SARS-COV-2感染后疾病的抗体反应几份报告已经发表[19- - - - - -23].虽然在这些报告中提出的抗体反应概况通常是相同的,但IgM和IgG血清转化的顺序是相互冲突的。这可能是因为在这些研究中使用的测定方法的敏感性不同。
我们研究的局限性包括以下方面。1)只纳入有症状的感染;因此,对无症状感染的抗体反应是否遵循类似的特征仍有待确定。2)血液标本采集时间多为发病后1个月,无法估计抗体持续时间。3)抗体水平未精确滴定,总抗体(RBD)、IgM (RBD)、IgG(核蛋白)采用不同抗原,未探讨抗体应答程度与临床严重程度的相关性。4)潜伏期未采集血样,发病前血清学状态人为阴性可能高估了血清转化所需时间。为了更好地了解SARS-CoV-2感染的抗体应答谱,准确解释血清学结果的临床意义,还需要进一步的研究。
总之,在SARS-COV-2感染期间诱导典型的急性抗体反应。血清学检测为病原体特异性诊断和有用信息提供了对RNA测试的重要补充,以评估患者的适应性地位。应该强烈建议验证良好的抗体试验适用于临床管理和公共卫生实践,以改善Covid-19感染的控制。
补充材料
可分享的PDF.
致谢
我们承认浙江大学第一家附属医院的所有卫生供应商的工作和贡献。我们真诚地感谢山乔,薛荣佳,宝良佳,文杰孙继沛张和北京WANTAI生物制药企业有限公司;刘伟宋,顺华文,荣华孙和厦门Innodx Biotech有限公司;来自厦门UMIC医疗器械有限公司的飞海徐为其有用的技术援助。
脚注
本文提供了补充材料www.qdcxjkg.com.
数据可用性:我们将共享个人参与者的数据,这些数据在去除身份(文本、表格、图表和附录)后,作为本文报告结果的基础。该研究最终分析的主要结果发表6个月后,数据将公布,结束于2年后。这些数据将与建议使用数据的研究人员共享,这些研究人员的建议已被一个独立的审查委员会批准,该委员会为个人参与者数据荟萃分析确定。建议应提交到chenyuzy@zju.edu.cn。要获得访问权限,数据请求者需要签署数据访问协议。
利益冲突:宾楼有没有透露。
兴趣冲突:Ting-Dong Li没有什么可披露的。
兴趣冲突:舒 - 郑无所事事。
兴趣冲突:盈莹苏没有披露。
利益冲突:李志勇没有什么可透露的。
利益冲突:刘伟没有什么可透露的。
利益冲突:费羽没有什么可透露的。
利益冲突:盛翔·格尔没有披露。
利益冲突:钱,大邹涛没有透露。
利益冲突:泉元没有披露。
利益冲突:沙林没有什么可披露的。
兴趣冲突:Cong-Ming Hong没有什么可披露的。
利益冲突:姚向阳没有什么可透露的。
利益冲突:薛洁张有没有透露。
利益冲突:吴定辉没有什么可透露的。
利益冲突:郭梁周无所事事。
利益冲突:王恒侯无所事事。
利益冲突:婷婷立有没有透露。
利益冲突:雅利张没有披露。
兴趣冲突:张某无所事事。
利益冲突:剑凡没有什么可披露的。
利益冲突:张军没有什么可透露的。
利益冲突:宁少霞没有什么可透露的。
利益冲突:于晨没什么可透露的。
支持声明:本研究由中国国家大众项目为传染病(2017ZX10103008)和厦门的科学技术主要项目(3502Z2020YJ01)资助。该资助者在研究设计,数据收集,数据分析,数据解释或报告中没有作用。除了由Springer自然作者服务的语言编辑以外,任何组织都没有从任何组织收到支持。本文的资金信息已存入CrossRef Resder注册表.
- 已收到2020年3月19日。
- 接受5月8日,2020年。
- 版权所有©ers 2020
这个版本是在知识共享署名非商业许可4.0的条款下发布的。