文摘
背景低剂量的地塞米松证明临床改善冠状病毒疾病患者2019 (COVID-19)需要氧气疗法;然而,证据的效力高剂量地塞米松是有限的。
方法我们进行了一个随机、非盲、对照试验涉及住院患者证实COVID-19肺炎需要氧气治疗。病人被随机分配在一个1:1比例接受低剂量地塞米松(6毫克每日一次,10天)或大剂量地塞米松(20毫克每日一次,5天,紧随其后的是10毫克每日一次,一个额外的5天)。主要结果是随机以来在11天内临床恶化。次要结果包括28天死亡率、恢复时间和临床状态在第五天,第11、14和28序数规模从1(排放)到7(死亡)。
结果共有200名患者(平均±sd64±14岁;男性)为62%。32 102名病人(31.4%),低剂量组,16例(16.3%)显示高剂量组有98人在11天内临床恶化由于随机(率比为0.427,95%可信区间0.216 - -0.842;p = 0.014)。28天死亡率为5.9%的低剂量组和高剂量组的6.1% (p = 0.844)。恢复时间无显著差异,而在七级顺序量表的5天,第11、14和28。
结论在住院COVID-19病人需要氧气疗法,高剂量的地塞米松减少临床恶化后11天内随机,而低剂量。
文摘
这项研究表明,在住院患者COVID-19中度或重度COVID-19肺炎需要氧气疗法,高剂量的地塞米松减少临床恶化后11天内随机相比,低剂量的地塞米松https://bit.ly/3dBe5Aa
介绍
自2019年小说的出现严重急性呼吸系统综合症冠状病毒2 (SARS-CoV-2)感染在武汉,中国2019年12月,它在中国和许多其他国家迅速传播。最常见的临床症状,患者冠状病毒疾病2019 (COVID-19)发热、咳嗽、肌痛、呼吸困难、头痛和腹泻(1]。其中许多住院显示疲劳和呼吸困难,肺显示双边和/或出血性介入放射成像和氧气需要某种类型的支持。尽管大多数患者已知一个有利的结果,在其中一些呼吸衰竭,最终可能发展为急性呼吸窘迫综合征(ARDS)。最终呼吸支持,如高速流鼻插管(HFNC),无创机械通气(NIMV)或机械通气(MV)成为必要2- - - - - -4]。相关的不利结果这些病人已经夸张SARS-CoV-2引起的炎症反应。
最近,一个荟萃分析(5),包括七个随机临床试验显示结果的改善患者中度或重度COVID-19皮质类固醇。然而,(高剂量与低剂量)和糖皮质激素的类型(地塞米松与氢化可的松与甲基强的松龙)中使用这些试验是不同的。最重要的临床试验由于调查的患者数量是复苏6]。恢复试验使用固定剂量的地塞米松6毫克每日十天展示一个清晰的有益影响COVID-19患者接受机械通气的时候随机。然而,只有适度的好处是观察在重症患者氧没有机械通风,而没有好处在患者没有呼吸的支持。由于恢复试验,大量研究与不同大剂量糖皮质激素(提前终止7- - - - - -9),低剂量的地塞米松是推荐的美国传染病学会(10),美国国立卫生研究院(11)和世界卫生组织(世卫组织)(12)住院患者的常规治疗COVID-19需要氧气治疗。目前,尚不清楚这将是最佳的药物和剂量,当启动皮质类固醇治疗。发现先前的研究涉及到中度或重度COVID-19肺炎患者建议使用高剂量的糖皮质激素可能带来更好的结果(7,13]。
我们进行了一个随机、非盲、对照临床试验(HIGHLOWDEXA-COVID)评估大剂量地塞米松的功效(20毫克每日一次,5天,紧随其后的是10毫克每日一次,一个额外的5天)与低剂量的地塞米松(6毫克每日一次,10天)在患者住院COVID-19肺炎需要氧气治疗。我们提出,高剂量的地塞米松可能降低临床恶化的风险定义为治疗期间病人的病情恶化(需要增加吸入氧气分数(FiO2)> 0.2,需要FiO2> 0.5,呼吸速率>呼吸·25分钟−1)或> 4分7顺序量表(CIS)的临床改善。
方法
研究设计
这是一个随机,控制,与这些相应平行的组织、非盲临床试验旨在评估高的功效与低剂量的地塞米松在住院COVID-19患者呼吸衰竭需要氧气治疗。病人被随机使用一个基于web的系统以1:1比例分配。试用于2021年1月13日批准,伦理委员会的加利西亚,西班牙(CEIm-G、代码号2020 - 636),2021年1月14日,西班牙代理的药品和医疗产品(AEMPS N°EudraCT 2020-005702-25)。这项研究是按照进行良好的临床实践指南,赫尔辛基宣言,当地需求和照顾住院的机构协议COVID-19病人。作者设计了试验,收集数据并进行分析。所有作者修订后的手稿,作证的准确性和数据的完整性和批准决定提交出版的手稿。
参与者
患者注册如果他们年龄≥18年,SARS-CoV-2感染鼻咽拭子PCR证实,接受补充以维持氧饱和度> 92%使用七级WHO-CIS(四级)。分数在七级WHO-CIS定义如下:1)不住院;2)住院,不需要补充氧气,不再需要进行医疗护理(独立);3)住院,不需要补充氧气,但需要持续的医疗护理(COVID-19相关或其他);4)住院,需要补充氧气;5)住院,需要无创通气或HFNC;6)住院,需要重症监护室(ICU)承认和侵入性机械通气或体外膜肺氧合;7)死亡。排除标准哺乳期怀孕或活跃,地塞米松过敏史或已知的禁忌使用糖皮质激素,指示为糖皮质激素使用其他临床条件(如。耐火脓毒性休克),每日使用口服或静脉注射糖皮质激素在过去15天,预期在未来48小时死亡,七级WHO-CIS 4以外的水平,需要补充氧气FiO2> 0.5为了维护一个氧饱和度> 92%,并拒绝同意参加审判。所有患者知情同意在随机提供。
随机
1:1的比例患者被随机分配接受标准治疗+地塞米松6毫克每日一次,十天(低剂量组)或地塞米松20毫克每日5天之后,紧随其后的是10毫克每日一次,一个额外的5天(高剂量组)。随机序列是由电脑程序块六,不分层。医生,病人和个人评估结果没有被分配的治疗。所有临床干预措施,如使用抗病毒药物、抗生素、免疫调制剂,抗凝血剂和实验室测试,剩下的自由裁量权医疗队两组按照医院的协议,先前商定的肺病学、内科(传染病单位),麻醉学,重症医学和医院药学部门。患者出现临床恶化可能接受高剂量地塞米松的抢救治疗。协议依从性评估每天直到11天。
程序
以下数据收集所有的病人在住院:人口学特征、共存疾病,家庭治疗,时间随机从最初的症状,从住院到随机和实验室值随机(生化参数、白细胞、淋巴细胞、血清铁蛋白原降钙素、乳酸脱氢酶、肺动脉栓塞,c反应蛋白)。在住院期间,我们评估病人的总体结果,临床使用七级WHO-CIS状态,药物(抗生素药物、抗病毒药物抗凝血剂),需要呼吸支持(鼻插管,简单的面具,HFNC NIMV,入侵机械通风),需要入住ICU和并发症(院内感染、高血糖症、血栓栓塞并发症,急性肾损伤需要肾脏替代,消化道出血、死亡)。
结果
调查的目的是评估的功效高与低剂量的地塞米松COVID-19呼吸衰竭患者。主要结果是临床恶化在11天内从随机,定义为在治疗病人的病情恶化(需要增加FiO2> 0.2,需要FiO2> 0.5,呼吸速率>呼吸·25分钟−1在七级WHO-CIS)或> 4分。次要结果包括恢复时间(定义为入学后的第一天,一个病人获得类别1,2或3在七级WHO-CIS),临床状态的患者使用七级WHO-CIS在第五天,11日,14日,28日随机和60天后,药物不良反应,ICU的患者,需要机械通气的患者数量、机械通气时间、ICU的长度和住院,出院的患者数量在28天,住院期间死亡率和死亡率在28天,60。
统计分析
流感大流行期间的临床经验,我们认为,临床恶化的风险(主要结果)后11天内患者随机COVID-19需要氧气疗法将35%低剂量的地塞米松组,高剂量的风险将∼15%。这是决定设置一个限制5%的优势。我们发现至少98名患者需要包含在每组的测试,以确保80%的力量,能够得出显著性水平为5%。
主要结果和次要结果恢复,出院和死亡在28天,用于显示kaplan - meier生存曲线治疗的两种模式之间的比较分析。此外,通过kaplan meier分析,风险的患者数量在每组估计在特定的时间点。比较两个治疗策略使用log-rank测试。预先确定的主要结果以及所有预先确定辅助结果中规定协议,逻辑回归模型被用来估计风险比率及其95%置信区间。风险比率估计结果的并发症和不良事件(院内感染,胰岛素用于高血糖症、血栓形成,死亡在28天,60天)。考虑年龄作为一个重要的预后因素,估算风险比率的调整基线年龄作为连续变量。
假定值都是双面的,没有显示调整为多个测试。所有根据意向处理分析原则。
最后,我们检验治疗效果的主要结果不同的子组内定义为临床危险因素为贫困的进化COVID-19等先进的年龄、肥胖、动脉低氧张力(PaO2)/FiO2比和氧饱和度(年代阿宝2)/FiO2从出现症状到随机比例,和时间。虽然这些分析研究中未列明的协议,我们分析了低数量的子组,治疗效果修改评估在不同的交互模型为每个风险因素评估团体之间的异质性。统计学意义的交互将允许以确定子组之间的差异是随机或将治疗的效果进行了研究。
结果
1月15日至2021年5月26日,共有200名患者被录取;102名患者被随机分配到低剂量组和高剂量组98例(图1)。患者的数量在研究期间每周随机呈现补充表S1。后续完成2021年7月5日,当时没有病人住院。人口、基线的患者临床和生物学特性和治疗收到的细节在总结了两组住院期间表1。一个病人在低剂量组和高剂量组的3例患者在研究期间没有收到补充氧气。均值±sd为64.3±14.3岁,62%为男性。随机症状发作的平均时间是8天(四分位范围(差)7 - 10天)。
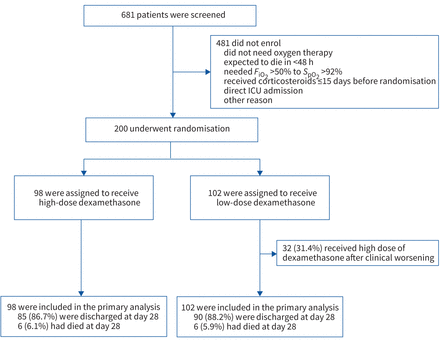
筛选、随机和的结果。FiO2:吸入氧气分数;年代阿宝2:外围血氧饱和度;ICU:重症监护室。
所有患者随访11天根据研究协议(主要结果)和28天为次要结果。后续在60天内完成于182年(91%)的病人。
32 102名病人(31.4%),低剂量组和16(16.3%)的高剂量组有98人自随机显示在11天内临床恶化(风险比0.427,95%可信区间0.216 - -0.842;p = 0.014) (表2)。kaplan meier曲线的临床恶化所示图2一个而在补充图S1。病人遭受低剂量临床恶化被允许接受高剂量的地塞米松。表2描述了事件,导致在48例临床恶化。补充表S4和S5描述这些48病人的进化。
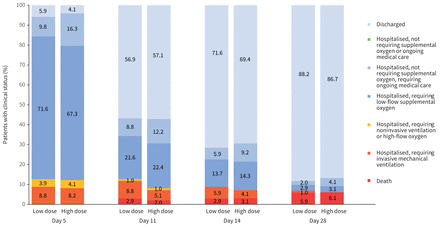
二次结果所示表2和图1- - - - - -3。平均恢复时间是7.0天(四分位范围(差)5.0 -11.0天)在低剂量组和7.0天(IQR 5.0 - -11.2天)在高剂量组(危险比0.997,95%可信区间0.961 - -1.035;p = 0.895)。恢复时间的kaplan meier曲线所示图2 b而在补充图S2。在14天,高剂量组中78.6%的患者和77.5%低剂量组不再接受补充氧气。在28天,百分比分别为90.8%和90.2%,分别为(表2)。
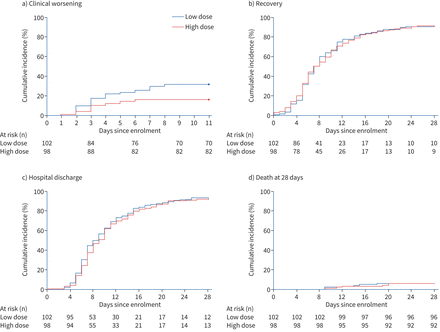
kaplan meier功效分析结果:kaplan meier曲线的比较分析)临床恶化(主要结果);b)复苏,定义为入学后的第一天,一个病人获得类别1、2或3在七级顺序量表(分数范围从1到7,得分越高表明糟糕的临床条件);c)出院;d)死亡。
临床状态在七级顺序量表研究5天,治疗组11、14和28。所有百分比值在每个类别中提供补充表S3。在第五天,p = 0.885的比较高剂量组的分布与低剂量组。在11天,p = 0.666高剂量组的分布的比较与低剂量组。在第14天,p = 0.870的比较高剂量组的分布与低剂量组。在28天,p = 0.831的比较高剂量组的分布与低剂量组。
家庭排放的平均时间是9.0天(6.7差-14天)在高剂量组和8.5天(IQR 6.0 - -13.2天)在低剂量组(危险比0.993,95%可信区间0.973 - -1.014;p = 0.523)。kaplan meier离家时间曲线所示图2 c而在补充图S3。在14天,高剂量组中69.4%的患者和71.6%的低剂量组出院回家。在28天,百分比分别为86.7%和88.2%,分别。
两组之间没有显著差异需要入住ICU,需要机械通气,住院死亡率和全因死亡率在28天(表2)。kaplan meier时间死亡所示的曲线图2 d而在补充图S4。
两组之间没有显著差异在七级WHO-CIS天5、11、14和28 (图3和补充表S2)。
在执行的子群分析年龄、性别、肥胖、PaO2/FiO2比,年代阿宝2/FiO2从症状出现率和时间随机,我们不能建立治疗效果的差异。这些结果所示补充表S3。
不良事件所示表2。两组比较需要胰岛素用于高血糖症:47例(48%)患者大剂量组与49(48%),低剂量组。没有显著差异在两组之间的并发症和不良事件研究(表2)。
讨论
在这个随机临床试验涉及200年住院患者呼吸衰竭引起的COVID-19需要氧气疗法,高剂量与低剂量的地塞米松相比明显减少临床恶化后11天内随机。此外,高剂量的地塞米松与不良事件的风险增加无关的人口COVID-19病人。
糖皮质激素的临床研究被用来治疗患者COVID-19高异质性对糖皮质激素的类型,药物的剂量,当然了,哪些病人适合药物(6- - - - - -9,13- - - - - -16]。出版以来的复苏审判,所有研究比较不同皮质类固醇和方案已经停止。从那时起,皮质类固醇和COVID-19需要氧气疗法推荐剂量为6毫克地塞米松(10- - - - - -12]。然而,我们不知道如果一个高剂量可以提高COVID-19病人的结果。目前的试验中使用的高剂量的地塞米松根据以往的试验显示被选中的利益这一剂量COVID-19患者(7)和non-COVID-19 ARDS [14]。
在目前的审判,我们决定只包括住院患者中度或重度COVID-19肺炎,需要氧气疗法的随机。HFNC NIMV,机械通风或ICU患者不包括在内。临床恶化这些病人被选为主要结果调查是否更高剂量的地塞米松比建议的恢复试验,管理在疾病的早期阶段,当炎症启动和病人需要氧气疗法,但不够生病需要更多的呼吸支持或重症监护,可能更有效地降低发展为严重疾病。主要的结果也是用于试验的其他药物如remdesivir,叫或羟氯喹non-ICU严重COVID-19肺炎患者(17- - - - - -23]。我们的数据表明,早期干预与高剂量的地塞米松可能阻止发展为一个更严重的呼吸道疾病,如低比例的临床恶化的患者接受高剂量的地塞米松相比,那些获得了低剂量(16.4%与31.4%)。在最近的一项多中心观察性队列研究严重呼吸道疾病患者承认ICU,作者观察到早期使用moderate-to-high剂量的糖皮质激素与更好的结果,如ICU停留较短的长度,减少器官功能障碍,少天增加机械通风,没有医疗或感染并发症(13]。在审判涉及重症COVID-19患者中,高剂量的甲基强的松龙管理与标准治疗的肺早期阶段疾病降低了死亡率和改善肺参与,血氧饱和度和炎症标记物15]。这些研究的结果(13,15)和目前的审判应该引导我们相信,理想情况下,糖皮质激素应该开始在炎症的早期阶段,以避免出现严重的炎症。
虽然在目前的研究中,我们观察到减少在11天内临床恶化组患者接受高剂量的糖皮质激素(主要结果),我们没有观察到两组之间的差异在恢复的时候,等二次结果临床状态在第五天、11、14和28或死亡率。这可能主要是因为低剂量组,所有临床恶化患者服用高剂量的地塞米松。许多这样的病人改善管理高剂量地塞米松后,避免进一步的临床恶化或需要HFNC,和合或机械通气(补充表S4)。
的较低的死亡率与复苏相比,本研究试验可能解释病人的类型研究,和更高的剂量。在经济复苏的试验中,患者被分为那些需要氧气疗法和机械通气的死亡率为29.3%,而那些不需要机械通气的死亡率为23.3%。然而,作者在最后一组包含不同的严重程度的疾病患者。在目前的审判,我们只包括病人需要氧气疗法和我们排除病人需要HFNC NIMV或机械通风。因此,这可能会排除患者并发症和高死亡风险的影响。
糖皮质激素的主要不良事件相关的高血糖症和新感染。虽然高剂量的糖皮质激素可以与更多的并发症,在目前的试验不良事件的数量,新感染和胰岛素的使用在两组比较,与之前的研究没有证明一个增广的风险不良事件与ARDS患者糖皮质激素和或没有COVID-19 [7,14,23]。
这个实验也有一些局限性。首先,low-dexamethasone组中31.4%的患者接受高剂量的地塞米松后临床恶化(第一次研究结果),有关开放设计,因为它被允许在研究协议根据我们医院的治疗协议。允许救援的决定与高剂量的地塞米松治疗是出于道德问题对于一个安全的和潜在的使用有效的药物前临床试验报道(7,14]。然而,尽管救援疗法并不影响结果的主要终点,它将对零有偏见的结果在二级终端如死亡率、住院或副作用。第二,非盲设计和investigator-reported不良事件数据和感染可能导致偏见的描述这些事件。第三,这次审判是动力不足等重要的次要结果死亡率和研究仅限于在二级结果展示的好处。第四,我们的研究没有包括危重患者或患者轻微疾病。然而,研究结果证实了高剂量的地塞米松的有利影响病人的一个良好定义的子集,包括那些中度或重度肺炎需要氧气疗法发展ARDS的风险,从而成为病危,需要机械通气。据我们所知,这是第一个随机临床试验评估的影响两个剂量的地塞米松COVID-19和肺炎患者。六个随机临床试验正在进行中比较高与标准剂量的地塞米松(6毫克)成年患者COVID-19和缺氧(NCT04509973,NCT04545242,NCT04663555,NCT04726098,NCT04395105IRCT20100228003449N31)。
总之,在住院COVID-19病人需要氧气疗法,高剂量的地塞米松减少临床恶化后11天内随机与低剂量的地塞米松。进一步的研究是必要的确认这些初步结果和比较不同类型的糖皮质激素,剂量和方案在疾病的不同阶段。
补充材料
可共享的PDF
确认
作者感谢大学临床医院的医生和护士圣地亚哥德孔波斯特拉。
脚注
这个试验是前瞻性登记在ClinicalTrials.gov标识符NCT047260982020-005702-25,EudraCT标识符。研究收集的数据,包括鉴定参与者数据和相关文档,包括协议、统计分析计划,将合格的研究人员在发表后的手稿在合理的请求通过应用到相应的作者。
作者的贡献:m . Taboada和诉Caruezo完全访问所有的数据研究,负责数据的完整性和数据分析的准确性。本研究作者同样的贡献。概念和设计:所有作者。数据的采集、分析或解释:所有作者。起草的手稿:所有作者。关键的修订手稿的重要知识内容:m . Taboada点万利拉,n .罗德里格斯M.T. Rodriguez诉Caruezo和a . Carinena。统计分析:a . Estany-Gestal。行政、技术或材料支持:m . Taboada点万利拉,n .罗德里格斯M.T.罗德里格斯和诉Caruezo。监督:m . Taboada点Varela: Rodriguez M.T.罗德里格斯和诉Caruezo。编辑和批准的手稿:所有作者
利益冲突:作者声明没有利益冲突。
声明:支持仅仅从机构和部门提供来源。
- 收到了2021年9月18日。
- 接受2021年12月2日。
- 版权©2022年作者。
这个版本分布在创作共用署名非商业性许可证的条款4.0。商业生殖权利和权限接触权限在}{ersnet.org