摘要
背景病毒性呼吸道感染是哮喘急性发作的主要原因。哮喘患者它们呈现重症肺炎当开发一个恶化因严重急性呼吸综合征冠状病毒2(SARS-CoV的-2)感染的易感性是未知的。这项研究的目的是调查的特点和哮喘患者的预后与冠状病毒病2019(COVID-19)肺炎在法国巴黎春天2020爆发期间需要住院治疗谁。
方法2020年3月15日至4月15日在法国巴黎-萨克莱大学Bicêtre医院进行了前瞻性队列随访。所有报告有哮喘史的SARS-CoV-2感染住院患者均纳入研究。
结果在768名住院患者中,有37人(4.8%)报告有哮喘病史,其中85%的患者曾由肺科医生确诊。这些哮喘患者主要为女性(70%)和非吸烟者(85%),中位年龄54岁(四分位差(IQR) 42-67岁)。他们都没有哮喘发作。22例(59%)存在严重共病,31例(84%)体重指数≥25 kg·m-2.最常见的合并症是肥胖(36%)、高血压(27%)和糖尿病(19%)。所有患者均经胸部ct确诊为COVID-19肺炎。嗜酸性粒细胞减少是典型的生物学特征,中位数为0细胞·mm-3(IQR 0-0细胞·mm-3).11名患者(30%)进入重症监护病房,在合并症的背景下发生了三种死亡(8.1%)。
结论在因SARS-CoV-2感染而需要住院治疗的重症肺炎患者中,哮喘患者的比例并不高。最糟糕的结果主要出现在有重大共病的患者中。
摘要
哮喘患者没有这些重症肺炎,由于SARS-COV-2感染需要住院治疗谁所占比例过高。无带有哮喘发作。主要观察患者的最坏结果与主要合并症。https://bit.ly/303djG6
介绍
病毒性呼吸道感染在成人和儿童哮喘发作的主要原因。冠状病毒在这些患者[呼吸道常见隔离1].由于世界面临着2019年冠状病毒疾病(Covid-19)由于严重急性呼吸综合征冠状病毒2(SARS-COV-2)感染,因此涉及哮喘恶化的可能性增加的担忧。实际上,SARS-COV-2是其呼吸道的呼吸道冠状动脉,可导致严重的肺炎和可能致命的急性呼吸窘迫综合征(ARDS)[2].然而,哮喘住院病人的患病率COVID-19仍有争议。在武汉,中国,L一世等等。[3.]指出率为0.9%,明显低于当地人口;在另一项研究中,研究了武汉SARS-COV-2感染的140名患者的临床特征和过敏状态,没有患者报告哮喘[4.].相反,G.oyal等.[5.]发现哮喘患者占纽约的Covid-19住院患者的12.5%。除了这些矛盾的统计数据,尚未详细描述用SARS-COV-2感染的哮喘患者的特征和结果。
在法国,大巴黎地区(法兰西岛)尤其受到这一流行病的影响。2020年3月14日,地区卫生局发布声明,强调SARS-CoV-2在该地区迅速蔓延,每天新增376例确诊病例[6.];Covid-19的区域住院时间最终于2020年4月1日达到了高峰[7.].2020年3月15日至4月15日,我们在法国巴黎-萨克莱大学Bicêtre医院开展了一项前瞻性研究。本研究的目的是调查需要住院治疗的COVID-19肺炎哮喘患者的特征和结局。
材料和方法
患者和研究设计
在法国Bicêtre医院开展了一项前瞻性单中心队列随访。纳入了2020年3月15日至4月15日期间确诊为SARS-CoV-2感染并报告有哮喘史的所有住院成人患者。有关住院的决定是基于一种协调一致的决策算法,该算法在法国COVID-19爆发期间已在当地应用于临床实践(补充图S1).首先根据相容症状怀疑COVID-19:在疑似病例中,对鼻咽拭子进行SARS-CoV-2逆转录(RT)-PCR和胸部CT系统检查。SARS-CoV-2 RT-PCR阳性和/或典型CT异常(IE。肺周边的浇筑玻璃不透明度和/或整合)[8.].还包括在同一时期内为Covid-19肺炎住院治疗的75名非哮喘患者的无哮喘患者的随机对照组。患者收到有关数据收集的书面信息。包容后,在向国家信息学和自由委员会注册的匿名数据库中记录了关于临床状况,主要结果和生物学和生物学和放射性特征的所有数据(2217978号)。
诊断和结果的特征
以患者为中心的访谈收集了以下数据:共病情况(肥胖、高血压、糖尿病、肾衰竭、冠心病);当前吸烟情况(“不吸烟”指的是曾经吸烟的人和从不吸烟的人);哮喘的历史;根据最近的2020年全球哮喘行动(GINA)报告,从第1步到第5步进行分类[9.].在可行的情况下,我们还会向患者或其家人澄清是否有肺病专家证实了哮喘诊断。此外,在入院时分析了以下实验室检测:SARS-CoV-2 RT-PCR结果、血细胞计数、心脏生物标志物、肝功能、动脉血气、c反应蛋白(CRP)、纤维蛋白原、d -二聚体、肌酸磷酸激酶、乳酸脱氢酶(LDH)和铁蛋白。由放射科医生和肺科医生分析胸部CT,病变程度分为轻度(<10%)、中度(10-24%)、重度(25-49%)、非常严重(50-74%)或危重(≥75%)。详细的管理策略如下:使用全身皮质类固醇、短效β激动剂(SABAs)和/或抗生素;哮喘控制器的调整;需要补氧、重症监护病房(ICU)住院和/或机械通气。最后,在随访1个月后调查主要结果(死亡率、ICU住院时间和总住院时间)。
统计方法
定量数据以中位数(四分位范围(IQR))表示,IQR表现为第一至第三个四分位。定性数据以发生次数表示,IE。n(%)。在缺少数据的情况下,为每个变量提供了可用信息的患者的数量。未指定此号码时,可获得并分析整个人口的数据。为了比较两组之间的连续变量,使用T检验或Mann-Whitney U-Test(如果不是通常分布)。Pearson的Chi Squared测试或Fisher的确切测试是适当的,用于比较两组之间的离散变量。
结果
COVID-19肺炎住院患者的临床特征
768例COVID-19住院患者中,有37例(4.8%)有哮喘病史。31例哮喘患者(84%)鼻咽拭子SARS-CoV-2 RT-PCR阳性。其余六人是根据临床表现及放射学表现作出诊断[8.].
哮喘患者主要为女性(70%)和非吸烟者(85%),中位(IQR)年龄54(42-67)岁,中位(IQR)体重指数(BMI) 28.3 (26.8-31.5) kg·m-2.在85%的病例中,哮喘病的诊断之前已由肺病专家证实。11例患者(30%)为GINA step 5,接受大剂量吸入皮质激素(ICS)联合长效β激动剂(LABAs),其中1例伴低剂量口服皮质激素,2例伴长期omalizumab治疗(补充表S1).31例(84%)哮喘患者BMI≥25 kg·m-2.22例(59%)至少有一种主要共病。最常见的合并症是肥胖(36%)、高血压(27%)和糖尿病(19%)。15例(41%)有多重合并症(表1).
T.he median (IQR) time from onset of symptoms to admission to the emergency room was 6 (3–8) days. 50% of patients had an initial peripheral oxygen saturation <95% while breathing room air, and 25% had a respiratory rate >30 breaths·min-1.所有患者均未出现哮喘加重。仅6例(16%)患者入院时出现轻度喘息(表2).
提供了非哮喘的对照表1和2.所有差异都指出,在非哮喘患者中的Covid-19肺炎较差,如老年龄较大,男性/女性率高,以及更多的合并症的趋势。
包容性的生物学发现
急诊室的实验室价值总结在表3.在哮喘患者中,淋巴细胞减少是常见的(中位(IQR))淋巴细胞1205(738-1475)细胞·mm-3(图1A).患者也表现出明显的嗜酸性粒细胞减少,78%的患者血嗜酸性粒细胞计数为零(图1B.).在21例患者和正常值中测量N-末端促脑利钠肽(<300 ng·l-1),占81%。在31例有资料的患者中,有6例患者(19%)高敏感心肌肌钙蛋白T升高(≥14 ng·L)-1);然而,这些患者都没有表现出严重心肌损伤的一致证据。通常观察到D-二聚体的升高(中位数(IQR)810(483-1180)μg·l-1),以及CRP水平升高(中位数(IQR) 51 (27-116) mg·L-1).动脉血气在呼吸室空气中有29名患者提供:低氧血症是一种常见的发现(中位数(IQR)动脉氧气张力68(62-83)mmHg),用缺钙(中位数(IQR)动脉二氧化碳张力34(32-38)mmhg)。
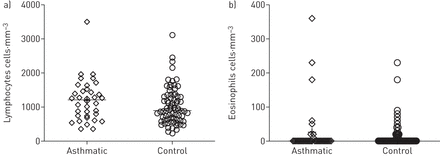
哮喘患者和对照组患者入院时的淋巴细胞和嗜酸性粒细胞计数。
提供了非哮喘的对照表3.更明显的淋巴细胞增长和较差的CRP,D-DIMER,LDH和肝脏转氨酶水平有趋势,具有更严重的低血量症。
X线表现
所有哮喘患者均行胸部CT检查(表4).周围型或混合磨玻璃混浊是最常见的CT表现(95%的病例),在76%的病例中扩展至10%的肺实质。26例(70%)患者出现巩固,13例(35%)患者出现疯狂铺路模式。51%的病例以下叶为主。根据临床判断或预测规则[10.],4例患者初始CT肺血管造影(CTPA),证明急性肺栓塞二例在入院。在住院期间进行了八个附加CTPA扫描研究临床恶化,导致其他急性肺栓塞的诊断。在患者的这个小群体,较高的ICS的曝光并没有严重的放射性肺炎的比例较高有关;轻症肺炎往往是哮喘患者与高剂量ICS的更频繁(补充图S2).
所有非哮喘的对照都在入院(66ct和九个胸部射线照相中的胸部成像。胸部CT的结果呈现表4.与哮喘患者相比,非哮喘患者中更严重的放射放射介绍。
管理和成果
如图所示表530例哮喘患者(81%)接受氧气治疗,10例患者使用高浓度口罩。鼻用氧时,中位氧流量为2 L·min-1.在两名患者中,在放电后必须保持氧气。31(84%)至少收到至少一种抗生素。根据需要的SABA使用加压计量吸入器用间隔腔进行规定,并保持先前的吸入处理。五名患者在入院前接受口腔皮质类固醇,其中一个在自我药物的背景下。三名额外的患者在院入住期间接受静脉内皮质类固醇:难治性ARDS是皮质类固醇处方在两种情况下的主要原因,以及在一个情况下机械通风的背景下发生的支气管痉挛。11名患者被录取到ICU,其中六个需要侵入机械通气。患有ICU的患者中更老化和可嗜好的患者的趋势(表6).提出了主要结果的流程图图2..如图所示图3.,没有多种合并症的哮喘患者早些时候排出回家。
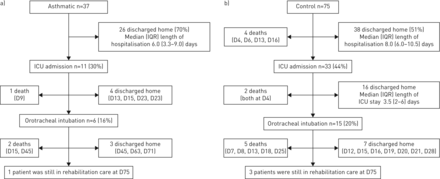
a)哮喘患者和b) COVID-19肺炎对照患者的结局。ICU:重症监护病房;D:死亡日或出院日。
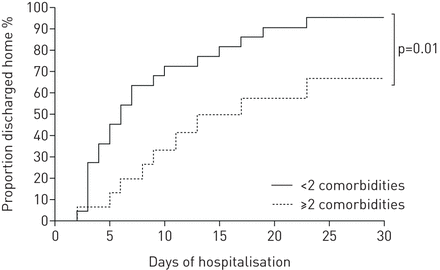
哮喘患者在住院前30天出院的比例,根据他们的共病数量。
在随访1个月时发生了2例死亡,随后又发现1例死亡,导致哮喘患者的死亡率为8.1%(非哮喘患者的死亡率为14.6%;p = 0.381)。第一位患者是一名68岁的女性,她的肺病医生治疗哮喘,每天服用氟替卡松/沙美特罗500/50µg(中剂量,GINA步骤4)-2)、糖尿病、目前的卵巢癌化疗、血脂异常和睡眠呼吸暂停综合征。入院时无喘息;嗜酸性粒细胞减少(0细胞·mm)-3),具有阳性鼻SARS-CoV的-2的RT-PCR,并用在胸部CT肺病变的温和程度呈现。5. days after symptoms had started, she was transferred to the ICU for acute respiratory failure. No acute pulmonary embolism was detected on CTPA. Due to an extremely poor prognosis, it was decided to restrict advanced life support, including intubation. She died on day 9.
第二名患者是一名67岁的女性,诊断患有肺病学证实的哮喘,并用吸入的BECLOMERSONE / FOMOTEROL200/12μg每日(低剂量,GINA步骤3)处理。她还表现出严重的肥胖症(BMI 43 kg·m-2)、高血压、需要慢性透析和原发性胆汁性肝硬化的肾衰竭。入院时轻度喘息,鼻型SARS-CoV-2 RT-PCR阳性,嗜酸性粒细胞减少(0细胞·mm)-3)胸部CT上的肺病变的严重程度。症状开始后10天,她在ICU内插管,用于急性呼吸衰竭。她在难治性ARDS的第15天去世。
第三例患者为75岁高血压超重女性(BMI 29.4 kg·m)-2)治疗哮喘布地奈德/福莫特罗1200/36µg每日(高剂量,GINA步骤5)。嗜酸性粒细胞减少(0细胞·mm)-3),有阳性鼻腔SARS-COV-2 RT-PCR,并在极度严重的放射病变程度上呈现(50-75%)。她在4天后被插管。在第12天,机械通风和系统皮质类固醇期间发生支气管痉挛。不可能撤回机械通气,并在呼吸衰竭的第45天死亡。
哮喘患者的演化与生物治疗
用抗免疫球蛋白E单克隆抗体(Omalizumab)治疗两名患者,用于严重过敏性哮喘。第一个是一名53岁的女性,治疗胚乳/福莫特罗每天800/12μg治疗,Montelukast 10 mg·日-1和subcutaneous omalizumab at a monthly dose of 300 mg. She had no sign of asthma exacerbation before admission, but took a short course of oral prednisone (40 mg·day-1)作为自我用药5天,在入学时停止。她患有阳性鼻腔SARS-COV-2 RT-PCR,嗜血栓腺细胞(0个细胞·mm-3)和胸部CT上的病变的中等程度。她没有证据表明哮喘恶化或呼吸衰竭,允许在第5天出院。
第二名患者是一名78岁的超重妇女,具有严重过敏性哮喘和过敏性支气管肺胰岛素,用Presonide / Formoterol800/12μg每日治疗,口服泼尼松5 mg·日-1皮下注射奥玛珠单抗300mg,每月两次。她还患有甲状腺功能减退、腰椎管狭窄和抑郁症。最初表现为裂纹和轻微哮鸣,鼻部SARS-CoV-2 RT-PCR阳性,血液嗜酸性粒细胞计数50个·mm-3及入院时CT检查的肺炎严重程度(图4一).症状开始后9天,她被禁止ICU进行急性呼吸衰竭。需要的orotracheal插管,并且机械通风良好耐受,没有支气管痉挛的证据。在机械通气8天后,第一次出现急性支气管痉挛。来自烟曲霉属真菌在支气管分泌物中发现。住院12天后诊断为节段性急性肺栓塞(图4 b).其他治疗包括抗凝、支气管扩张剂雾化、静脉注射糖皮质激素和伏立康唑。在患者进行机械通气时,按照计划给予下一针奥玛珠单抗注射。无不良反应发生,5 d后拔管成功。23天后,她从重症监护室出院。第75天,她身体健康,还活着,仍在接受康复治疗。
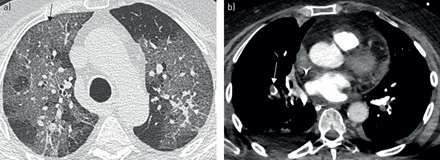
严重过敏性哮喘患者住院第1天和第12天胸部计算机断层扫描。a)典型的扩展毛玻璃不透明伴疯狂铺路图案(黑色箭头)和结节样实变(白色箭头)。b)计算机断层扫描和肺血管造影显示右下叶肺动脉急性肺栓塞(箭头)。
讨论
该前瞻性单中心队列描述了需要住院的COVID-19肺炎哮喘患者的临床、生物学和放射学特征和预后。2020年春季疫情期间,我院哮喘患者占住院总人数的比例小于5%。法国最新数据显示,6.4%的人目前被诊断患有哮喘[11.].与以前的报告[行12.我们的结果表明,哮喘患者在Covid-19位剂中没有超过过持续的患者。此外,在爆发期间,没有患者因Covid-19相关的哮喘恶化而入住,并且在住院时发育了很少的哮喘发作,这与斯特拉斯堡,法国斯特拉斯堡的数据一致[13.].此对比急剧与病毒性呼吸道感染,包括其它类型的冠状,作为哮喘恶化的主要原因[1].
若干机制可以解释这一明显的悖论。首先,已经描述了SARS-COV-2细胞受体血管紧张素2(ACE2)的较低表达已在呼吸过敏和/或哮喘患者的气道细胞中描述,并且还发现ACE2表达与类型相反2生物标志物[14.].其次,严重的嗜血症症是我们的队列中的典型生物特征,78%的住院治疗哮喘患者在入院时没有可检测的血液粒细胞。在住院的哮喘患者中,这种发现是不常见的,既不接受全身皮质类固醇也不是抗白细胞介素-5治疗。在中国武汉大多数非哮喘的Covid-19人口中报道了类似的结果,其中嗜血症症于53%的住院受试者描述了[4.]和在致死病例81%[15.].根据其他人的建议[16.Covid-19中的嗜血症贫症可能是更严重的疾病的标志物。此外,可以推测它反映了2型炎症的下调,这可能会降低由2型反应策划的哮喘加剧的风险。第三,最近已经表明,严重的Covid-19由不适当的炎症反应驱动,由低水平的I和III干扰素并置为升高的趋化因子和白细胞介素-6的高表达,支持降低先天抗病毒防御的概念同时加上鲜美炎症细胞因子生产,是Covid-19的定义和驱动特征[17.].需要进一步研究描述哮喘患者应对SARS-CoV-2感染时的细胞因子谱。最后,还有体外证据支持ICS对冠状病毒感染的保护作用[18.].实际上,痰分析表明,哮喘患者的哮喘患者患者患者的表达水平显着低于未服用IC的患者,特别是当施用高剂量时[19.].需要进行随机对照试验,以检测ICS对哮喘和非哮喘患者COVID-19的影响。
我们在队列中观察了女性优势(70%),而以前的研究表明,男性中SARS-COV-2感染的风险增加了[20.].这可能可以用年龄相关的性别比例差异来解释,哮喘在成年女性中更为普遍[21.那22.].此外,肥胖,高血压和糖尿病是我们在伴随住院治疗哮喘患者的伴随的Covid-19患者中观察到的最常见的合并症,这与其他患者群体的早期研究一致[5.那23.].有趣的是,肥胖与女性哮喘有关[24.以及男性和女性感染的严重形式的COVID-19 [25.那26.].
需要住院的COVID-19肺炎哮喘患者的放射学特征与前面描述的类似,主要为周边毛玻璃混浊[27.].有趣的是,三个病人对CTPA急性肺栓塞(8.1%)的诊断入院或住院期间。在COVID-19爆发的开始,在我们的中心的第一线成像工具依赖于胸部的非造影CT [8.].然而,最近对COVID-19患者血栓形成和肺栓塞的担忧越来越多[28.,强调这种并发症可能在这一患者人群中更为普遍。
根据法国哮喘和过敏工作组(G2A)的建议,所有患者的哮喘治疗(包括生物制剂)均未发生变化[29.].有趣的是,两名患者在COVID-19之前接受了奥玛珠单抗治疗。在1例患者中,在机械通气时给予计划的奥玛珠单抗注射,出现严重支气管痉挛和ARDS。无不良反应发生,5 d后拔管成功。
我们的研究包括在同一时期在同一医院住院的Covid-19肺炎患者的对照组。与对照组相比,哮喘患者较年轻,更可能是女性,并且往往不那么合并,这至少可以部分解释这群人群中的更好的结果。然而,有趣的是指出,温和的肺炎往往在哮喘患者中往往更频繁的IC(补充图S2).需要进一步的研究来调查ICS对COVID-19肺炎的可能积极作用,正如之前在RECOVERY试验中显示的地塞米松[30.].正在进行的INHASCO试验(Clinicaltrials.gov.,标识符号NCT04331054)正在调查这一研究问题。
其中一个研究限制是研究的相对少量的哮喘患者。然而,所有患者都是由托管严重哮喘诊所的大型大学医院的哮喘专家专家团队核查,允许系统分析相关信息和细致的后续行动。在紧急状态的状态下,不能排除哮喘和Covid-19的误诊。关于哮喘,它可能是未诊断的,因为诊断基于自我报告,并且在Covid-19爆发期间无法进行肺功能测试。哮喘也可能是过度的,如前在工业化国家,特别是在肥胖的人中[31.].然而,先前在85%的病例中先前证实了哮喘诊断。Covid-19过度诊断也不太可能,在84%的病例中,鼻咽拭子上的阳性SARS-COV-2 RT-PCR。RT-PCR只有六名患者患有高临床疑似Covid-19和爆发期间胸部的一致CT [8.].
总之,我们的数据表明,在法国巴黎的春季2020 Covid-19爆发期间,哮喘患者在一大群住院肺炎患者中没有超过患者。此外,Covid-19肺炎在入院时与哮喘加剧和未改变哮喘治疗的患者的1个月随访,包括分类为GINA STEP 5的患者(高剂量IC,LABA,低剂量口腔皮质类固醇,长期omalizumab)。需要大型多环境队列研究来确认这些数据,并探讨SARS-COV-2似乎似乎与此前与其他呼吸病毒以前看到的许多哮喘恶化的原因。
补充材料
可分享的PDF.
确认
作者感谢患者、他们的家人,以及来自Bicêtre医院的所有医疗专业人员和管理人员的杰出支持。作者感谢CRISALIS/F-CRIN网络(重症哮喘临床研究计划:创新与科学的杠杆)。
脚注
本文提供了补充材料www.qdcxjkg.com
利益冲突:A. BEurnier无需披露。
利益冲突:E-M。Jutant没有什么可透露的。
利益冲突:M.Jevnikar没有什么可披露的。
利益冲突:A.鲍克利没有什么可披露的。
利益冲突:J. Pichon没有什么可披露的。
利益冲突:M.普雷达有没有透露。
利益冲突:弗兰克先生没有什么可透露的。
利益冲突:J. Laurent无需披露。
利益冲突:C.理查德没有什么可透露的。
利益冲突:X. Monnet无需披露。
利益冲突:J. Duranteau有没有透露。
利益冲突:A.哈罗斯没什么可透露的。
利益冲突:M-C。Chaumais没有什么可透露的。
利益冲突:M-F。Bellin没有什么可披露的。
利益冲突:N. Noël没有什么可披露的。
利益冲突:布利丰没有什么可披露的。
利益冲突:X.Jaïs没有什么可披露的。
利益冲突:F.父母没有什么可透露的。
利益冲突:A.塞弗利亚无所事事。
利益冲突:L. Savale无需披露。
利益冲突:O. Sitbon报告了来自Actelion Pharmaceuticals和MSD的拨款、个人费用和非经济支持,来自Acceleron Pharmaceuticals、Gossamer Bio和Ferrer的个人费用,来自拜耳的拨款和个人费用,来自葛兰素史克的拨款,以及提交工作之外的拨款。
利益冲突:D. Montani没有什么可披露的。
利益冲突:M. Humbert报告了来自葛兰素史克、阿斯利康、诺华、罗氏、赛诺菲和Teva的拨款、个人费用和非财政支持,以及提交工作之外的个人费用。
- 收到了2020年5月19日。
- 公认2020年7月18日。
- 版权所有©ers 2020
此版本在Creative Commons归因非商业许可证4.0的条款下分发。















