摘要
通过收集来自观察性研究的数据,我们评估了标准化、较短的耐多药结核病(MDR-TB)方案的有效性和安全性。
已发表的研究是从医学数据库中确定的;未发表的研究是通过专家咨询确定的。我们进行了汇总数据的meta分析,以估计治疗结果的合并比例和个体患者数据(IPD)的meta回归,以确定治疗失败的风险因素,患者接受了9- 12个月的耐多药结核病治疗方案,包括二线注射、加替沙星/莫西沙星、丙硫酰胺、氯法齐明、异烟肼,吡嗪酰胺和乙胺丁醇。
我们纳入了5项研究,其中1279名确诊耐多药结核病患者(98.4%)或耐利福平结核病患者(1.6%)中有796人(62.2%)符合短期方案,且此前未接触二线药物。796名参与者中有669人成功治疗(83.0%,95%置信区间71.9-90.3%)。IPD meta回归(3项研究,n=497)中,失败/复发与氟喹诺酮耐药(OR 46, 95% CI 8 - 273)、吡嗪酰胺耐药(OR 8, 95% CI 2 - 38)和治疗第2个月无培养转换(OR 7, 95% CI 3-202)相关。两名参与者获得了广泛的耐药性。四项研究报告304名参与者中有55人(18.1%)出现3或4级不良事件。
较短的方案对治疗耐多药结核有效;然而,在缺乏对关键成分药物的药物敏感性测试的情况下,高治疗成功率是否适用于较少选定的人群、方案环境以及是否适用于高治疗成功率还存在不确定性。
摘要
较短的结核病治疗方案是有效的,但成功率能否推广到较少选定的人群尚不确定http://ow.ly/ptI630b3xxT
介绍
每年有48万人罹患至少对异烟肼和利福平具有耐药菌株的活动性结核病,称为耐多药结核病[1].2011年世界卫生组织(WHO)推荐的成分和持续时间耐多药结核病的治疗方案主要是根据个体患者数据(IPD)荟萃分析显示成功治疗的9153名患者更有可能如果二线注射用于∼8个月(“密集阶段”),如果总数是多少既往未经治疗的耐多药结核病患者治疗时间≥20个月[2,3.]。这是因为长期治疗对患者和结核病计划的负担,以及二线药物价格昂贵、耐受性差,且与高不良事件率相关[4,5],开发更短的耐多药结核病方案有很大的兴趣。
2010年,五世一个D恩等.[6]报告了Damien基金会和国际抗结核病和肺病联盟(联盟)在孟加拉国进行的一项观察性研究,在该研究中,对耐多药结核病患者进行了标准化方案的连续队列治疗。最有效的方案(现在称为“孟加拉国方案”)是持续9-11个月,使用卡那霉素、高剂量加替沙星、丙硫酰胺、高剂量异烟肼、氯法齐明、吡嗪酰胺和乙胺丁醇,88%的患者实现无复发治愈[6,7].
我们在这里报告了一项荟萃分析,对持续时间≤12个月的方案的观察性研究进行了荟萃分析,其组成基于孟加拉国方案,即。标准化短期方案。我们的主要目标是评估接受这些方案治疗的耐多药结核病患者的治疗成功概率。次要目标是确定失败/复发、死亡和随访失败的风险因素,评估获得性耐药性的风险,并计算参与者的比例经历不良事件。我们的结果用于向2016年更新的世卫组织耐多药结核病治疗指南提供信息[8].
方法
设计
我们使用了通过系统回顾和专家咨询确定的观察性研究的汇总和IPD荟萃分析。
研究选择
通过检索Medline、Embase和Cochrane图书馆,确定了2009年至2015年8月发表的报告耐多药结核病治疗结果的研究。补充材料中详述的搜索词包括“耐多药结核病”、药物名称和治疗结果。两位评审员(Z.L.和M.B.)选择了标题和摘要进行全文评审,将使用常规持续时间方案的研究分开(≥18 从那些使用较短方案的患者。世卫组织和欧盟的一个专家小组确定了未发表的短期方案研究。
通过文献搜索和专家组确定的较短的方案研究进一步评估了是否纳入当前的荟萃分析(常规持续时间研究的荟萃分析在其他地方有报道[9])。入选标准为:前瞻性设计;经培养或基于核酸扩增的药敏试验(DSTs)确诊的耐多药结核病或利福平耐药结核病患者;以孟加拉国方案为基础,采用期限最长为12个月的较短标准化方案进行治疗;研究伦理委员会的批准和参与者的知情同意(考虑到国际上的建议,较短的方案只用于研究);结核病治疗结果的标准化测量;大多数参与者的以下信息的可用性:治疗开始时的年龄、性别、既往结核病治疗史、DST方法和结果,以及使用的方案的详细信息(药物联合和剂量)。我们排除了个体化、非基于孟加拉国方案、或不符合上述纳入标准的较短方案的研究。
数据提取
对于所有研究,我们收集了纳入和排除标准(补充表S1)、在研究期间有资格开始耐多药结核病治疗的确诊耐多药结核病患者人数,以及开始较短耐多药结核病方案的人数。对于只有汇总结果(非IPD)的研究,其中一名研究人员(F.A.K.)使用标准表格提取以下关键变量的数据:治疗方案、结果(包括不良事件)、年龄、性别、既往结核病治疗史、艾滋病毒状态和抗逆转录病毒使用情况、痰抗酸杆菌涂片镜检结果、胸片和DSTs(分子和表型)。对于提供IPD的研究,关键变量直接从数据中总结出来。作者被联系以提供关于参与者选择的信息和在出版物中没有的关键变量。
排除个人参与者
由于异烟肼用于较短的治疗方案,我们排除了异烟肼易感菌株的患者,以避免高估MDR-TB患者的疗效(这适用于少数患者,见表1脚注详情);然而,记录在案的利福平耐药菌株中未进行异烟肼DSTs的参与者被纳入。在正在进行的研究中,我们排除了在数据提供之日起1年内开始治疗的参与者。
结果定义
我们收集了以下结果的数据:成功(治愈或治疗完成)、失败、死亡、随访失败和复发,保留每个研究中应用的原始定义(在补充表S2中列举)。由于复发很少见,我们将失败和复发合并为一个结果。培养转换月为连续两次阴性培养中的第一次,至少间隔30天。使用美国国家过敏和传染病研究所艾滋病分部(DAIDS)系统对不良事件的严重性进行分层(rsc.tech-res.com).
统计分析
我们在所有荟萃分析中使用了精确的二项式似然法,这不太可能对二元结果数据的异质性产生有偏估计[10].尽可能使用随机效应模型;当随机效应模型不收敛(由于样本量小或结果事件少)时,使用固定效应模型。在随机效应meta分析中,研究间异质性通过随机效应参数的方差量化[10],当该变量的置信区间不与0重叠时,认为该变量具有显著性。
我们首先计算了提供IPD的每个研究的研究水平结果,然后将这些结果与其余研究的汇总数据合并。使用三种不成功治疗结果的定义来估计成功治疗的患者比例:1)失败/复发,2)失败/复发或死亡,3)失败/复发,死亡或随访失败。
然后我们进行IPD元回归,以确定基线特征或培养转化时间是否与1)失败/复发相关与治疗成功,等于死亡与生存(治疗失败/复发或成功)和3)随访失败与生存。对于这些分析,我们使用了广义线性混合模型,估计使用自适应高斯埃尔米特求积。评估的协变量包括:人口统计学变量、HIV感染、疾病严重程度(涂片阳性、胸片上的空洞)、培养转换时间和基线耐药。效果测量以95%置信区间的优势比报告。由于事件和研究的数量较少,分析是单变量的。
获得性耐药很少被确定;因此,我们只报告了经过检测并发现获得耐药性的数字。
对于每种类型的不良事件,我们计算了每个研究中受影响的参与者的比例,并在可能的情况下按严重程度进行分层。我们还计算了经历任何类型的3级或4级不良事件的参与者的合并比例(即。集合所有类型的事件)。
所有分析均使用SAS版本9.4(美国SAS研究所,Cary, NC)进行。森林样地使用R版本3.2.4 (R Foundation for Statistical Computing, Vienna, Austria)生成。
结果
研究选择在补充图S1中描述。三项已发表的观察性研究(在四篇论文中报道[6,7,11,12]),并在医学数据库的搜索中确定了这些较短的标准化方案,所有方案均被纳入。专家小组确定了三项未发表的研究;一个被排除在外,因为中间数据没有被共享。因此,共纳入5项研究(表1):三份已出版(孟加拉国)[6,7),喀麦隆(11]及尼日尔[12])和两份未发表的报告(乌兹别克斯坦(Médecins Sans Frontières阿姆斯特丹行动中心(无国界医生组织- oca),伦敦,英国/努库斯,乌兹别克斯坦卫生部)和斯威士兰(无国界医生组织- oca,阿姆斯特丹,荷兰/斯威士兰,曼兹尼,卫生部))。一项已发表的研究(孟加拉国)和两项未发表的研究(乌兹别克斯坦和斯威士兰)提供了IPD。所有的研究都提供了至少1年治疗后随访的复发数据。
描述的研究
主要的研究水平特征总结在表1.在4项研究(孟加拉国、喀麦隆、尼日尔和乌兹别克斯坦)中,既往使用二线结核病药物(>使用30天)是排除标准,基线广泛耐药(XDR)结核病(喀麦隆、尼日尔、乌兹别克斯坦和斯威士兰)也是排除标准。乌兹别克斯坦研究的排除标准为氧氟沙星耐药,斯威士兰研究的排除标准为莫西沙星耐药。氟喹诺酮类药物耐药不是这三项已发表研究(孟加拉国、喀麦隆和尼日尔)的排除标准。适用于排除标准的合并症包括危重/严重疾病(喀麦隆和斯威士兰)、心肺功能不全(孟加拉国)、严重肝病(孟加拉国和尼日尔)、严重肾功能损害(乌兹别克斯坦和斯威士兰)、糖尿病(尼日尔)和经证实纠正的QT延长(乌兹别克斯坦和斯威士兰)(更多细节见补充表S1)。
在所有的研究中,治疗都是在两个阶段的日常直接观察下提供的,参与者也接受了心理、经济或营养支持。在孟加拉国和喀麦隆,强化阶段的住院是强制性的,在其他地方有选择地使用。
所示表1,强化和持续阶段的持续时间,以及方案的组成,在不同的研究中有所不同。在斯威士兰的研究中,强化阶段可延长至8个月。三项研究(孟加拉国、乌兹别克斯坦和斯威士兰)的持续期为5个月,两项研究(尼日尔和喀麦隆)的持续期为8个月。在三个研究中(孟加拉国、喀麦隆和尼日尔)使用了加替沙星,其中两个研究使用了高剂量加替沙星(孟加拉国和尼日尔)。乌兹别克斯坦和斯威士兰用常剂量莫西沙星代替加替沙星。
参与者选择
在确诊的耐多药结核病或利福平耐药结核病患者中,1279名患者中有373名(29.2%)未采用较短的治疗方案开始治疗,因此被排除在我们的研究之外。经确认的耐多药结核病患者没有开始更短的治疗方案的原因列举在表2;最常见的原因是先前接触二线药物(n=85)、治疗前随访失败(n=74)、基线耐药模式(n=42,其中3人患有广泛耐药结核)和治疗前死亡(n=29)。
我们还排除了1246名(8.8%)开始缩短疗程的患者中的110名;110人中有86人被排除在外,因为他们的治疗在1小时内开始 为我们的研究提供数据的年份,110名患者中有15名因基线耐药(XDR-TB、卷曲霉素和卡那霉素联合用药或氧氟沙星)而被排除在外。在纳入的参与者中,796人中有782人(98.4%)经DST确认对利福平和异烟肼耐药,796人中有13人(1.6%)确认对利福平耐药,但未进行异烟肼敏感性试验。
基线特征
表3总结基线特征。研究人群具有相似的年龄分布,集中在第四个十年左右。女性参与者比例(孟加拉国和尼日尔最低)和原发性耐多药结核病(在乌兹别克斯坦和斯威士兰研究中常见,在其他研究中罕见)存在差异。斯威士兰人群中艾滋病毒感染者的比例最大,其次是尼日尔。大多数艾滋病毒感染者在耐多药结核病治疗之前或期间开始抗逆转录病毒治疗(斯威士兰:16人中的15人;喀麦隆:30人中的22人)。
氟喹诺酮耐药性在孟加拉国人群中最为常见(13%),其次是斯威士兰人群(7%)31%的受试者仅在乌兹别克斯坦队列中观察到对二线注射药物的基线耐药性。在乌兹别克斯坦和斯威士兰的大多数受试者中发现了吡嗪酰胺耐药性,而在尼日尔和喀麦隆则未测得。
研究结果
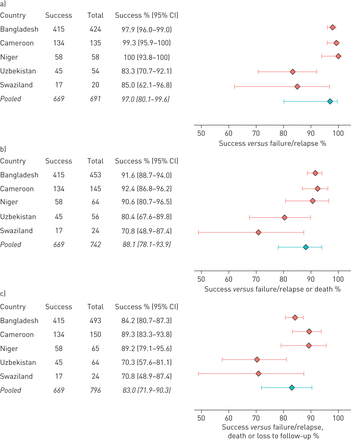
个别研究和综合治疗结果在图1.17例治疗失败,51例死亡,54例随访失败。关于故态复萌的详细信息见补充表S3;有5例复发(孟加拉国3例,乌兹别克斯坦1例,斯威士兰1例)。治疗成功率与失败/复发率为97.0%(95%可信区间80.1-99.6%),治疗成功率与失败/复发或死亡为88.1% (95% CI 78.1-93.9%)和治疗成功率与随访失败/复发、死亡或失访率为83.0% (95% CI 71.9-90.3%)。研究之间的异质性对成功有显著影响与失败/复发。
5项研究的综合数据随机效应荟萃分析的治疗结果森林图:a)成功与成功失败/复发,b)与失败/复发或死亡和c)成功与失败/复发、死亡或随访失败。研究之间的异质性对成功有显著影响与失败/复发。异质性估计:成功与2.1 (95% CI 0.4-16.2),成功与失败/复发或死亡0.2 (95% CI 0-1.6)和成功与随访失败/复发、死亡或丢失0.2 (95% CI 0-1.3)。
IPD元回归
表4总结了基线参与者特征和失败/复发之间的关系与治疗成功,死亡与存活率(不包括随访损失)和随访损失与生存(包括死亡)。补充表S4提供了失败/复发的异质性估计;对于随访的死亡和损失,所有分析都使用固定效应模型,因为包括随机效应时不收敛。治疗第2个月未进行培养转换,使用莫西沙星而不是加替沙星,氟喹诺酮耐药和吡嗪酰胺耐药与更大的失败/复发几率显著相关。死亡与艾滋病毒感染有关。在治疗第2个月没有经历文化转换的参与者中,更有可能失去随访。
氟喹诺酮和吡嗪酰胺联合耐药的影响
所示表5在美国,对氟喹诺酮类和吡嗪酰胺均敏感的耐多药结核病患者中,成功治疗的概率最高,对两者都有耐药性的患者成功率最低。
获得性耐药
提供IPD的三项研究(孟加拉国、乌兹别克斯坦和斯威士兰)提供了关于五种成分药物获得性耐药性的有限数据(表6).在21名失败或复发的参与者中,有4人观察到获得性耐药性;其中3例基线dst显示对氟喹诺酮类药物和乙胺丁醇有耐药性,其中2例也有基线吡嗪酰胺耐药性。两名参与者获得了广泛耐药结核病:一名参与者在基线时具有对卡那霉素产生耐药性的氟喹诺酮耐药菌株,另一名参与者在基线时对氟喹诺酮类药物和二线注射药物均敏感(其他药物没有DST结果)。
不良事件
乌兹别克斯坦和斯威士兰正在进行的两项研究使用DAIDS系统记录了不良事件。在孟加拉国的研究中,记录的不良事件至少符合DAIDS 2级,但没有进一步分层。对于尼日尔和喀麦隆的其他研究,我们能够使用已发表的数据和研究人员提供的补充信息为某些类型的不良事件指定DAIDS严重程度。4项研究报告了3级或4级不良事件,在303名参与者中有55人(18.1%,95% CI 12.1-26.2%)发生不良事件。不良事件按系统列举在表7.5项研究(n=732)报告了2级或更严重的听力损失,比例从0%(乌兹别克斯坦)到23%(喀麦隆)。在使用高剂量加替沙星的两项研究中(孟加拉国493名参与者中有21名(4%),尼日尔65名参与者中有6名(9%))观察到了高血糖,但在其他研究中没有。
讨论
在我们的meta分析中包括的研究中,29%的确诊耐多药结核病患者没有启动更短的方案;这些排除主要是由于先前接触二线药物、基线耐药或治疗前随访失败或死亡。在启动较短方案的确诊耐多药结核病患者中,83%得到了成功治疗;然而,最近在乌兹别克斯坦和斯威士兰进行的研究中,成功率较低(70%)。在使用莫西沙星治疗、菌株对氟喹诺酮类或吡嗪酰胺耐药以及在治疗第2个月未进行培养转换的参与者中,失败/复发更常见。部分基于这些分析,世卫组织发布了一项有条件的建议,即较短的治疗方案可用于以前未接受二线药物治疗的耐多药结核病患者,其中氟喹诺酮和二线注射药物耐药性已被排除或“非常不可能”[8].
对治疗成功率的综合估计应该谨慎解释。这在一定程度上是因为对短期方案研究的参与者进行了谨慎的选择,这可能会导致排除那些失败、死亡或随访失败风险更大的患者。我们对较短方案的荟萃分析与之前对较老研究的荟萃分析的成功率差异[2],以及规划结果(表8),主要是死亡和随访损失;这表明,患者群体的差异(部分由于参与者选择)或治疗支持,可能部分解释了较短方案研究的较高成功率,而类似的结果可能无法在规划环境中实现。乌兹别克斯坦和斯威士兰队列中较低的成功率所显示的异质性也引起了对通用性的关注。最终,需要将较短方案与传统方案进行比较的随机试验,以克服现有证据基础中潜在的选择偏差或残留混淆造成的局限性。
短期方案研究的荟萃分析汇集的耐多药结核病(MDR-TB)治疗结果与较老的耐多药结核病研究的荟萃分析汇集的结果以及世界卫生组织(WHO)报告的规划数据汇集的结果的比较
我们的研究结果强调的重要性进行基线数据的氟喹诺酮类原料药和吡嗪酰胺与失败/复发的风险,考虑到他们联系,也为二线注射剂数据,缩短疗程从未研究菌株耐药的患者中使用的二线注射方案。尽管一些人可能会质疑基线dst的价值,因为大多数对氟喹诺酮类或吡嗪酰胺耐药菌株的参与者(>80%)都得到了成功治疗,大多数对两种药物耐药菌株(73%)也是如此,由于参与者数量少且有阻力,且参与者选择谨慎,所以对粗略汇率的解释应谨慎。不幸的是,数据不足以确定对其他成分药物的基线耐药的重要性。
目前的审查有一些局限性。首先,来自孟加拉国研究的患者数据占优势。然而,在排除本研究的敏感性分析中,综合治疗成功的比例与失败/复发死亡或违约与我们的主要分析报告相似(82.4%,95% CI 63.0-92.8%)。第二,排除了一项正在进行的、未发表的研究。然而,这不太可能影响我们的发现或结论,因为被排除的研究有临时参与者选择和结果率(可在世卫组织指南中公开获得[13),与我们所包括的研究相似[8].第三,由于结果数量有限,所有的meta回归分析未对潜在混杂因素进行调整。
我们的研究也有几个优点。首先,IPD meta分析的使用使我们能够确定患者水平的失败/复发、死亡和随访失败的风险因素,这是传统的汇总数据meta分析不可能实现的。其次,我们纳入了乌兹别克斯坦和斯威士兰两项研究的未发表数据,这让我们认识到,已发表研究中报告的高成功率可能无法推广。第三,数据的质量,包括所有研究中至少1年的复发随访。
我们的研究对规划使用更短的耐多药结核病方案具有启示意义。首先,我们观察到,对氟喹诺酮类药物的耐药性或对吡嗪酰胺的耐药性是失败/复发的危险因素,以及在失败中发生获得性耐药性,强调实施较短方案的项目应同时努力扩大成分药物的DSTs,正如其他人最近提出的[14- - - - - -16],并有可供选择的方案,用于在基线检查时被确定具有耐药性或在治疗期间获得耐药性的菌株的患者。其他研究的证据也证明了这一点,这些证据表明,成功的耐多药结核病治疗在一定程度上取决于感染菌株易感的药物数量[2,17- - - - - -19],包括吡嗪酰胺[20.]第二,所有短期方案研究均采用每日直接观察疗法,并提供社会支持,为所有艾滋病毒感染者提供抗逆转录病毒疗法;因此,此类干预措施应被视为短期方案的重要组成部分。第三,方案应确保对不良事件进行适当筛查和管理[21].第四,治疗成功的患者应在治疗结束后至少随访1年。
结论
我们从较短的标准化方案的观察性研究中估计的高治疗成功率是有希望的,但它对较少选择的人群和规划设置的适用性是不确定的。我们的数据表明,这些方案治疗成功的关键决定因素包括对氟喹诺酮类药物、吡嗪酰胺和二线注射剂的基线敏感性。对其他成分药物的基线耐药性、方案在规划环境中的有效性以及将较短的标准化方案与较传统持续时间的方案进行比较的随机试验的更多数据,将加强证据基础的通用性。
补充材料
披露的信息
补充材料
p .杜横erj - 00061 - 2017 - _du_cros
d . Falzonerj - 00061 - 2017 - _falzon
大肠Jaramilloerj - 00061 - 2017 - _jaramillo
确认
我们感谢Armand Van Deun(比利时安特卫普热带医学研究所)、Aung Kya Jai mag(达米安基金会,孟加拉国达卡)、Nargiza Parpieva(乌兹别克斯坦塔什干卫生部)、Mirzagaleb N. Tillyashaykhov(乌兹别克斯坦塔什干卫生部)、Jürgen Noeske(国家结核控制项目独立顾问,喀麦隆雅温得),阿尔贝托·皮乌贝罗(国际结核病和肺病联盟)和达米安基金会,尼日尔尼亚美),Valérie Schwoebel(联盟,法国巴黎)和Arnaud Trébucq(联盟,法国巴黎)。我们感谢达米安基金会(孟加拉国达卡)、乌兹别克斯坦卫生部(努库斯,乌兹别克斯坦)、Médecins Sans Frontières (MSF)乌兹别克斯坦(努库斯,乌兹别克斯坦)、斯威士兰国家结核病控制规划(曼兹尼,斯威士兰)、MSF斯威士兰(曼兹尼,斯威士兰)和阿姆斯特丹MSF行动中心(伦敦,英国和荷兰阿姆斯特丹)。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
声明:D. Falzon和E. Jaramillo是世界卫生组织(世卫组织)的工作人员。他们单独对本出版物中表达的观点负责,并不一定代表世卫组织的决定或政策。使用的名称和材料的演讲发表不表示任何意见的表达的关于任何国家的法律地位,领土,城市或区域,或它的政府,也没有关于其边界或边界的划定。
支持声明:这项工作得到了美国国际开发署(包括为M.A.H. Salim的参与提供资金的结核治疗机构)、世界卫生组织和研究基金会Québec - Santé(为F. Ahmad Khan和A. Benedetti提供工资支持)的支持。本文的资金信息已存入Crossref资助者注册表.
利益冲突:可以在本文旁边找到披露www.qdcxjkg.com
- 收到了2017年1月11日。
- 接受2017年4月15日。
- 本作品的内容享有作者或其雇主的版权。设计和品牌版权©ERS 2017