抽象
母乳喂养对呼吸系统健康的影响是不确定的,特别是当母亲有哮喘。我们研究母乳喂养和生活的第一年喘息的关联。
我们研究了2773名来自加拿大健康婴儿纵向发展(儿童)出生队列的婴儿。看护者报告了在3、6和12个月时婴儿喂养和喘息的情况。母乳喂养分为完全母乳喂养、部分母乳喂养(补充配方奶或辅食)或完全母乳喂养。
总的来说,21%的母亲有哮喘,46%母乳喂养至少12个月,21%的婴儿有喘息症状。在哮喘母亲中,母乳喂养与婴儿喘息呈负相关,与母亲吸烟、教育和其他危险因素无关(调整率比(aRR) 0.52;≥12的95% CI 0.35-0.77与<6 months breastfeeding). Compared with no breastfeeding at 6 months, wheezing was reduced by 62% with exclusive breastfeeding (aRR 0.38; 95% CI 0.20–0.71) and by 37% with partial breastfeeding supplemented with complementary foods (aRR 0.63; 95% CI 0.43–0.93); however, breastfeeding was not significantly protective when supplemented with formula (aRR 0.89; 95% CI 0.61–1.30). Associations were not significant in the absence of maternal asthma (p-value for interaction <0.01).
母乳喂养似乎赋予保护,防止出生患有哮喘的母亲的婴儿中,以剂量依赖的方式喘息。
抽象
当哮喘妈妈#breastfeed时间越长,他们的孩子是不太可能喘息http://ow.ly/KWEk3089ZEn
介绍
喘息是婴儿期住院和医疗使用的最常见的原因[1]。在不同的情况下,20%到50%的婴儿在出生后的第一年至少有一次喘息的经历[2,3.]。早期喘息是哮喘和慢性阻塞性肺疾病的既定危险因素[4]。虽然并非所有的哮喘患儿都会发展成持续性的呼吸道疾病,但我们和其他人已经证明,即使是婴儿期短暂的哮喘也会显著降低儿童的肺功能,增加儿童患哮喘的风险[5–7]。确定改变的危险因素和预防战略,以减少初期因此喘息是一个重要的公共卫生优先与显著经济影响。
母乳喂养可以防止呼吸道感染[减少气喘的风险8],促进肺的生长发育[9],以及免疫系统的成熟支撑[10]。然而,目前关于这些联系的证据并不一致[11,12]。一些研究报告了母乳喂养与早期哮喘和哮喘之间的保护性联系[13,14],而另一些报告没有任何关联,甚至是增加的风险,特别是当哺乳的母亲是过敏性哮喘或[15–17]。一项研究发现,父母的反应性和婴儿的性别对母乳喂养的影响不同[18],虽然其他人都未能证实这种关联[19而且大多数研究并没有涉及潜在的性别差异。
尽管不同研究的不一致可能与研究人群之间的差异,在研究方法的变化也促成了这种异质性。以前的研究的局限性包括回顾性研究记忆偏差,母乳喂养的不精确定义和无法调整必不可少的混杂因素[20.]。为了解决这些限制,已建议研究使用纵向设计与产前招聘,独家和总母乳喂养之间的分化,最小调整为产妇哮喘,吸烟和社会经济地位[11]。根据这些建议,我们调查了在一个怀孕队列中母乳喂养和喘息的关系,包括评估剂量效应和孕妇哮喘和婴儿性别的潜在影响。
方法
研究设计和人口
我们访问了来自加拿大健康婴儿纵向发展(CHILD)研究的数据,该研究是从加拿大的四个地点招募的以人群为基础的出生队列[21]。Women with singleton pregnancies were enrolled between 2009 and 2012 (n=3408) and remained eligible if they delivered a healthy infant >35 weeks gestation (n=3311). For the current analysis, we excluded infants with no wheezing data (n=170), incomplete breastfeeding data (n=210), or missing data for essential covariates (maternal asthma, smoking, education, or ethnicity; n=158), leaving a total of 2773 infants for analysis (84% of the eligible cohort). This sub-cohort did not differ from the full cohort of eligible infants in terms of breastfeeding duration, wheezing or maternal asthma (table S1). This study was approved by the Human Research Ethics Boards at McMaster University and the Universities of Manitoba, Alberta, Toronto and British Columbia.
婴幼儿喘息
在3个月、6个月和12个月时,通过标准化问卷报告了一岁时的喘息情况。以下是国际儿童哮喘和过敏研究的方法[22], wheezing was defined as “a whistling sound in the chest” lasting for at least 15 min at a time with episodes separated from each other by at least 7 days. We calculated the rate of wheezing as the cumulative number of episodes divided by the total number of follow up months. Most infants (75%) had 12 months of follow up data. Due to missed questionnaires, 11% had 9 months, 9% had 6 months and 5% had 3 months of follow up. For infants with complete wheezing data, we additionally analysed “recurrent wheezing” (two or more episodes) as a dichotomous outcome.
母乳喂养和协变量
在3个月、6个月和12个月时采用标准化问卷报告婴儿喂养情况。3个月时,母乳喂养状态分为纯母乳喂养、部分母乳喂养(添加婴儿配方奶粉)或完全母乳喂养。在6个月时,部分母乳喂养被细分为“部分加配方奶”(母乳加配方奶,添加或不添加辅食)或“部分不添加配方奶”(母乳只添加辅食)。对所有母乳喂养时间进行评估(终止母乳喂养时的年龄以月为单位),并将其分为不足6个月、6 - 12个月或1岁时仍在母乳喂养的“12个月”。婴儿的性别、出生顺序和母亲的年龄都记录在医院的记录中。据父母报告,婴儿患感冒,而“频繁感冒”被定义为在第一年内患四次或四次以上感冒。孕妇的种族、哮喘、教育程度和吸烟情况在怀孕期间自我报告。
分析
母乳喂养和喘息流行制表针对潜在的混杂变量和单变量的关联被卡方检验检测。泊松回归被用来研究母乳喂养和喘息率,与调整基于偏差残差偏大之间的关联。Logistic回归被用来研究反复喘息的二分胜负。模型进行了调整建议协(产妇哮喘,吸烟和教育),加上通过二元筛选确定的其他潜在混杂因素。估计影响呈现为粗和调整速率比值(ARR;对于泊松回归)或比值比(AOR;对于逻辑回归)与95%置信区间。影响修正产妇哮喘和婴儿性别是通过分层探索并通过模拟交互项测试。使用SAS 9.4版(SAS公司,卡里,NC,USA)进行分析。
资金来源的作用
在研究设计、数据的收集、分析和解释、报告的编写或提交论文供发表的决定方面,赞助者没有任何作用。
结果
其中2773具有完整数据的母亲 - 婴儿二分,平均±sd母亲的年龄为32.3±4.6岁,589(21%)名母亲患有哮喘。报告母乳喂养的比例在3个月时为85%,6个月时为76%,12个月时为46% (表格1)。纯母乳喂养3个月时为59%,6个月时为18%。在29 757个月的随访时间里,共记录了1085例喘息发作,总的喘息发生率为每年0.44例(95% CI 0.40-0.47)。约五分之一(21%)的婴儿在出生后一年内至少出现一次喘息,近十分之一(9%)的婴儿出现反复喘息。男性新生儿喘息发生率(0.53 /年,25% /年,11%复发)明显高于女性新生儿(0.33 /年,17% /年,7%复发)(均p<0.01,表2)。
与母乳喂养和喘息相关的母婴因素
一些母亲特征与较低的母乳喂养率和较高的婴儿喘息率有关,包括较年轻的年龄、较低的教育水平、吸烟和第一民族的种族(表2)。超过一半(54%)的35岁以上母亲母乳喂养至少12个月,相比之下,不到四分之一(21%)的25岁以下母亲母乳喂养至少12个月。12个月的母乳喂养率是有研究生的母亲的两倍与高中教育(60%与27%)和间禁烟与吸烟母亲(50%与22%)。在与这些协会的同时,在出生的年轻母亲的婴儿中观察到了喘息的比率较高(0.85与每人年0.39事件对产妇年龄<25与>35 years), mothers with lower education (0.73与0.31高中与研究生)和吸烟的母亲(0.91与0.35吸烟与禁烟)。与其他种族相比,第一民族妈妈报道最短持续时间母乳喂养和婴幼儿喘息率最高。我nfants born before 39 weeks gestational age were less likely to be breastfed at 12 months and more likely to experience wheezing. Similar patterns of association were observed for breastfeeding exclusivity and for recurrent wheezing (表2)。产妇哮喘是一个强大的风险因素喘息(0.86与患此病的婴儿每年患病0.32例与无母哮喘),但没有与母乳喂养排他性或持续时间相关联。
母乳喂养与婴儿喘息的关系
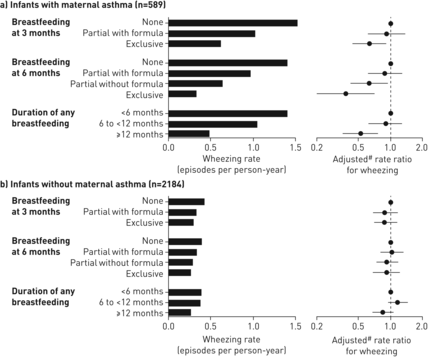
与上述母婴因素无关,母乳喂养与喘息之间存在显著的保护性和剂量依赖性联系(表3)。The rate of wheezing was 0.63 episodes per person–year among those breastfed for less than 6 months, 0.50 among those breastfed for 6 to <12 months and 0.31 among those breastfed for 12 months or more. After adjusting for maternal age, asthma, ethnicity, smoking, education, study site, infant sex and gestational age, there was a 33% reduced rate of wheezing among infants breastfed for 12 months or more (aRR 0.67, 95% CI 0.55–0.81) compared with those breastfed for less than 6 months. There was also a dose response according to breastfeeding exclusivity: compared with no breastfeeding at 3 months, there was a 14% reduced rate of wheezing with partial breastfeeding (aRR 0.86, 95% CI 0.69–1.07) and a 26% reduced rate of wheezing with exclusive breastfeeding (aRR 0.74; 95% CI 0.60–0.91). Exclusive breastfeeding at 6 months was similarly protective (aRR 0.64; 95% CI 0.49–0.84). Sub-classification of partial breastfeeding revealed that supplementation with formula attenuated this association (aRR 0.94; 95% CI 0.77–1.15) whereas it remained significant following supplementation with complementary food without formula (aRR 0.77; 95% CI 0.63–0.94).
观察到对于反复喘息(表S2)的发病率关联的相似剂量依赖模式。调整经常感冒没有衰减观测协会(表S3)。
影响孕妇哮喘和婴儿性别的改变
在分层分析,哺乳期和喘息的逆相关性仅限于婴儿的母亲有哮喘(图1,表4)。例如,在母亲哮喘患儿中,纯母乳喂养6个月后,喘息率从每年1.40次降至0.33次(aRR 0.38, 95% CI 0.20-0.71),而在非母亲哮喘患儿中没有显著相关性(0.39次)与每年0.27集;aRR 0.92, 95% CI 0.68-1.23 (p值交互0.001)。在3个月的母乳喂养排他期和母乳喂养总时间中也发现了类似的效果改变的证据(p值交互作用分别为0.008和0.004)。进一步按婴儿性别分层显示,在男婴中存在更强的相关性(图S1,表S4),尽管性别间的相互作用没有达到统计学意义(p=0.08表示3个月时的母乳喂养专有性;母乳喂养时间p=0.09)。总体而言,哮喘发病率最高的是男性(母乳喂养不足3个月的婴儿中,哮喘发病率为每年2.02例),而且这些婴儿似乎从较高的母乳喂养专享性和持续时间中获益最多(纯母乳喂养6个月,哮喘发病率为每年0.35例);加勒比海盗0.32;95%可信区间0.12 - -0.83)。
在加拿大健康婴儿纵向发展(CHILD)研究中,母亲有哮喘的婴儿(589例)和母亲没有哮喘的婴儿(2184例)在出生后第一年的母乳喂养率和喘息率。在患有哮喘的母亲所生的婴儿中,随着母乳喂养的排他性和持续时间的增加,喘息率逐渐降低。#:对研究地点的比率进行了调整;孕妇年龄、大专学历、种族、怀孕期间吸烟;婴儿性别和孕龄。
讨论
在未来的儿童怀孕队列研究中,我们发现,母乳喂养和生活的第一年喘息,尤其是出生于哮喘母亲的婴儿之间很强的保护关联的证据。该协会是剂量依赖性的(用更强更长或更纯母乳喂养),建立独立的危险因素的婴幼儿喘息和早期停止母乳喂养,而在男性婴幼儿尤为明显。
我们的研究结果证实并母乳喂养和婴幼儿喘息延伸了先前的研究。我n the cross-sectional International Study of Wheezing in Infants, breastfeeding for at least 3 months was associated with a reduced odds of recurrent wheezing in the first year of life (OR 0.79, 95% CI 0.72–0.87) [2]。在前瞻性西澳大利亚怀孕队列研究中,在6个月前开始饮用牛奶的第一年(或2.07个月;95% CI 1.47-2.90) [23]。在由d最近的一项荟萃分析ogaru等。(11),“更与少母乳喂养”是与前两年的生活喘息的30%降低风险(合并OR 0.70,95%CI 0.65-0.76,28项研究,我2= 64%)。本综述所包括的研究对母乳喂养和喘息的定义存在高度异质性,且大多数不符合母乳喂养研究的推荐标准[20.]如nonreliance上延长召回,母乳喂养的足够的持续时间,剂量 - 效应评估和调整为必要的混杂因素。我们的研究通过在三个时间点在生命的第一年前瞻性收集饲喂数据,检查剂量效应根据哺乳期,排他性和补充的程度,并建议协变量控制(产妇哮喘,吸烟和教育),加上额外的解决了这些标准混杂因素确定通过二元筛选(胎龄,母亲年龄和种族)。
先前的研究报告说,母乳喂养可能降低的好处,甚至在孩子不利影响母乳喂养的母亲哮喘[16]。我们没有发现这方面的证据在我们的研究中,尽管我们研究一个更年轻的人群。在我们的婴儿的研究,母乳喂养与哮喘的母亲中更多的保护。For example, breastfeeding for ≥12 months was significantly protective in infants born to mothers with asthma (aRR 0.52) whereas the association was tempered and non-significant in those born to mothers without asthma (aRR 0.84). These findings are consistent with a report by Dogaru等。(24母乳喂养与学龄儿童的肺功能改善有关,特别是哮喘母亲的孩子。总之,这些结果表明,所有的母亲,不管自己的呼吸健康,都可以通过母乳喂养促进婴儿肺部的最佳发育。
有趣的是,我们发现,母乳喂养往往是针对男性婴儿喘息更多的保护。男性性喘息是婴幼儿知名的风险因素,还没有我们所知,没有以前的研究报告母乳喂养和婴儿期喘息的性别分层分析,虽然在哺乳期的影响性别差异已经在其他情况下被报道。例如,oDDY等。(25]发现母乳喂养只与男孩的学业成绩呈正相关,而母乳喂养与婴儿生长之间的性别差异也有报道[26]。据假设,母乳中雌性激素可以解释母乳喂养效果的性别差异,因为男性和女性的婴儿在他们的性激素生物反应[差异18]。不管基本的机制,这需要进一步调查,我们的研究结果强调考虑母乳喂养研究性别差异的重要性,并认为以往的研究可能已错过或男性低估的影响。
我们研究的另一个独特的方面是对母乳喂养强度和持续时间的详细分析。以前的许多研究只是简单地将单一时间点的母乳喂养(有或没有)一分为二,而我们将两个时间点的母乳喂养专属性(完全、部分或无)进行了分类,并进一步评估了母乳喂养的总时长。我们观察到,在生命的前6个月,随着母乳喂养排他性的增加,母乳喂养对婴儿的保护也在增加,而且母乳喂养持续时间也在延长。虽然我们的研究是观察性的,不能证明因果关系,但这种明显的剂量反应为因果关系提供了支持,表明支持母乳喂养的政策可能在人口层面上对婴儿呼吸道健康产生积极影响。此外,我们的发现还确定了特定的子群体,这些群体可能特别受益于提高母乳喂养专享性和持续时间的针对性干预措施,其中包括较年轻的母亲、吸烟的母亲和受教育程度较低的母亲。
我们的研究结果还有助于有关引入辅助食品的新证据。The World Health Organization currently recommends exclusive breastfeeding for 6 months to achieve optimal infant growth and development [27],尚未有新的证据是较早引进的某些补充食物可以减少过敏性疾病的风险[28]。We sub-categorized “partial breastfeeding” at 6 months to separately address the impact of introducing formula与辅食 - 这是鲜有报道的一个重要区别。我们观察到对于纯母乳喂养和补充有补充食物部分母乳喂养显著保护协会,而对于补充有式部分母乳喂养的关联不是显著。这些结果表明,婴儿的风险增加喘息与非纯母乳喂养可能是由人乳的婴儿配方,而不是加入补充食物替代解释观察到的。这一发现对婴幼儿喂养建议具有重要的现实意义,特别是考虑到对于较早引进来补充食物的潜在利益预防过敏的辩论[29]。
为了解决的可能性,母乳喂养可以降低婴儿,防止呼吸道感染主要是喘息,我们调整我们的分析经常感冒。这并没有显著改变观察到的协会,这表明母乳喂养赋予保护,防止非感染性喘息,这是以后哮喘的发展提供了有力的危险因素[30.]。除了直接传输保护的母体抗体,人乳提供生物活性成分的多个滋养肠道菌群和支持肺生长[8–10],提供额外的机制,以防止气喘和促进健康的肺发育。
我们研究的优势包括婴儿喂养和大型全国代表性的人群喘息的频繁前瞻性文件;调整关键混杂因素包括母亲哮喘,吸烟和教育;的剂量效应评估;和性别差异和效果修改产妇哮喘的调查。利用家长报告的识别喘息是一个限制,虽然我们使用的国际验证的问卷[22]。我们不能排除在我们的观察研究残余混杂的可能性,虽然我们已经控制了在以往的研究加上我们自己的分析确定的其他干扰因素确定必要的混杂因素。Finally, our follow up was limited to 1 year; however, multiple studies have shown that wheezing during this critical period predicts long-term respiratory health [5–7]。尽管如此,延长后续将是重要的,因为其他同伙已报道了婴儿期的喘息与母乳喂养的影响不一致的结果与时间相关的协会与后来在童年[16]。对儿童队列的进一步随访正在进行中,包括肺功能测试和5岁时的正式哮喘诊断。这些评估将有助于进一步评估母乳喂养与呼吸道健康之间的关系。
结论
我们的研究结果加强现有的证据表明,母乳喂养赋予保护,防止在生命早期喘息,并进一步查明该协会的新特征。我们观察到更强的保护,从更长,更纯母乳喂养的,主要是在婴幼儿哮喘的孕产史,尤其是男性。The benefits of exclusive breastfeeding were diminished by supplementation with infant formula before 6 months, but not by the introduction of complementary foods. These findings provide new evidence to inform infant feeding guidelines and guide further research on the bioactive properties of human milk. Given the substantial health and economic burden imposed by infant wheezing and the potential for persistent respiratory morbidity, our results support the endorsement of breastfeeding as a cost-effective strategy to prevent infant wheezing and promote lifelong respiratory health.
补充材料
补充材料
请注意:补充材料不是由编辑部编辑,因为它已经由作者提供的上传。
补充表erj - 02019 - 2016 - _supplement
图S1。在儿童研究中,第一年的母乳喂养和喘息率,按母亲哮喘和婴儿性行为分层。随着在3个月(A)和6个月(B)时母乳喂养强度的增加,以及母乳喂养时间的增加(C),特别是在患有哮喘的母亲所生的婴儿中,特别是在男孩中,喘息率逐渐降低。erj - 02019 - 2016 - _figure_s1
确认
我们感谢所有谁在这项研究中参加了家庭,整个儿的团队,其中包括面试,护士,计算机和实验室技术人员,办事人员,科研人员,志愿者,管理者和接待员。我们也感谢艾米Dytnerski与此手稿文献综述帮助和阿图尔·夏尔马和Arthur Owora他们的统计专业知识。
儿童调查包括:M.R.西尔斯(董事),麦克马斯特大学;P.苏巴拉奥P(联合导演)的病童医院;S.S.阿南德,麦克马斯特大学;M.B。马尼托巴阿扎德大学;A.B.马尼托巴省的贝克尔,大学;公元Befus,加拿大阿尔伯塔大学;M.布劳,英属哥伦比亚大学;J.R.布鲁克,多伦多大学; E. Chen, Northwestern University, Chicago; M. Cyr, McMaster University; D. Daley, University of British Columbia; S. Dell, Sick Children's Hospital; J.A. Denburg, McMaster University; Q. Duan, Queen's University; T. Eiwegger, The Hospital for Sick Children; H. Grasemann, Sick Children's Hospital; K. HayGlass, University of Manitoba; R. Hegele, Sick Children's Hospital; D.L. Holness, University of Toronto; P. Hystad, University of Oregon; W.Y.W. Lou, University of Toronto; M.S. Kobor, University of British Columbia; T.R. Kollman, University of British Columbia; A.L. Kozyrskyj, University of Alberta; C. Laprise, Université du Québec à Chicoutimi; J. Macri, McMaster University; P.M. Mandhane, University of Alberta; G. Miller, Northwestern University, Chicago; T. Moraes, Sick Children's Hospital; P.D. Paré, University of British Columbia; C. Ramsey, University of Manitoba; F. Ratjen, Sick Children's Hospital; A. Sandford, University of British Columbia; J.A. Scott, University of Toronto; J. Scott, University of Toronto; F. Silverman, University of Toronto; E. Simons, University of Manitoba; T. Takaro, Simon Fraser University; S. Tebbutt, University of British Columbia; T. To, Sick Children's Hospital; S.E. Turvey, University of British Columbia.
脚注
这篇文章有提供补充材料www.qdcxjkg.com
支持声明:此研究是由心脏与中风基金会和加拿大肺协会的最新研究领袖计划资助,在与加拿大呼吸研究网络和过敏,基因和卓越中心的环境网络(过敏原NCE)的合作伙伴关系。孩子研究由健康研究和过敏原NCE加拿大研究院的支持。这些实体必须在设计和研究的行为没有任何作用;收集,管理,分析和解释数据;编制,审查,或者手稿的批准;或决定提交书稿出版。本文资金的信息已交存交叉引用出资者注册。
利益冲突:未申报。
- 收到2016年10月14日。
- 接受2016年12月19日。
- 版权所有©ERS 2017年