摘要
最近批准的治疗耐多药结核病(MDR-TB)的药物贝达喹啉推荐使用24周。在临床试验之外,使用这种药物治疗的患者的数据很少。
从2011年1月1日至2013年12月31日开始治疗并接受贝达喹啉≥30天的所有耐多药结核病患者被纳入多中心观察队列。
在45名耐多药结核病患者中,53%的患者携带对氟喹诺酮类药物和二线注射剂耐药的分离株,38%的患者携带对其中一类药物耐药的分离株。中位贝达喹啉治疗时间为361天,33例患者(73%)接受延长(>为190天)贝达喹啉治疗。总体而言,36例患者(80%)预后良好,5例失去随访,3例死亡,1例失败并获得贝达喹啉耐药。无复发病例报告。严重和严重不良事件分别在60%和18%的患者中记录。11%的患者记录了fridericia校正QT间期(QTcF) >500 ms,但未发生心律失常或症状性心脏副作用。3例患者在QTcF延长后停用贝达喹啉。在接受贝达喹啉标准治疗和延长治疗的患者之间,未观察到结果或不良事件发生率的显著差异。
含有贝达喹啉的方案在很大比例的患者中取得了良好的结果。延长贝达喹啉治疗总体耐受良好。
摘要
包括长期使用贝达喹啉在内的治疗方案对耐多药结核病患者是有效的,总体耐受性良好http://ow.ly/vhtl305CYJj
简介
2014年,根据世界卫生组织(世卫组织)[1], 48万人新诊断出耐多药结核病(MDR-TB),定义为对异烟肼和利福平的耐药性。在耐多药结核病病例中,9%患有广泛耐药结核病(对任何氟喹诺酮类药物和任何二线注射药物耐药)[1].耐多药结核病的治疗结果虽然在不同环境下不尽相同,但总体上并不令人满意。一项针对耐多药结核病患者的荟萃分析显示,个体化方案的治疗成功率为64%,标准化治疗的成功率为54% [2].两项包含个体患者数据的大型荟萃分析一致发现,总体治疗成功率为54%和56% [3.,4].广泛耐药结核的治疗结果非常糟糕,从27%至40%不等[3.,5].一项评估广泛耐药结核病患者长期预后的研究报告称,在5年随访中,11%的良好预后和73%的死亡率[6].
为了应对这一新出现的挑战,旧药物被重新利用,新的药物被开发出来。贝达喹啉和delamanid最近已被批准用于治疗耐多药结核病。一项II期试验表明,与安慰剂相比,贝达喹啉可改善治疗效果[7].在一项非对照II期研究中,贝达喹啉加优化的背景方案在62.5%的患者中取得了良好的结果[8].贝达喹啉同情使用项目的初步报告证实了这些有希望的结果[9- - - - - -15].然而,中期结果也强调了贝达喹啉停药后出现文化逆转的风险[10].迄今为止,世界卫生组织建议使用贝达喹啉的最长时间为24周[16]因为除了最近的一例病例报告外,没有证据支持长期使用[17].恶心和肝炎是贝达喹啉最常见的副作用[7- - - - - -9].然而,主要的安全问题是心脏毒性。虽然迄今为止没有严重的心脏事件或心律失常的报道,但贝达喹啉已被证明可延长QT间期,与其他药物(如氯法齐明或莫西沙星)联合使用可增强这种效果[8,9].由于贝达喹啉终末半衰期较长,可以推测延长贝达喹啉给药对QT间期的累积影响。我们先前报道了一组接受含贝达喹啉方案的耐多药结核病患者的中期分析,6个月培养转换率为96%,且无相关安全信号[9].法国同情使用项目的灵活监管框架允许在选定的患者中超过24周使用贝达喹啉。这项观察性分析的目的是在治疗结束后24个月,在更大的队列中,对包含延长贝达喹啉治疗的个体化抗结核方案的治疗结果和安全性进行评估,以补充我们之前的发现。
方法
患者与治疗
建立了一个回顾性队列,包括2011年1月1日至2013年12月31日期间接受贝达喹啉治疗并在三个法国转诊结核病中心(Bligny、Pitié Salpêtrière和Bichat医院)住院的所有耐多药结核病患者。治疗结束后对患者进行长达24个月或至检查日期(2016年3月31日)的随访。所有结核病例都经过培养验证。采用耐多药结核病和广泛耐药结核病的标准定义,并根据世卫组织的定义分配治疗结果[16].在治疗结束时,良好的结果被定义为治愈和治疗完成的总和;所有其他结果都被定义为不利。治疗结束后12个月和24个月,对所有预后良好的患者进行重新评估。
在法国国家参考中心耐多药结核病咨询委员会的建议下,根据临床特征、表型和基因型药物敏感性试验(DST)结果为每位患者设计了治疗方案,该咨询委员会评估了贝达喹啉治疗的资格及其延长时间超过24周。用于确定贝达喹啉延长治疗的合格患者的标准是:延迟的微生物反应,由于不耐受或耐药和/或不良结果的个体危险因素导致的弱治疗方案(表1).此外,满足了世卫组织推荐的贝达喹啉使用的所有要求,包括积极的药物警戒和治疗监测[16].
Bedaquiline (Sirturo)是在同情使用方案框架内提供的,并按照制造商(Janssen, Beerse,比利时)的建议进行管理。标准贝达喹啉治疗定义为≤190天,代表标准持续时间为24周加上医生评估贝达喹啉治疗持续时间所需的3周缓冲期。延长贝达喹啉治疗时间为>190天。所有药物均按住院期间的直接观察治疗方式使用。向包括移民和难民在内的所有病人免费提供治疗和住院治疗。所有患者都被告知同情使用方案的机制和治疗方案中包括贝达喹啉在内的所有药物的安全性。数据是从医疗记录中回顾性提取的。Bligny医院的机构审查委员会批准了这项研究的人体研究伦理。
程序
在治疗开始时进行痰涂片和培养检查,到培养转换前每两周进行一次,此后每月进行一次。从治疗开始到连续两次涂片/培养阴性结果中的第一次,测量涂片/培养转化的时间。国家参考中心在Löwenstein-Jensen培养基上使用比例法对一线和二线抗结核药物小组进行了表型DST [18].基因型DST是通过市售的线探针测定(基因型MTBDRplus和基因型MTBDRsl;Hain Lifescience, Nehren,德国)或DNA测序。从2013年3月开始,贝达喹啉DST在Löwenstein-Jensen培养基上使用比例法和64 mg·L−1筛选的临界浓度。随后在TH11培养基中证实了耐药性。贝达喹啉DST在基线进行,并在怀疑治疗失败的情况下重复。在基线、治疗2周和治疗后每月进行标准12导联心电图检查。QT间期校正按Fridericia (QTcF)和Bazett (QTcB)计算[19].QT间期延长定义为治疗期间增加≥60 ms。所有不良事件均在美国国立卫生研究院不良事件通用术语标准4.0版的基础上根据严重程度和严重性进行定义和分级[20.].严重不良事件定义为任何3、4或5级的事件。根据世卫组织-乌普萨拉监测中心标准化病例因果关系评估系统评估不良事件的因果关系[21].
统计分析
分类变量比较采用Fisher精确检验。连续变量报告为中位数和四分位范围(IQR),并使用双样本Wilcoxon-Mann-Whitney检验进行比较。估计了培养转化的Kaplan-Meier曲线。Mantel-Cox测试用于比较文化转换的时间。用Cox比例风险模型研究了变量与培养转换时间之间的关系。多变量逻辑回归用于估计QT间期延长与解释变量的相关性。向后多变量分析考虑单变量分析相关变量(p<0.20)。p值<0.05为显著。使用STATA (StataCorp, College Station, TX, USA)进行统计分析。结果根据STROBE (strobe-statement.org)观察性队列研究指南。
结果
社会人口学和疾病特征
在研究期间,在这三个中心管理的102名耐多药结核病患者中,45名患者(44.1%)接受了贝达喹啉治疗:36名(80.0%)出生在东欧/高加索国家(表2).丙型肝炎病毒(HCV)和艾滋病毒(HIV)合并感染分别为21例(46.7%)和2例(4.4%)。34例(75.6%)患者曾接受过结核病治疗。总体而言,44例患者患有肺结核:39例(88.6%)有肺部空洞,36例(81.8%)有双侧肺受累。更详细的基线特征在在线补充表S1中报告。
耐药模式和治疗
大多数患者有XDR-TB (n=24(53.3%))。在其余患者中,11例(24.4%)对氟喹诺酮类药物有额外的耐药性,6例(13.3%)对任何二线注射药物有额外的耐药性。4人(8.9%)对氟喹诺酮类或二线注射剂不耐受。菌株对n=9(7-11)种药物的中位耐药(IQR)和n=5(4-6)个耐药基因突变表现出表型耐药。所有测试菌株在基线时均对贝达喹啉敏感(表3).最常开出的伴随药物列于表2.中位(IQR)治疗时间为624(546-730)天;注射用药的中位(IQR)为341(228-455)天。贝达喹啉给药的中位(IQR)持续时间为360(31-768)天。15例患者(33.3%)接受贝达喹啉治疗。12例(26.7%)患者在治疗开始后的中位IQR为170天(75-269天)和75%的病例在痰培养转换后进行了肺手术,主要是肺叶切除术。
治疗安全概况
在治疗期间,44例(97.8%)患者经历至少一次不良事件(表4).最常见的不良事件为胃肠道副作用(n=32(71.1%))、耳前庭功能损害(n=25(55.6%))和周围神经病变(n=18(40.9%)。严重不良事件27例(60.0%),严重不良事件7例(17.8%)。最常见的严重不良事件为周围神经病变(n=13)和QTc延长(n=8)。重度和重度不良事件详见在线补充表S2。3例(6.7%)患者分别在治疗31、203和279天后因QTc延长而停用贝达喹啉。1例患者在停药几周后出现无并发症的胰腺炎。
QT间期仅报告QTcF结果,QTcF与QTcB结果无显著差异。图1显示队列中QTcF在治疗期间的演变。总体而言,13例(28.9%)患者QTcF延长。5例患者(11.1%)QTcF >500 ms,均属于延长贝达喹啉组;其中3例QTcF延长发生在治疗的前24周。在延长贝达喹啉治疗组中,QTcF值中位数在整个治疗期间保持稳定。QTcF中位数(IQR)最大增加为36.2 (17.9-68.5)ms。在logistic回归分析中,QTcF >60 ms的增加和QTcF >500 ms的增加与莫西沙星800 mg·day的联合用药独立相关−1在调整年龄、性别和其他延长qt的药物治疗后。美沙酮治疗与QTcF >500 ms同样相关。使用氯法齐明、左氧氟沙星或莫西沙星400 mg·d治疗未发现相关性−1.大剂量莫西沙星治疗患者治疗期间QTcF最大增加的中位数显著升高(数据未显示)。未观察到临床心律失常或任何心脏事件。
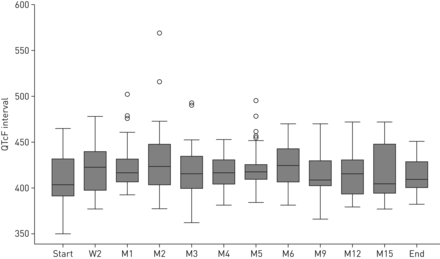
45例患者治疗开始、治疗第2周(W2)、治疗第1、2、3、4、5、6、9、12、15个月(M1、M2、M3、M4、M5、M6、M9、M12、M15)及治疗结束时fridericia校正QT (QTcF)值的箱线图。数据以中位数和四分位范围表示;最小值和最大值由晶须表示;异常值用圆圈表示。
治疗结果
在治疗开始时痰培养阳性的41例患者中,分别有23例(56.1%)和40例(97.6%)在90天和180天实现了痰培养转化。1例患者在治疗8个月时实现了培养转化。痰涂片和培养转化的中位(IQR)时间分别为90(36-173)天和89(45-107)天(表5).在多变量Cox比例风险模型中,与快速培养转化时间独立相关的因素为hcv阴性(风险比(HR) 2.64, 95% CI 1.34-5.19;p=0.021),无肺泡(HR 4.56, 95% CI 1.41 ~ 14.75;p=0.011)和治疗开始时较高的血清白蛋白水平(HR 1.09, 95% CI 1.02-1.16;p = 0.010)。调整后,延长贝达喹啉治疗时间与培养转换时间之间未发现相关性(表6).
在治疗结束时,45例患者中有36例(80.0%)有良好的预后。9例(20.0%)出现不良结局,包括3例死亡和1例治疗失败,获得贝达喹啉耐药。在治疗后随访中,1例患者在12个月终点前死亡,1例在24个月终点前死亡。队列中无复发记录(表5).死亡或经历治疗失败的患者的特征总结在表7.
在因果关系评估方面,贝达喹啉被认为不太可能与所有死亡和其他严重不良事件有关。
贝达喹啉标准治疗方案与延长治疗方案的比较
总体而言,12例(26.7%)和33例(73.3%)患者接受了贝达喹啉标准治疗(中位(IQR) 183(168-185)天)和延长治疗(中位(IQR) 418(292-665)天)。接受长时间贝达喹啉治疗的患者通常以前曾治疗过结核病(p<0.001)。他们更有可能患有广泛耐药结核、双侧肺受累、空腔结核和对更多药物耐药的菌株,尽管这些差异没有达到统计学意义(在线补充表S3)。两组在总不良事件、严重不良事件(包括肝酶升高)发生率方面无显著差异。QTcF延长率和QTcF >500 ms以及治疗期间记录的最大QTcF增加均无统计学差异(表4).延长治疗组患者在治疗开始时痰培养阳性的频率更高(p=0.048),并且痰培养转换的时间更慢(91与71天;p = 0.021) (图2).治疗结束时和治疗后随访期间,两组间有利和不利的治疗结局率具有可比性(表5).
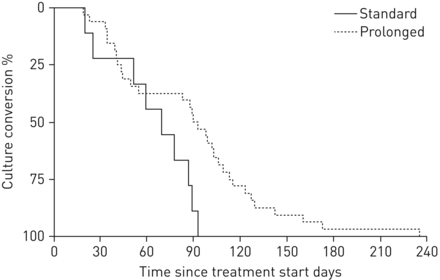
根据贝达喹啉标准治疗(n=9)或延长治疗(n=32), Kaplan-Meier分析治疗开始时痰培养阳性患者(n=41)从痰培养到痰培养转换的时间。延长贝达喹啉治疗时间为>190天。
讨论
我们报告了80%的MDR-TB患者使用含贝达喹啉的方案治疗后的成功结局,但不良事件发生率很高。
这一成功率是显著的,因为我们的队列包括大量广泛耐药结核病患者、hcv感染病例和接受美沙酮治疗的静脉药物滥用者。在其他高资源环境中也描述了类似的治疗结果,但这些研究纳入的广泛耐药结核病患者较少[22- - - - - -24].先前的研究包括我们队列中艾滋病毒合并感染率较低的广泛耐药结核病患者,报告了较低的成功率[25,26].我们的结果可以用多种因素来解释:在专业中心进行治疗随访,提供全面的患者支持和不良事件的适当管理,对不稳定人群进行免费治疗和社会支持,参考实验室提供可靠的DST,以及量身定制的治疗方案,包括肺部手术[27].
贝达喹啉治疗时间根据个体临床评价确定。有趣的是,在贝达喹啉标准组和延长治疗组之间没有发现疗效和耐受性方面的差异,尽管后者可能包含更多难以治疗的患者,他们实现了延迟痰培养转换。此外,延长贝达喹啉治疗疗程可以部分解释我们队列中关于已发表的II期临床试验中贝达喹啉治疗组的更好结果[7,8].值得注意的是,我们队列中几乎所有患者都接受了利奈唑胺,这是一种被证明可以改善耐多药结核病患者治疗结果的药物[28,29].其他改作用途的药物,如氯法齐明[30.]和碳青霉烯类[31,32,可能起到了一定的作用。最后,超过一半的患者接受最后一代氟喹诺酮类药物治疗,22%的患者接受高剂量莫西沙星治疗以克服低水平氟喹诺酮类药物耐药。9个月的标准化治疗方案,包括第四代高剂量氟喹诺酮类药物,已被证明可在携带低水平氟喹诺酮类耐药菌株的患者中取得良好疗效[33].
总体而言,11%的患者在治疗期间失去随访,在治疗后随访期间这一比例显著增加。这一发现可能与患者的不稳定状态有关,其中绝大多数是在国外出生的,经常为了寻求适当的医疗保健而移民。随访损失率与以前的研究相似[22- - - - - -24].在我们的队列中,5名患者死亡:3名在治疗期间死亡,2名在治疗结束后死亡。2例患者在治疗过程中发生神经系统并发症死亡(患者3、4;表7),因果关系评估具有挑战性。该事件被认为可能与利奈唑胺有关,因为该药物有充分记录的神经毒性[28,29]和贝达喹啉被认为不太可能,但不能排除。单次治疗失败(患者1;表7)在只使用三种可能的活性药物治疗期间与贝达喹啉耐药性有关。需要有效的药物伴侣来保护新药免受获得性耐药,最近一例患者对贝达喹啉和delamanid产生了序次耐药[34,35].
26.7%患有空腔疾病的患者进行了肺手术,以实现持续的培养转化。结核病药物渗入肺部和晚期组织坏死的能力尚不清楚,这应促使我们考虑手术治疗[36].
在耐多药结核病的长期治疗中,毒性往往是一个主要问题:在C208研究的安慰剂组中,98%的参与者经历了不良事件[7].观察队列证实了高发生率的副作用[37].在我们的研究中,除一名患者外,所有患者都经历了至少一次不良事件,82%的患者因副作用不得不停药。超过一半的患者经历了周围神经病变,这是长期服用利奈唑胺的已知并发症[38].我们队列中QTc延长的频率高于其他研究中报道的贝达喹啉治疗患者[7,8,10,11],可能是因为我们队列中的许多患者接受了其他延长qt的药物,如莫西沙星和氯法齐明,以及其他非结核药物,如美沙酮。事实上,在我们的队列中,高剂量莫西沙星和美沙酮的管理与QTcF >500 ms相关。氯法齐明治疗与QTc延长之间未发现相关性。然而,需要更大样本量的研究来证实这些结果。贝达喹啉标准组与延长治疗组不良事件总数、严重不良事件数、严重不良事件数比较,差异无统计学意义。贝达喹啉相关不良事件如肝酶升高、胰腺炎和QTc延长的发生率无差异。虽然所有QTcF >延长500 ms的发作都发生在贝达喹啉延长组,但大多数患者在治疗的前6个月经历了延长。中位QTcF值在延长贝达喹啉组的整个治疗期间保持稳定,与药物的累积暴露无关。值得注意的是,队列中没有患者同时使用贝达喹啉和德拉曼尼,因此无法得出这两种药物联合使用的耐受性的结论[39,40].
我们的研究有很多局限性。首先,数据是回顾性收集的,这可能导致患者失访率的增加和不良事件的漏报。其次,队列的小样本量可能没有足够的力量来显示标准组和延长贝达喹啉组之间存在的差异。第三,没有对未服用贝达喹啉的患者进行对照组分析。最后,在研究中没有测量血液或手术标本中的贝达喹啉水平。
总之,我们的研究结果在一个主要包括广泛耐药结核病患者的队列中显示出有希望的结果,并且长期服用贝达喹啉的安全性令人放心。在有多种危险因素的选定患者中延长贝达喹啉治疗可能有助于高的有利结局率。因此,我们主张将贝达喹啉治疗延长至24周以上,根据个别患者的需要和预定义的标准(表1),和其他抗结核药物一样。
新药的出现使我们有机会既改善治疗结果,又降低耐多药/广泛耐药结核病治疗的毒性。支持使用贝达喹啉的证据迅速增加,有望为这些患者提供额外的治疗选择。
补充材料
披露的信息
补充材料
m . Frechet-Jachymerj - 01799 - 2016 - _frechet jachym
m . Jasparderj - 01799 - 2016 - _jaspard
j .罗伯特。erj - 01799 - 2016 - _robert
n Veziriserj - 01799 - 2016 - _veziris
y Yazdanpanaherj - 01799 - 2016 - _yazdanpanah
确认
法国耐多药结核病管理小组的成员是:C. Andrejak、A. Aubry、F. Brossier、K. Chadelat、B. Dautzenberg、N. El Helali、B. Henri、G. Petitjean、L. Raskine、B. Rivoire和G. Thouvenin。
作者感谢所有参与这项研究的患者。他们还向所有为这项研究提供数据的医生和微生物学家表示感谢。作者感谢F. Varaine (Médecins Sans Frontières, Paris, France)对手稿提供了有用的评论。
作者贡献:L. Guglielmetti对作品的概念和设计、数据的获取、分析和解释做出了重大贡献,进行了统计分析,撰写了手稿,对手稿进行了批判性的修改,并最终批准了当前版本的出版。M. Jaspard和M. Fréchet-Jachym对作品的构思和设计、数据的获取、分析和解释做出了实质性的贡献,撰写了手稿,对手稿进行了批判性的修改,并最终批准了当前版本的出版。D. Le Dû对作品的构思和设计、数据的获取、分析和解释做出了实质性的贡献,对手稿进行了批判性的修改,并最终批准了当前版本的出版。M. Lachâtre, D. Marigot-Outtandy, C. Bernard, N. Veziris, J. Robert, Y. Yazdanpanah和E. Caumes对数据的获取做出了贡献,对手稿进行了批判性的修改,并最终批准了当前版本的出版。所有作者同意对工作的各个方面负责,以确保与工作的任何部分的准确性或完整性相关的问题得到适当的调查和解决。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:可以在本文旁边的网站上找到信息披露www.qdcxjkg.com
通过回答有关本文的问题获得CME认证。你可以在www.qdcxjkg.com/journal/cme
- 收到了2016年9月11日。
- 接受2016年10月24日。
- 版权所有©ERS 2017















