摘要
一些医学协会建议对高危人群进行低剂量ct扫描肺癌筛查。为候选人提供有关潜在危害和益处及其肺癌风险的咨询是筛查的先决条件。
在NELSON试验,筛选被认为是阳性的(部分)固体肺结节与卷>500毫米3以及(部分)体积倍增时间<400天的实性或非实性结节。在本研究中,我们评估了纳尔逊战略在三轮筛查中的表现,并对5.5年的随访期进行了风险计算。
在7582名接受筛查的参与者中,458人(6%)筛查结果呈阳性,200人(2.6%)被诊断为肺癌。阳性筛查的预测值为40.6%,所有扫描结果中只有1.2%为假阳性。在5.5年的时间里,筛查发现肺癌的风险很大程度上取决于首次扫描的结果:阴性基线结果后为1.0%,不确定基线结果后为5.7%,阳性基线结果后为48.3%。
筛选策略很少产生阳性和假阳性的扫描,具有合理的阳性预测值。5.5年肺癌风险的计算帮助临床医生指导候选人肺癌筛查与低剂量计算机断层扫描。
摘要
在辅导肺癌低剂量CT筛查5.5年的肺癌风险计算帮助临床医生http://ow.ly/p9J3q
介绍
一些著名的医学协会最近建议用低剂量的计算机断层扫描(LDCT)筛查高危人群的肺癌[1-4]。这项建议是过去十年来许多研究人员努力的结果,特别是国家肺筛查试验(NLST)研究小组[五]。计算机断层扫描(CT)筛查肺癌的最新系统评价的结论是,仍然有关于如何翻译的积极推荐到临床实践中很大的不确定性[6]。
资格筛选不会患上肺癌,但大多数人接触到一些潜在的危害:辐射暴露,在等待结果的心理困扰,而苦恼,发病率和死亡率的假阳性结果[案例7,8]。但是,对于个人究竟是谁都会患肺癌,LDCT筛查往往能够在早期阶段发现肺癌[五,9,10]。NLST已证明LDCT筛查可显著降低肺癌死亡风险[五]。然而,肺癌的早期检测还引线的延长病程,不会在谁否则永远不会被诊断为肺癌的人是有益的。
因此,为了能够律师个人充分的LDCT筛查的利弊,临床医生应告知其真阳性和假阳性结果的屏幕[风险的候选人6]。例如,在NLST中,24.2%的受试者筛查呈阳性,但只有3.6%的受试者被诊断为肺癌[五]。此外,为了能够在未来的筛查中做出明智的选择,高危受试者应该知道他们在首次筛查后筛查到肺癌的概率如何变化。
在我们的试验中,对荷兰-比利时肺癌筛查试验(NELSON)的实性肺结节进行了三维测量(体积)。筛选结果被认为是阳性体积>500毫米3(直径约9.8毫米)或体积倍增时间(VDT) <400天[9,11]。这比NLST政策严格得多,可以参考任何最大直径≥4mm的结节[11,12]。我们采用了丹麦肺癌筛查试验(DLCST)的体积筛查策略,结果2.0%的参与者筛查结果为阳性,34.8%的结果为真阳性[10,13]。
在这项研究中,我们将评估NELSON筛选策略的前三筛选回合的表现。我们将计算肺癌检出率和阳性预测值,我们的结果与其他LDCT筛查试验进行比较。此外,我们将计算5.5年的假阳性结果的屏幕,并通过第一轮筛选扫描的结果分层筛查检测肺癌的风险。这将为谁面临着谁认为或肺癌已经经历LDCT筛查个体医生有价值的信息。
方法
纳尔逊试验的设计和实施的详细信息已在别处报道[11,14]。简单地说,年龄在50-75岁之间,每天吸≥15支香烟25年或每天吸≥10支香烟30年且仍在吸烟或戒烟少于10年的受试者符合纳入标准。在邀请符合条件的受试者之前,那些自我报告健康状况中等或较差、不能爬两层楼梯、体重≥140公斤、目前或过去曾患过肾癌、黑色素瘤、乳腺癌和肺癌或5年前诊断的癌症或仍在接受治疗的癌症均被排除在外[14]。
最终,15822人随机(1:1)进行基线(第一轮)、1年后(第二轮)和3年后(第三轮)低剂量CT筛查(n=7915),或不进行筛查(n=7909)。试验的主要目的是确定在10年的随访中,CT筛查是否将肺癌死亡率降低至少25% [14,15]。
在这项研究中,随机分配到筛查组所有参加7915被列入。上间隔的癌症的完整数据尚未公布,因此,进行了没有筛选灵敏度的分析。
筛选检查的设备和执行
有关设备的详细描述及已进行的甄别检验的详情已于先前公布[11]。总之,在四个位点筛选的,16检测器CT扫描仪是在低剂量设定使用,无需静脉造影[给药11]。数据集来源于胸片厚度为1mm,层间距为0.7 mm的图像[11]。(;西门子AG,德国埃尔兰根LungCARE)[使用软件进行半自动化体积测量CT图像进行分析16-18]。在该软件无法衡量结节体积的情况下(如。在胸膜结节或非实性结节中,由放射科医生手工测量结节的直径。
结节管理协议
NELSON试验的管理规程以前已经发表过[9,11,19]。简而言之,筛选可能导致三种不同的结果:1)阴性结果屏幕(比为下轮筛选邀请任何其他操作);2)一个不确定的结果(邀请的后续扫描);或3)的阳性结果(转诊到用于诊断工作)是胸腔。
为新检测到的实性结节和部分实性结节的固体成分中,体积确定的筛选结果如下:<50毫米3是负的,50-500毫米3是不确定的和>500毫米3为阳性。
对于之前检测到的和非实性结节,计算体积变化百分比:小于25%为阴性,≥25%为VDT评估。以天为单位的VDT按下式计算: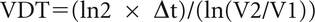
其中V1表示以天为单位的检查之间的第一检查和V2的卷的第二检查并且Δt的时间结节体积[11]。在情况下,软件不能够测量结节体积,人工测量直径用于计算在VDT使用下列公式天: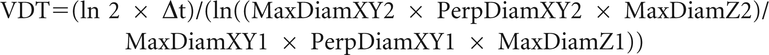
其中MaxDiamXY是在最大直径x/y垂直于MaxDiamXY和MaxDiamZ的最大直径为z设在(11]。
对于有400-600天,结果是不确定的结节1140-1994;为<400天的1140-1994结果为阳性。从第二轮开始,参与者与400-600天VDT结节被邀请了12个月的重复扫描[19]。此外,如果在以前的非固态结节中出现了新的固态成分,筛选结果也是阳性的。所有结节伴脂肪、良性钙化或其他良性异常筛查结果均为阴性[11,19]。
复诊,诊断工作和诊断
积极筛选后,参加者转诊诊断工作通过根据国家和国际准则[全科医生和接受常规治疗4,20-23]。所有的数据前瞻性地收集和组织标本,我们的首席病理学家(E. Thunnissen)重新评估。
定义和统计数据
筛查发现的肺癌是指通过积极筛查启动的诊断性检查诊断出的肺癌。肺癌检出率是筛检出肺癌的数量除以筛检参与者的数量。一个真正的阳性检测结果是一个阳性扫描的参与者谁实际上有肺癌。假阳性的检测结果是阳性的扫描,当肺癌没有被诊断。
连续变量(年龄和包年)的分布的常态是通过研究Q-Q地块进行评估。由于变量不是正态分布,变量被中位数和四分位数间距说明。为了分析在三个筛选轮连续变量之间的差异,使用了采用Kruskal-Wallis H检验。对于在三个回合筛选分析所述名义变量之间的差值(性别和吸烟状况),则似然比为基础的,使用卡方检验。为了计算比例的95%置信区间,基于1000个样本进行自举。对于所有分析,α<0.05被认为是显著和PASW统计,使用SPSS版本20(SPSS公司,Chicago,IL,USA)。
伦理与法律认可
尼尔森试验是经卫生部长荷兰和道德每个参与中心登机。纳尔逊审判被注册在www.trialregister.nl(数量ISRCTN63545820)。所有的参与者都给予了书面的知情同意,并对来自医院图表和国家登记处的个人数据进行了评估。
结果
纳尔逊筛选战略的评估
在7915名参与者随机分配到试验的屏幕臂的7582(95.8%),实际上筛选。在第三轮中的第一轮比赛在第二轮和6922(87.5%),7557(95.5%),7295(92.2%)的参与率保持在三个回合的筛选高。
在3轮筛查中,共进行了24354次CT扫描。21 773(89.4%)的扫描是常规的“圆形扫描”,2581(10.6%)是随访扫描,用于评估不确定大小的结节的VDT。扫描共检出31 683个结节:266个(0.8%)为部分实性结节,298个(0.9%)为非实性结节。
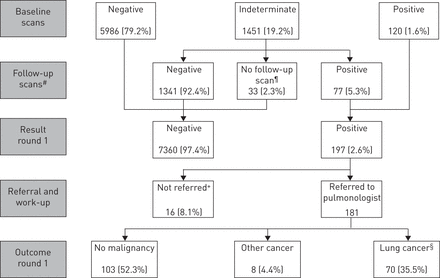
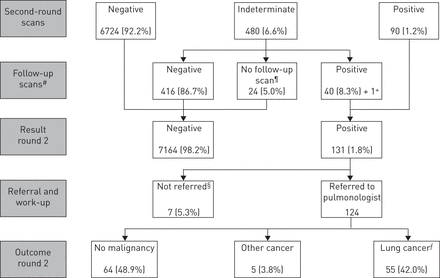
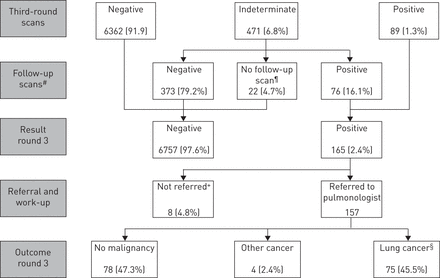
在所有的扫描中,87.2%的扫描结果为阴性(24354次中有21232次)。结果是不确定的10.8%(2629 / 24354)和阳性的2.0%(493/ 24354)的扫描。在第一轮中,不确定和阳性扫描结果所占的比例相对较高。详细的扫描结果的概述,每一轮的筛选提出图1-3。
第一轮筛选的结果(2004年1月至2006年12月):7915名参与者被随机分配到试验的筛选部门,7557名参与者接受了筛选;25名(0.3%)参与者错过了第一轮的筛选,但在第二轮中进行了筛选,333名(4.2%)参与者没有回应筛选邀请。请注意,结果百分比正在使用的阳性结果作为分母的总数。#:平均±后SD99.6±18.3天。在具有不确定结果的受试者8.3%,结节(一个或多个)已经消失。¶:理由是行政差(n = 15),没有示出(N = 13),拒绝(N = 3),并且已经从另一个专家接受治疗(N = 2)。+:原因是肿瘤委员会的决定(n=10),管理错误(n=3),以及已经接受了另一位专家的治疗(n=3)。§: 70例肺癌诊断中,67例(95.7%)经细胞学或组织学证实。其他三例的诊断依据详见网上补充资料。
涉及7295名参加第二轮筛选(2005年1月至2008年9月)的结果。287名参与者并没有进行第二轮扫描(7557名参加第一轮的加25名与会者谁错过了第一轮比赛筛选,再减去7295),因为肺癌(N = 68;诊断为肺癌二级学科确实收到了第二轮扫描因为管理错误的),死亡(N = 27),参与者下降(N = 115),参加者要么无法实现或反复无显示(N = 47),paticipant仍然在诊断工作从圆一个(正= 1),管理错误(N = 1),并且没有筛选在第二循环中执行,但在第三轮筛选。请注意,结果百分比正在使用的阳性结果作为分母的总数。#:平均±后SD76.5±35.4天。在15.5%的不确定结果的受试者中,结节消失了。¶:原因:行政差(n = 12),没有示出(N = 6),已经从另一个专家(N = 5)和死亡(n = 1时)接受治疗。+:一个参与者无缘第二轮扫描(因此,进行仅7294秒轮扫描和只有480扫描结果不确定的),但接收到该患者的后续扫描,而不是以后,它有一个积极的结果。§:原因:管理错误(n=2),已经在接受另一位专家的治疗(n=5)。ƒ: 55例肺癌诊断中,52例(94.5%)经细胞学或组织学证实。其他三例的诊断依据详见网上补充资料。需要注意的是死亡率数据是仅适用于荷兰参加,直到2011年8月14日。
第三轮筛选(2007年1月至2010年10月)的结果,涉及6922名参加者。由于肺癌(57例)、死亡(84例)、参与人数减少(155例)、无法达到或反复无结果(98例)、管理错误(3例)和未知(3例),400名参与者在第三轮中没有接受筛查(第二轮7294名参与者加上在第二轮中有28名参与者因肺癌(57例)、死亡(84例)、参与人数减少(155例)、参与人数无法达到或反复无结果(98例)。请注意,结果百分比正在使用的阳性结果作为分母的总数。#:均数±后随访SD60.3±61.9天。在13.6%的不确定结果的受试者中,结节消失了。¶:原因:管理失误(n=8),未出席(n=6),拒绝(n=3),已接受另一位专家的治疗(n=5)。+:原因:决定肿瘤板(N = 3)从其他专家(N = 4),拒绝(N = 1),并已接受治疗。§:68(90.7%)总分75个肺癌诊断由细胞学或组织学证实。有关的其他七个病例的诊断的基础上详细情况可以在网上补充数据中找到。需要注意的是死亡率数据是仅适用于荷兰参加,直到2011年8月14日。
493个阳性屏幕结果导致肺癌的200名参与者的诊断。这些200名参与者的14(7.0%)被称为一个部分实性结节和八个参与者(4.0%)为一非固体结节。所有正放映的40.6%(200出来的493)是“真阳性”(95%CI 36.1-45.2)。阳性预测值略微圆一个跨越三个回合增加,从35.5%(95%CI 28.4-42.1),以42.0%在第二轮(95%CI 34.4-49.6)至45.5%(95%CI 37.6-53.3)在第三轮。
3轮肺癌累计检出率为200 (2.6%)/ 7582 (95% CI 2.3-3.0)。这一检出率在三轮筛查中相对稳定:第一轮为0.9%(6922的75,95% CI 0.7-1.2%),第二轮为0.8%(7295的55,95% CI 0.6-1.0),第三轮为1.1%(6922的75,95% CI 0.8-1.3)。
在剩下的293例中,493例阳性筛查结果没有导致肺癌的诊断。因此,59.4%(493中的293,95% CI 54.8-63.9)的阳性筛查结果实际上是“假阳性”。总的来说,在纳尔逊试验的三轮扫描中,有1.2%(24 354个中的293个)的扫描结果呈假阳性。
总真阳性与假阳性结果的比值(真阳性/假阳性比值)为0.69。随着时间的推移,真阳性/假阳性比率趋于改善,从第一轮的0.69到第二轮的0.72,再到第三轮的0.83。
为了检测200名参与者的肺癌,7582人接受了三轮筛查。在第一轮筛查中,108名(7557/70)参与者接受了筛查,以发现一个肺癌。在第二轮中,133人(7295/55)和第三轮中,92人(6922/75)接受筛查,以检测1例肺癌。为了检测1例肺癌,38名参与者总共进行了3轮筛查。
假阳性检查
6%(7582人中的458人)的参与者至少有一个阳性筛查结果。31名受试者有2个阳性筛选结果,2名受试者有3个阳性筛选结果。由于有200人被诊断为肺癌,这意味着剩下的258名参与者有一个或多个假阳性筛查结果(244名参与者有一个,12名参与者有两个,2名参与者有三个假阳性结果)。然而,甚至有15名被诊断为肺癌的参与者在前一轮筛查中也出现了假阳性。因此,所有参与者中有3.6%(7582人中有273人)的筛查结果为假阳性。
在273名筛查结果为一种或多种假阳性的受试者中,有67人(24.5%)在诊断性检查中接受了侵入性检查。61例(91.0%)为手术(3例纵隔镜检查,1例胸骨切开术,9例胸腔镜检查,48例开胸),其余6例为经胸活检(更多详情见网上补充资料)。因此,0.9%(7582人中有67人)接受了“不必要的”侵入性诊断。
5.5年期风险计算
在在线补充数据中,我们提供了后续筛查结果和肺癌诊断的概述,以可视化5.5年风险计算的纵向特征。70.4%的筛查参与者(7582人中有5340人)的筛查结果完全为阴性。
带有负第一次筛选的个人有86.5%的概率5.5年收到全是负面的筛查结果。此外,他们在下面的5.5年的假阳性结果的屏幕的风险为1.3%(80出5986人参加)以及其5.5年的肺癌的风险仅为1.0%(60出5986人参加)。
第一次筛查结果不确定的参与者在第一次筛查后的5.5年里有72.1%的可能性得到完全阴性的筛查结果。他们在第一轮扫描中出现假阳性的风险是4.3%(1451人中有62人)。在第二轮或第三轮中,该亚组出现一次或多次假阳性的风险为4.8%(1451人中有70人)。总之,在不确定基线扫描结果后,5.5年内一次或多次扫描结果假阳性的风险为8.8%(1451人中有128人)。不确定基线扫描后,第一轮筛查发现肺癌的风险为1.0%(1451人中有15人),第二轮和第三轮筛查发现肺癌的风险为4.6%(1451人中有67人)。因此,不确定基线扫描结果后的5.5年肺癌风险为5.7%(1451人中有82人)。
以积极的第一屏结果的参与者有30.0%(36满分120)的概率有以下5.5年唯一的负面筛查结果。他们的假阳性筛选的风险为54.2%(65出来的120),在第一轮和4.2%(5出来的120)在第二或第三轮。此外,其风险被诊断与筛查发现的肺癌中5.5年为48.3%(58满分120)。这是直接在轮两个和三个圆一个和2.5%(四分之三的120)45.8%(55出的120)。这三个个人与轮两个或三个一肺癌诊断是,在回顾,对于相同的可疑结节称为两次。
风险计算表明,基线扫描分歧的结果,在三个亚组与肺癌的不同风险筛查人群。筛选的参与者和三个亚组的特性都表1。当将参与者与阴性、不确定和阳性基线扫描结果进行比较时,观察到年龄和包装年数有统计学意义的增加。然而,女性和现在吸烟者的比例没有显著差异(表1)。
讨论
在本研究中,我们评估了纳尔逊筛查策略在前三轮筛查中的表现,并评估了假阳性筛查和筛查发现肺癌的5.5年风险。
如果我们比较纳尔逊筛选策略的表现与其他LDCT筛选试验,我们发现显着差异。在我们的试验中,阳性扫描的百分比(2.0%)与丹麦的试验相同[10,13],但远低于NLST (24.2%) [五]。此外,在我们的试验中,一次或多次扫描呈阳性的参与者的百分比为6.0%,与NLST的39.1%相比较低(DLCST的百分比未发表)[五]。
尽管较低的百分比积极的场次,我们的策略检测三个筛选回合200名肺癌。其结果是,累计肺癌检出率(2.6%)是一个小高于在NLST(649(2.4%)进行的26 309),但比在DLCST(69(3.4%)总分2047)降低[五,10]。后者可能是由于已在DLCST已经完成了两个额外的筛选回合。
NELSON试验阳性筛查结果的预测值(40.6%)高于DLCST(34.8%)和NLST (3.6%) [五,10,13]。因此,NELSON试验中假阳性结果的百分比为59.4%,DLCST为65.2%,NLST为96.4%。所有扫描中假阳性的比例在NELSON试验中为1.2%,在DLCST中为1.3%,在NLST中为23.3% [五,10,13]。
在NELSON试验中,我们观察到,真阳性和假阳性结果之间的比率在所述轮(0.69,在轮分别具有一个,两个和三个,0.72和0.83)的改善。这可能是在后几轮的可能性比较当前与以前的图像和1140-1994计算的结果。在NLST,真阳性/假阳性比率在圆一个,0.025在第二轮和第三轮0.055 0.039分别(在DLCST数字没有公开)[五]。在第三轮的改善可能是因为只有在第三轮稳定结节≥4mm直径不归为阳性。
最后,在NELSON试验中,每轮筛查检测肺癌所需的人数为92-133人,略低于其他试验(NLST为97-147人,DLCST为116-180人)[五,10]。
在三个回合的筛选,所有参与者的3.6%有假阳性筛查结果,这导致侵入性诊断过程中所有参与者的0.9%。虽然我们深信,需要减少这些数字,我们认识到,这些“不必要的”侵入性操作是无法消除的,因为它有时是从其他恶性肿瘤或良性疾病区分肺癌的唯一途径。
在这项研究的第二部分中,我们发现,参与者负,不确定或积极的基线扫描了积极的筛查结果和肺癌非常明显的风险。因此,假阳性筛查结果,在未来5.5年的风险分别为1.3%,8.8%和54.2%,与阴性,不确定或正基线扫描的个人。此外,5.5年的筛查检测肺癌的风险仅为1.0%,为负的基线扫描结果的个人,5.7%用于与不确定的基线结果科目,并为那些以积极的基线48.3%。换句话说,第一筛选后,个体的肺癌的风险已经降低或者由62%或增加219%或1858%。
分析显示,与阴性、不确定和阳性基线扫描相比,参与者的年龄和包年数显著增加,这些都是众所周知的肺癌危险因素[24]。
提出的结果可以帮助临床医生在指导正在考虑或已经进行LDCT肺癌筛查的高危受试者时提供帮助。这项研究为使咨询个性化创造了机会,并使处于危险中的个人能够做出明智的选择。此外,这是首次量化筛查的潜在益处(早期检测)和潜在危害(假阳性筛查结果)的研究。
该试验的主要优势在于其设计(大型随机对照试验)、以人群为基础的招募和前瞻性数据收集[14,25]。目前研究的局限性在于缺乏关于假阴性筛查、试验的对照和肺癌死亡率的数据。由于所需数据尚未提供,故未能进行这些分析[14]。
未来的研究应集中于确认LDCT筛查降低肺癌死亡率的有效性。纳尔逊试验的肺癌死亡率计划分析在这一部分将是至关重要的,因为我们的试验是唯一的其他试验(除了NLST)是充分的动力。此外,应努力通过优化结节体积和VDT的截止标准来减少假阳性筛选结果。
总之,在这项研究中,我们评估了NELSON筛选策略的前三筛选回合的表现。我们证明了我们的战略产生阳性和假阳性扫描与合理的阳性预测值低百分比。此外,我们使用了肺癌筛查提供的肺癌和假阳性放映,这有助于临床医生在辅导谁正在考虑或已经经历LDCT筛查肺癌的个体的5.5年的风险概述我们的经验。
致谢
我们感谢我们的秘书M. Quak、我们的数据经理R.M. Vernhout、我们的系统控制器R. Faber和F.J.P. Santegoets(都在荷兰鹿特丹的伊拉斯谟医学中心)对数据库的贡献和维护。
脚注
有关编辑意见,请参阅1459页。
这篇文章有提供补充材料www.www.qdcxjkg.com
临床试验:纳尔逊审判登记处www.trialregister.nl(标识号ISRCTN63545820(。
支持声明:纳尔逊的审判是由:ZORG Onderzoek荷兰,Medische Wetenschappen(ZonMw)(资助编号120610015)、“KWF Kankerbestrijding”(资助编号EMCR 2007-3857)及“Stichting Centraal Fonds保留了van Voormalig Vrijwillige Ziekenfondsverzekeringen”(RvvZ)。罗氏诊断的蛋白质组学研究的性能提供了资助。德国西门子公司提供了四个数字工作站和LungCARE肺结节volumentric测量的性能。
利益冲突:未申报。
- 收到了2012年12月6日。
- 公认2013年6月14日。
- ©2013人队