摘要GydF4y2Ba
脂素型前列腺素D合酶(L-PGDS),其负责前列腺素D的生物合成GydF4y2Ba2GydF4y2Ba据报道,该疾病与心血管疾病和睡眠调节密切相关。本研究旨在验证L-PGDS水平是鉴别阻塞性睡眠呼吸暂停患者的有用指标这一假说。GydF4y2Ba
在这项前瞻性研究中注册了64项受试者。在早晨测量L-PGDS的尿浓度。每6例患者中的25例每4小时进行测量。通过反应性高血肿周围动脉调调指数评估内皮功能。GydF4y2Ba
L-PGDS浓度的昼夜变异具有显着的时间依赖性波动(P = 0.0002)。L-PGDS在具有严重阻塞性睡眠呼吸暂停的受试者中较高(每毫克/毫克肌酐,N = 23)的受试者比对照受试者(262.1ng /毫克肌酸酐,n = 16; p = 0.004)和其中适度阻塞性睡眠呼吸暂停(371.7 ng / mg肌酸酐,n = 25; p = 0.0008)。在连续正气道压力处理后,严重阻塞性睡眠呼吸暂停受试者(n = 12)的L-PGDS浓度显着降低(p = 0.02),对照受试者中存在的水平,而内皮功能没有显着变化。早上的尿液L-PGDS浓度与呼吸暂停/低吞噬症指数具有显着的相关性(R.GydF4y2Ba2GydF4y2Ba= 13.9%)和血清高密度脂蛋白胆固醇(RGydF4y2Ba2GydF4y2Ba= 6.2%),但没有睡意。GydF4y2Ba
尿液L-PGD可能是一个适度有用的标记,以鉴定严重阻塞性睡眠呼吸暂停的患者。GydF4y2Ba
摘要GydF4y2Ba
尿脂素型前列腺素D合酶可能是中等有用的标记,以鉴定严重OSA的患者GydF4y2Bahttp:///wly/pbuac.GydF4y2Ba
介绍GydF4y2Ba
阻塞性睡眠呼吸暂停(OSA)是近50年来发现的最重要的疾病之一,也是全世界发病率和死亡率的主要原因[GydF4y2Ba1GydF4y2Ba].GydF4y2Ba
大多数应治疗的OSA患者是未结可诊的。一个原因是难以执行OSA的诊断方法,例如多重创新(PSG)。因此,对于OSA合理的生物标志物将是非常有帮助的,特别是在鉴定具有程度的患者的患者,这些患者将使它们面临心血管疾病(CVD)的风险。GydF4y2Ba
前列腺素DGydF4y2Ba2GydF4y2Ba通过PGD合成酶对环加氧基酶(COX)产物PGH的作用形成GydF4y2Ba2GydF4y2Ba.PGD.GydF4y2Ba2GydF4y2Ba广泛分布于大鼠脑和人脑[GydF4y2Ba2GydF4y2Ba].在外周组织中,PGDGydF4y2Ba2GydF4y2Ba执行各种功能,包括血管扩张,抑制血小板聚集,血糖生成,血管收缩,过敏反应调解和眼压还原[GydF4y2Ba3.GydF4y2Ba-GydF4y2Ba8.GydF4y2Ba].在大脑中,PGDGydF4y2Ba2GydF4y2Ba已被证明有助于睡眠诱导,体温调节,嗅觉功能,激素释放,伤害和神经调节[GydF4y2Ba9.GydF4y2Ba-GydF4y2Ba12.GydF4y2Ba].因此,因为PGDGydF4y2Ba2GydF4y2Ba对血小板聚集,血管舒张和血管收缩具有显着影响,它已被认为是PGDGydF4y2Ba2GydF4y2Ba与CVD的发生有关虽然前列腺素,包括PGDGydF4y2Ba2GydF4y2Ba,在合成后立即从细胞中释放出来,人们认为前列腺素只在其生产地点附近局部起作用,因为它们在化学或代谢上不稳定[GydF4y2Ba13.GydF4y2Ba].GydF4y2Ba
其中一种酶征作为PGD合成酶,其催化PGH的异构化GydF4y2Ba2GydF4y2Ba到pgd.GydF4y2Ba2GydF4y2Ba,脂质素型前列腺素D合酶(L-PGDS)[GydF4y2Ba14.GydF4y2Ba],并负责PGD的生物合成GydF4y2Ba2GydF4y2Ba在大脑和心脏(心血管系统)。L-PGDS是一种具有酶活性和配体结合特性的独特蛋白质。L-PGDS与各种亲脂性化合物,如类维生素a、胆红素、胆绿素、神经节苷和淀粉样-β肽具有高亲和力,作为这些化合物的胞外转运体,并作为内源性淀粉样-β伴蛋白防止淀粉样沉积GydF4y2Ba在活的有机体内GydF4y2Ba[GydF4y2Ba15.GydF4y2Ba].据报道,L-PGDS在犬体内的半衰期为0.77 h [GydF4y2Ba16.GydF4y2Ba].GydF4y2Ba
确认L-PGDS分泌到血液和尿液中[GydF4y2Ba14.GydF4y2Ba],我们已经建立了一种由ELISA系统测量其尿液,血清或血浆水平的系统[GydF4y2Ba14.GydF4y2Ba那GydF4y2Ba17.GydF4y2Ba-GydF4y2Ba19.GydF4y2Ba].L-PGDS是一种非常稳定的酶,并且对热处理高度抵抗[GydF4y2Ba14.GydF4y2Ba]和蛋白酶消化[GydF4y2Ba20.GydF4y2Ba],而PGDGydF4y2Ba2GydF4y2Ba是不稳定物质,如前所述[GydF4y2Ba13.GydF4y2Ba].L-PGDS在PGD处本地化GydF4y2Ba2GydF4y2Ba会产生它的效果,即在中枢神经系统,男性生殖器官和人类心中。在人体心脏中,L-PGDS在心肌和心房内膜细胞中局部化,在动脉粥样硬化的平滑肌细胞中,以及严重狭窄冠状动脉的动脉粥样硬化斑块。此外,L-PGDS的化学性质与血清白蛋白的化学性质类似;然而,其分子量远小于血清白蛋白(26 000GydF4y2Ba与GydF4y2Ba66 000 Da)。因此,L-PGDS比血清白蛋白更容易通过肾小球毛细血管壁。事实上,据报道,在2型糖尿病(DM)患者和明显无明显蛋白尿的高血压患者中,尿L-PGDS排泄在微量白蛋白尿阶段增加[GydF4y2Ba21.GydF4y2Ba那GydF4y2Ba22.GydF4y2Ba].尽管不能确定L-PGDS的酶活性,但是当冠心病,高血压或2 dm的条件恶化时,血清或尿液L-PGDS的量增加[GydF4y2Ba21.GydF4y2Ba-GydF4y2Ba23.GydF4y2Ba].GydF4y2Ba
由于OSA诱导多器官损伤和疾病,如高血压,DM,肾功能不全,冠状动脉疾病和脑心血管疾病,OSA中OSA的严重程度与来自这些条件的发病率和死亡率有重大关联[GydF4y2Ba24.GydF4y2Ba].此外,白天嗜睡的OSA患者血清L-PGDS水平略有升高[GydF4y2Ba25GydF4y2Ba].因此,我们假设L-PGDS可以作为OSA的生物标志物,因为它与睡眠和心血管疾病密切相关。考虑到这一假设,我们测试了血浆或尿液L-PGDS是否可以作为OSA强有力的生物标志物。GydF4y2Ba
方法GydF4y2Ba
研究对象GydF4y2Ba
本前瞻性研究连续入组64例临床稳定(年龄>20岁)疑似阻塞性睡眠呼吸暂停的成人。本研究登记于GydF4y2Bawww.clinicaltrials.gov.GydF4y2Ba使用标识符号码GydF4y2BaNCT01096433GydF4y2Ba.GydF4y2Ba
主要排除标准是CVD,DM的历史,DM用低血糖药物或胰岛素,使用糖皮质激素或非甾体抗炎药,以及当前吸烟者。本研究经京都大学伦理委员会(日本京都)批准。所有患者均提供书面知情同意参加。详细介绍了其他排除标准在线补充材料。GydF4y2Ba
研究设计GydF4y2Ba
在基线时,记录受试者的病史并进行体检。在病史中,高血压定义为收缩压≥140mmHg或舒张压≥90mmHg,或使用抗高血压药物。血脂血症定义为血清低密度脂蛋白胆固醇≥140mg·dlGydF4y2Ba-1GydF4y2Ba或高密度脂蛋白胆固醇(HDL-C) <40 mg·dLGydF4y2Ba-1GydF4y2Ba,甘油三酯≥150 mg·dLGydF4y2Ba-1GydF4y2Ba[GydF4y2Ba26GydF4y2Ba或者或使用抗癫痫药物。GydF4y2Ba
所有患者都接受了夜间多导睡眠监测(PSG)。患者睡前22:00 h采集尿样,06:00 h采集夜间多导睡眠(PSG)后清晨第一次排尿,12h夜间禁食和多导睡眠(PSG)后06:00 - 7:00采集外周静静脉血样。反应性充血外周动脉张力(RH-PAT)测定清晨内皮功能障碍[GydF4y2Ba27GydF4y2Ba]测量。在过夜PSG之后,每次1分钟的五次血压测量,患者在仰卧位休息至少5分钟后拍摄。计算后两种读数的平均值。GydF4y2Ba
持续气道正压通气(CPAP)治疗2天后,在PSG期间和术后同时采集尿液和血样。在所有患者中,通过整夜的滴定,确定足够的CPAP压力克服了阻塞和所有的血流限制。GydF4y2Ba
在PSG日期间,我们调查了在除午夜(14:00,18:00,06,06,06年)中随机从所有64个受试者随机选择的尿液L-PGDS浓度的昼夜急性变化。00和10:00 h)。尿液采样在午夜没有进行,以免干扰生理睡眠。GydF4y2Ba
多导睡眠描记术GydF4y2Ba
PSG根据美国睡眠医学手册(在线补充材料)的建议进行。呼吸暂停/低尿症症指数(AHI)值被表达为呼吸暂停和呼吸暂停和过嗜睡症的发作的数量在总睡眠时间上。OSA严重性由AHI定义如下:控制(AHI <15事件·H.GydF4y2Ba-1GydF4y2Ba),中等OSA(15≤AHI<30个事件·H.GydF4y2Ba-1GydF4y2Ba)和重度OSA (AHI≥30事件·hGydF4y2Ba-1GydF4y2Ba)。GydF4y2Ba
血浆和尿液L-PGDS浓度的测量GydF4y2Ba
在本研究中,血浆样品立即以1470×离心GydF4y2BaGGydF4y2Ba如前所述,在4°C下放置15分钟,并将尿液样本合并(未离心)[GydF4y2Ba15.GydF4y2Ba那GydF4y2Ba17.GydF4y2Ba-GydF4y2Ba19.GydF4y2Ba].将分离的样品储存在-80℃直至测定。使用两种单克隆抗体,MAB-7F5和MAB-1B7,通过ELISA测量尿液或血浆L-PGDS的浓度,如前所述(在线补充材料)[GydF4y2Ba15.GydF4y2Ba那GydF4y2Ba17.GydF4y2Ba-GydF4y2Ba19.GydF4y2Ba].GydF4y2Ba
通过该ELISA系统,已经证明尿液样品变异的内部和介或间隙的变异系数分别为3.2%至5.8%,分别为7.6%至8.3%。血清样品变异的内部和间隔和茚流量分别为3.6%和5.8%。ELISA通过各种泌尿成分没有显着干扰[GydF4y2Ba18.GydF4y2Ba].此外,研究显示,个体受试者的血清和血浆L-PGDS值几乎相同[GydF4y2Ba15.GydF4y2Ba].所有样品一式两份测量,并将结果进行了平均值。GydF4y2Ba
其他参数GydF4y2Ba
在PSG的一天早上在早晨捕获静脉血样,并检查葡萄糖和脂质代谢和C反应蛋白的标志物。同时难以测量尿CateCholamine和L-PGDS水平,我们测量了血浆儿茶酚胺水平。GydF4y2Ba
RH-PAT的测量GydF4y2Ba
RH-PAT是一种用于测量内皮功能的新建立的方法[GydF4y2Ba27GydF4y2Ba].RH-PAT检测的内皮功能障碍在OSA患者中已有报道[GydF4y2Ba28GydF4y2Ba].使用手指容积描记仪(Itamar Medical Ltd., Caesarea, Israel)评估清晨内皮功能,该设备允许分离检测脉搏动脉容积变化[GydF4y2Ba27GydF4y2Ba)在夜间多导睡眠监测和2天CPAP后进行测量。GydF4y2Ba
统计分析GydF4y2Ba
数据采用JMP 9.0 (SAS Institute, Inc., Cary, NC, USA)分析。连续变量用平均值±表示GydF4y2BaseGydF4y2Ba或中位值和范围,因为每个组的样本量小。Kruskal-Wallis试验评估患者特征,PSG数据,生物标志物(血液和尿液)和OSA严重程度之间的关联。当观察到显着差异时,我们使用了Bonferroni校正的T检验来识别差异显着的位置。通过使用接收器操作特性曲线分析,评估L-PGDS的截止值的灵敏度和特异性,以预测严重OSA,估计曲线下的区域(AUC)。通过Pearson的相关系数试验分析了L-PGDS浓度(尿液和血浆),RH-PAT指数和其他参数之间的关系。进行多元回归分析,以调整混血剂,如年龄,性别,体重指数(BMI),以及早上收缩和舒张血压。接下来,进行多元回归分析,其中进入模型所需的p值<0.10,以识别最佳预测早晨尿l-pgds的那些变量。GydF4y2Ba
为探讨CPAP前后2天L-PGDS浓度、RH-PAT指数等参数的变化,采用配对t检验对两个时间点的数据进行比较。采用重复测量的多重方差分析(Multiple ANOVA)分析24小时内尿L-PGDS浓度。在所有分析中,p值<0.05被认为具有统计学意义。GydF4y2Ba
结果GydF4y2Ba
研究对象的临床特征,根据OSA严重程度确定的L-PGDS浓度和RH-PAT指数GydF4y2Ba
患者特征,PSG数据和实验室数据显示在GydF4y2Ba表1GydF4y2Ba.早尿L-PGDS浓度(p = 0.0009)中的群体之间存在显着差异,但不在夜尿L-PGDS浓度(P = 0.19)和血浆L-PGDS水平(P = 0.09)(GydF4y2Ba表1GydF4y2Ba和GydF4y2Ba图1一个GydF4y2Ba)。在调整年龄和BMI后,严重OSA的受试者比对照对象(P = 0.007)和中等OSA的受试者具有显着提高的尿液L-PGDS值(P = 0.002)。RH-PAT指数中的群体之间存在显着差异(GydF4y2Ba图1 bGydF4y2Ba)。GydF4y2Ba
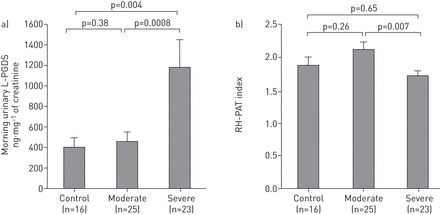
a)对照组与中度、重度阻塞性睡眠呼吸暂停患者晨尿脂蛋白胆固醇型前列腺素D合酶(L-PGDS)浓度及反应性充血外周动脉张力(RH-PAT)指数比较。数据以平均值±表示GydF4y2BaseGydF4y2Ba.GydF4y2Ba
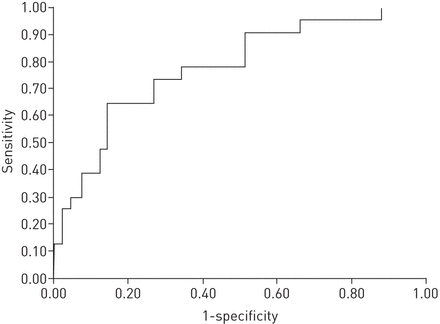
预测严重OSA且假阴性和假阳性误差最小的临界值为621.8 ng·mgGydF4y2Ba-1GydF4y2Ba肌酐(敏感性65.2%,特异性85.4%)。该截断值预测重度OSA的准确性中等(AUC 0.78) (GydF4y2Ba如图。2GydF4y2Ba)。GydF4y2Ba
受试者工作特征曲线分析评估清晨尿脂蛋白型前列腺素D合酶浓度检测重度阻塞性睡眠呼吸暂停的诊断有效性。GydF4y2Ba
尿L-PGDS浓度、RH-PAT指数与临床指标的关系GydF4y2Ba
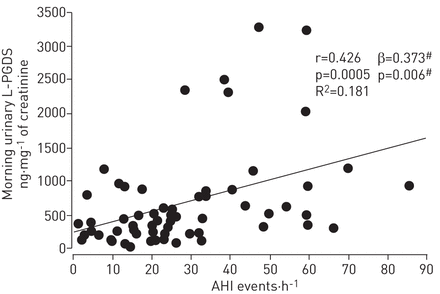
早晨的尿液L-PGDS浓度与包括AHI(包括AHI)的几个参数正相关(GydF4y2Ba表2GydF4y2Ba和GydF4y2Ba如图。3.GydF4y2Ba)。调整年龄、性别、BMI和早晨收缩压、舒张压后,晨尿L-PGDS浓度与AHI呈正相关(GydF4y2Ba如图。3.GydF4y2Ba)。早晚尿液L-PGDS浓度之间存在强烈呈正相关(P <0.0001)。早上尿路L-PGDS(GydF4y2Ba表2GydF4y2Ba)。GydF4y2Ba
呼吸暂停/低呼吸指数(AHI)与晨尿脂蛋白型前列腺素D合酶(L-PGDS)浓度的关系。GydF4y2Ba#GydF4y2Ba:调整年龄、性别、体重指数、晨间收缩压和晨间舒张压后的数值。GydF4y2Ba
调整年龄、性别、BMI、晨间收缩压和晨间舒张压后,晨尿L-PGDS浓度仍与AHI呈正相关(β系数= 0.373;p = 0.006), 3%氧饱和度指数(ODI) (β = 0.322;P = 0.02)、唤醒指数(β = 0.370;P = 0.007)和血浆去甲肾上腺素(β = 0.258;p = 0.04)。RH-PAT指数与AHI呈负相关(β = -0.305;P = 0.04)和唤醒指数(β = -0.359;P = 0.01)。GydF4y2Ba
血浆L-PGDS浓度与临床指标之间的关系GydF4y2Ba
血浆L-PGDS水平与几个参数呈正相关(GydF4y2Ba表2GydF4y2Ba)。血浆L-PGDS与晨尿L-PGDS呈正相关(p = 0.07)。校正年龄、性别、BMI、晨间收缩压和晨间舒张压后,血浆L-PGDS水平仅与血清肌酐水平呈正相关(β = 0.361;p = 0.03)。GydF4y2Ba
晨尿L-PGDS浓度的临床决定因素GydF4y2Ba
表3GydF4y2Ba显示了多重回归分析的结果,以确定这些变量(早晨收缩压和舒张压、觉醒指数、AHI、3% ODI、血清HDL-C、血浆肾上腺素、血浆去甲肾上腺素和血浆L-PGDS)可以预测早晨尿L-PGDS浓度。然后,选择一个具有很强共线性的变量(r>0.70),如觉醒指数、AHI和3% ODI。GydF4y2Ba
在这三种模型中,早晨的尿液L-PGDS与AHI或3%ODI或唤醒指数和血清HDL-C具有显着和独立的相关性(GydF4y2Ba表3GydF4y2Ba)。GydF4y2Ba
CPAP治疗对尿L-PGDS浓度的影响GydF4y2Ba
在日本,AHI≥20的患者可以在医疗保险系统下使用CPAP。在这项研究中,我们调查了20名允许的患者(GydF4y2Ba表4GydF4y2Ba)。20例患者中有12例患有严重的OSA。GydF4y2Ba
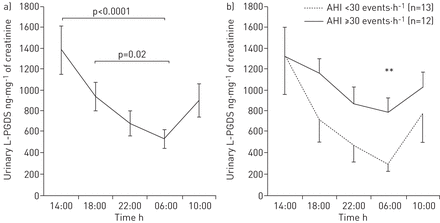
CPAP治疗2天后,晨尿L-PGDS浓度较基线值明显降低(GydF4y2Ba图4GydF4y2Ba)。相反,血浆L-PGDS水平,RH-PAT指数(GydF4y2Ba图4 bGydF4y2Ba)其他生物标志物没有显着改变(GydF4y2Ba表4GydF4y2Ba)。在12例严重的OSA患者中,与基线值相比,早晨的尿液L-PGDS浓度显着降低(基线591.2GydF4y2Ba与GydF4y2Ba317.8 ng·毫克GydF4y2Ba-1GydF4y2BaCPAP 2天后的肌酐;p = 0.02)。那些降低的L-PGDS浓度达到了对照对象中存在的水平(p = 0.65)。GydF4y2Ba
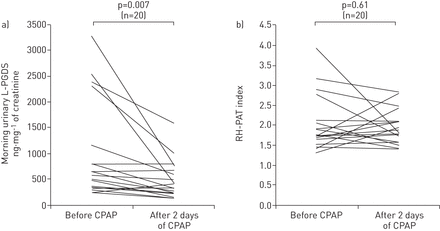
A)早晨尿脂素型前列腺素D合酶(L-PGDS)浓度和B)在连续正气道压力(CPAP)的2天后和2天后的反应性高血肿周围动脉舌(RH-PAT)指数。提供各个数据。GydF4y2Ba
尿液L-PGDS浓度的昼夜昼夜变异GydF4y2Ba
尿液L-PGDS浓度的昼夜含量显示在GydF4y2Ba图5一个GydF4y2Ba.在25例,多个方差分析重复测量显示一个重要时间波动(p = 0.0002),水平最高的14时许在h 06:00时h和最低水平。与06:00时h值相比,尿L-PGDS浓度显著增加在h (p < 0.0001)和夏令时间18:00 h (p = 0.02)。AHI与各时间点尿L-PGDS浓度之间的关系,06:00 h值与AHI仅呈显著正相关(r = 0.566;p = 0.004)。AHI≥30的患者,与AHI <30的患者相比,06:00 h尿L-PGDS值显著升高(AHI <30 (n = 13) 227 ng·mgGydF4y2Ba-1GydF4y2Ba肌酐GydF4y2Ba与GydF4y2BaAHI≥30 (n = 12) 780.3 ng·mgGydF4y2Ba-1GydF4y2Ba肌酐;P = 0.003) (GydF4y2Ba图5 bGydF4y2Ba)。GydF4y2Ba
a) 25例研究患者一天内(午夜除外)4小时间隔的尿脂蛋白型前列腺素D合酶(L-PGDS)浓度。b)比较呼吸暂停/低呼吸暂停指数(AHI)≥30事件·h患者尿L-PGDS的昼夜变化GydF4y2Ba-1GydF4y2Ba(n = 12)和AHI <30的患者·hGydF4y2Ba-1GydF4y2Ba(n = 13)。数据以平均值±表示GydF4y2BaseGydF4y2Ba.**: AHI≥30事件之间p<0.01·hGydF4y2Ba-1GydF4y2BaAHI <30事件·hGydF4y2Ba-1GydF4y2Ba.GydF4y2Ba
讨论GydF4y2Ba
本研究的主要发现是晨尿L-PGDS浓度与OSA的严重程度呈正相关,如AHI、3% ODI和经多种混杂因素调整后的唤醒指数。与对照组和中度OSA患者相比,重度OSA患者尿L-PGDS显著升高。L-PGDS决定因素的多变量模型显示HDL-C和AHI、3% ODI或唤醒指数与晨尿L-PGDS显著且独立相关(GydF4y2Ba表3GydF4y2Ba)。然而,它的兴趣是,在非中度和严重的OSA患者中,14:00 H的尿液L-PGDS含量相同。我们的研究结果还表明,早晨的尿液L-PGDS浓度降低到仅在2天的CPAP处理后控制值,尽管RH-Pat没有改变。这些结果表明尿液L-PGDS浓度可能是中等有用的标记,以鉴定严重OSA的患者。GydF4y2Ba
本研究中,重度OSA患者尿L-PGDS值升高,RH-PAT指数显示内皮功能下降,而尿L-PGDS与RH-PAT指数之间的关系不显著。因此,内皮功能和L-PGDS联合检测可能是发现和管理严重OSA患者的有用工具。GydF4y2Ba
前列腺素系统,包括PGDGydF4y2Ba2GydF4y2Ba,在维持健康和预防疾病方面非常重要,但它们在化学或代谢上都不稳定。因此,L-PGDS等替代品被用作识别前列腺素系统的功能和作用的参数。既往研究表明,心血管、神经系统和肾脏疾病患者血清、脑脊液或尿液中L-PGDS水平升高[GydF4y2Ba21.GydF4y2Ba那GydF4y2Ba23.GydF4y2Ba那GydF4y2Ba29GydF4y2Ba那GydF4y2Ba30.GydF4y2Ba].L-PGDS浓度的升高发生在CVD的早期阶段,并且显示血清或尿液L-PGDS的浓度,当冠心病或2型DM诸如患者的疾病恶化时增加[GydF4y2Ba21.GydF4y2Ba-GydF4y2Ba23.GydF4y2Ba]但是L-PGDS的活性尚不熟知。OSA诱导多器官损伤,如过高肿大和CVD。因此,假设L-PGD可以具有与OSA的病理生理学和严重程度具有重要关联。此外,尿生物标志物是有吸引力的,因为尿液很容易获得,并且尿液测试的结果易于遵循。虽然我们的目前的数据可能是不可能的,因为样本量小,但从该研究中获得的信息似乎是感兴趣的,并且主题认证进一步研究。GydF4y2Ba
据说血清L-PGDS水平随着年龄的增长而增加,而且男性高于女性[GydF4y2Ba19.GydF4y2Ba],而尿液L-PGDS在男性中也高于女性,且与女性受试者的年龄相关性较弱[GydF4y2Ba22.GydF4y2Ba].在那项研究中[GydF4y2Ba22.GydF4y2Ba],对照组受试者略年轻,但不具有显著性,而中度和重度OSA组与本研究的受试者年龄基本相同(GydF4y2Ba表1GydF4y2Ba)。此外,调整BMI、年龄和性别后,晨尿L-PGDS值仍与OSA严重程度相关。因此,BMI、性别和年龄不能被认为对我们的结果有显著影响。虽然L-PGDS浓度在原发性高血压中被证明是升高的[GydF4y2Ba21.GydF4y2Ba],调整血压后晨尿L-PGDS值仍与OSA严重程度相关。重度OSA患者的BMI略高于其他组,但无显著性差异。据报道BMI [GydF4y2Ba21.GydF4y2Ba]与血液或泌尿L-PGDS的升高无关。除了在对BMI调整后的早晨尿液L-PGDS水平显着提高的事实外,CPAP 2天后早上尿液L-PGDS浓度也显着降低,这是对OSA的特定治疗,尽管其他因素保持不变.此外,从昼夜节约测量的观点来看,严重OSA的患者患者早晨尿液L-PGDS水平比其他对象更高,而14:00 H的值相同。这些发现表明L-PGDS独立地与OSA有关,与严重OSA特别相关。GydF4y2Ba
考虑了OSA升高的L-PGDS浓度的几种原因,特别是在严重的OSA中。首先,间歇性缺氧诱导COX2表达和活性,这反过来加速蛛网酸代谢到PGHGydF4y2Ba2GydF4y2Ba和铂族元素GydF4y2Ba2GydF4y2Ba[GydF4y2Ba31GydF4y2Ba那GydF4y2Ba32GydF4y2Ba].HGydF4y2Ba一个GydF4y2Baet al。GydF4y2Ba[GydF4y2Ba33GydF4y2Ba]的研究发现,C57BL/6小鼠在缺氧(10%氧)14天后,心脏L-PGDS mRNA和蛋白的表达水平明显高于正常缺氧小鼠。OSA的特点是反复出现氧饱和度降低;然而,OSA还存在持续的低氧血症,表现为脉搏血氧仪测量的动脉血氧饱和度<90%(占总睡眠时间的%)。因此,持续性和间歇性低氧血症都可能增加尿L-PGDS。其次,缺氧引起肺血管收缩,增加肺动脉压力[GydF4y2Ba34GydF4y2Ba].据报道,流体剪切应力增加了血管内皮细胞中L-PGDS的表达[GydF4y2Ba35GydF4y2Ba那GydF4y2Ba36GydF4y2Ba尿PGDGydF4y2Ba2GydF4y2Ba初级肺动脉高压升高的代谢物增加[GydF4y2Ba37GydF4y2Ba].S.GydF4y2BaemenzaGydF4y2Ba[GydF4y2Ba38GydF4y2Ba]报道间歇性低氧血症导致全身性高血压,持续低氧血症导致肺动脉高压。OSA引起的全身性和肺动脉性高血压均可能增加L-PGDS值[GydF4y2Ba21.GydF4y2Ba那GydF4y2Ba37GydF4y2Ba].GydF4y2Ba
已经表明,睡眠破碎和令人睡眠呼吸暂停引起的唤醒诱导了同情激活的升高[GydF4y2Ba39GydF4y2Ba].如果OSA的严重程度可能与尿或血浆L-PGDS浓度有关,我们认为确定交感神经激活与尿或血浆L-PGDS之间是否存在显著的关系很重要。因此,我们想测量尿液儿茶酚胺浓度作为交感神经活动的指标。然而,很难获得L-PGDS和儿茶酚胺同时测量的尿液。因此,尽管我们知道血浆儿茶酚胺水平是不稳定的,容易变化的,其有用性很难理解,我们还是测量了血浆儿茶酚胺水平。在本研究中,尿L-PGDS浓度也与血浆肾上腺素和去甲肾上腺素相关。因此,OSA患者交感神经过度活跃[GydF4y2Ba40GydF4y2Ba那GydF4y2Ba41GydF4y2Ba也可能导致尿L-PGDS的增加。尿中儿茶酚胺与L-PGDS的关系有待进一步研究。我们还发现HDL-C是晨尿L-PGDS的一个重要决定因素。mGydF4y2BaiwaGydF4y2Baet al。GydF4y2Ba[GydF4y2Ba42GydF4y2Ba]报道L-PGDS在脂质转运中起作用。因此HDL-C可能与唤醒指数或AHI一起是决定尿L-PGDS水平的重要因素。GydF4y2Ba
本研究是第一个展示OSA中泌尿L-PGDS浓度的昼夜含量。严重和非中等OSA中的尿L-PGDS值最高,在14:00 H中的相同水平,两组在06:00 H中的最低值。然而,只有06:00 h尿的L-PGDS值随着AHI显着相关,与AHI <30个事件的受试者相比,具有严重OSA的人显着更高GydF4y2Ba-1GydF4y2Ba.在本研究中,我们发现晨尿L-PGDS浓度与AHI、3% ODI和唤醒指数呈正相关。通过L-PGDS的昼夜变化,我们提出,L-PGDS可能是一种应激标志,在白天增加,在睡眠中减少,而睡眠期间阻塞性睡眠呼吸暂停,特别是严重的阻塞性睡眠呼吸暂停,由于间歇性或持续的缺氧,L-PGDS水平的下降减弱,OSA引起的睡眠碎片化和觉醒导致压力增加,包括睡眠期间的氧化应激和交感神经激活[GydF4y2Ba39GydF4y2Ba].此外,心血管疾病的发病高峰在上午至中午,而OSA患者在00:00 - 06:00时心肌梗死的风险高于非OSA患者[GydF4y2Ba43GydF4y2Ba].这些昼夜节律模仿了本研究中的尿路L-PGD的模式(GydF4y2Ba图4GydF4y2Ba)。GydF4y2Ba
在目前的研究中,我们没有检测血浆L-PGDS与AHI之间的显着关系,而早上尿L-PGDS水平与AHI显着呈正相关。虽然这种差异的原因尚不清楚hGydF4y2BairawaGydF4y2Baet al。GydF4y2Ba[GydF4y2Ba44GydF4y2Ba]报道,糖尿病早期尿蛋白排泄与尿L-PGDS排泄相关,但与血浆L-PGDS水平无关。此外,血清L-PGDS水平并未显示与AHI相关[GydF4y2Ba25GydF4y2Ba].OSA的影响,如间歇性低氧血症,可能对肾脏系统有显著影响,从而导致血浆和尿L-PGDS值的差异。血浆和尿液中L-PGDS水平的差异应在动物模型中进行研究。此外,我们在本研究中没有收集22:00 h的外周血样本。夜间血浆L-PGDS浓度或早晚血浆L-PGDS的差异可能有助于阐明血浆L-PGDS与OSA的关系。GydF4y2Ba
这项研究有一些局限性。首先,样本量小。然而,对照组、中度和重度OSA患者的尿L-PGDS值差异较大,因此可以认为该结果具有显著性和确定性。其次,CPAP对PGD的影响尚不清楚GydF4y2Ba2GydF4y2Ba系统将长期存在。需要一项长期的前瞻性研究来澄清这个问题。第三,我们不能对CPAP用户和伪CPAP用户进行比较。未来有必要对CPAP用户和假手术CPAP用户进行比较研究。第四,我们使用尿液斑点样本测量L-PGDS。可能有几个因素,如小管重吸收和身体活动,影响了尿L-PGDS浓度。然而,使用过夜点尿测量L-PGDS已被证实,因为过夜尿液的L-PGDS值与24小时以上收集的尿液之间存在相关性[GydF4y2Ba44GydF4y2Ba].因此,我们认为隔夜尿液采样足以评估L-PGD在OSA中的作用。GydF4y2Ba
总之,根据我们的结果,除了昼夜节律,尿路L-PGD可能是严重OSA的中等有用的标记。根据这些初步数据,尿L-PGDS测量可能是一种简单且经济有效的方法,用于筛选和管理严重的OSA。在未来的未选择样本中应该在未选择的样本中测试该方法,因为它通常难以困难,昂贵且耗时,以查找OSA患者,而应该治疗的OSA患者的数量很大。GydF4y2Ba
致谢GydF4y2Ba
作者感谢O. Hayaishi(大阪生物科学研究所分子行为生物学系,日本大阪)对本文的友好评论和建议。我们感谢M. Azuma、K. Aihara、K. Tanizawa和T. Handa(日本京都大学医学院呼吸医学系)、K. Yamammoto(京都大学医学院过敏和风湿病学系)和T. Kimura(日本京都大学医学院心血管医学系)。(京都大学),以提供宝贵的手稿准备建议。我们也感谢T. Toki、S. Tamura和N. Kimura(京都大学医学院呼吸保健和睡眠控制医学系)对这项临床研究的支持。此外,我们感谢K. Ueda、Y. Yamanishi、N. Susukida和N. Matsuura(京都大学医学院临床检验系)在分析多导睡眠数据方面的贡献。GydF4y2Ba
脚注GydF4y2Ba
本文提供了补充材料GydF4y2Bawww.www.qdcxjkg.comGydF4y2Ba
临床试验:本研究注册于GydF4y2Bawww.clinicaltrials.gov.GydF4y2Ba使用标识符号码GydF4y2BaNCT01096433GydF4y2Ba.GydF4y2Ba
支持声明:这项工作得到了来自GydF4y2Ba日本教育、文化、体育、科技省GydF4y2Ba(授予编号22590860、22249031、23659109和24621005),GydF4y2Ba呼吸衰竭研究组GydF4y2Ba及健康科学研究补助金(生活方式相关疾病包括心血管疾病及糖尿病的综合研究)GydF4y2Ba卫生部,劳动和日本福利部GydF4y2Ba,GydF4y2Ba日本血管疾病研究基金会GydF4y2Ba.GydF4y2Ba
利益冲突:可以在本文的在线版本中找到相关信息GydF4y2Bawww.www.qdcxjkg.comGydF4y2Ba
- 已收到GydF4y2Ba2012年8月25日。GydF4y2Ba
- 公认GydF4y2Ba2012年11月18日。GydF4y2Ba
- ©2013人队GydF4y2Ba
参考文献GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba
- ↵GydF4y2Ba