摘要
在怀孕期间,患有哮喘的女性可能有更高的恶化风险。这项研究的目的是确定在加拿大安大略省患有哮喘的女性是否在怀孕期间增加了卫生服务利用率(HSU)。
哮喘特异性,哮喘相关和非妊娠相关的HSU的速率在基于人群的孕妇队列的哮喘中计算。与重复措施重复措施的泊松回归用于确定妊娠前期和1年后的调整后的率比和95%的置信区间,与怀孕前一年。
队列由103 976名怀孕女性患有哮喘。Compared to the year prior to pregnancy, hospitalisation rates per 100 person-months during pregnancy increased 30% for asthma (from 0.016 to 0.020), 24% for asthma-related conditions (from 0.012 to 0.015) and decreased 37% for non-pregnancy-related conditions (from 0.24 to 0.15). Emergency department visits for asthma and asthma-related conditions did not increase significantly during pregnancy. During pregnancy, physician office visits decreased 19% for asthma (from 2.20 to 1.79), 10% for asthma-related conditions (from 9.44 to 8.47) and increased 74% for non-pregnancy-related conditions (from 56.4 to 98.2).
怀孕期间,哮喘和哮喘相关病症的住院治疗增加,表明非怀孕相关的医师办公室访问的总体增加可能无法满足怀孕女性的哮喘初级保健需求。
摘要
加拿大安大略省的女性在怀孕期间因哮喘住院人数增加,初级保健就诊次数减少http://ow.ly/9yqi30iUJQM
介绍
对患有哮喘的怀孕女性进行的几项前瞻性研究表明,在怀孕期间,三分之一的女性哮喘倾向于改善,三分之一的女性哮喘保持不变,三分之一的女性哮喘恶化[1,2].
妊娠期哮喘的预后受到提供者和患者因素的影响。一项澳大利亚的调查显示,许多参与孕妇初级保健的全科医生在怀孕期间减少了患者的哮喘药物,即使目前的治疗可以很好地控制哮喘,尽管报告说他们对哮喘有很好的了解[3.]. 与非怀孕女性相比,北美的医疗保健提供者在急性护理环境中治疗的哮喘恶化期间延迟或减少了对怀孕女性的全身性皮质类固醇处方[4- - - - - -7].由于哮喘药物对胎儿的影响,许多怀孕的女性本身据报道,据报道,在怀孕期间减少或停止哮喘控制器药物[8,9]. 其他可能影响妊娠期哮喘预后的因素包括孕前哮喘严重程度、病毒感染、过敏性鼻炎和吸烟[2,10- - - - - -13].
怀孕期间偏离哮喘指南可能使怀孕女性哮喘恶化的风险更高,从而导致可避免的孕产妇和胎儿发病率,并增加医疗系统的负担。一项对33项已发表研究的系统性回顾未发现预防哮喘药物与不良妊娠结局之间存在任何结论性联系[14].该研究的作者建议医疗保健提供者遵循专业组织(如全球哮喘倡议组织(GINA))制定的哮喘指南,该指南强调在怀孕期间积极治疗哮喘的重要性,即使哮喘得到很好的控制,也不要减少药物治疗。[15].此外,已经证明,使用低于GINA建议水平的哮喘药物与怀孕期间更严重的哮喘有关[13].
为了了解患有哮喘的孕妇的独特卫生保健需求以及这些需求对卫生保健系统的影响,重要的是描述这一弱势群体卫生保健利用的模式和风险因素。本研究的目的是确定加拿大安大略省患有哮喘的女性在怀孕期间与怀孕前后相比是否增加了健康服务利用率(HSU),并确定个人和社区水平的HSU增加的危险因素。
方法
学习规划
在基于人群的队列队列研究中,加拿大患有安大略省哮喘的怀孕女性随后使用健康管理数据库来确定哮喘,哮喘相关病症和非妊娠相关条件的HSU。恒生于三个时间点评估:在怀孕前的一年,在怀孕期间,在发货后的第一年。
批准进行本研究,从临床评估科学研究所和病态儿童医院(加拿大多伦多)和研究伦理委员会获得。
研究人群
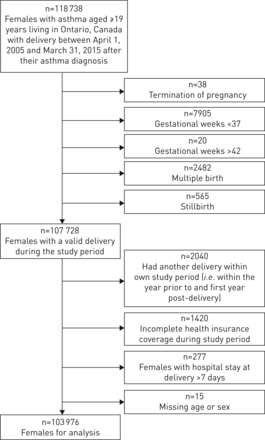
研究人群包括居住在加拿大安大略省、年龄≥19岁、既往有哮喘的孕妇。从安大略省哮喘监测信息系统(OASIS;http://lab.research.sickkids.ca/oasis/),其中包括安大略省的通用医疗系统所涵盖的所有个人,他们符合哮喘的以下定义:连续两年的哮喘或两个或多个门诊哮喘的一个或多个门诊病人的住院治疗[16].包括在2005年4月1日至2015年3月31日之间分娩的女性,以及妊娠年龄在37 - 42周(含)之间且未导致终止妊娠、死产或多胎的女性。在研究期间,如果(即。在分娩前一年和分娩后第一年),他们再次分娩或医疗保险覆盖或数据不完整。不到6名女性患有充血性心力衰竭;为了保护个人身份,在初步筛选过程中将其删除。
如果女性在研究期间有多个交付,则在本研究中仅使用符合包含/排除标准的第一次交付。
数据源
所有研究数据都收集在ICES的六个大型、基于人群的卫生管理数据库中(在线补充表1).研究队列中的个人使用加密的、唯一的健康卡号在这些数据库中进行连接,该健康卡号码发给安大略全民医疗系统覆盖的每个安大略居民。
暴露和结果措施
曝光
调查的三次暴露时间分别是怀孕前一年、怀孕期间和产后第一年。这些日期是根据卫生行政数据库中记录的母亲分娩时的妊娠周和新生儿出生日期计算的。
结果
哮喘
HSU是使用诊断代码493(国际疾病分类(ICD)-9)或J45/J46 (ICD-10)捕获的(在线补充表2).
与哮喘有关的条件
利用急性呼吸道感染,肺炎,流感,慢性阻塞性肺病(COPD),特应性皮炎,胃食性反流障碍,胃灼热和过敏性接触皮炎(在线补充表2).
非妊娠相关条件
除了以下ICD章节标题之外,使用任何诊断代码捕获了HSU:怀孕,分娩和产褥期的并发症以及围产期内的某些条件(在线补充表2).因此,非妊娠相关疾病包括哮喘和哮喘相关疾病。
每组条件群体捕获了三种形式的香港议员:住院,急诊部门访问和医生办公室访问。对于住院和应急部门访问,只考虑了主要诊断代码。对于医生办公室访问,只有一个诊断代码可用,每位患者访问使用。
统计分析
在研究的三个时间段中列出了HSU的计数,并计算了每100人的率。这种方法可确保可以在三个时间段之间比较率,其持续时间从大约九到12个月变化。
使用广义估计方程的重复措施的泊松回归用于产生率比(RR)和95%的置信区间隔HSU(参考时期:怀孕前的年份)。为三组病症(哮喘,哮喘相关病症和非妊娠相关条件)和每种类型的HSU进行单独的模型。HSU以每个时间段的日期为偏移量为速率建模。为了审查HSU在递送的产妇年龄不同,孕产妇哮喘的持续时间,物质剥夺,农村/城市住所和某些合并症的存在,这些变量被包括在多元回归中的协变量中。母亲哮喘的持续时间计算为自从每个女性首次包含在绿洲的年数。材料剥夺,使用安大略省边缘化指数测量社会经济地位(SES)的衡量标准[17].在三个暴露期中的每一个中考虑了以下合并症:糖尿病,心血管疾病,COPD和癌症(定义在线补充表3).
结果
的许
与怀孕前的年相比,怀孕期间哮喘和哮喘相关病症的住院治疗,之后他们在发货后的第一年显着下降(图2).哮喘和哮喘相关条件的急诊部门访问在怀孕期间稳定,之后,他们在第一年发出后的第一年显着下降。相比之下,急性护理访问(住院和急诊部门访问)在怀孕期间减少了非妊娠相关条件,之后,住院治疗对妊娠前的水平和急诊部门的访问持续下降。哮喘和哮喘相关病症的医生办公室访问怀孕期间和递送后的第一年,而他们在怀孕期间增加了与非妊娠相关条件(图2).

每100人的随访时间为a)住院,b)急诊部(ED)访问和c)医生办公室访问哮喘,哮喘相关条件和非妊娠相关条件的三次期间学习。
按怀孕三个月进一步细分的比率显示在在线补充efigure 1.虽然住院治疗患有哮喘的所有妊娠的妊娠特征稳定地增加,但它们在第二和第三个三个月中均增加了与哮喘相关的病症。哮喘和哮喘相关条件的急诊部门在妊娠早期最高,急诊部门访问于妊娠早期的非妊娠相关条件。在怀孕期间对非妊娠相关条件的医生办公室访问的增加最为明显。
多变量分析
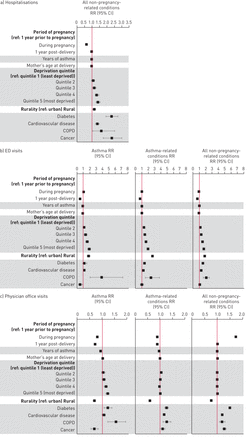
图3显示怀孕期间和产后第一年HSU的RR (95% CI)(参考期:怀孕前一年)。此外,还显示了协变量效应。
泊松回归的比率比率(RR)和95%置信区间通过重复测量描述暴露和协变量影响a)住院、b)急诊科(ED)就诊和c)哮喘、哮喘相关疾病和非妊娠相关疾病的医生就诊。由于在这些情况下发生的结果太少,无法对哮喘或哮喘相关住院进行多元回归分析。COPD:慢性阻塞性肺疾病。
住院治疗上
由于在这些情况下发生的结果太少,无法对哮喘或哮喘相关住院进行多元回归分析。与怀孕前一年相比,怀孕期间因非妊娠相关疾病住院的人数减少了37%(0.63,0.59-0.68),在分娩后第一年反弹至基线水平(0.99,0.94-1.05)。
急诊部门访问
与怀孕前一年相比,哮喘患者的急诊科就诊次数增加了6%,而哮喘相关的急诊科就诊次数在怀孕期间(分别为1.06、1.00-1.12、0.99、0.96-1.03)保持不变,但在产后1年(分别为0.53、0.49-0.57、0.67、0.65-0.70)减少了~ 40%。在怀孕期间因非妊娠相关疾病就诊的急诊科人数减少了8%,产后第一年减少了27%(分别为0.92、0.91-0.94和0.74、0.72-0.74)。
医生的办公室拜访
与怀孕前的一年相比,医生办公室访问哮喘下降了19%,怀孕期间的哮喘相关病症10%(分别为0.90,0.90,0.90,0.88-0.91)和28%和11%年份发布(0.72,0.71-0.74和0.89,0.88-0.90)。与非妊娠相关条件的医生办公室访问妊娠期间增加74%(1.74,1.72-1.75),几乎返回到第一年后的基线水平(1.02,1.01-1.03)。
协调效果
增加的物质剥夺通常与HSU的增加有关。与在最低(最不剥夺的)五分之一的物质剥夺中,在最高嘉中,与急诊部门访问的双倍有关,医生办公室访问哮喘的22%(1.95,1.74-2.20和1.22,16-1.29,分别)。同样,在最多的材料剥夺中,住院率高的41%有关,急诊部门的急诊部门与非妊娠相关条件高出73%(分别为1.41,1.28-1.55和1.73,1.67-1.80),但与医生办公室访问不相关(1.02,1.00-1.03)。
与城市地区的女性相比,农村地区的女性住院率和急诊率较高,医生出诊率较低。例如,在农村地区,女性哮喘的急诊率比男性高85%(1.85、1.68-2.04和0.68、0.64-0.73),医生出诊率比男性低32%。
同血糖通常与HSU增加有关。COPD是与HSU的一些最大增加相关的合并症,包括急诊部门访问哮喘,哮喘相关病症和非妊娠相关条件(3.87,2.08-7.17; 2.39,1.51-3.76;和2.05,1.63-2.57分别)。与非妊娠相关条件的医生办公室访问的最大增加有关(1.50,1.46-1.54),糖尿病有关。
讨论
我们的研究使用了一组基于人群的患有哮喘的孕妇队列,比较妊娠前、妊娠期间和妊娠后HSU的模式。我们报告了怀孕期间因哮喘和哮喘相关疾病住院的显著增加。此外,我们发现怀孕期间因非妊娠相关疾病就诊的医生增加了,而因哮喘和哮喘相关疾病就诊的医生减少了。较高的物质贫困水平、农村居住水平和并存疾病的存在与怀孕女性哮喘患者HSU的较高发生率相关。妊娠期间因哮喘和哮喘相关疾病住院的增加表明,妊娠期间以哮喘为重点的初级保健应发挥作用。
在现有文献的更广泛的背景下解释发现
K我是等.[18]利用韩国国民健康保险索赔数据库对3357名孕妇和50 355名非孕妇的哮喘HSU进行了检查。他们检查了怀孕前一年、怀孕期间以及产后一、二年内HSU的模式。哮喘HSU粗率在K我是等.可能是因为他们的纳入标准包括既往哮喘HSU和研究期间哮喘相关的药物或试验;因此,他们的队列比我们研究中的女性更有可能患有“活动性”疾病。然而,HSU的总体模式与我们的研究非常相似。在我们的研究中,他们表明,怀孕期间因哮喘住院的人数增加了,而门诊的次数却显著降低。与我们的发现相反,K我是等.结果显示,在怀孕期间和产后一年内,急诊科就诊次数下降。然而,在他们的研究中,怀孕期间哮喘住院人数的增加和急诊次数的减少并没有统计学意义,在他们的研究中,只有少量的急诊次数被看到。
妊娠中期哮喘急诊就诊高峰与前瞻性队列研究一致,前瞻性队列研究发现,哮喘发作最频繁发生在妊娠第17至24周[19,20.].在我们的研究中,哮喘住院,占哮喘急性护理急性护理访问的少数群体(〜10%),在怀孕的第三个三个月达到尖峰。这与k的研究一致我是等.[18这可能反映了在妊娠晚期因呼吸系统疾病就诊于急诊科的哮喘孕妇住院治疗的增加趋势。
在我们的研究中观察到的物质剥夺和HSU之间的联系与加拿大和国际文献一致。在加拿大,低社会经济地位先前曾被报道与哮喘和其他慢性健康问题的医疗保健利用率的增加以及一般较高的医疗保健利用率有关[21- - - - - -26].其中一些关联可以通过跨SES水平的不同健康需求来解释[27]. 国际研究也支持SES降低与哮喘增加之间的联系[28,29].
在加拿大安大略省,一些农村地区的初级保健医师服务有很低的初级保健医师服务,特别是在该省北部地区;这可能是医生办公室访问的原因通常为农村住宅的女性较低,而住院和急诊部门访问较高[30.].
怀孕期间哮喘和哮喘相关疾病住院人数的增加可以解释为怀孕期间哮喘药物依从性的下降。ENRIQUEZ.等.[9]分析了1995年至2001年参与田纳西州医疗补助计划的>8000名患有哮喘的孕妇的处方。尽管他们使用的卫生行政数据不允许他们评论他们观察到的模式的原因,ENRIQUEZ.等.证明怀孕的女性填充了吸入的皮质类固醇(ICS)的比例较少的22.9%,短发作β-激动剂的处方较少的13.2%,并且在最后一次月经期后5至13周的救援口腔皮质类固醇的54.3%的处方。使用健康行政数据库在加拿大魁北克魁北克患有哮喘的女性4920次怀孕赖斯等.[31]发现48.5%的怀孕是在怀孕期间停产或减少其ICS使用的女性。有趣的是,B.赖斯等.研究发现,停用ICS的女性哮喘发作更少,而增加使用ICS的女性哮喘发作更多,这可能反映了残留的哮喘严重程度混淆。
优势和局限性
这项研究的优势包括使用覆盖整个安大略省的大型人口数据库。这些大型的、以人群为基础的数据库的联系,使我们能够组建一个纵向队列,在怀孕前、怀孕期间和怀孕后观察HSU>10年 年。使用前瞻性收集的、基于人群的数据降低了回忆和选择偏差的风险,并提高了我们结果的普遍性。
本研究的局限性包括缺乏临床变量,使我们不可能控制或分层分析孕前哮喘严重程度。然而,在我们的队列研究中,评估妊娠期结局的女性与评估孕前结局的女性相同。因此,妊娠期间哮喘和哮喘相关疾病的急诊就诊次数的增加并不是因为在研究期间出现了更大比例的严重哮喘患者。纳入37-42周妊娠期活的单胎分娩,排除了与哮喘加重相关的早产[32].因此,妊娠与急性哮喘哮喘的关联的幅度可能大于我们研究中报道的幅度。使用健康行政数据不允许我们确定HSU的模式是否因疾病恶化而改变,或由于诸如孕妇健康的健康行为而导致的健康行为的变化。然而,我们观察到对非妊娠相关条件的急性护理访问减少,这表明我们观察到哮喘和哮喘相关条件的住院增加并不仅仅是整体改变健康行为的信号。最后,为1岁的安大略省缺乏处方数据<65岁,使我们无法检查药物处方作为怀孕期间和恒生期间之间的潜在机制。
结论
我们对哮喘的孕妇进行了一项基于人口的孕妇研究,发现住院治疗的增加和妊娠期间的医生办公室访问减少,对哮喘和哮喘相关病症,表明预防性和更具反应性较少。观察到的妊娠期非妊娠相关条件的医生办公室访问的增加并未满足怀孕期间患有哮喘的初级保健的需求。由于避免在怀孕期间对哮喘的住院非常重要,因此这些发现可能需要更多的预防性,重点的医生办公室访问,以确保哮喘受到控制。
补充材料
脚注
这篇文章的补充材料可从www.qdcxjkg.com.
支持声明:安大略省哮喘监测信息系统(OASIS)由安大略省卫生和长期照护部(MOHLTC)资助。数据由临床评估科学研究所(ICES)提供,该研究所由MOHLTC每年的拨款资助。本文所报道的观点、结果和结论均为作者个人观点,不受资金来源的影响。没有由ICES或安大略MOHLTC背书的意图或应该推断。本材料的一部分基于加拿大健康信息研究所(CIHI)汇编和提供的数据和信息。但是,本文所表达的分析、结论、观点和陈述仅为作者个人的观点,并不一定是中国智库的观点。作者没有其他相关资金来源申报。A.S. Gershon获得加拿大卫生研究所(CIHR)颁发的新研究员职业成就奖,并获得PSI基金会转化健康研究奖学金。本文的资金信息已存入CrossRef Resder注册表.
利益冲突:无声明。
- 收到2017年5月25日。
- 接受2018年3月3日。
- 版权所有©ERS 2018