摘要
免疫疗法正在成为许多癌症治疗的标准。免疫检查点抑制剂(ICI)可产生免疫相关不良事件。间质性肺疾病(ILD)已被确定为一种罕见但潜在严重的事件。
2015年12月至2016年4月,我们在有ICI使用经验的中心进行了回顾性研究。我们报告了ICI-ILD的主要特征,重点是临床表现、放射学模式和治疗策略。
我们在1826例癌症患者中鉴定出64例(3.5%)患有ICI-ILD。患者主要接受程序性细胞死亡-1抑制剂。ILD通常发生在男性、曾经吸烟或正在吸烟的人群中,中位年龄为59岁。我们观察到65.6%的ILD严重程度为2/3级,9.4%的ILD严重程度为4级,9.4%的ILD致命。从免疫治疗开始到ILD的中位(范围)时间为2.3(0.2 - 27.4)个月。肺癌发病往往较早与黑色素瘤:中位数分别为2.1和5.2个月(p=0.02)。主要病变为毛玻璃样影(81.3%),其次为实变(53.1%)。组织性肺炎(23.4%)和超敏性肺炎(15.6%)是最常见的类型。6个月总生存率为58.1% (95% CI 37.7-73.8%)。
ICI-ILD通常发生较早,并表现出提示性的影像学特征。由于没有明确的危险因素,肿瘤学家需要诊断和充分治疗这一不良事件。
摘要
了解免疫治疗相关肺炎的临床/放射学表现对确保诊断至关重要http://ow.ly/eIMF30bgolf
简介
免疫检查点抑制剂(ICI)代表了肿瘤学的最新重大突破,并为不同类型的晚期实体瘤的治疗提供了新的范式。Ipilimumab可抑制细胞毒性t淋巴细胞抗原(CTLA -4)通路,是首个获准用于治疗晚期黑色素瘤的免疫检查点阻断抗体。程序性细胞死亡配体(PD-L)1作为远端免疫调节剂的鉴定是针对PD-1 (nivolumab和pembrolizumab)或PD-L1 (atezolizumab和durvalumab)的分子开发的起源。
临床试验已经证明,ICI优于标准护理治疗未经治疗的黑色素瘤、预处理的非小细胞肺癌(NSCLC)以及最近根据PD-L1表达选择的未经治疗的NSCLC [1- - - - - -3.].此外,这些药物最近被证明对膀胱癌、头颈部肿瘤和淋巴瘤有疗效[4- - - - - -6].因此,接触这些新疗法的患者数量将迅速增加,可能的毒性成为一个主要问题。
总体而言,ICI表现出有利的整体收益与风险之比。然而,由于其作用机制,它们与一组独特的毒性相关,称为免疫相关不良事件,这与传统细胞毒性化疗或靶向治疗观察到的毒性有很大不同。对于所有开免疫治疗处方的临床医生来说,尽早认识到这些,临床评估效果并管理免疫介导的影响是很重要的,因为它们可能导致严重的毒性甚至死亡。肺毒性已被报道,特别是针对PD-1/PD-L1轴的药物,包括一些致命肺炎病例[7- - - - - -9].在最近的荟萃分析中,所有级别的肺炎总发病率估计为2.7%,3级或更高级别的肺炎总发病率估计为0.8% [10].在最近的两项研究中,发病率更高(分别为5%和11.8%)[10,11].
潜在的发病机制已部分了解,但支气管肺泡灌洗(BAL)的放射学模式和分析很少详细。在此,我们收集了大量在ICI治疗(ICI - ILD)治疗各种癌症期间发生间质性肺疾病(ILD)的患者的数据。我们描述了所有病例的临床和放射学表现,并详细介绍了这种毒性的管理和整体结果。
患者与方法
研究设计
2015年12月至2016年4月期间,我们在临床试验、扩大准入计划或在法国和瑞士获得批准后,招募了接受ICI治疗的患者。我们联系了大型研究中心的主要研究人员,这些中心以治疗临床试验患者和早期获得新药而闻名。纳入标准为年龄为>岁、年龄为18岁、接受ICI (CTLA-4、PD-1和PD-L1抑制剂)治疗的任何癌症患者,研究人员认为可能与免疫治疗相关的ILD患者,并有相关数据(临床数据、CT扫描和随访)。主要目的是在中心回顾后,对癌症患者ICI-ILD的临床和放射学描述。次要目标是报告该不良事件后的总生存期和分析治疗策略。探索性目标是根据组织学或BAL结果分析ILD的潜在机制。
数据收集和伦理考虑
使用标准化数据表收集匿名临床数据(稍后详细介绍)。所有参与研究的人员都受过良好临床实践的培训,并具有免疫治疗的经验。所有数据集中在图卢兹大学(法国图卢兹)收集。数据分界点为2016年4月30日。该研究是根据法国法律进行的,并获得了国家伦理委员会的批准(CEPRO 2016-022)。
案例的定义
ci - ild的诊断标准如下。1)正确识别药品;2)药物的独特性;3)时间合格性;4)肺部受累的临床、影像学和病理模式与药物早期观察相符;5)排除ILD的其他原因[12,13].文献中经常使用的术语是肺炎,但我们选择了ILD,因为这个术语更好地涵盖了所发现的不同模式的异质性。收集每位患者给予和与ICIs相关的所有其他药物名称,并在肺毒素数据库中检查其潜在的肺毒性(www.pneumotox.com).所有数据由专门研究间质性肺炎和肿瘤学的肺专家小组集中审查。
根据不良事件通用术语标准4.0版本定义ILD严重程度[14].
在ICI暴露前,收集了每个患者的以下特征:年龄、性别、吸烟习惯、表现状况、共病(特别是既往肺部疾病和免疫缺陷)、癌症类型、既往化疗方案、ICI治疗时间和其他伴随疗法。此外,收集支气管活检和BAL结果(细胞病理学分析和CD3/CD4/CD8免疫细胞化学染色)。PD-L1表达采用免疫化学方法,遵循当地实验室程序进行分析。
放射学
所有患者必须进行高分辨率CT (HRCT)扫描。所有HRCT扫描都由两名在间质性肺病方面经验丰富的放射科医生(Samia Collot和Marion Jaffro)、一名专门研究间质性肺炎的肺学家(Grégorie Prévot)和两名专门研究肿瘤学的肺学家组成的小组进行集中审查。多学科小组系统分析了15个标准(在线补充表S2), ILD是由新的和弥漫性肺实质异常的发生来定义的,包括磨玻璃影、实变、小叶间隔增厚和小叶内线、小结节、支气管扩张和连续CT扫描检查的结构扭曲,根据美国胸科学会/欧洲呼吸学会2002年分类[188bet官网地址15,16].
口译员系统地评估了HRCT扫描中每个ILD特征的存在、分布和程度。在可能的情况下,提供一个提示性的放射学图像,即。如前所述,组织性肺炎、非特异性间质性肺炎(NSIP)、过敏性肺炎、细支气管炎或不可分类的肺炎[15].所有患者在开始免疫治疗前均进行基础CT扫描。我们从分析中排除了放疗靶体积内的病变、癌症进展引起的病变以及任何由慢性阻塞性肺疾病(COPD)、肺气肿或既往ILD引起的预先存在的病变。
统计数据
分类变量的数据表示为n(%),连续变量的数据表示为中位数(范围)。分类变量比较采用卡方检验或Fisher精确检验,连续变量比较采用Kruskal-Wallis检验。总生存期定义为从诊断肺炎到因任何原因死亡或最后一次随访的时间(截尾数据),并使用Kaplan-Meier方法以95%置信区间估计。所有报告的p值都是双面的。对于所有测试,在5%水平上有统计学差异被认为是显著的。使用Stata(版本13;StataCorp, College Station, TX, USA)。
结果
病人的特点
我们分析了71例病例,在中央回顾(包括临床、放射学和微生物学数据)后,我们从分析中排除了7例:3例被认为是传染性肺炎,4例是肿瘤进展。我们分析了64例ILD (图1).总发病率估计为3.5%:根据每个中心报告的发病率,1826例患者接受了来自所有中心的抗pd1治疗(1826例中64例)。患者人口统计数据显示在表1.
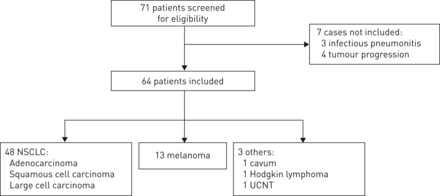
研究流程图。NSCLC:非小细胞肺癌;UCNT:鼻咽型未分化癌。
64例纳入病例中,48例(75%)为非小细胞肺癌(52.1%为腺癌,33.3%为鳞状细胞癌,14.6%为大细胞癌或未特别说明),13例(20.3%)为黑素瘤,3例(4.7%)为其他类型的癌症(鼻咽癌n=2例,霍奇金淋巴瘤n=1例)。抗ctla -4 4例(6.9%),抗pd1 46例(79.3%),抗PD-L1 8例(13.8%);所有患者均未接受联合免疫治疗。我们不知道6例患者是否接受了抗ctla -4或抗pd1 /PD-L1,因为他们参加了双盲试验。大多数患者为男性(84.4%),当前吸烟者(26.7%)或戒烟者(53.3%),中位吸烟量为40(5-80)包年,中位年龄为59岁。有COPD或肺气肿病史17例(27.4%)。
1例患者患有特发性肺纤维化,1例患者患有未经治疗的肉芽肿合并多血管炎;这两种疾病通常被认为是ICI的禁忌症。这两例病例被纳入,因为临床放射资料和ILD发病时间符合我们的icid - ILD标准,且不倾向于特发性肺纤维化或肉芽肿加重。特发性肺纤维化患者接受两次抗pd1输注;ILD时间为3周。对于伴有多血管炎的肉芽肿病患者,直到ILD发病的时间为10周,并接受了4次输注。这两例患者经类固醇治疗后病情迅速好转。无其他自身免疫性疾病报告。
大多数患者在接受免疫治疗时已处于IV期,并伴有频繁的肺转移(NSCLC为58.5%,黑色素瘤为66.7%)和淋巴结转移(NSCLC为51.2%,黑色素瘤为36.4%)。大多数患者(87.5%)在免疫治疗前至少接受过一种治疗方案,特别是铂基双联体、用于NSCLC的表皮生长因子受体(EGFR)抑制剂或非小细胞肺癌BRAF(25%的患者接受了一条治疗线,32.8%的患者接受了两条治疗线,29.7%的患者接受了三条以上治疗线)。之前的治疗线和ICI之间的中位持续时间为48天(0.0 - 36.0个月)。
根据RECIST(实体瘤疗效评价标准1.1),在ILD发病时,直到ICI的最佳客观肿瘤缓解率为35.9%(64例中23例)(1例完全缓解和22例部分缓解)[17].NSCLC和黑色素瘤的客观肿瘤缓解率分别为33.3%和46.2%。21例(32.8%)患者病情稳定,7例(10.9%)患者病情进展(13例在ILD诊断时未进行评估)。
ILD的临床特点
排除其他死亡原因后,ILD严重程度为1级10例(15.6%),2级25例(39.1%),3级17例(26.6%),4级6例(9.4%),5级6例(9.4%)致命。在NSCLC患者中,56.3%(48人中有27人)的分级为1 - 2级,43.8%(48人中有21人)的分级为3 - 5级。在黑色素瘤患者中,46.2%(13人中有6人)经历了1 - 2级,53.8%(13人中有7人)经历了3 - 4级。相反,所有5级患者均为NSCLC (图2).除5级外,非小细胞肺癌的ILD严重程度与黑色素瘤无显著性差异(p=0.51)。最常见的症状是呼吸困难(80.3%)和咳嗽(52.5%)。发热较少见(32.8%),4例(6.6%)无症状。
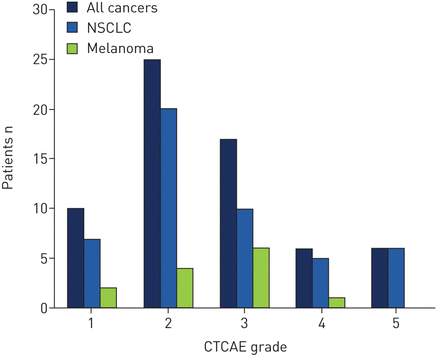
发生间质性肺疾病的患者,按不良事件通用术语标准(CTCAE;版本中4:0)。NSCLC:非小细胞肺癌。
引入免疫治疗后ILD发病的中位时间为2.3(0.2 ~ 27.4)个月。多数票(64票中有27票;42.2%)的患者在引入免疫治疗后2个月内出现ILD;发生ILD的时间为2-4个月(26.6%,64例中17例),4-6个月(17.2%,64例中11例),6个月(14.1%,64例中9例)。表2).与黑色素瘤(中位(范围)时间至ILD 5.2(0.2 - 18.1)个月)相比,NSCLC(中位(范围)时间至ILD 2.1(0.2 - 27.4)个月)发病更早(p=0.01) (图3).ILD发病的中位时间与严重程度之间没有相关性,即。1 ~ 2年级2.8个月,3 ~ 5年级2.2个月(p=0.32)。不同类型药物(抗ctla -4、抗pd1或抗pd - l1)的中位起效时间无显著差异。1 - 2级ILD患者之间未发现危险因素与3 - 5级ILD(在线补充表S3)。
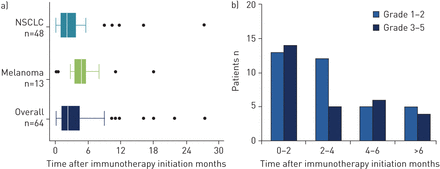
a)按癌症类型分层的间质性肺疾病(ILD)发病时间。数据以中位数(四分位范围)表示。中位数2.1个月与非小细胞肺癌(NSCLC)和黑色素瘤分别为5.2个月;p < 0.02。b)根据严重程度分层的ILD发病时间(不良事件通用术语标准版本4:0)。
辐射特性
肺部CT扫描发现的磨玻璃样影是最主要的病变,52例(81.3%),其次是实变34例(53.1%),支气管扩张11例(17.2%),小叶间隔增厚10例(15.6%),小叶内线14例(21.9%)。我们发现了两起疯狂铺路的案例。45例(78.9%)为弥漫性肺受累,12例(21.1%)为局部肺受累。中位叶数为3个(1-5)。20.5%的病例观察到病变的不对称地形。
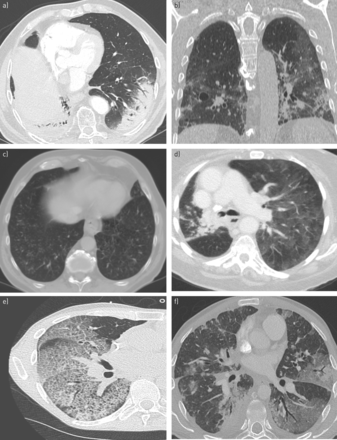
组织性肺炎是最常见的类型(64例中有15例;23.4%),其次是过敏性肺炎(64例中有10例;15.6%)。NSIP和细支气管炎的发生率分别为7.8%(64例中有5例)和6.3%(64例中有4例)。6例患者伴有NSIP和组织性肺炎,1例患者伴有NSIP和细支气管炎(图4而且5及网上补充图S1)。23例(35.9%)患者无法描述提示性模式(表2).未观察到ILD发病时间与x线模式之间的相关性。
免疫检查点抑制剂相关间质性肺病的放射学特征可分为五种类型。a)组织性肺炎伴胸膜下实变;B)非特异性间质性肺炎:胸膜下区实变伴支气管扩张,毛玻璃样影及小叶内线;C)细支气管炎类型:双侧小叶中心结节低衰减;D)超敏性肺炎模式:小叶区衰减减弱伴镶嵌灌注及磨玻璃样影;E)疯狂铺装型:弥漫性毛玻璃衰减叠加小叶间隔增厚和小叶内线;F)无提示型:左侧上、下叶弥漫性磨玻璃影,小叶间隔增厚和凝结。
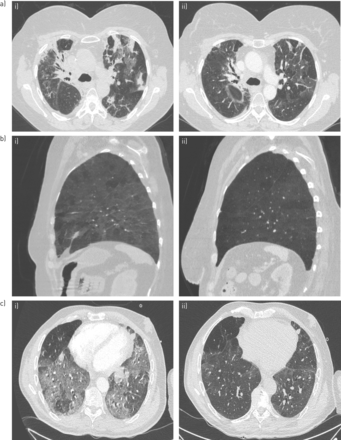
治疗后免疫检查点抑制剂(ICI)相关间质性肺病的影像学特征a)组织肺炎模式i)基线和ii) 3个月后不使用ICI和皮质类固醇;毛玻璃影持续。b)超敏性肺炎模式(矢状最小强度投影重建)i)基线和ii)无ICI和皮质类固醇6个月后。c)无提示模式i)基线和ii) 1个月后不使用ICI和皮质类固醇。
BAL和活组织检查
35例(55.6%)患者行BAL, 24例(37.5%)患者出现t淋巴细胞肺泡炎。BAL数据的完整描述见在线补充表S1。微生物评价(病毒、细菌、真菌和寄生虫)为阴性。一个病人的PCR检测呈阳性卡式肺除了ILD治疗外,还接受了抗生素治疗。多学科小组仔细审查了该病例,并确认了ci - ild的诊断,因为p .卡式肺痰液PCR阳性,但直接标准染色和间接免疫荧光检查阴性,放射学资料不有利于诊断p .卡式肺肺炎6例患者经支气管活检显示炎症和淋巴细胞浸润(在线补充图S2)。此外,使用免疫组织化学研究了患者组织中PD-L1肿瘤表达(15个样本可用),发现15个患者中有12个呈阳性。
管理
86.9%的患者使用皮质类固醇,66.1%的患者使用抗生素。其中,76.6%的ICI最终停止,15.6%的ICI暂时停止,7.8%的ICI继续。大多数1级或2级ILD患者仅口服类固醇或药物保留。4例1级ILD患者仅接受药物保留或无类固醇监测,3例2级ILD患者仅接受药物保留。所有≥3级ILD患者均接受口服或静脉类固醇治疗,并最终停药。强的松的中位起始剂量为80(20−240)mg,中位治疗持续时间为27(4−251)天。从ILD诊断到开始使用类固醇的中位时间为2周(0 - 3个月),到显著改善的中位时间为0.9(0.1-7.4)个月。在我们的研究中,没有患者接受免疫抑制治疗,如英夫利昔单抗或环磷酰胺。使用的最大免疫抑制是大剂量强的松(每天250毫克)(在线补充表S4)。
临床结果
随访期间,19例(29.7%)患者死亡,45例(70.3%)患者仍然存活。6例患者死亡原因包括ci - ild;10例死亡与肿瘤进展有关;2人死于其他原因(肺栓塞和肺动脉侵蚀);其中一人死于铜绿假单胞菌肺炎
18例(28.6%)ILD得到缓解,25例(39.7%)ILD得到改善,其中1级或2级ILD患者为58.1%(43例中有25例),3级或4级ILD患者为41.9%(43例中有18例)。13例(20.6%)ILD稳定,1例失访(表2).从ILD诊断到恢复或显著改善的中位时间为35(6 - 239)天。
致命的ILD仅发生在抗pd -1或PD-L1治疗的NSCLC患者。两名患者只接受了一次输注,另外四名患者接受了2到8次PD1/PD-L1抑制剂输注。在影像学分型方面,我们观察到2例组织性肺炎,1例超敏性肺炎,3例无明确分型。这6例患者均接受抗生素和大剂量类固醇(2 mg·kg)治疗−1).2、4、6个月的总生存率分别为79.1% (95% CI 64.9 ~ 88.1)、68.1% (95% CI 50.3 ~ 80.6)和58.1% (95% CI 37.7 ~ 73.8) (图6).
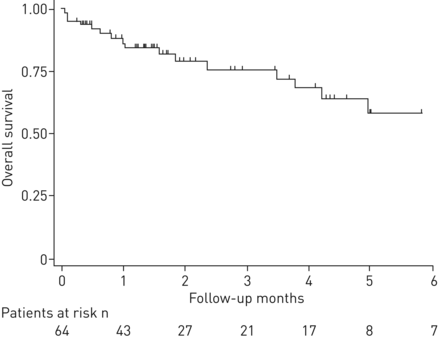
全球间质性肺病(ILD)患者的总生存期从ILD诊断时间到第一个事件:死亡或最近的消息日期计算。
免疫疗法重新
10例(17.2%)患者(包括1例黑色素瘤和9例NSCLC)在ILD缓解后重新进行免疫治疗。所有患者均为1 - 2级ILD,最初仅接受药物保留或类固醇治疗。在这10例患者中,3例NSCLC出现复发性肺间质性病变。其中2例为2级ILD,第三例为1级ILD。2例初始2级ILD患者接受药物保留和类固醇治疗,在1个月(2剂)的再治疗后复发2级ILD。第二次发作通过药物保持和类固醇治疗成功。对于最初有1级毒性的患者,接受的最大治疗仅包括药物保留,4个月(8次剂量)后ILD复发。3例患者分别给予10、20和40 mg类固醇作为二级预防。一名患者在使用类固醇后仍复发ILD。
7例患者在ICI再攻后未发生第二次ILD事件。其中2例患者在再攻药2个月后死于肿瘤进展(在线补充表S4)
讨论
我们在此报道了迄今为止最大的ci - ild患者系列。在很短的时间内对64例病例的观察表明,这种副作用是罕见的,但并非例外。自ICI临床试验开始以来,就有ild的报道。在CheckMate-017和-057试验中,肺炎的发生率分别为4.6%和1.4%,[9,18].在KEYNOTE-010试验中,使用派姆单抗的患者中有5%的患者发生肺炎,在KEYNOTE-024试验中,最近有5.8%的患者发生肺炎[1,19].PD-L1抑制剂的发病率略低。在POPLAR和OAK研究中,Atezolizumab与肺炎的相关性分别为3%和1% [5,7].
最近的一项荟萃分析报告称,3级或更高级别的总发病率为2.7%,发病率为0.8% [20.].最近的两项研究也报告了较高的发病率(分别为5%和11.8%)[10,11].在我们的系列中,总发病率估计为3.5%。因此,我们预计,由于这些治疗方法的大规模推广,大多数临床医生将不得不处理这种副作用。与培美曲塞、厄洛替尼、吉非替尼、多西他赛、吉西他滨或克唑替尼等治疗NSCLC的其他药物相比,ICI-ILD似乎更常见[21- - - - - -27].
ICI-ILD的诊断并不简单,因为症状不明确。临床医生应对在接受ICI时出现新的呼吸道症状的病例保持高度怀疑。我们发现大多数ILD病例发生在治疗的前几个月(中位发病时间为2.3个月)。两项研究也报告了早期发病(2.8个月和2.6个月)[10,11].在我们的系列研究中,NSCLC的发病时间往往早于黑色素瘤。此外,ild相关死亡仅发生在NSCLC患者中。NSCLC和黑色素瘤之间的这些差异可能是由于暴露于烟草烟雾和潜在的肺部状况造成的。然而,我们的发现必须谨慎解释,因为这些人群之间的差异(48与13名患者)。在一项荟萃分析中,与黑素瘤相比,NSCLC的ILD发病率仍然显著高于黑素瘤,为这一假设提供了证据[20.].
我们发现高频率的放射学模式,如组织性肺炎或超敏性肺炎,以及一些NSIP病例。以前的报告已经记录了组织肺炎和NSIP [28- - - - - -30.].
为了最大限度地减少这种毒性的发生率,确定高风险患者以将其排除在这种治疗策略之外或建议密切随访将是有益的。已知COPD或放疗史等参数与使用EGFR和酪氨酸激酶抑制剂治疗的患者的肺炎风险较高相关[31].由于我们的系列是回顾性的,没有比较组,我们无法突出危险因素。然而,吸烟者、COPD患者或有放疗史的高数量需要进一步分析。PD-L1通常在这些患者中表达,但需要进一步的研究来准确预测潜在的肺部毒性。
目前尚无有效的ICI-ILD管理建议,通常以临床经验和观察报告为指导[32,33].进行性癌症病变、感染和肺栓塞是肺癌和其他肿瘤常见的并发症。因此,我们强烈建议使用造影剂进行CT扫描,以消除鉴别诊断,并为ICI-ILD提供证据。此外,我们认为支气管镜联合BAL加远端活检有助于消除感染或肿瘤进展的存在,并提供免疫相关肺炎的线索,如淋巴细胞的高比例及其相关组织学特征。
ICI-ILD的治疗以全身性类固醇为基础。对于1 - 2级ILD,可以考虑保持药物,仅在2/3周后进行CT监测。如果一个疗程的类固醇不能减轻最初症状的严重程度,可以考虑额外的免疫抑制。抗肿瘤坏死因子(TNF)的感染风险和肺毒性,以及对ICI-ILD生理病理机制的缺乏认识,使得这种生物疗法的使用特别复杂。它的使用必须由一个多学科委员会讨论。在我们的系列研究中,大多数患者在接受类固醇治疗时得到了良好的结果。未给予抗tnf -α药物。
与检查点抑制剂相关的ILD机制仍未确定,但我们可以假设它们涉及免疫效应物和肺间质t细胞的放松,导致随后的炎症反应。此外,BAL中淋巴细胞占优势,活检显示淋巴细胞浸润。此外,据报道,与正常对照组相比,组织性肺炎患者BAL液中活化的t细胞数量增加,这表明t细胞可能在这种疾病的发病机制中发挥重要作用[34].BAL液中的高淋巴细胞计数和类固醇治疗或停药后的快速临床改善提示肺损伤的免疫介导机制[35].一些作者描述了伊匹单抗或尼伏单抗诱导的结节样肉芽肿。在我们的系列研究中,我们没有遇到结节样肉芽肿的病例,但是没有系统地进行BAL和经支气管活检,因此可能低估了结节样肉芽肿诊断的发生率[36].
PD-L1抑制剂的毒性应该小于PD1抑制剂,因为它们不能阻止PDL-2和PD1之间的相互作用,但我们不能在我们的研究中证实这一明显的差异,因为大多数患者都接受了PD1抑制剂的治疗。我们不能确定PD-L1的表达,因为我们只有15个活组织检查;然而,一些作者认为PD-L1表达的降低可能导致不受控制的局部炎症和皮肤毒性,如银屑病表皮[37].另一种假设是,通过减少PD1和PD-L2之间的相互作用,抑制PD1增加了RGMb(排斥引导蛋白b)和PD-L2之间的相互作用,这可能导致肺内t细胞的克隆性扩张和免疫耐受信号通路的减少[38].
另一个有待确定的问题是免疫相关不良事件是否与疗效相关。回顾性研究发现,经历免疫相关不良事件的患者疾病控制率较高[39,40].在我们的系列研究中,总生存期为~ 6个月,肺炎时的反应为35.6%,这比高度预处理的晚期疾病人群的预期要好。然而,我们的系列研究太有限,无法确定在非致命病例中ILD是否与良好结果相关。正如一些靶向治疗所观察到的那样,毒性的严重程度是否可以作为反应的标志仍有争议[27].一个潜在的偏差是,在接受“更多”药物的患者中,副作用更频繁地发生,因此更有可能产生反应。
总之,我们的大型队列研究为ICI-ILD的诊断和治疗提供了新的见解。我们已经证明,这种毒性并不罕见,它通常发生在头几个月,并与非特异性临床症状和提示性影像学征象有关。BAL和支气管活检可以通过排除肺部感染和显示淋巴细胞性肺泡炎来改善诊断。了解ci - ild的影像学和临床表现对于及时诊断和处理这一潜在的严重不良事件至关重要。
补充材料
披露的信息
补充材料
美国Courauderj - 00050 - 2017 - _couraud
美国装饰板材erj - 00050 - 2017 - _dalle
m·德劳内erj - 00050 - 2017 - _delaunay
n .吉拉德erj - 00050 - 2017 - _girard
诉Gounanterj - 00050 - 2017 - _gounant
f . Guisiererj - 00050 - 2017 - _guisier
J-M。Michoterj - 00050 - 2017 - _michot
d . Moro-Sibiloterj - 00050 - 2017 - _moro sibilot
m . Perolerj - 00050 - 2017 - _perol
脚注
这篇文章根据2017年11月号发表的勘误表进行了修改欧洲呼吸杂志.
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:可以在本文旁边的网站上找到信息披露www.qdcxjkg.com
- 收到了2017年1月10日。
- 接受2017年4月20日。
- 版权所有©ERS 2017