摘要
2011年慢性阻塞性肺疾病全球倡议(GOLD)战略文件建议使用症状和未来恶化风险来评估慢性阻塞性肺疾病(COPD),采用两个评分临界值:COPD评估测试(CAT)评分≥10或修改的医学研究委员会呼吸困难量表(mMRC)评分≥2。为了探索这两个症状切点的等价性,使用初级保健数据集回顾性分析CAT和mMRC与圣乔治呼吸问卷(SGRQ)、简短健康调查和慢性疾病治疗疲劳功能评估评分之间的关系。
数据来自1817例患者(平均±sd1 s内用力呼气量(1.6±0.6 L)显示mMRC分级与所有健康状态评分之间存在显著相关性(方差分析p<0.0001)。mMRC 1级与显著水平的健康状况损害相关(SGRQ 39.4±15.5和CAT 15.7±7.0);即使是mMRC 0级患者,SGRQ(28.5±15.1)和CAT(11.7±6.8)评分也有适度升高。57.2%的低症状患者mMRC分级≥2分(A组和C组)与17.2%与CAT。使用mMRC切点(≥1)导致与CAT相似的GOLD组分类(18.9%)。
mMRC与健康状况评分有明显的关系;即使低mMRC等级也与健康状况损害有关。mMRC分级≥1和CAT评分≥10的临界值在判定低症状患者时大致相等。GOLD评估框架可能需要改进。
摘要
低mMRC等级与健康显著受损相关;GOLD慢阻肺评估框架可能需要改进http://ow.ly/mAuiS
介绍
慢性阻塞性肺疾病(COPD)是一种常见的慢性炎症性疾病,其特征是持续气流受限,可预防和治疗[1]。在个别患者中,疾病的总体严重程度受到恶化和合并症的影响[1]。直到最近,肺活量测定法仍然是COPD严重程度分级的标准方法[2]。然而,现在人们认识到,在个体患者水平上,1秒内的用力呼气量(FEV)1)是呼吸困难、运动受限和健康状况受损严重程度的不可靠标志[3.]。2011年慢性阻塞性肺疾病全球倡议(GOLD)战略文件现在建议,COPD的管理和治疗应考虑疾病影响(由症状和活动限制评估确定)和未来恶化风险(由气流限制或恶化史确定)。1]。对COPD的综合评估结果将患者分为四类:A:低风险,症状较少;B:风险低,症状较多;C:高危,症状少;D:风险高,症状多。
GOLD建议使用COPD评估测试(CAT)或修改后的医学研究委员会呼吸困难量表(mMRC)来评估症状。CAT是一份简短的、包含8个项目的健康状况问卷,旨在为量化COPD的症状和影响提供一个简单的工具[4]。它已被证明可以区分COPD的不同严重程度,并与圣乔治呼吸问卷(SGRQ)高度相关[5]。最初的医学研究委员会(MRC)呼吸困难量表由F莱彻[6在1952年,它的发展是为了帮助医生根据肺气肿患者进行体育活动的能力,为他们建立呼吸困难的临床等级(五个等级)。现在使用的是这个量表的修改版本,它有更简化的陈述,用“人”代替“人”,但它是基于类似的体力消耗引起的呼吸困难的五个阶段[7]。(请注意,原来的MRC等级为1至5;令人困惑的是,mMRC将患者分为0到4级。)Bestallet al。[8研究显示,MRC等级与穿梭距离、SGRQ评分、慢性呼吸问卷评分和诺丁汉日常生活扩展活动评分显著相关。然而,本研究仅评估了MRC评分为3-5级的患者,而不是病情较轻的患者(MRC评分为1级和2级)。在缺乏其他证据的情况下,GOLD推荐CAT评分≥10分和mMRC评分≥2分作为将患者分为低症状组或高症状组的等效症状切分点。
本分析的主要目的是通过使用欧洲COPD患者健康相关生活质量研究(HEED)数据库,检查不同严重程度COPD患者的健康状态评分与mMRC分级之间的关系,检验GOLD假设的这两个症状切点之间的等价性[9]。第二个目的是比较使用新的GOLD联合评估框架分组的患者的人口统计学和临床特征以及健康状况评分。
方法
HEED研究是一项在初级保健中进行的大型横断面观察性研究,其全部细节已在之前发表[9]。因任何原因就诊初级保健医生并诊断为COPD的患者(年龄40-80岁;post-bronchodilator FEV1/用力肺活量(FVC)比值<70%;吸烟史≥10包年者被邀请参加。
在单次研究访问中,患者完成以下与健康相关的生活质量问卷:copd特异性SGRQ(c) [10];12项健康问卷调查(SF-12) [11];猫[4];慢性疾病治疗功能评估(FACIT)疲劳量表[12]。使用mMRC评估呼吸困难[7]。记录前6个月患者报告的恶化次数。加重定义为症状恶化,需要口服皮质类固醇和/或抗生素和/或住院治疗。Post-bronchodilator FEV1FVC和FEV1记录FVC /FVC比值;肺活量测定在研究访视时进行,或根据前6个月内的记录证据进行。
统计分析
样本大小的计算已在较早的刊物[9]。
使用Statistical Analysis Systems version 9.1.3软件(SAS Inc, Cary, NC, USA)进行描述性统计,报告每个mMRC等级的平均健康状况得分。采用方差分析(ANOVA)检验mMRC等级与各健康状态评分之间的相关性。
描述性统计用于描述每个GOLD评估类别中患者的人口统计学和基线特征。前6个月的加重数据按三个标题收集:1)用抗生素治疗的加重;2)口服皮质类固醇(OCS)治疗加重;3)病情恶化需要住院治疗。由于没有收集个人的恶化总数,因此使用所有三种恶化类别的总和并进行年化。采用这种方法,前6个月无加重的患者被分为GOLD A类和b类。前6个月加重≥1次的患者,推断加重率≥2次,因此被分为C组或D组。
采用一致性分析,以症状切点CAT≥10量化GOLD组A至D组患者频率之间的关联与mMRC≥2,CAT≥10与mMRC分别≥1。计算加权κ-系数(值为1表示完全一致)。
结果
研究人群
报告人群的人口学和临床特征已在以前的文献中有所描述[10]。平均年龄65岁,慢性阻塞性肺病的平均病程为9年。平均FEV1为1.6升(预期为57%),目前吸烟的人占比为0.40%。在过去的6个月里,超过一半的患者出现了需要抗生素治疗的恶化,35%的患者出现了需要OCS治疗的恶化,10%的患者因恶化而住院。
用新的GOLD分类分析患者的临床特征
按CAT≥10或MRC≥2切割点划分的新GOLD组患者的人口学和临床特征见表1。GOLD组患者的平均年龄相似,无论是CAT还是mMRC分类,GOLD组间合并症的平均数量均无明显差异。COPD症状(咳嗽、痰和呼吸困难)最高,FEV最低1在D组,不论何种分类方法。mMRC分类的A组患者报告呼吸道症状的比例高于CAT分类的A组患者;B组(有痰和咳嗽症状)和C组(所有症状)患者也是如此。
按新的GOLD分类的健康状态评分
与CAT评分≥10分的等效组相比,按mMRC≥2分界点分类的所有四组患者的健康状况评分较差,并且更容易疲劳(包括疲劳、虚弱和难以进行日常活动)。表2)。两种分类方法组之间的评分差异超过了每个问卷的最小临床重要差异(MCID) [13,14(质量度量公司,林肯,RI, USA;对于mMRC分类为低症状的患者(A组和C组),SGRQ得分远高于CAT分类的患者(大约是MCID的三倍)。
健康状态评分与mMRC分级的关系
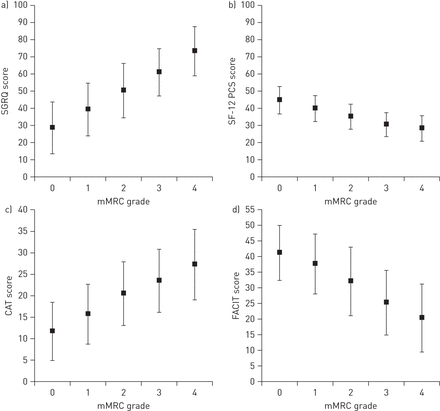
检验健康状况评分与mMRC分级相关性的单因素方差分析结果显示,mMRC分级与SGRQ、SF-12 PCS、CAT和FACIT评分之间存在显著相关性(p<0.0001) (图1)。mMRC评分0-1、1-2、2-3和3-4的SGRQ和FACIT得分差异均超过了这些问卷的MCIDs [13,14]。SF-12 PCS评分在mMRC 0 - 1,1 - 2和2-3级之间的差异也超过了MCID,但在3-4级之间没有。值得注意的是,即使是mMRC 0级(“仅呼吸剧烈运动”)患者的CAT和SGRQ评分也有适度升高,SF-12平均评分为44.5,低于一般人群的正常评分50。11,15]。对于mMRC 1级(“在平地上赶路或爬小山丘时气喘吁吁”)或以上的患者,观察到显著水平的健康状况损害。
经修订的医学研究委员会呼吸困难量表(mMRC)分级对报告的慢性阻塞性肺疾病(COPD)人群的健康状况评分a)圣乔治呼吸问卷(SGRQ);b) 12项简明健康调查物理成分评分(sf - 12pcs);c) COPD评估试验(CAT);d)慢性疾病治疗功能评估(FACIT)评分。数据以平均值±表示sd。mMRC分级与健康状态评分之间的单因素方差分析(p<0.0001)。
CAT评分≥10,mMRC分级≥2症状切点的GOLD组患者比例(GOLD推荐)
根据mMRC≥2级的GOLD症状切点的使用,A ~ D组患者的比例有所不同(图2一个)或CAT评分≥10分(图2 b)。mMRC将57.2%的患者归为低症状(A组和C组),而CAT为17.2%。比较mMRC分级≥2和CAT评分≥10这两个变量分类的患者频率的一致性分析,加权κ系数为0.626。
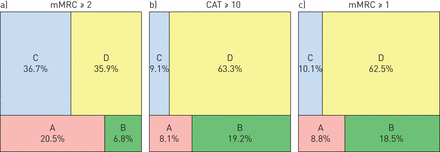
慢性阻塞性肺疾病全球倡议(GOLD)组(A至D)中使用症状切点的患者比例。a)修订的医学研究委员会呼吸困难量表(mMRC)等级≥2级;b)慢性阻塞性肺疾病(COPD)评估测试(CAT)评分≥10分;c)报告COPD人群的mMRC分级≥1。
CAT评分≥10,mMRC分级≥1症状切点(修订标准)的GOLD组患者比例
作为一项探索性试验,当使用mMRC切点≥1级对患者进行分类时,研究人员对患者的健康状况评分进行了调查。使用该切点,mMRC分级≥1的患者与CAT评分切点≥10的患者具有相似的平均健康状况和疲劳评分(表2)。
使用这一切点,分类为A至D组的患者比例与CAT (图2 c)。mMRC分级≥1的患者中有18.9%为低症状(A组和C组),而CAT为17.2%。比较mMRC分级≥1和CAT评分≥10切割点这两个变量分类的患者频率的一致性分析,加权κ系数为0.792;表明这些变量与其各自的切点之间的一致性高于CAT≥10和mMRC≥2的分类之间的一致性。
讨论
新的GOLD评估系统除了评估气流限制外,还包括症状和恶化风险[1]。推荐使用两个可选的症状切点。在缺乏公开证据的情况下,mMRC分级≥2和CAT评分≥10被认为是等效的。该分析表明,在mMRC量表的整个严重程度范围内,mMRC等级与健康状态评分之间存在明确的关系,这支持并扩展了B的研究结果estallet al。[8]。然而,我们也表明mMRC评分≥2似乎不等同于CAT评分≥10。与使用CAT(临界值≥10)进行分类的患者相比,使用该mMRC临界值进行分类的低症状患者的健康状况评分明显更差,并且更容易感到疲劳。在该患者群体中(平均FEV)157% pred), mMRC分级≥2将大多数患者归类为低症状(即。A组和C组患者的SGRQ评分远高于F . C .在人群研究中发现的copd诊断患者呃et al。[16]并且与另一项流行病学研究中发现的COPD患者的平均SGRQ分数非常相似[17]。相比之下,使用CAT评分≥10的临界值时,低症状组的患者比例较小,尽管应该注意的是,即使是这些患者,根据SGRQ和SF-12判断,仍然存在明显的健康状况损害。
MRC呼吸困难量表是由慢性支气管炎和肺气肿领域的专家开发的一套标准问题,用于测量呼吸困难。F莱彻[6报告说,使用这些问题可以使不同的观察者得到合理的可重复的结果,并且这些问题的答案与呼吸困难的客观测量之间存在普遍的一致性。应该指出的是,大多数MRC等级包含两种不同的活性,但从未测试过这种组合的有效性或两种组合活性的等效性。mMRC 1级描述的是患者在急匆匆地走在平地上或走在小山上时喘不过气来。从慢性阻塞性肺病的角度来看,这可能反映出患者的症状相对较少;但从更广泛的角度来看,在COPD设定之外,在水平上匆忙时气喘吁吁表明症状严重,对正常的日常活动有影响。在本研究中,mMRC 1级患者的平均SGRQ评分为39.4±15.5,介于0.5以内sd近期临床试验招募的患者的平均得分[18,19]。mMRC 1级患者有明显的症状,根据他们的健康状况评分判断。
CAT的发展方式与mMRC截然不同;它关注慢性阻塞性肺病的各个方面,是根据对慢性阻塞性肺病患者的访谈和焦点小组的严格选择而制定的,并得到了对社区医生和肺病学家的访谈的支持[4]。主要目标是创建一个由最少数量的项目组成的问卷,形成一个具有可靠测量特性的单维仪器。它的测试在开发的每个阶段都是稳健的。CAT与SGRQ的相关性非常好[5布兰德-奥特曼图显示,这两种乐器在两种乐器的标度范围内的表现非常相似[20.]。CAT评分≥10已被证明对COPD患者的日常生活有显著影响[20.]。CAT评分≥10分的患者大部分时间呼吸困难,容易疲劳,做家务时间较长。更高的CAT评分与更大的疾病影响相关。
一个意想不到的发现是,B组15%的患者(即。mMRC等级≥2)使用简单的自我报告呼吸症状(表1)。这一观察结果支持使用标准化仪器,如mMRC和CAT来评估COPD的症状影响,而不是依赖于患者对有关症状及其严重程度的全球性问题的反应。
新的GOLD评估框架的目的是在临床环境中使用,因此医生需要确保建议的分界点是正确和有意义的。患者的错误分类可能会影响他们未来的管理和治疗。这一分析为选择正确的切入点提供了第一个基于证据的方法。在观察到CAT评分≥10和mMRC分级≥2之间缺乏一致性后,我们使用不同的mMRC切点对GOLD症状分类进行了探索性分析。这是基于我们观察到mMRC 0级患者的平均CAT评分为11.7±6.8。使用mMRC分级≥1分的患者的特征与CAT评分≥10分的患者的特征相匹配,比GOLD mMRC分级≥2分的患者更接近。CAT评分≥10分、mMRC分级≥1分的4个GOLD类患者分布非常相似。使用CAT评分≥10分的分类与mMRC之间的相关性更强(加权κ系数更接近1),当使用1级的截止值而不是基于mMRC的2级分类时。这并不意味着完全相同的患者被分为CAT和mMRC分级≥1的不同类别,但它表明这样分类的患者的特征是相似的。使用CAT或mMRC分级≥1的患者的分类差异仅会影响一小部分患者的治疗。 By contrast, differences in the classification of patients using CAT or mMRC grade ≥2 show that, using this mMRC cut-point, a sizeable proportion of patients with symptoms that have a significant impact upon their daily activity would not be prescribed maintenance treatment from which they would be likely to derive some benefit. These data suggest that the new GOLD assessment framework symptom cut-points may require some future modification with respect to the mMRC.
该分析的目的之一是使用大型COPD数据集来检查在典型临床实践环境中使用新的GOLD联合评估框架分组的患者特征。总的来说,当使用mMRC或CAT对患者进行分类时,人口学特征没有显着差异。两种分级中GOLD组的合并症和心血管合并症的总体水平相似,这与GOLD肺量分期系统对合并症数量的划分结果一致[9]。
该分析的一个局限性是,12个月内个体加重的总次数不能直接获得,而是由抗生素治疗和/或口服皮质类固醇治疗和/或导致住院的加重次数的总和得出的,因此可能高估了总加重的真实次数。此外,肺活量测定不是在各个中心以标准化的方式进行的,而是在每个地点满足当地的要求。本研究是在确诊COPD患者的初级保健中进行的,因此可能不适用于所有COPD人群,也不代表未确诊疾病的患者。进一步的限制是,这是一个横断面研究,我们不能推测跨越类别边界的运动随着时间的推移。
新的GOLD联合COPD评估为衡量COPD在当前症状和未来恶化风险方面的影响提供了一个急需的框架。该分析显示mMRC与其他健康状况评分之间存在明确的关系,即使mMRC评分较低的患者也存在可察觉的健康状况损害。然而,目前的mMRC临界值≥2级似乎高估了低症状患者的比例;这些数据可能为未来修改mMRC评分的组分界点提供证据。
致谢
作者还想感谢编辑的支持,包括手稿初稿的编写、表格和图表的整理、作者评论的整理、文字编辑和参考文献的整理,这些都是由英国持续改进有限公司(Kingsbridge, UK)的Kate Hollingworth提供的。
脚注
支持声明:本研究由葛兰素史克(GSK)提供资金(研究编号:111749)。编辑支持由葛兰素史克公司资助。
利益冲突:可以在以下网址找到与本文在线版本一起披露的信息www.www.qdcxjkg.com
- 收到了2012年8月9日。
- 接受2012年11月30日。
- ©2013人队