摘要
C(U)RB-65(混乱,(尿素> 7莫尔−1,)呼吸频率≥30次呼吸·分钟−1,收缩压<90毫米汞柱或舒张压≤60毫米汞柱和年龄≥65岁)现在是公认的严重程度得分为患者社区获得性肺炎(CAP)在欧洲。
在2008 - 2010年期间,基于从医疗质量,德国全国性的绩效评估方案,包括所有住院治疗的CAP数据的大型数据库上的观察研究,不同的CRB-年龄组(≥50≥60和年)跨越的总CAP人口和CAP的三个实体(较年轻年龄人口<65岁,患者年龄≥65岁未居住在养老院和那些养老院获得性肺炎(纳米羟基磷灰石))进行了验证他们的潜力,预测在医院死亡。
660 594例患者进行了调查。死亡率为n = 93 958(14.0%)。在总人口中,CRB-80具有曲线(0.690; 95%CI 0.688-0.691)下的最优面积。然而,在年轻群体,CRB-50表现最佳(0.730,95%CI 0.724-0.736),具有良好的识别低危患者(CRB-50风险级别1:1.28%的死亡,阴性预测值为98.7%)的。在老年人中,CRB-80的最佳年龄组(未居住在疗养院的病人0.663,95%CI 0.660-0.655; 0.608,95%CI 0.605-0.611在那些与纳米羟基磷灰石)表现较差。在后一组中,所有CRB-年龄组未能识别低危患者(CRB-80风险级别1:22.75%的死亡,阴性预测值为81.8%)。
患者住院CAP年龄<65岁可由CRB-50得分进行评估。在由CRB-65评分来评估那些年龄≥65岁(不纳米羟基磷灰石),低危患者已经处于死亡的风险增加。在纳米羟基磷灰石的患者,甚至使用CRB-80不能识别低危患者,应由功能状态和合并症评估陪同。
肺炎严重程度的评估现在被认为是社区获得性肺炎(CAP)患者管理中最重要的步骤之一。在欧洲,CURB-65(混淆,尿素>7 mol·L)−1,呼吸频率的呼吸≥30·分钟−1,收缩压<90 mmHg或舒张压≤60 mmHg,年龄≥65岁)及其变化(CRB-65)由于其预测可与更复杂的肺炎严重程度指数(PSI)相媲美,且极其简单,已被广泛接受作为严重程度评估的工具[1,2]。
这个工具的简单性是一个主要的优点,通过引入额外的变量而获得的预测能力的潜在小改进是无法抵消的。然而,“年龄”这一变量的最佳截点仍未确定,有关人士对长者的适当截点亦有关注[3.,4]。既然这样,65岁的截止似乎武断。相反,而原油年龄对死亡率的年龄可能在很大程度上影响该工具的预测能力不同的截断产生重大影响,但尚未解决年龄是否是死亡的独立危险因素[4- - - - - -6]。此外,由于高龄患者的高体重可能会对较年轻患者对高死亡风险的敏感性产生负面影响,因此设定年龄界限尤为重要[2]。
我们最近展示了[7,8]认为CAP应被视为包括三个实体高度不同的预后意义的条件:年轻患者(年龄<65岁),老年患者不居住在养老院(≥65岁)和老年护理院获得性肺炎(纳米羟基磷灰石)。在目前的分析,我们提供跨总CAP人口不同CRB-年龄组的验证和CAP的三个实体,根据从德国全国范围的性能测量方案在医疗保健质量的大型数据库包括所有住院治疗的CAP数据上在3年的时间。
方法
数据库
该观测研究是基于从德国全国范围内强制性的绩效评估方案,成立于2005年所有医院的数据库都需要提供一组由一个专家小组对CAP与医疗(前身的水族研究所共同定义的数据,直到2009年,随着Bundesgeschäftsstelle献给Qualitätssicherung)。
CAP通过编码无严重免疫抑制(HIV感染、实体器官或骨髓/干细胞移植或严重中性粒细胞减少)的肺炎作为入院的主要诊断。基础国际疾病分类(ICD)-10德国修订(GM)用于病例的纳入和排除。这些代码明确排除急性支气管炎和慢性阻塞性肺疾病的恶化以及院内肺炎。
该数据库包括了所有住院治疗的急性CAP无论在哪里,他们最初提出的。由于在德国医院CAP呈现患者通常入院,患者从急诊室平安出院组被认为是最小的。使用CRB-65得分是由德国CAP指南推荐;但是,有没有关于遵守这一建议的数据。
数据库包含信息的推荐模式(从家里,养老院,另一个医院或康复设施),年龄和性别,据ICD-10-GM并存病(可选),功能状态、呼吸速率、收缩压和舒张压,出现急性肺炎相关性精神混乱的承认,使用通气支持(非侵入性或侵入性),存在的稳定标准放电(包括呼吸速率,收缩压、舒张压、精神状态、结局(生存或死亡)。这些数据是电子评估的。没有关于病原体模式和抗菌素治疗选择的数据。详情已在其他地方公布[9]。
对于此分析的目的,包括最近三年的数据集选择(2008-2010)。该数据库没有丢失数据,除了合并症,自变量的条目是强制性的。
CRB-年龄组
CRB计算,在每个1的存在分配一个点)肺炎相关精神错乱,2)呼吸频率≥30次呼吸·分钟−1收缩压< 90mmhg或舒张压≤60mmhg。
根据CRB标准将年龄(≥30、≥40、≥50、≥60、≥65、≥70、≥80、≥90、≥100岁)划分为不同的类别,分析CRB年龄组对住院死亡率的预测潜力。
导致组(0-4)CRB-年龄组的分类是根据L的经修饰的方式重新计算成风险等级IM等。[1]。风险等级计算如下:风险等级(RC)-1 (CRB-65 0分);RC-2 (CRB-65 1-2分);RC-3 (CRB-65 3-4分或入院时机械通气,因为对后一种病人的呼吸率没有可靠的评估是现实的)。
CRB-年龄组在总人口中住院死亡率的预测和CAP的三个实体进行了测试:年轻(年龄<65岁),老年人不居住在养老院(≥65岁),并与纳米羟基磷灰石老人。
统计
通过逐步向前logistic回归进行了与CAP入院病人在医院死亡的独立预测因素多因素分析。为了调查的年龄,CRB,养老院居住和长期卧床的功能状态十年的相对权重,只有这四个变量都包括在内。在医院死亡的患者CAP的预测性能提出,上市根据CRB-年龄组的风险等级CRB-年龄组的预测,并计算灵敏度(真阳性(CRB-年龄组RC-2和-3)/全部死亡),特异性(真阴性(CRB-年龄组RC-1 /所有活着),以及阳性(真阳性/所有阳性)和阴性(真阴性/全部阴性)预测值。此外,这些人由曲线(AUC)下建立接收器操作特性(ROC)曲线,并计算所述区域正式评估。显着性水平设为p <0.05。
结果
患者人群
总体上,660 594例(2008 N = 211 708; 2009年N = 229 796和2010 N = 228 090)在2008-2010在德国CAP住院都包括在内。平均年龄为72.81(95%CI 71.40-74.22)和男性女性的比例为55.8:44.2。
在提供这些患者的特点和CRB-65的风险类别的分布表1。
死亡
总住院死亡率为93 958(14.0%)(2008 N = 30 373,14.3%; 2009年N = 32 414,14.1%; 2010 N = 31 171,13.7%)。
死亡率随年龄的增加、住院护理和卧床的功能状态而增加。对年龄<65岁、≥65岁、未住进养老院、≥65岁合并NHAP的患者的死亡率分布进行了分析图1;死亡率的分布根据年龄,养老院居住和卧床不起的功能状态显示分层图2。在没有卧床不起的病人中,养老院居住权也与死亡率过高有关;然而,死亡率的差异随着年龄的增长而减小。
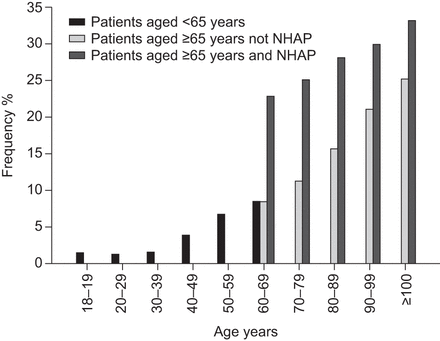
年龄<65岁、≥65岁未入住护理院、≥65岁家庭获得性肺炎(NHAP)患者按年龄组死亡。
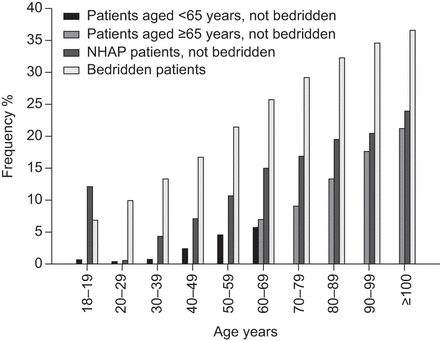
年龄<65岁、年龄≥65岁且未住养老院且未卧床的患者、患有养老院获得性肺炎(NHAP)且未卧床的患者、以及不论年龄和居住地点的患者,按年龄组和功能卧床状态计算的死亡率。
根据CRB-65风险等级,三个不同的CAP实体的死亡率如下表2。
与CAP住院患者死亡率相关的因素
年龄以几十年为分组,CRB、养老院居住权和卧床功能状态纳入多变量分析。均与死亡独立相关(表3)。
根据一般人群中不同的crb年龄组预测住院死亡率
据ROC分析,AUC与各年龄组直到≥80岁(AUC 0.690; 95%CI 0.688-0.691)提高。然而,为了CRB-65的差异是最小的(AUC 0.684; 95%CI 0.682-0.685)(表4)。
纵观CRB年龄高危人群的分类,CRB-30,-40和-50似乎赋予的CRB-30,低危患者(0.65,0.71和1.28%的死亡鉴定平分的最佳平衡-40和-50RC-1,分别;阴性预测值分别为99.3%,99.3%和98.7%,)和中度和高危患者(在CRB-30,12.17-12.9%和36.19-36.81%的死亡-40 -50 RC-2和-3,分别地)(在线补充表S1)。
根据不同的CRB-年龄组住院死亡率的预测在三个CAP实体
在年龄组<65岁,ROC分析表明,AUC是最适合的年龄组≥50岁(0.730,95%CI 0.724-0.736)(表4)。此年龄阈值导致了死亡的预测1.28 RC-1,5.68%为RC-2和用于RC-3 23.29%(在线补充表S2)。CRB-50的阴性预测值为98.7%。
在年龄组≥65岁未居住在养老院中,AUC是最适合的年龄组≥80岁(0.663,95%CI 0.660-0.655),这是类似于普通人群(表3)。然而,尽管CRB-80的死亡率预测仍然遵循三级模式,但在RC-1中死亡风险已经相当高(6.62%)。RC-2的死亡率为14.38%,RC-3为38.5%(在线补充表S3)。
在NHAP≥65岁年龄组中,AUC的最佳值也≥80岁,但低于一般人群(0.608,95% CI 0.605-0.611) (表4)。此外,CRB-80不再识别低风险患者(RC-1 18.23%, RC-2 32.08%, RC-3 48.91%)(在线补充表S4)。
总的来说,CRB的预测与CRB-65的预测是一致的。在小于65岁的年龄组(如果设置为CRB-50)中,CRB各年龄组的变化对AUC的改善幅度较小(如果设置为CRB-80),但对老年人AUC的影响幅度较小(如果设置为CRB-80) (表4)。
讨论
我们最重要的调查结果是:1)年龄是死亡的独立预测因素,与养老院居住权、功能状态和CRB一起;2)虽然年龄≥80岁(CRB-80)的AUC最高,但总人口数中年龄≥65岁(导致CRB-65)是评估CAP死亡风险的合理阈值;3)年龄<65岁的患者AUC≥50岁(CRB-50),对低危患者预测良好;4)对于年龄≥65岁但未入住养老院的患者,年龄≥80岁(CRB-80)的预测效果最好;然而,低风险患者的死亡风险已经达到6.6%;5)年龄≥65岁的NHAP患者,最佳年龄组继续≥80岁(CRB-80);然而,AUC明显比未发生NHAP的组更差。CRB-80评分不再预测低风险患者。
在这一庞大的人群中,几乎包括了所有在德国治疗3年的CAP住院患者,年龄是患者住院死亡的独立预后因素。4- - - - - -6]。由于没有系统地记录共病,我们无法确定年龄对共病的确切影响。然而,年龄仍然是死亡的独立预测因素,与养老院居住权和功能状态,以及严重程度标准(CRB)一起。这一发现强调了确定包括年龄在内的最优严重性阈值作为预测因素的重要性。
我们的数据证实了CRB-65评分在医院死亡在总人口中的预测从CAP的普遍良好操作性的特点。该AUC比之前报道的有所回落,可能是因为我们依赖于院内,而不是30天死亡率和我们包括纳米羟基磷灰石和长期卧床的病人与CAP一般人群。虽然CRB-80有一个更好的AUC,所不同的是最有可能在临床方面无关。
如果将CRB评分应用于三个亚群,则会提供不同的观点,根据我们的数据,这三个亚群应该被分开考虑。年龄小于65岁的年轻组在年龄≥50岁时AUC最优(导致CRB-50)。在一般人群中,AUC甚至优于CRB-65。从第六个十年开始,死亡风险的急剧增加已经很明显了。事实上,该评分为鉴别低风险患者提供了一个极好的工具,在RC-1中死亡率最低。值得注意的是,尽管总体死亡率很低,但RC-2和-3的患者已经有相当大的死亡风险。
在患者年龄≥65岁,独立的居留身份,年龄组≥80年的最适AUC。而在人口不居住在养老院CRB-80的预测是类似于普通人群的,它是在患者的纳米羟基磷灰石明显不如。此外,低危患者的预测显然逊色,虽然CRB-80还导致了三险类模式,坦言未能确定低风险的纳米羟基磷灰石患者,死亡率“低” RC-1已经是非常高。
这些结果与在C(U)的下到不可接受的手术性能的暗示的其他报告RB标准[线5,10]和C(U)在老年病人RB-654,11]。例如,Parsonage等。[11]研究发现CURB-65是不可靠的老年患者低风险的预测,死亡率在患者的低风险类别年龄≥80年达到27%。在用C另一项研究中母鸡等。[4[包括入院和门诊患者,随着年龄的增长,CURB-65和PSI的严重程度评分均显著下降:CURB-65的auc分别为0.80 (95% CI 0.67-0.93)、0.73 (95% CI 0.65-0.82)和0.60 (95% CI 0.47-0.73),分别在年轻、老年和高龄患者中。老年AUC反映了我们对NHAP患者的调查。对低风险患者的预测在高龄患者中明显更差。作者声称,提高法定年龄分数的年龄界限可以提高对老年人死亡率的预测。我们的数据证实了这一点,并进一步表明,在更年轻的人口中降低年龄界限,同样可以产生更好的预测。Teramoto等。[3.]提出在老年人口不断增加的截止到80年。
因此,CRB-65严重程度评分在住院CAP患者中的良好表现主要是由于纳入了死亡率风险低得多的年轻人群。因此,我们主张在医院环境中放弃年轻人群的CRB-65评分。相反,CRB-50评分可以应用于年轻患者。CRB-50在年轻人群中的表现明显好于CRB-65在普通人群中的表现,它可以很好地识别低风险患者。相比之下,虽然年龄≥65岁的人群CRB-80评分比一般人群CRB-65评分稍好一些,但这种差异在临床实践中可能无关紧要。重要的是,年龄≥65岁的CRB-65不再被视为低风险人群。当然,这并不意味着任何年龄≥65岁的患者都必须住院,但它可能会增加对可能支持这种治疗设置的个体风险因素的关注。这些危险因素主要包括共病。老年人的替代风险评分(如收缩压、氧合、年龄和呼吸频率升高)和a -下降(年龄、脱水、呼吸衰竭、定向障碍和低血压)并没有令人信服地显示出优于CURB-65 [6,12]。
相反,没有CRB-年龄组似乎是在≥65岁与纳米羟基磷灰石患者是多大价值。预测充其量适中,比分未能识别低危患者。因此,需要对此类患者的评价更广泛的修改,甚至替代风险评分。功能障碍已多次被证明是死在这个患者人群的主要预测[13,14]。在纳入表现状态时,PSI风险评分表现较好[15]。一个多维预后指数,从一个全面的老年评估中收集的信息计算出来,准确地将住院老年患者按不同的死亡风险分组,其预测准确性甚至高于PSI的预测值[16]。
来自初级保健的最新数据证实,CRB-65在识别低风险患者(包括老年人)方面表现令人满意[17]。显然,必须对不同的设置作出相应的解释。然而,CRB-65是否仍然是在初级护理中管理的CAP患者的最佳工具仍有待确定。
修改CRB-年龄组的分数,并可能提高其预测的另一种方式将是年龄转变成一个连续变量被别人[的建议18]。然而,这种转变具有简单的损失的缺点和需要电子的支持,没有预测相应的改进。
死亡的风险是不是必须要首先做出的唯一评价。在本组的许多患者,风险评估必须以治疗的目的而由于道德原因可能限制早期(也许是连续的)评估相结合。此外,死亡的风险增加一般不挂的倾向hospitalise,但可能意味着正好相反,如。它已经表明,住院甚至可能恶化的功能状态,而且许多患者宁愿家庭护理[19]。还需要做很多工作来确定这些患者的最佳风险评估。
我们的数据是特别强,由于患者数量巨大,并且在3年的时间了大量西方国家的所有住院患者都包含了事实。尽管数据的有效性并没有正式评估,年龄显然是一个强大的参数。在CRB标准可能存在的故障仍然平均分配并不能影响到年龄组的CRB得分在我们分析的影响。鉴于死亡率堪比许多以前的研究[1,2,我们数据的外部有效性显然很高,至少对西方国家来说是这样。一个局限是我们忽略了ICD代码在识别CAP方面的有效性。之前来自德国以外的研究对ICD搜索过程的评估远没有我们项目中应用的程序复杂,这些研究表明它们的准确性不高[20.,21]。目前,我们无法想象另一种方法进行这样的全国性的程序时,这将是实用的。鉴于数量极其庞大的包括病人,误判对结果的影响被判断可能是有限的。不幸的是,我们的数据库不允许CRB-年龄组与CURB-年龄组和PSI的比较,所以我们忽略其他严重程度的评估工具是否会取得更好的预测。然而,预计的年限对CURB-65的影响将类似于导致我们的CRB-65的分析。
综上所述,基于这些数据,我们建议对住院CAP患者的风险评估进行修订。年龄小于65岁的患者最好采用CRB-50评分进行评估,而低风险患者的死亡风险显然非常低。年龄≥65岁未入住养老院者,可采用CRB-65评分;然而,低风险患者的死亡风险已经在增加。NHAP患者需要不同的治疗方法,即使使用CRB-80,最初的风险评估也应伴随功能状态和共病情况的评估,并考虑治疗目的。
脚注
这篇文章有提供补充材料www.www.qdcxjkg.com
利益声明
有关利益冲突的资料,请参阅本文的网上版本www.www.qdcxjkg.com
- 收到2012年4月21日。
- 接受2012年7月17日。
- ©ERS 2013












