文摘
有限的和有争议的数据存在于睡眠障碍性呼吸的自然进化(SDB)在未经处理的个人。这项研究调查了深发展的进化在3年的时间里在一个社区的老年人。
从最初的854名健康受试者年龄意味着±sd68.4±0.8岁,519年未经治疗的受试者接受临床和仪器以后随访3.6±1.6岁。深发展被定义为一个呼吸紊乱指数(RDI) > 15事件·h−1。
在基线,202例(39%)受试者RDI≤15事件·h−1和317年(61%)有一个RDI > 15事件·h−1。3岁后,280例(54%)受试者non-SDB和239年(46%)有深发展。评估之间的RDI减少22.3±16.2,16.4±13.0事件·h−1,更大的病例数下降与RDI > 30事件·h−1在那些RDI≥30事件·h−1。non-SDB组中,81%有一个稳定的RDI和19% RDI增加了平均的13.7事件·h−1。在深发展集团RDI下降值≤15事件·h−1在36.6%的情况下,63.4%的人仍然在深发展。农村发展研究所变化并不取决于体重变化。
在健康的老年人,深发展的患病率和严重性并未显示自然恶化的倾向,某些情况下改善或缓解独立的体重变化。这些发现还表明,在老年人中,自然深发展进展仍然是假设的。
一篇文章Lugaresiet al。(1打鼾之前)是第一个建立理论,通过几年,出现明显的阻塞性睡眠呼吸暂停(睡眠障碍性呼吸;深发展)和嗜睡,这表明深发展是一种自然进步的疾病。自从深发展患者面临更大的风险,心血管疾病如高血压、心律失常、充血性心力衰竭、中风和心肌梗死(2,3),疾病的进步自然将强调早期和有效治疗的必要性。
然而,争议是否出现深发展是一种真正进步的疾病,如果是这样的话,哪些因素最有助于其恶化。一些研究发现,上呼吸道阻力综合症(4)和轻度到中度深发展有恶化的趋势随着时间的推移,(5- - - - - -7),而其他人则发现,深发展是相当稳定的,甚至改善(8- - - - - -12]。纵向的流行病学研究对大型中年人群(13- - - - - -15)发现,随着时间的推移,变化发生在深发展发病率和严重程度。在克利夫兰家族研究中,在一段时间埋葬,意味着呼吸紊乱指数(RDI)从6增加到8.6事件·h−1在威斯康辛州,而睡眠组从4.1上升到5.5事件·h−1接收后续。在上面的研究中,体重增加的重要预测长期深发展的发病率和严重程度的变化。然而,尽管有一个关联的体重增加和不断恶化的深发展,性(14- - - - - -16在第一个观察),疾病的严重程度(7,8,17)和年龄可能关键贡献者深发展进展。在临床研究中,打鼾者和那些有轻度到中度深发展RDI的增加与身体质量指数(BMI)的增加。相比之下,严重患者RDI深发展有一个微不足道的变化,表明深发展的天花板效应严重程度(7,18]。尽管在老年人(深发展是非常普遍19- - - - - -22),很少有研究老年人一直表现的自然进化,这几个显示老年患者更有可能稳定或改善深发展(6- - - - - -8,23]。
在欧洲,人口老龄化问题的答案是否深发展进展出现在老年人临床感兴趣。累进的疾病会强调价值的后续访问频繁,早期治疗,防止心血管疾病和行为后果(24),而相反将适用于一个稳定的疾病。在当前的研究中,我们审查的时间演化深发展定义方面的临床结果和仪器评估在3年的时间里在一群健康的老年人年龄≥68岁参加一个项目在老化和心血管的后果。
方法
参与者
基线和随访数据获得心血管和脑血管事件的参与者的预后指标(证明)和自主神经系统活动,衰老和睡眠呼吸暂停/低(突触)的研究。基线的方法评估的证据和突触的研究一直在前面描述的(25)和总结图1。的第一步的居民进行了调查研究城市圣艾蒂安,法国,从2001年到2003年;受试者合格如果他们65年岁加入日期。3983年合格的调查者中,11%的人拒绝参与和67%没有回答。最后研究人群包括1011名参与者来说,临床访谈中,神经和心脏检查。3年之后,一个辅助解决深发展之间的关系,研究了多种波动描记研究器家庭和心血管和脑血管发病率7-yr随访研究(突触)提出了整个集团只接受854名参与者(58.5%女性和41.5%男性,年龄68.0±0.9年研究条目)。多种波动描记评价器在第一次夜间的研究结果和主张用持续正压通气(CPAP)治疗治疗被送到那些建立全科医生治疗是否表示。在最初的样品中,183个受试者RDI > 30事件·h−1但只有60开始CPAP。这些60受试者治疗之后,当地pneumologists和多种波动描记跟进器临床和他们被排除在外。剩下的突触多种波动描记重新评估器队列联系临床,∼3岁以后(意味着±sd随访期间3.6±1.6岁)和519例(61%)接受了。这些519年未经处理的参与者构成的样品报告。表1提供了描述数据在第一个评价对象或不参与多种波动描记跟踪器3年。
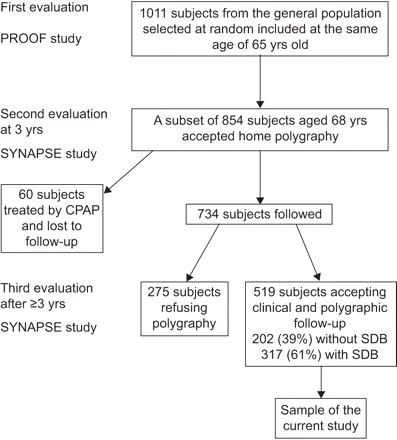
流程图的心血管和脑血管事件的预后指标(证明)和自主神经系统活动,衰老和睡眠呼吸暂停/低(突触)研究设计。数字和百分比的受试者参与调查显示在当前的研究中。CPAP:持续气道正压。
协议和知情同意的文件被批准的当地伦理委员会(CCRRB阿尔卑斯大区卢瓦尔河)和所有科目给书面同意参与研究。
临床评估
详细的临床评估是专注于心脏和脑血管疾病,高血压,糖尿病,和呼吸、神经和精神疾病。分析了当前药物抗高血压,治疗糖尿病药、催眠、抗焦虑和/或抗抑郁治疗。人口特征包括性别、年龄、BMI,颈围,24小时血压和心率测量所有科目均获得基线和随访。心电图进行同时polygraphy和血压测量进行polygraphy后1天。受试者被定义为血压正常的人如果他们不报告高血压和抗高血压治疗的历史,没有在动态血压监测(Diasoft;Novavor, Rueil法国石竹、法国),平均收缩压> 135毫米汞柱和平均舒张压> 85毫米汞柱。
所有参与者得分埃普沃思嗜睡量表(ESS) (26),四年级范围(0:non-napping;3:高打盹的机会),最大24分。白天过度嗜睡的存在被定义为一个分数> 10分。
睡眠研究
所有的受试者都接受多种波动描记录音器整晚家庭22:00-23:00之间在床上的时间安排和06:00-07:00 h,这代表他们的平均睡眠时间。这个夜间无人home-sleep研究了多种波动描记系统器在所有科目使用(泰科医疗HypnoPTT®;英国清教徒班尼特通话软管),其中包括声音测量、心电图、脉搏渡越时间,rr时机、鼻腔气流的压力,呼吸努力和体位。动脉氧饱和度测量脉搏血氧仪(年代p O2)被记录。虽然我们没有进行验证研究,此设备类似于其他验证方法用于检测存在的深发展在中年人和老年人27,28]。HypnoPTT软件包用于下载和分析的轮廓。所有自动分析多种波动描记得分是由器视觉检查和相同的考官(罗氏)在第一和第二intrascorer 87%的可靠性评估。最小化潜在的睡眠时间过高,受试者完成了圣玛丽医院的问卷调查,和清醒之前关灯被分析排除。主观睡眠时间计算报告关灯和灯之间的时间。记录被认为是可接受的如果≥5 h记录呼吸信号的获得没有缺失的数据。第二个监控执行时主观睡眠延迟超过2 h在第一个晚上,睡眠时间< 5 h或呼吸道记录被认为是不可接受的。呼吸不足被定义为≥50%减少气流从基线值持续≥10年代和与血氧饱和度下降≥3%。呼吸暂停的气流被定义为没有鼻插管持续> 10年代。没有胸腔运动与呼吸暂停事件定义为中央有关,而逐步增加脉冲阻塞性的渡越时间允许定义事件。 The RDI was established as the ratio of the number of apnoeas and hypopneas per hour of subjective sleep time. The indices of nocturnal hypoxaemia measured were mean年代p O2,记录时间的百分比年代p O2< 90%,最小年代p O2睡眠期间记录的值和血氧饱和度下降指数(ODI),即。血氧饱和度下降每小时的数量集的记录时间,血氧下降≥3%。脉冲传输时间是连续监测和呼吸相关,nonrespiratory-related和总自主觉醒指数(aai)计算视觉校正后根据之前定义的标准(29日]。RDI > 15事件·h−1≥50%的事件得分作为深发展的阻塞性被认为是诊断(30.]。例分层为轻度(RDI > 15到< 30事件·h−1)或严重(RDI > 30事件·h−1深发展。
统计分析
受试者的特征概括为±sd连续变量,并为分类变量计数和百分比。统计学意义的群体接受和拒绝随访评估未配对t。基线和随访之间的差异对整个组患者接受随访和子组分类根据深发展严重性比较采用配对t。为了调查深发展变化的决定因素,皮尔逊相关系数和多元回归分析建立这周日夜间因子和/或影响呼吸参数的变化在随访。
所有统计分析进行了使用SPSS统计软件包(SPSS为Windows 12.0版本;美国SPSS、芝加哥、IL)。多重比较校正后,双尾假定值< 0.05被认为是显示统计学意义。
结果
519名参与者的基线特征的跟踪和275人拒绝后续所示表1。个人接受后续更有可能降低BMI和ODI但可比在临床方面,代谢和心血管疾病,患病率反映的嗜睡,高血压,糖尿病,周日和夜间血压。重要的是,没有明显差异的百分比沉睡的科目,RDI,夜间低氧血或AAI之间组。
总体样本的参与者包括294女性(56.6%)和225(43.4%)的男性平均年龄为71.9±1.2年的随访。表2和3多种波动描记特征在基线和器]说明临床和3岁后在总样本。在随访(表2),有轻微增加BMI和在周日和夜间血压明显降低总样本,没有主观嗜睡的变化。在深发展集团比较轻微的临床数据(RDI > 15·h < 30事件−1)和严重事件(RDI > 30·h−1)情况下(表4)明显下降的血压值在深发展是严重的情况下,一个轻微的ESS评分和BMI发生。
多种波动描记数据基准器对202例(39%)受试者RDI≤15事件·h−1和317年(61%)有一个RDI > 15事件·h−1。3岁后(表3和4),RDI的基线值降低22.3±16.0事件·h−116.4±13.0事件·h−1(p < 0.001),与ODI与非呼吸道AAI上升有关。数量有增加的科目RDI≤15事件·h−1(54%)和减少病例与RDI > 15事件·h−1(46%),他们的RDI减少从基线值的31.0±14.9事件·h−121.1±13.7事件·h−1(p < 0.001)。所示图2non-SDB受试者的数量显著增加(p < 0.001),减少在深发展的情况下大大增强在主题与RDI > 30事件·h−1(p = 0.01)。在基线组中没有深发展,164例(81.2%)仍有RDI≤15事件·h−1在随访,38(18.8%)增加了RDI的意思是13.7事件·h−1。作为集团的RDI下降值≤15事件·h−1在36.6%的样本,其余被稳定或改善。
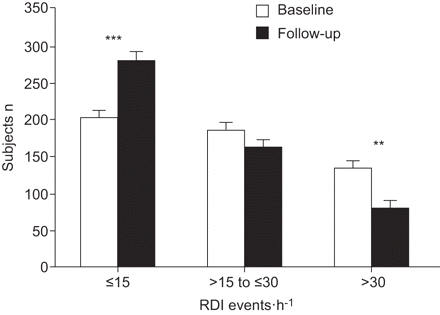
直方图显示在基线和随访的根据他们的呼吸紊乱指数(RDI)。数据意味着±sd。* *:p < 0.01;* * *:p < 0.001。
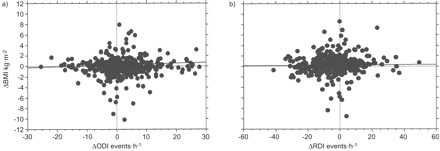
评估哪些因素可能影响的进展或回归深发展,变化的相关分析RDI多种波动描记变化器和ODI与临床表现。RDI之间的负相关显著变化和基线值,确认大减少深发展集团,在严重的情况下图3)。之间不存在相关性的变化RDI ODI与变化ESS (r = -0.06,无意义的),颈围(r = 0.03,无意义的)和BMI (图4)。血压和RDI变化的分析显示夜间收缩压的变化之间的显著相关性(r = 0.153, p = 0.001)和舒张压(r = 0.187, p = 0.001)血压(图5)和RDI的变化,不影响昼夜血压值(不重要的)。
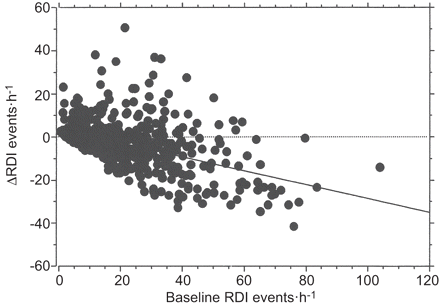
散点图显示的变化之间的负相关(Δ)呼吸紊乱指数(RDI)和RDI基线评估价值(r = -0.62, p = 0.0001)。
情节代表缺乏变化之间的关系(Δ)在身体质量指数(BMI)和变化)血氧饱和度下降指数(ODI) (r = 0.08,无意义的)和b)呼吸紊乱指数(RDI) (r = 0.004,无意义的)。
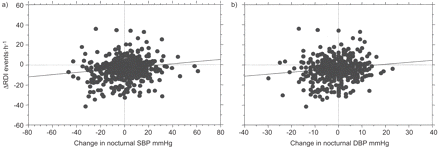
散点图显示改变呼吸障碍指数之间存在显著的正相关(ΔRDI)和夜间的变化)收缩压(SBP) (r2= 0.144,p = 0.002)和b)舒张压(菲律宾)(r2= 0.141,p = 0.002)。
评估不同因素是否负责RDI non-SDB科目和深发展的变化情况,我们进行了多元逻辑回归分析包括年龄,性别,吸烟,RDI基线和体重指数的变化。体重指数的变化可能稍微解释RDI non-SDB上升组(r2= 0.02,p = 0.03),但没有发现影响深发展例(r2= 0.001,无意义的)。性效应被发现雄性RDI变化(p < 0.01);相比之下,女性有一个倾向相对稳定或提高在随访(无意义的)。
讨论
深发展的进化的研究是重要的识别这个睡眠呼吸障碍的健康负担,提高我们对影响因素的理解所谓的自然历史。目前在社区老年人口健康的纵向研究显示,在过去的3年是一个小型但显著减少深发展严重性与缓解或改善在某些情况下。独立RDI变化发生体重的变化,表明在健康老年人的缓解或恶化深发展相关因素的不同影响中年受试者。是否这个时间进化是针对老年人深发展科目需要阐明。
在目前的研究中,我们发现有一个将军RDI下降,影响了整体样本,在某些情况下,诱导稳定或改善综合症。81%的受试者有RDI≤15事件·h−1在基本保持稳定,37%的病例有RDI > 15事件·h−1在第一次考试在后续有缓解。显著增加的RDI≤15事件·h−1RDI > 30事件·h−1在只有9.7%的情况下被发现。尽管在深发展的定义不同,即。RDI > 15事件·h−1,在深发展的方法用来评估的存在,即。polygraphy与多导睡眠图,我们的结果在其他年长人群类似报道。在一个时间埋葬睡眠心脏健康的纵向评价研究[31日)涉及在随访3078例年龄在67年,作者指出RDI的适度增加从8.1到10.9事件·h−1这不是与嗜睡或恶化的生活质量。有趣的是,在我们的人口,52%的受试者与RDI≤15事件·h−1保持稳定和< 1%的群体开发了一个RDI > 30事件·h−1。在克利夫兰也获得了类似的数据14和威斯康辛州13]睡眠军团在单独的5 -和接收跟进,分别。当我们考虑临床数据,而一些研究[4,6- - - - - -8)发现了一个严重恶化40-60-yr-old RDI的病人,其他人(5,11RDI)没有发现显著变化,表明深发展不一定增加。如果这些数据是相对一致的中年受试者病情恶化的疾病是老年人更有争议。使用问卷,Honsberg等。(12)发现,在习惯性打鼾,打鼾持续58%和35% >时间埋葬后续汇出,年龄> 65岁和缺乏肥胖诱导缓解打鼾。在湾区睡眠组,Bliwise(23)检查103人年龄> 64岁跟着他们∼5年确定RDI发生变化,如果是这样的话,哪些因素解释这些变化。在这个群体中,RDI·h指数从4.5升至8.3事件−1改变率稍高的男性。总的来说,年平均变化率RDI∼0.2事件·h−1,81例显示增加,20例显示减少和两种情况没有变化。有趣的是,在我们的人口,身体质量指数的变化并不影响RDI的变化。
大多数数据在深发展进化论假设深发展的发展是由于几个因素,如进行性神经性的上呼吸道病变(32],上呼吸道的老化过程函数[33和体重增加。在威斯康辛州的队列研究13,14,34),研究人员发现体重增加10%预测RDI增加32%,而10%的重量损失预测RDI下降了26%。流行病学研究2668年男性,摄取[6]表明,未来10年,打鼾从15%上升到20%,体重最重要的预测因子。考虑一个老年人口(22),颞RDI BMI较高的增加发生在受试者在基线。与Bliwise(23群,我们没有找到一个显著RDI变化和重量变化之间的联系,或恶化或改善疾病和严重程度之间的深发展招生的时候。虽然我们的研究不允许我们识别深发展的原因改善老年人,一些论述,可以提出。首先,在我们的人口,BMI变化从基线到后续的程度轻微,即使大多数的人口超重(48%),只有10.4%的样本有一个体重指数> 30公斤·m−2在观察。其次,深发展的缺乏进展的老年人可能与保护机制(35,36和深发展的表型特征37,38),这将更频繁地诱导稳定或改善18]。支持老年深发展受试者的保护机制的假说35,36),我们发现RDI改进与夜间血压下降的趋势,独立于血压昼夜变化或变化的抗高血压治疗,后者只发生在10%的样本。如果是这样的话,假设减少心血管发病率和死亡率在年长的深发展情况下可以确认(36]。
在考虑我们的研究的结果,需要考虑一些限制。首先,我们必须记住,我们的主题是相对“年轻”的老人和一个3年的随访期间,一段时间内可能不足以检测纵向深发展严重程度的变化。因此,我们不能排除这种可能性会发生更大的变化,如果我们认为“老”老年人随访> 3岁。其次,在我们的示例中,有一个轻微的体重增加的倾向,只有少数受试者体重变化。因此,缺乏关联RDI的变化和体重变化在整个人口不能外推到更肥胖人群。第三,我们使用动态polygraphy不允许评估睡眠结构和睡眠呼吸事件的关系阶段。然而,回廊polygraphy目前被认为是一个有用的工具,常规评估和筛选深发展在老年人27,28]。最后,一个inter-night变异性存在于老深发展患者(39),也可能被解释成仪器扰动,改变在仰卧位睡眠时间和睡眠的碎片。因为在一个动态设置,控制睡眠的位置和睡眠结构是不可能的,中断的影响睡眠和睡眠姿势RDI减少不能排除。
总之,在3年随访期间我们发现深发展的改善我们健康的老年人,轻微病例的51%和17%的严重病例正常化RDI独立的体重变化。这些结果暗示RDI本身可能不是一个突出的目标治疗老年人和其他因素,如心血管发病率和认知功能障碍,可能会考虑适当的治疗干预。
脚注
临床试验
这项研究是在注册www.clinicaltrials.gov用标识符数字NCT00759304和NCT00766584。
支持声明
这studywas支持赠款从法国外交部网站(小房项目医院矫揉造作的倩碧国家、方向de la矫揉造作的倩碧,CHU圣艾蒂安;Appel Appel 'Offre 1998 d 'Offre 2002 (L 'Association de矫揉造作的突触。
感兴趣的语句
没有宣布。
- 收到了2011年8月3日。
- 接受2012年1月4日。
- ©2012人队