抽象
使用阿片类药物的慢性患者在睡眠期间的呼吸异常复杂和潜在的致命疾病,包括中央和阻塞性呼吸暂停,呼吸功能不全,呼吸共济失调和nonapnoeic低氧血症风险。丁丙诺啡,部分μ阿片激动剂限制呼吸毒性,被广泛用于阿片样物质依赖和慢性非恶性疼痛的治疗。然而,其导致睡眠呼吸障碍的潜力还没有被研究。
70名承认与丁丙诺啡/纳洛酮治疗患者连续睡眠医学咨询和多导睡眠图进行例行评估。
大多数患者较年轻(平均±SD年龄(31.8±12.3岁),非肥胖(均数±)SD体重指数24.9±5.9千克。米-2)和女性(60%)。基于所述呼吸暂停/低通气指数(AHI),至少轻度睡眠呼吸障碍(AHI≥5事件·H-1)存在于该组的63%。中度(AHI≥15-<30次事件·H-1)和严重(AHI≥30事件·H-1睡眠呼吸暂停分别占16%和17%。27例(38.6%)患者存在低氧血症,其定义为脉搏血氧测量法测量的动脉血氧饱和度,在≥10%的睡眠时间内低于90%。
尽管在清醒状态下观察到通气抑制存在假定的保护性天花板效应,但在常规治疗剂量下,丁丙诺啡可导致睡眠期间呼吸的显著改变。
介绍
使用阿片样物质慢性患者有风险睡眠期间呼吸的极其复杂的和潜在的致命疾病,包括中央和阻塞性呼吸暂停,低通气,呼吸共济失调和nonapnoeic低氧血症[1-五]。与使用阿片类药物nonillicit相关的死亡率在并行与阿片类药物处方的空前升级自1997年以来增加了[6-9]。
丁丙诺啡是一种半合成的阿片类药物部分μ-agonist已经广泛用于治疗阿片类依赖,因为它的专利在1969年和1981年在美国被批准用于市场营销。美国丁丙诺啡的零售分销(2002-2008)由107克增至800 317克(约7000倍)[10]。驱动处方率这种药物的上升的重要潜在因素是感知相对于其他全μ激动剂如美沙酮关于呼吸抑制更宽的安全性[11-15]。基于在法国,全科医生已自1996年以来获准规定丁丙诺啡最广泛的全球经验,估计每年的死亡率1994-1998美沙酮是至少三倍大于相关丁丙诺啡死亡率[16,17]。虽然,在美国美沙酮(2001- 2006年)相关的死亡率增加了272%,死亡率为丁丙诺啡没有具体跟踪[10]。2002年10月,美国食品和药物管理局批准用于阿片类药物排毒疗法单一治疗丁丙诺啡(Subutex)和丁丙诺啡/纳洛酮(赛宝松)的组合产品。Subutex和赛宝松可用于阿片类药物依赖的治疗是可以在美国根据2000年的戒毒法(公法106-310)初级护理办公室设置定第一麻醉药物[18]。
尽管众所周知的在睡眠时呼吸μ-opioid受体激动剂的影响,我们不知道任何调查丁丙诺啡,主题是睡眠除了单个病例报告中丁丙诺啡也受到牵连,中央睡眠呼吸暂停的原因(19]。基于我们根据经验,睡眠的实际患病率呼吸障碍(SDB),并与丁丙诺啡相关的睡眠相关低氧血症可能是巨大的。然而,相比于阻塞性睡眠呼吸暂停综合征,目前有关于对谁使用阿片类药物的患者进行多导睡眠监测的适应症没有准则或标准。由于慢性阿片类药物的潜在杀伤力和缺乏可用于预测那些谁可能有中枢性睡眠呼吸暂停任何具体的风险因素,我们实施了护理过程模型,其中综合性多导睡眠图是我们的住院阿片戒毒计划的标准组件使用叔丁啡(赛宝松或Subutex)时。
本报告的目的有三个方面:1)总结我们的护理过程模型的组织;2)来表征的患病率,严重程度和在接收丁丙诺啡从阿片类药物解毒住院患者类型SDB的;3)确定可能在将来被用来选择病人来测试潜在的风险因素。
方法
病人的选择
从2010年11月到2011年8月,在盐湖城(犹他州,美国)LDS医院(Day Spring)(海拔1500米)的成人设施中,所有使用丁丙诺啡(buprenorphine)进行阿片类药物依赖解毒的患者,不论其症状如何,都有资格获得治疗。唯一的限制是实验室空间或技术人员的可用性。
护理流程模型
根据当前的实践,丁丙诺啡的诱导期(赛宝松或Subutex)给药开始一旦患者已经从使用阿片类药物弃权12-24小时,并在撤回的早期阶段[13,18,20.]。在随后的稳定阶段,此时停药后症状减轻了,得到了聚焦病史和体格检查。慢性阿片类药物治疗有关的潜在风险,用于记录SDB和可能的后续呼吸治疗的存在的理由与患者进行了讨论。在此之前开始维护阶段放电,进行全面的多导睡眠监测,使用无线技术[无论是在睡眠实验室或在精神病学楼21]。根据目前的实践提供正压通气(通常为适应性通气)和/或补充氧的治疗。
多导睡眠监测研究
标准出席19通道多导睡眠图(卡德韦尔Laboratories公司,肯纳威克,WA,USA),根据通过睡眠医学的美国科学院[确立的标准进行,并手动计分22]。参数包括额、中、枕部脑电图、左右眼电图、颏下肌电图。用鼻压传感器(PTAF II;Pro-Tech Services Inc., Mukilteo, WA, USA)采用直流模式(无滤波)和口鼻热敏电阻(Thermisense 5700B;Salter实验室,Arvin, CA, USA)。呼吸努力是通过测量胸腹运动与呼吸诱导容积描记传感器,其中包括定性总和通道。动脉血氧饱和度(小号阿宝2)由卡德韦尔血氧计(卡德韦尔Laboratories公司)用四拍平均模式测量。呼吸暂停进行评分没有热敏电阻器的气流为≥10S的基础上。阻塞性呼吸暂停是由呼吸努力的存在所定义;中央呼吸暂停由于没有呼吸努力。低通气被定义为具有≥3%的降低相关联的在气流中一个≥50%减少为≥10小号小号阿宝2或终止脑波觉醒。低通气不区分阻塞性或中枢。呼吸暂停/低通气指数(AHI),阻塞性呼吸暂停指数(OAI),中枢性呼吸暂停指数(CAI)和低通气指数(HI)进行了计算为总在小时总睡眠时间划分定义的呼吸事件。每个记录由两位作者(R.J. Farney和J.M.沃克)为比奥呼吸或共济失调同时刻痕呼吸根据先前公开的标准[23] (图1)。血氧测量数据进行平均分析小号阿宝2,最低小号阿宝2和花费的时间<90%小号阿宝2睡眠时。在需要补充氧气谁因严重低氧血症是多导睡眠监测过程中开发出六大患者,被用于计算呼吸只统计研究的初始室内空气的部分。
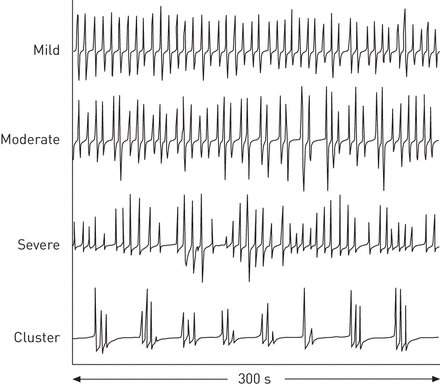
比奥呼吸方式或比奥呼吸的变化。从压力换能器的空气流信号(空气压力)示出不同程度的共济失调或呼吸不规则的(轻度,中度和重度)加上从谁被长期接受阿片类药物的患者获得的“呼吸簇”的实施例中得到的气流模式。转载自[23得到出版者的许可。
统计分析
由平均值,标准偏差和范围的描述性统计,推导出每个睡眠与呼吸测量。随机森林模型拟合与AHI作为响应变量和丁丙诺啡剂量,从个人STOP-邦指标(打鼾,疲倦,梗阻(目睹呼吸暂停),压力(高压),体重指数(BMI>35公斤·米-2),年龄(> 50岁),颈围(>15.75英寸),性别(男)),使用苯二氮类,抗抑郁药,抗精神病药和吸烟史作为预测变量。随机森林是一个机器学习工具,模型使用其正在使用的预测变量的二元分割[建造了许多“树”的回应24-26]。随机森林会发现响应和预测之间的非线性和互动关系。使用该模型的第一步探索与预测变量可能的关系。独立随机森林都适合用相同的预测,但与AHI,CAI,OAI,HI,共济失调呼吸,平均小号阿宝2,最低小号阿宝2总睡眠时间的百分比低于90%小号阿宝2为响应变量。响应变量和个体预测变量之间的关系进行了探讨图形。的Kolmogorov-Smirnov检验来比较两组的结果的,与由苯二氮类,抗精神病药,抗抑郁药和吸烟史(32个试验总)[被确定的组成员27,28]。
结果
研究人群
研究对象的特性示于表格1。阻塞性睡眠呼吸暂停(OSA)的典型风险因素一般都没有找到。大多数患者较年轻(平均±SD年龄(31.8±12.3岁),非肥胖(均数±)SDBMI 24.9±5.9千克。米-2)和女性(60%)。“停止-砰”问卷曾被证实用于筛查术前OSA患者,该问卷将患者的症状(打鼾、疲劳、呼吸暂停和高血压)与人口统计学特征(BMI、年龄、颈部大小和性别)结合起来[8]。评分≥3表示AHI >5事件·h的高概率-1(敏感性83.6%)。得分越高,睡眠呼吸暂停越严重[29]。平均±SD停拍评分为2.7±1.2。Mallampati评分为3或4分,提示咽腔相对较小,外观有阻塞性,易发生睡眠呼吸障碍,但分级不能预测其严重程度[三十]。Mallampati评分在该人群中测定的平均值±SD2.7±0.7(平均3)。
睡眠措施
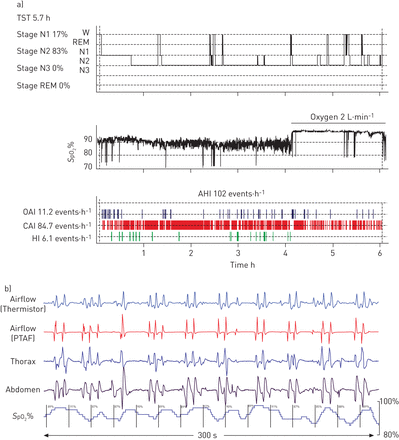
睡眠测量的结果示于表2。这些数据反映整个睡眠记录,具有和不具有补充氧气(6个64例,分别地)。平均总睡眠时间有所减少,在5.5小时。在快速眼动(REM)的时间作为总睡眠时间的百分比(平均值±SD)测定5.3±6.7%。我们已经观察到,一些患者使用阿片类药物长期本与惊人地不寻常的睡眠模式,其特征在于持续的N2非REM睡眠,是几乎没有任何觉醒的最小到不存在的REM睡眠(图2)。
一)睡眠直方图和呼吸参数从严重的睡眠患者的呼吸障碍。患者是一名62岁的女性与不吸烟的打鼾,疲劳,高血压病史,并与20公斤·米的身体质量指数-2(STOP-邦得分4)。多导睡眠图进行丁丙诺啡开始后25小时,并在接收的6毫克的总剂量。药物包括喹硫平,氯氮卓,文拉法辛和奥美拉唑。级N1-N3代表非快速眼动(REM)睡眠的每个N级的长度为总睡眠时间(TST)的百分比。阶段REM睡眠表示的REM级的长度为TST的百分之。b)中的原始数据的代表性300-s的采样特征在于簇呼吸或比奥呼吸和复发性低氧血症的优势。注意下面的呼吸模式的变化标志着在两个节奏的术语和幅度随氧饱和度下降相关联。动脉血氧饱和度(小号阿宝2)测量的睡眠时间为47.5%,低于90%,最低点为80%。W:病人清醒;OAI:阻塞性呼吸暂停指数;CAI:中枢呼吸暂停指数;嗨:hypopnoea指数;你好:呼吸暂停/ hypopnoea指数;PTAF:压力传感器气流;停响:打鼾、疲劳、梗阻(见无呼吸)、血压(高血压)、BMI (>35 kg·m)-2)、年龄(>50)、颈围(> 15.75英寸)、性别(男性)。
呼吸系统的措施
的标准呼吸参数的结果示于表3。SDB有多种常见表现(即呼吸暂停/低呼吸、低氧血症和共济失调呼吸节律)。至少轻度睡眠呼吸障碍(AHI≥5事件·h-1)存在于该组的63%,其中的接受长期阿片类治疗[患者以前的报道相一致2,4]。中度(AHI≥15-<30次事件·H-1)和重度睡眠呼吸暂停(AHI≥30事件·H-1)存在于分别为16%和17%的患者。平均总AHI为20.4事件·H-1以中枢呼吸暂停为主(CAI 11.4事件·h-1)和相对少的阻塞性呼吸暂停(OAI 2.3事件·H-1)。女性中枢性窒息发生率高于男性(平均CAI 14.9事件·h-1与6.3事件·H-1, 分别)。该组共济失调呼吸的患病率为73%,与我们之前在其中的主体,主要以氢可酮,羟考酮或美沙酮70%,观察到有比奥呼吸[报告2]。在本研究组,中度至严重的共济失调在20.0%和18.6%存在分别(38.6%总)。
均值小号阿宝2而在研究期间呼吸室内空气为91.7%(正常为1500米的研究中心的仰角)。低氧血症,定义为小号阿宝2睡眠时间≥10% <90%的患者中,有27例(38.6%)出现,且最低小号阿宝2在38(54.3%)患者≤85%。值得注意的是,低氧血症是目前在13(28.2%)患者与AHI≤15事件·H-1。
药理学数据
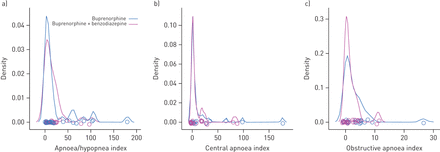
除1例外,所有患者均接受丁丙诺啡/纳洛酮联合治疗。其中1例仅用丁丙诺啡(Subutex)治疗。多导睡眠描记术前服用丁丙诺啡的量为2.0 ~ 76.0 mg(均数±)SD总剂量18.5±13.9 mg),靶剂量12-16 mg·天-1。当标准化为mg·H-1(所接收的总毫克/总小时数,包括多导睡眠前的第一和最后一次剂量),时间调整的丁丙诺啡剂量(平均值±SD)测定0.4±0.2毫克·H-1。由于所有这些患者住院治疗,多种药物被普遍使用,包括苯二氮类,神经和肌肉松弛。这些药物都没有添加剂的效果。有在基团中的呼吸暂停,低通气或动脉血氧饱和度的措施的频率(没有显著差异图3)。
分别显示接受和不接受苯二氮卓类药物者的核密度估计的概率分布图a)呼吸暂停/呼吸暂停指数,b)中枢呼吸暂停指数,c)阻塞性呼吸暂停指数[31]。每个副区节目内的两条曲线的重叠,有在两组间结果没有真正的实际差。类似地块表现出与这一组受试者的其他潜在的预测相同相似(见在线补充材料所有的比较和相关性)。
统计分析
所有随机森林模型的结果显示(预测变量之间很少或没有关系如。BMI,性别和丁丙诺啡的剂量)和响应变量(即呼吸暂停,呼吸功能不全,共济失调和低氧血症)。最佳拟合模型是预测均值小号阿宝2和该模型仅降低19%的变异(相对于总的平均值)。由此,能够进一步在图形比较,其中该响应变量的分布是由药物的使用情况确定各组之间几乎相同的可见(参见在线补充材料)。使用洛夫 - 斯米尔诺夫进一步分析试验表明,未校正p值通过吸烟史,平均范围为0.01〜0.99999表示,其中5 <0.05(AHI小号阿宝2由吸烟史,睡眠<吸烟史,AHI 90%的比例由抗抑郁药和CAI抗抑郁药)。但是,当p值进行调整用于使用假发现率法多重比较时,p值然后介于0.22〜0.99999,表明没有任何差异有统计学显著[32]。
讨论
本研究的主要发现如下:1)临床意义显著的SDB发生在许多开始使用丁丙诺啡/纳洛酮进行阿片类药物戒断治疗的患者中;2)呼吸障碍主要包括中枢呼吸暂停、共济失调呼吸(比奥氏呼吸)和低氧血症,与其他阿片类药物一样;3)同时使用苯二氮卓类药物、神经抑制剂、丁丙诺啡剂量或标准OSA危险因素不能预测呼吸障碍的存在和严重程度;4)通过将常规的综合多导睡眠描记术纳入我们的住院阿片类药物解毒方案,我们能够识别这些患者的SDB。
深圳发展银行在接受丁丙诺啡并不奇怪,病人的发现;但是,它被广泛认为是一种安全有效的阿片类药物[11,13,33]。此外,许多临床医生可能不熟悉这一特定阿片类药物的独特的药理和其潜在的毒性呼吸道[12,20.,33,34]。所有可商购的毒品的生物学作用是通过μ阿片受体介导的,与刺激疼痛两者的细胞内抑制途径和呼吸相关神经元[经典的G蛋白偶联受体的激活35]。相比充分μ阿片激动剂负责阿片耐受和部分激动剂的小于最大生物效应的表达的分子机制是复杂的,但μ阿片受体的基因多态性和G蛋白信号传导的最近发现的调节器可以是参与[36,37]。这些机制的遗传多样性背后可能看到关于临床呼吸毒性表达的个体差异。一般情况下,长期阿片类的使用减少呼吸驱动,destabilises产生非REM睡眠期间经常呼吸模式起搏器神经元,并同时在睡眠期间禁用正常的保护性唤起响应低氧血症,具有潜在的致命后果[五]。
丁丙诺啡是一种强效局部μ激动剂具有非常高的受体亲和力(比吗啡更高的25-50倍)(比吗啡的1000倍)和长解离半衰期[12,18]。尽管它保持在所有水平的镇痛剂量响应,它似乎有一个平的或呼吸抑制U形的生物反应,使得用增加剂量的它具有较低的最大或天花板效应。在动物和人类的研究中,例如,高碳酸血症的通气反应不连续地具有逐渐更大的剂量减少,而镇痛效果被维持[11,14,15,38-40]。因此,作为一个更安全的阿片类药物相比,美沙酮它被认为是。但是,丁丙诺啡仍与下面出现的天花板水平可能深刻呼吸效应一种高度有效的阿片样物质(即通常用于解毒或镇痛的剂量)[40]。因此,丁丙诺啡能够像其他阿片类药物一样,在睡眠期间引起明显的呼吸障碍。此外,所有阿片类药物,尤其是丁丙诺啡,在睡眠期间的呼吸毒性被低估了,因为现有的研究侧重于急性而非慢性用药;药物通常通过非肠道给药,并在清醒状态下进行测量;通常的结果测量是对低氧血症或高碳酸血症的通气反应。阿片类药物对睡眠中呼吸模式的产生或对低氧血症和高碳酸血症的觉醒反应的影响未被评估。
人们普遍认为,呼吸抑制导致丁丙诺啡的致命毒性是罕见的,当它发生时,与静脉滥用和/或同时服用镇静药物有关,特别是苯二氮平类药物[10,17,41-43]。造成这种相互作用的假定机制,最近由M审查égarbaneet al。[33]。γ-amino丁酸(GABA)和阿片受体在脑干coexpressed位置与呼吸控制和利用常见的细胞转导途径。药代动力学的相互作用导致药物水平的改变也已被假定;然而,确切的机制仍不清楚。与我们先前的研究一致[2,我们没有发现在多导睡眠描记术后24小时内使用苯二氮卓类或喹硫平与单独使用丁丙诺啡相比,AHI增加或氧合更差。然而,与任何GABA-ergic药物(包括酒精)的潜在不良反应必须被视为发展为更严重的呼吸不良反应的严重风险。
阿片类药物的呼吸效应在三个半自治域均表现:基本的呼吸模式(共济失调与呼吸节律(有规律),呼吸中断(呼吸暂停和低呼吸暂停)和气体交换(低氧血症)。AHI是最常报告的结果测量,并定义了睡眠呼吸暂停的严重程度。然而,阿片类药物暴露对许多受试者的影响表现为基本呼吸节律的改变(即这可能是非常微妙的,不一定与其他可定义的呼吸事件根据标准标准。低氧血症在许多病例中被发现,而SDB的证据相对较少,正如先前报道的[44]。在这个系列中,低氧血症存在于总组的38.6%和在那些与AHI的28.2%<15次事件·H-1。应该强调的是,个体的易感性范围很广,没有明确的预测变量。
该研究的局限性
存在预先存在的潜在SDB无关丁丙诺啡必须考虑的,但是,这是一个重要的因素的可能性似乎不太可能。正如我们在患者的高危险因素的OSA相比,相匹配的对照人群不服用阿片类药物谁也接受长期阿片类药物治疗先前已证明,具有独特的共济失调的呼吸模式非周期性中央呼吸暂停均有统计学更为普遍[2]。在本研究中,先天的阻塞性睡眠呼吸暂停的风险相对较低(平均停止-砰值2.7分),阻塞性事件发生频率较低,呼吸模式与之前慢性阿片类药物治疗相关的呼吸模式最为一致,没有其他导致中枢紊乱的危险因素。可以认为,SDB与以前阿片类药物的残留效应有关;然而,这似乎是不太可能的,因为丁丙诺啡只在戒断期间开始使用。
第二个问题是,呼吸事件受到其他因素的影响,如同时服用药物,特别是苯二氮卓类药物。在这样的临床人群中,几乎不可能完全控制药物的相互作用;然而,我们无法证明各种混杂因素对SDB任何领域的统计学显著影响。除了密度图,它提供了一个可视化的分析,我们无法使用已经讨论过的定量统计来演示交互作用。
本研究是在中度升高(1500米)进行。因此,这些研究结果,尤其是低氧血症的程度,可能不会在低海拔适用人群。呼吸节奏紊乱的程度或在低海拔地区发展中央呼吸暂停的倾向还具有不确定性。
最后,这是一项短期研究,患者一般在开始使用丁丙诺啡后48小时内接受研究。在接受维持治疗的几个月后发生的不良呼吸反应的存在和严重程度尚不清楚;然而,根据以往长期使用其他阿片类药物的经验,呼吸抑制剂的效果不太可能消除。我们没有办法将本研究中描述的呼吸异常的存在与特定的临床结果或意外死亡联系起来。在大多数病例中可以看到阿片类药物作用的证据;然而,轻至中度睡眠呼吸暂停、低氧血症或轻微共济失调呼吸的临床意义尚不清楚,没有进一步的研究。
临床意义
标准症状、人口统计学因素和丁丙诺啡剂量不能很好地预测严重的呼吸不良反应。因此,所有接受丁丙诺啡的患者可能至少在开始时应使用某种类型的客观研究进行监测。常规的综合多导睡眠描记术在任何情况下都是不切实际的;然而,有限的心肺睡眠研究合并小号阿宝2和呼吸模式可能是有用的。
有从这项研究没有足够的数据来支持特定的治疗建议。当主不利影响是不可呼吸暂停低氧血症,补充氧气看来是最合适的选择。在谁拥有频繁的呼吸暂停低通气和患者,正压治疗应考虑,尤其是如果有增加气道阻力或阻塞性事件的指示。疗法具有自适应servoventilation出现在有些情况下是有效的,但这种方式的功效仍存在争议[23,45]。据表示,轻度患者阿片类药物引起的呼吸异常,应遵循临床。
总结评论
丁丙诺啡处方飞涨,由感知大概加剧了这种阿片样物质是安全的,因为呼吸抑制由天花板效应有限。相比美沙酮,丁丙诺啡使用的似乎是不太可能导致致命的过量;然而,也出现了对睡眠过程中呼吸速率丁丙诺啡的影响没有系统的研究,到现在为止。我们的观察应该提高对使用普通剂量丁丙诺啡睡眠时不利,并可能致命的呼吸道后果潜在的问题。
致谢
从这项工作中的数据抽象的形式在胸科医师年会,2011年10月24日,檀香山,HI,美国的美国大学提出。
脚注
有关编辑意见,请参阅297页。
这篇文章有提供补充材料www.www.qdcxjkg.com
利益冲突:可以在本文的网络版旁边找到披露信息www.www.qdcxjkg.com
- 收到2012年8月2日。
- 公认2012年9月21日。
- ©ERS 2013