抽象
65岁以后,未被识别的睡眠相关呼吸障碍(SRBD)对24小时血压(BP)水平的具体影响仍存在争议。我们测试了阻塞性睡眠呼吸暂停的严重程度之间的横向关系/ hypopnoea (OSAH)和英国石油(BP)的增加使用动态BP监控(ABPM)证明(心血管和脑血管事件的预后指标研究)突触(自主神经系统活动,衰老和睡眠呼吸暂停/呼吸不足研究)队列。
470名受试者(年龄68岁)既没有接受高血压治疗,也没有被诊断为SRBD。所有的受试者都接受了ABPM和无人值守的家庭测谎研究。OSAH由呼吸暂停/垂体指数(AHI) >15·h定义-1个. 睡眠呼吸暂停的严重程度也被量化为氧血红蛋白饱和度下降指数>3%(ODI)。结果以每方案分析表示。
重度OSAH (AHI >30·h-1个(17%的受试者)与白天和夜间收缩压(SBP)显著升高5毫米汞柱有关,与舒张压(DBP)显著升高3毫米汞柱有关。收缩压(平均SBP >135 mmHg)或舒张压(平均DBP >80 mmHg)高血压在中度(AHI 15-30)或重度OSAH患者中更常见。调整后,重度OSAH与24小时收缩期高血压之间的独立相关性仍然显著(OR 2.42, 95% CI 1.1-5.4)。当使用ODI >10·h表达SRBD严重程度时,这种关系得到进一步加强-1个.
无法识别的SRBD对血压水平的影响也存在在68岁的年龄。的低氧血症负荷似乎是这样的关系的病理生理基础。
阻塞性睡眠呼吸暂停/呼吸功能不全(OSAH)综合征是用于昼夜高血压的独立的危险因素[1个,2个],现已被列为首次或复发的危险因素[三]笔划以及中风后的死亡率[4个,5个]。与呼吸暂停相关的氧去饱和(低血氧负荷)被认为是高血压发生的病理生理基础[6个]通过增强外周化学敏感性[7个],交感神经过度活动慢性间歇性缺氧暴露有关早期动脉粥样硬化过程的和[八]。呼吸费力也,其本身的沉淀交感神经介导的高血压然而,睡眠破裂或增加[9个]。
因此,睡眠相关呼吸障碍(SRBDs)已被证实是中年人继发性和抵抗性高血压的潜在原因[10]。在老年人中,睡眠和心脏健康研究(SHHS)未能证明SRBD和高血压之间有任何重要的联系,根据经典的随意血压(BP)测量[11]。OSAH综合征对老年人死亡率的影响有限,这也支持了老年人之间缺乏关系的观点[12],但也可以通过在研究中利用诊室血压测量的解释。
与常规测量方法相比,动态血压监测(ABPM)对诊断和预后的改善价值已得到充分肯定[13–16]。从一个角度流行病学点,这样的方法允许对BP控制医疗或环境应力的影响的改进的和更客观的评价。使用ABPM,一些研究已经报道了以前被忽视的,因此及时治疗,高血压患者在睡眠实验室解决了OSAH综合征怀疑患病率较高。夜间和舒张期高血压病是更经常遇到异常[17,18]。
因此,在一方面,SRBD仍然得到诊断和治疗在大多数病人[19],故能,因此,可以推测,原发性高血压一个显著比例涉及隐匿OSAH的存在[17]。在另一方面,在未确认BP睡眠呼吸暂停的在24小时内的影响从未在老年受试者评估。这似乎是重要的,因为降低血压的能力与死亡率和发病率降低,甚至在老年受试者[相关20.]。持续气道正压(CPAP)是治疗OSAH的第一行。CPAP对控制动脉血压的影响在高血压是有据可查的,以及在正常血压OSAH病人,特别是在夜间[21]。因此,该通气机载体可在老年人[使用22],并可能参与动脉血压的这部分人口中的控制。
本研究的目的是通过使用呼吸机测谎仪和ABPM评估24小时内无人值守的睡眠呼吸暂停或高血压,来评估未确诊的OSAH对血压水平的影响。
材料与方法
人口
本研究中样品从前瞻性观察证明(心血管和脑血管事件预后指标)研究突触研究(自主神经系统活动,老龄和睡眠呼吸暂停/呼吸不足)的队列,其中包括的1011名受试者所有年龄在65岁在夹杂物发行在证明研究。证明研究的目的是评估自主神经系统活动的预后价值和这些年来它的衰落和对心脑血管发病率和死亡率[如何影响23]. 证明人口是从2001年65岁的圣埃蒂安(法国)镇居民的选举名单中选出的。排除标准为:既往心肌梗死或中风、心力衰竭、胰岛素依赖型糖尿病、房颤或抗心律失常治疗,严重疾病限制预期寿命<5年。所有受试者均在标准化条件下进行评估,这在验证研究方案中有描述[23]。人口统计学特征包括性别、年龄、吸烟(过去或现在)、体重指数(BMI kg·m)-2个)、腰围和臀围、酒精摄入量、血糖和血压测量。白天嗜睡用Epworth嗜睡量表评分。这些证明和突触研究都得到了大学医院和机构审查委员会/独立伦理委员会(参与生物医学研究的人员保护协商委员会(罗讷-阿尔卑斯省,圣艾蒂安省,法国)的批准,所有受试者在参与前都给予了书面的知情同意。
854名受试者被重新评估包容(68周岁)后3年。在这一步中,队列科目根据缺乏自我报告的历史的高血压和缺席的降压药处方视为正常血压,补充了由在家呼吸睡眠测谎研究评估(图1)。
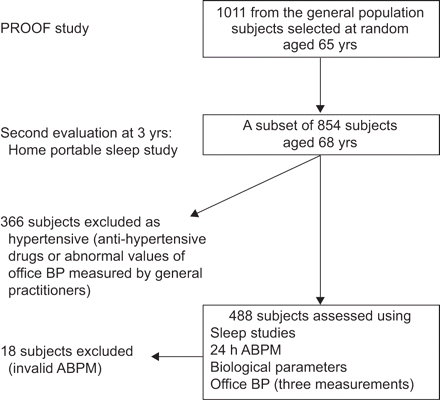
描述研究的流程图。证明:心脑血管事件的预后指标;英国石油(BP):血压;动态血压监测。
审查程序
人口研究在大学医院圣埃蒂安的,(圣艾蒂安,法国)自主神经系统咨询设施进行了检查。随便BP是在一个15分钟的休息时间之后的平躺位置,在每个访问水银血压计测定系统,两次。然后一个测量在直立位置中后立即服用。
使用的抗高血压药(血管紧张素转换酶抑制剂或血管紧张素受体阻断剂,β-阻断剂,利尿剂,钙通道阻滞剂,或其它),高血压病史和人体测量数据的问诊和检查期间进行了评估。
24小时动态BP水平用所使用的听诊法走动装置记录器评估(德赛的Integra,Novacor,吕埃马迈松,法国)中,测量程序性在夜间白天每15分钟,每30分钟,用袖带放置在非优势臂。计算对于不同的记录时间段收缩压(SBP)和舒张压(DBP)的平均值:白天,夜晚和24小时。高血压状态被定义为24小时ABPM>80分之135毫米汞柱,根据当时的研究已经完成推荐的限制[24]。ABPM进行了第二天和在家的印刷业监督,以避免不适或多个唤醒状态后,由于自动血压测量。1周后进行第二次ABPM(N = 28)时PB数据缺乏用于血压测量的≥30%。最后,ABPM是在18名受试者的技术问题,无法使用。
家庭呼吸多导睡眠研究
甲通气多种波动描记系统(催眠PTT,Tyco医疗健康,清教徒贝内特顿,CA,USA)记录的ECG描记(一个导程),脉搏血氧饱和度(采样率1赫兹,最小持续时间来定义氧合血红蛋白去饱和事件:10秒),左肋偏移(经胸阻抗),身体的位置和用于通风的测量鼻压。现在鼻压力,建议无论对于成人和儿童群体,作为评估气流的非侵入性的参考方法。在患者家中无人看管的研究是可靠本年龄组[25]。所有的记录都是在医院临床检查的第二天晚上在家里录制的,在此期间,一名经验丰富的技术人员指导所有参与者如何放置传感器。第一个晚上,当报告的睡眠潜伏期超过2小时(n=5),或当一个呼吸参数缺失(n=23)时,进行第二个晚上的监测。需要至少5小时的记录时间来验证睡眠研究。所有的记录都经过视觉验证和手工评分,包括呼吸暂停/低通气事件和吸气流量受限事件,由不考虑其他参数的调查人员进行评分,其内部评分的可靠性为88%。为了尽可能减少对睡眠时间的过度估计,每个受试者都完成了睡眠日记,以排除熄灯前的清醒状态。26〕和氧合血红蛋白饱和度阈值> 3%按照建议选择的。低通气定义为在气流持续最少10秒和呼吸暂停定义为上鼻插管持续≥10S上的情况下气道的≥50%的减少从基线值。呼吸暂停/低通气指数(AHI;呼吸暂停和/或每卧床时间小时低通气事件的数目),以及所述氧合血红蛋白饱和指数(ODI;每小时去饱和的数目)进行了计算。由于夜间低氧血症的指标,我们还考虑了夜间平均动脉血氧饱和度(S公司啊,一个2个)花费在a上的录音时间的百分比S公司啊,一个2个<90%,和睡眠过程中记录的最小值(最低点S公司啊,一个2个)。
脉冲传输时间(Pulse transit time, PTT)是连续测量心电r波与脉搏波到达指间的间隔(通常指脉搏波波形上的点,其高度为最大值的50%)。使用finger探测时,PTT为约0.2-0.3 s,测量精度为0.002 s。PTT值在每次心跳时都可用,通常在5赫兹时采样过多。这样的呼吸努力指标有助于将呼吸事件定性为阻塞性或中枢性。胸廓运动的缺失与自主神经觉醒的缺失共同定义了中枢呼吸事件。分别计算梗阻性AHI和中枢性AHI。一些研究小组已经证明,无论是成人还是儿童,PTT在测量明显的和轻微的呼吸事件中的呼吸努力方面与食道压力一样准确[27,28]。
根据先前报道的数据,阻塞性AHI>15被认为是老年人阻塞性睡眠呼吸暂停综合征的诊断阈值[29,三十]. 定义为轻度或中度(AHI 15-30)或重度(AHI>30)。低血氧负荷增加也被定义为ODI>10·h-1个.睡眠研究数据也根据四分位间的比较来呈现。
统计分析
数据的一致性被检查。当BP值或睡眠研究数据由平均值两个或两个以上的标准误差推迟,他们被医生原始主题文件中单独检查。如果该值在录音过程中考虑的不一致,由于技术问题,它被排除在分析。因此,我们表达导致每协议,而不是在意向处理分析。随便SBP,DBP和24动态血压进行的OSAH状态之间进行比较,使用ANOVA与间因子之一。我们使用Bonferroni方法调整多重比较的显着性水平。在需要时分析调整为潜在的混杂因素。不受控制的动态血压(收缩压,舒张压或systolo-舒张期高血压)的百分比是根据无法识别OSAH和比较的严重性计算采用Pearson卡方检验进行。
为了确定高血压与AHI的独立相关性,我们根据24小时收缩期高血压或24小时舒张期高血压的存在情况建立了多元logistic回归分析。在对性别、BMI、2型糖尿病的存在、血脂异常和吸烟情况进行调整后,评估高血压和OSAH(中度或重度)关系的严重程度。根据是否存在24小时收缩期高血压或24小时舒张期高血压以及ODI的严重程度(>10·h)进行补充的、调整后的logistic回归分析-1个)。
最后,通过单独的多因素logistic回归分析,我们比较了24小时收缩期和24小时舒张期高血压状态与AHI和ODI的关系。p<0.05为差异有统计学意义。
结果
该研究的流程图中示出了图1. 共有488名血压正常的受试者提供了经验证的多导图像数据。其中18例显示ABPM无效,除非1周后进行第二次ABPM。最终的数据集包括470个受试者。临床、人体测量和睡眠研究数据显示在表格1根据存在和OSAH的严重性。从分析中排除老年(N = 18)子集显示出人体测量,睡眠研究的数据(表格1),以及休闲SBP和DBP值类似最终(N = 470)的数据集(SBP和DBP分别为136.3±15.6与135.2±15.7 mmHg, 84.5±8.1与分别为84.2±8.5毫米汞柱;不显著)。
与无呼吸暂停的受试者相比,重度OSAH (AHI >30·h-1个中,包括受试者的17%)与≥5毫米汞柱的两昼夜和夜间动态SBP一个显著增加并用3毫米汞柱的门诊DBP(夜行性增加相关表2)。中度OSAH的存在与白天SBP升高3mm Hg,夜晚SBP升高5mm Hg有关。在中度OSAH人群中,DBP在夜间也有一个有限但显著的增加。有趣的是,偶然的血压测量并没有根据未识别的SRBD的存在与否而有所不同,性别分层分析证实了男性和女性的AHI和血压水平之间的显著关系(表2)。
表3是总结通过ABPM在nonapnoeic,中度和重度OSAH受试者定义高血压的相应速率。异常收缩(平均24小时动态BP> 135毫米汞柱)或舒张期(平均24小时动态BP> 80毫米汞柱)高血压更经常在(分别为p <0.02和p <0.03)从中度或重度OSAH的受试者中遇到相较于nonapnoeic患者。根据一种适中的存在和严重OSAH,不受控制的收缩性或舒张性高血压的总患病分别达到22.6%和29.6%。
多重logistic回归分析显示,年龄,性别,体重指数,糖尿病,血脂异常,吸烟状况,和酒精消费的调整后,(AHI> 30)严重OSAH之间的独立关联和24小时的收缩期高血压(OR 2.42,95%CI1.1–5.4)但不伴有中度OSAH(AHI 15–30)。当使用ODI >10·h表达SRBD时,收缩期高血压和舒张期高血压(24小时ABPM)的风险增加更明显-1个(或2.43,95% CI 1.45)–4.1对于24小时收缩期高血压和OR 2.52, 95% CI 1.45–4.36用于24小时舒张性高血压)。
分隔多个逻辑回归分析,利用连续ODI和AHI制造。所述SRBD严重性根据用于ODI参数四分位比较呈现。分析证实OSAH和静音之间高血压收缩压以及为DBP(的显著关系表4). 仅AHI参数与无症状收缩期高血压有显著关系。
讨论
我们的结果表明,在老年人群中,未被识别的严重睡眠呼吸暂停与昼夜血压升高≥5毫米汞压相关。即使在对年龄、性别、BMI、糖尿病、血脂异常、吸烟和饮酒进行调整后,睡眠呼吸暂停和血压升高之间的联系仍然显著。ABPM测量所定义的高血压在患有未被识别的OSAH综合征的老年受试者中达到了近30%的患病率。ODI > 10·h-1个是参数表明在BP增加较强的关联。
高血压在人类是影响全球超过十亿人一种很常见的情况[31]。高血压的病因已知有大约5%的病例,其余95%的病例被归类为“原发性高血压”。OSAH综合征是办公室高血压的独立危险因素[2个,10]。威斯康星睡眠队列研究[1个]在中年对象前瞻性调查OSAH严重性和事件高血压之间的关联,在4年。与AHI受试者>每小时15个事件在初始评估了用于在4年的随访相比那些没有任何呼吸暂停显影高血压三倍风险比。根据这些结果,现在建议由欧洲和美国的准则,以寻求睡眠呼吸暂停是高血压的解释因素[19,32]。
OSAS患者的高血压风险在年轻人(<50岁)与老年人相比尤为明显[33]。该SHHS研究未能发现老年受试者的子集[SRBD和收缩/舒张期高血压之间的关联显著11]。在SHHS研究,分析不包括高血压治疗的参与者(人口老化≥60岁的49%)没有改变结果。这些结果均符合睡眠呼吸暂停的患者表示在年轻患者死亡的最大风险,并在相对死亡率明显下降岁的患者达到无显着性水平的死亡率研究年龄≥50岁[12]. 最近的一个假设是预处理效应[34]因反复间歇性缺氧,可能促进某种程度的保护心血管和急性冠状动脉心脏疾病的风险降低的,由于冠状动脉侧支循环的发展。最近在暴露于慢性间歇性缺氧大鼠另一实验研究表明对氧化应激的年龄相关性心肌中的[35]。响应于间歇性低氧事件交感神经突发可以减少,这可以解释在BP相对小的二次增加。
其实,SHHS研究和论证,研究突触之间的主要区别是对血压正常/高血压状态确定血压测量方法。ABPM已表明它为检测与正常的诊所但高动态血压(掩蔽高血压)受试者并且还确定白大衣高血压的能力。谁被称为睡眠实验室的新诊断的中年患者OSAH蒙面高血压患病率已经成立,以高达30%的几位作者[17,18]。据我们所知,目前的研究是第一个评价,在老年人群中,隐匿性高血压和隐匿性OSAH关系。根据我们的研究结果,隐匿性高血压也频频相关隐匿SRBD老年人,特别是在与AHI> 30的受试者·H-1个或ODI> 10·H-1个.OSAH综合征的严重程度和高血压之间的这种剂量 - 反应关系被发现更严格地为收缩期高血压比舒张期高血压。
虽然温和,这种增加在血压水平也有直接或动脉粥样硬化的发展的间接影响。最近的研究表明,患者甚至在病人OSAH综合征异常的血管反应没有任何过度的心血管疾病,以及类似于那些患者发生高血压[36,37]。OSAH可以具有增加的血管收缩剂的敏感性相关联[38]、内皮依赖性血管舒张功能受损的乙酰胆碱和缓激肽[39,40],和降低的α-和β2肾上腺素能血管反应[41]。它已经显示,内皮功能障碍,在SRBD心血管发病率的基础的因素之一,是清楚地存在于老年患者OSAH并似乎与低氧血症严重性指数[42]。我们在这项研究中证实的高血压的高患病率可能是潜在的机制之一。
对症OSA综合征与CPAP治疗显然削弱了此疾病的心血管后果,并降低高血压和血压正常患者OSAH综合征血压水平[42,43,不论是否困倦[44]。这种有益的抗高血压治疗效果一直最显着的那些氧合血红蛋白饱和度指数最高/睡眠期间resaturations相关联的出现最频繁的呼吸暂停低通气和。老年症状SRBD患者能够耐受CPAP以及年轻的患者,应该得到有效治疗。老人无症状或paucisymptomatic人口的夜间CPAP的遵守速率将预期是低[39]。
我们的研究有局限性。我们的队列在年龄上是同质的,并且涉及到一个低风险的人群,因为在纳入时,所有的受试者都没有出现心肌梗死、中风、心力衰竭或房颤。他们对每个协议进行了分析。由于ABPM的失败有时与严重的高血压或血压的高变异性有关,因此可以推测,被排除在方案之外的受试者的SBP或DBP高于被研究的组。事实上,情况并非如此。排除的子集(n=18)的临床特征,以及他们偶然的血压测量,与参与研究的470名老年人没有统计学差异。被排除在本研究之外的受试者在20个月前已经接受了ABPM治疗。当时,他们的血压测量结果与最后一组的470名受试者没有什么不同。(24小时SBP为116.3±15.4 mmHg与114.7±10.8毫米汞柱,分别与24小时的DBP为75.1±8.3与74.8±6.8 mmHg;p值显著)。我们认为,一个处理分析的意图不会导致任何不同的结论。这项研究的结果只是横断面数据,在我国人群中,蒙面高血压患者的比例相对较高。为了避免在夜间通过重复血压测量改变睡眠稳定性,我们分别进行了ABPM程序和睡眠研究。这是一项生存队列研究,SRBD对高血压状态的临床影响以及静息OSAH对心脑血管发病率和/或死亡率的独立影响应在以后评估。一些选择偏差可以解释我们的发现。首先,尽管在我们的人群中存在广泛的SRBD,但轻度病例普遍存在,没有严重病例减少DBP和AHI之间的关系,特别是在女性。然而,这一发现在临床和流行病学研究中很常见,严重病例在年轻患者中更为常见。另一个因素是,被检查的健康老年受试者没有被制度化,因此,他们可能构成一个更能抵抗血管风险的幸存者群体。后一种可能可能可能是由老年人SRBD的不同临床方面提出的,在这些方面,嗜睡和常见的易感因素似乎与呼吸暂停密度无关。
总之,在68岁的受试者中,未被识别的SRBD增强了夜间和日间血压。在目前的横断面分析中,低氧/复氧循环的频率似乎是这种关系的病理生理学基础。这些发现对随后的心脑血管发病率的影响仍然值得怀疑。
脚注
临床试验
这项研究被注册在Clinicaltrials.gov标识号NCT00882375.
支持声明
(;阿佩尔德Offre 1998年和阿佩尔D'Offre 2002 CELLULE谟奥皮塔利耶德RECHERCHE倩碧国家,方向德拉RECHERCHE倩碧,CHU圣埃蒂安),并通过资助这项研究是由卫生法国Ministery的资助从“L'协会德RECHERCHE SYNAPSE”(总统M.古拉)。
感兴趣的语句
没有宣布。
- 收到了2010年10月17日。
- 认可的2012年1月5日。
- ©ERS 2012















