文摘
介绍病理生理学变化与胸腔积液有关,其排水和管理症状反应因素知之甚少。我们的目标是确定:1)胸腔积液的影响(及其排水)在心肺功能和膈参数;2)比例以及患者的呼吸困难救济post-drainage特征。
方法前瞻性的症状性胸腔积液患者评估在24-36 h post-therapeutic pre-therapeutic排水和排水。
结果145名参与者pre-drainage和post-drainage测试完成;93%的半胸积液≥25%。卷抽中位数是1.68 L。呼吸困难评分改善post-drainage(意味着视觉模拟量表(血管)得分28.0±24毫米;dyspnoea-12 (D12)得分10.5±8.8;休息6分钟步行试验的测试(6-MWT) Borg得分前0.6±1.7;所有p < 0.0001)。6分钟步行距离(6-MWD)增加了29.7±73.5米,p < 0.0001。生命体征的改善和肺功能适度(用力呼气量在1 s (FEV1),0.22 L, 95%置信区间0.18 - -0.27;用力肺活量(FVC) 0.30 L, 95%可信区间0.24 - -0.37)。侧hemi-diaphragm被夷为平地/翻转50%的参与者pre-drainage和48%的参与者表现出矛盾的或没有隔膜的运动。Post-drainage, hemi-diaphragm形状和运动在94%和73%的参与者,是正常的。排水提供了有意义的呼吸困难缓解(血管评分改善≥14毫米)在73%的参与者而不管肺扩张(平均差0.14,95%可信区间10.02 - -0.29;p = 0.13)。多元相关分析发现呼吸困难缓解明显呼吸困难pre-drainage(优势比(或)每标准差(5.83sd)减少),基线异常/瘫痪/矛盾的隔膜运动(或4.37)的风险,良性的病因学(或3.39),胸膜pH值(或更高sd增加1.92)(或/和更高的血清白蛋白水平sd增加1.73)。
结论呼吸困难和运动耐量改善在大多数只有很小的意思是改善患者肺量测定法和氧化的变化。呼吸困难改善相似的参与者,没有困肺。异常hemi-diaphragm形状和运动是独立与缓解呼吸困难post-drainage有关。
文摘
大部分患者胸膜液引流后改善。膈肌功能异常可能是一个重要的贡献者在胸腔积液患者呼吸困难。http://bit.ly/2SyF8RW
介绍
胸腔积液影响全球每年估计有2400万人(1]。呼吸困难是最常见的症状,通常是禁用,需要侵入性排水过程(2]。呼吸困难相关的病理生理机制(s)胸腔积液是复杂的,多因子的了解也少得可怜。一些小研究[3- - - - - -5)表明,改善肺功能积液引流后适度和关联差排水体积和呼吸困难的变化。这表明肺容积损失不大可能是呼吸困难患者的胸腔积液的基础。然而,只有有限的信息在胸膜积液和胸腔引流对心肺生理的影响(6- - - - - -12)、呼吸力学(包括膈功能)(13- - - - - -16)和临床结果。我们之前检查证实,大多数已发表的研究都很小(n < 35)和专注于特定的病人组,和在特定的病原学的因素(s)在隔离17]。
每天引流胸水进行全球缓解呼吸困难。然而,呼吸困难的严重程度在基线通常不相关的大小之前积液引流(18];相反,从流体排水不同症状减少3- - - - - -5]。最近的验证视觉模拟量表(血管)19)量化呼吸困难患者的胸腔积液允许我们建立一个病人是否有临床意义的改进后流体排水,从而可引导病人的选择。
胸腔积液和症状的评估(请)研究是迄今为止最大、最全面的,旨在提供:1)prospectively-captured胸腔积液的影响数据(及其排水)在心肺功能、射线和膈参数无偏横断面队列的患者中度到大量积液,要求排水;2)数据的比例从液体引流病人改善呼吸困难,同时探索参数预测的反应。
方法
研究是一个前瞻性单中心研究,集中胸膜服务是所有专业(医学和外科手术)。协议已发表(20.),总结如下。本研究已经认可了查尔斯爵士Gairdner和奥斯本公园组织伦理委员会(2014 - 079)和澳大利亚新西兰注册临床试验注册中心(ACTRN12616000820404)。所有参与者签署知情同意。
参与者
所有患者症状需要治疗胸腔引流胸腔积液的临床管理,作为决定治疗的医生,被确定为潜在的研究参与者。病人需要诊断(体积小)愿望并不包括在内。排除标准包括年龄< 18岁,怀孕或哺乳期,需要紧急胸膜排水pre-drainage评估之前完成,无法执行pre-drainage的两个或两个以上的评估测试,或不能遵守协议。它目的是所有参与者评估呼吸困难,肺量测定法,6分钟步行试验(6-MWT)和胸超声会管理。
研究测量
基线人口统计学、吸烟状态、并发症(尤其是心肺疾病)和东部合作肿瘤组(ECOG)性能状态记录。胸部x线摄影和基线血液测试进行胸膜干预之前作为常规检查的一部分。Pre-drainage测量包括patient-reported大量呼吸困难,生命体征(心率、呼吸率和氧饱和度),肺量测定法,6-MWT和床边超声记录隔膜形状和运动。三个验证patient-reported呼吸困难评分被:血管(19,21),dyspnoea-12 (D12)调查问卷22- - - - - -24和修改后的Borg清廉规模25]。
气喘吁吁的脉管的分数是一个验证测量恶性胸腔积液(19),被用于研究胸腔引流(26- - - - - -29日]。在这项研究中,一个标准的脚本是用来解释所有参与者如何纪念100毫米垂直刻度,如下”使您能够最好的描述如何好或坏你的呼吸急促是在某一天我们有了一个规模最好的国家你可以想象是标志着坏的你可以想象100和0”标记。最小临床重要差异(MCID)被设定为14毫米,下限的95%可信区间(CI) MCID [19]。
呼吸困难的D12问卷评估严重性(24)有七个问题物理组件和五个情感组件,每个得分从0到3。最高得分36分表示最严重的呼吸困难。这是开发的慢性肺部疾病患者和慢性心力衰竭(24),验证在慢性阻塞性肺疾病(COPD)、哮喘、肺纤维化和肺动脉高血压(PAH)组22- - - - - -24,30.]。
修改Borg清廉规模6-MWT之前被用来评估呼吸困难和呼吸困难时的峰值水平25]。如果病人需要氧气的pre-drainage 6-MWT,补充氧气的流量是post-drainage提供测试。6-MWTs是由训练有素的操作员按照国际指南(31日]。
肺量测定法进行以下美国胸科学会(ATS)建议32]。
隔膜的形状和运动被评估在一个正直的位置而坐,进行双边(与正常方第一次)正在研究使用床边超声(IL Logiq-E,通用电气医疗集团,芝加哥,美国)。曲线调查(2 - 5 MHz)被用来评估隔膜形状和运动。应用超声波探头垂直或斜截面肋间隙,与声学换能器之间的耦合通过使用传统的凝胶和皮肤。b型超声波是由放置后胸部的调查/评估膈腋后线形状和运动。形状分类为正常(圆),平或翻转。隔膜运动被认为是正常的如果它向下移动(和灵感反之亦然),减少运动的振幅降低比侧hemi-diaphragm,或异常(缺席或矛盾的运动)。减少隔膜运动进行定性评估,将其比作侧方。测量每个参与者都由同一运营商pre-procedure和24-36 h需要术后超声机器。
去除了识别信息的射线照片独立评估治疗(r . Thomas)和胸放射科医师(Y.J.郭鹤年)在随机顺序和一个大池,以避免偏见。积液大小的胸片评分为0(无积液),一个(削弱costophrenic角),两个(< 25%,但超过削弱),三(25%但> 50%的半胸),4(半胸的50 - 75%)或5按L半胸(> 75%)锁定宽和高et al。(33]。流体形成小腔和/或纵隔转移被记录为“礼物”或“缺席”。形成小腔是由下列定义:1)在异常位置固定液;2)因此水平内积液;或3)不规则的锯齿状的积液的外观轮廓34]。平均分数评估员的四舍五入为最接近的品位。为了达成同意分数一致通过,任何特殊情况下如果他们最初讨论的两个年级学生成绩由多个不同年级的积液形成小腔的大小或者分类和/或纵隔移位不同。肺被困在这个研究中被定义为空气或液体在占领≥25%的侧胸壁胸膜腔在胸部需要术后病人和/或如果有经验的胸部疼痛和/或咳嗽时胸膜液体引流(28]。
过程
胸腔引流的类型由主治医生决定。在参与者与双边胸膜腔积液,站在更大的积液大小排干pre-drainage和post-drainage测试之前进行的任何排水侧积液。宏观的流体,总量排水和流体生物化学(如。水平的蛋白质、乳酸脱氢酶(LDH)和pH值)的记录。
Post-drainage评估
之前的研究表明,气体交换,肺合规和呼吸道阻力可能会恶化在最初几个小时post-thoracentesis [6,9,35- - - - - -37)和改进更一致的通过24小时(5,8,11,38]。在这项研究中,呼吸困难评分、肺量测定法、6-MWT和隔膜超声波24和36 h post-drainage之间重复。这也减少了疼痛的过程评估的影响。
统计方法
数据分析使用统计计算R-environment (www.r-project.org)[39使用配对t],估计意思是差异和95%的CIs在适当的地方。逻辑回归是用来确定哪些相关基线因素的反应临床上重要的血管变化的分数。潜在的解释变量被认为从人口,以及临床、生理和放射变量,单变量和多变量优势比CIs (ORs)和95%。一套独立的分析进行了检查子集预测因子的临床重要血管的变化分数重要基线预测。使用逻辑回归和敏感性,特异性,阳性预测值(ppv)以及阴性预测值(npv),连同C统计数据,计算了最好的解释变量的模型在每个子集和整体(见补充表E2)。模型选择是使用反向Akaike信息标准(AIC)和最终的模型都是由那些最小化这些标准的模型,这样只剩下重要变量在最后的模型。
结果
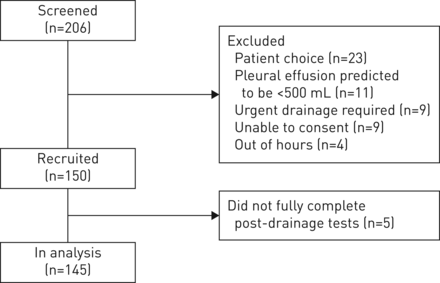
22个月从2015年2月,150名参与者(为图1)。五个无法执行post-drainage测试及其数据被从最终分析。少量的参与者无法完成肺量测定法(pre-drainage (n = 5), post-drainage (n = 10))或6-MWT (pre-drainage (n = 19), post-drainage (n = 23)由于各种各样的原因。
流程图描述试验中筛查和招聘。三个参与者临床恶化之前进行排水和两个拒绝/ post-drainage无法执行任何测试。
人口统计资料
参与者的平均年龄是69岁(四分位距(差)30 - 92年)和55%的参与者是男性。积液是恶性肿瘤的最常见的原因(63%)和心脏衰竭(15%)。此外,57%的患者曾被液体引流治疗。积液右侧在51%,则在32%,两国在17%的情况下。排水系统是最常见的表现通过一个由针肋间胸管(44%)和愿望(28%)(表1)。大部分的参与者(n = 135)有一个moderate-to-large积液(3级或以上)在胸部和基线的意思是脉管得分为43.7±21.0毫米在胸膜液引流(表2)。
之间的差异和post-drainage参数
卷抽中位数是1.68 L (IQR 1.10 - -2.60升)。排水改善射线外观。大多数参与者(93%)有积液等级3 - 5 pre-drainage而排水后绝大多数(84%)0 - 2的成绩。从三年级中值(差)年级提高(3.0 - -4.0)在基线2级(2.0 - -2.0)post-drainage(中位数差异−1.0,95% CI 2.0−−1.0;p < 0.0001)。
呼吸困难的参数
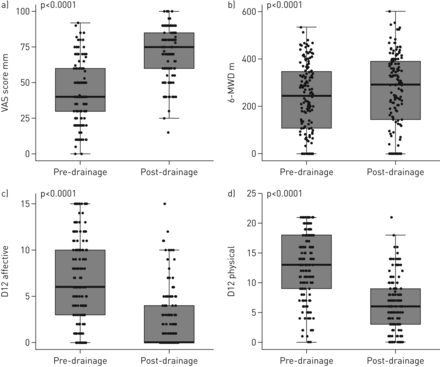
排水改善了呼吸困难的成绩在所有仪器(见使用表2和图2)。意味着呼吸困难改善脉管得分从43.7±21.0毫米从基线值的71.6±17.7毫米post-drainage。28.0毫米的估计平均差(95% CI 24.0 - -31.9), p < 0.0001高于14 mm的MCID截止19]。
比较的)视觉模拟量表(血管)分数;6分钟步行试验的距离b) (6-MWD);c) dyspnoea-12 (D12)情感得分;和d) D12物理分数,pre-drainage和post-drainage。使用配对t提供的假定值计算。
整体D12得分从19.2±9.7,8.6±7.3减少post-drainage(估计平均差-10.5,95%可信区间-12.0到-9.0;p < 0.0001)。D12改进观察在两个组件:意味着减少为6.4 (95% CI 5.5 - -7.2)的物理分数和4.2 (95% CI 3.5 - -4.9)在情感得分(p < 0.0001)。
意味着修改Borg得分静止(6-MWT之前)是2.1±1.6,这个改进1.4±1.2,平均减少0.6 (95% CI 0.3 - -0.9), p < 0.0001。还有一个显著的改善意味着修改Borg得分后努力(6-MWT后)从4.5±2.6 pre-drainage post-drainage 2.8±1.6,平均减少1.6 (95% CI 1.3 - -2.0), p < 0.0001。距离变化量之间无显著相关性走和变化修改Borg分数pre-6-MWT post-6-MWT (p = 0.7630)。
血管的变化之间有负相关和D12分数(意义变化的方向相同);然而,变化之间没有明显的联系被血管或D12分数Borg分数pre-6-MWT和post-6-MWT(见补充表E1)。
生理参数
心跳和呼吸频率显示适度的减少post-drainage统计但不确定的临床意义(表2)。的呼吸速率下降20.4±2.9,18.2±2.3呼吸·分钟1(平均差2.2,95% CI 1.7 - -2.8), p < 0.0001。心率下降从89.8±17.3,85.3±15.7比·分钟1(平均差4.5,95% CI 2.3 - -6.6), p < 0.0001。血氧饱和度没有显著变化,pre-drainage为95.0±2.2% post-drainage价值95.2±2.6% (p = 0.29)。
功能的能力
6分钟步行距离(6-MWD)明显改善(表2和图2)从233±147 pre-drainage 263±161 post-drainage。的平均增加29.7米(95% CI 17.6 - -41.8)超过MCIDs用于肺部疾病的许多研究[40,41]。
肺功能
改善肺量测定法是不成比例的小相对于流体的体积移除。用力呼气量在1 s (FEV1)增加了0.22升(8.2% (95% CI 6.6 - -9.9)的个人预期值)从1.19±0.48升到1.43±0.55 L (p < 0.001)。用力肺活量(FVC)增加了0.30 L (8.0% (95% CI 6.2 - -9.9)的个人预测的值)从1.64±0.69升到1.95±0.76 L (p < 0.001) (表2)。
隔膜的评估
Pre-drainage, 50%的参与者夷为平地或翻转超声场侧hemi-diaphragms (表3)。Post-drainage,大多数(94%)正常hemi-diaphragm的圆顶状外观。很大一部分的参与者有临床意义的改善呼吸困难评分post-drainage (图3),无论他们的隔膜出现正常,翻转或扁平的形状在排水之前。
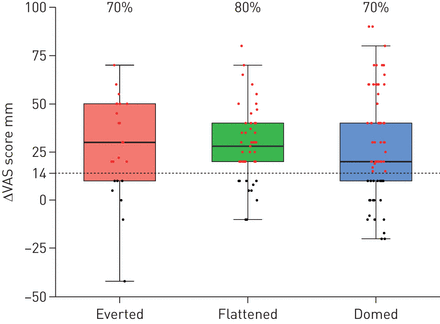
改变视觉模拟量表(血管)膈pre-drainage外观。给定百分比描述参与者的比例,改变血管14毫米或更多。
运动的身体的同侧的hemi-diaphragm是正常的在31%的情况下,减少21%和48% pre-drainage异常。几乎所有的参与者(97%)与异常运动的偏侧膈pre-drainage改善正常(73%)或减少(24%)post-drainage运动。三十个参与者减少hemi-diaphragm运动在基线和post-drainage 18正常运动和12持续减少运动(表3)。很大一部分的参与者与减少或隔膜运动pre-drainage异常有临床意义的改善呼吸困难评分post-drainage (图4)。
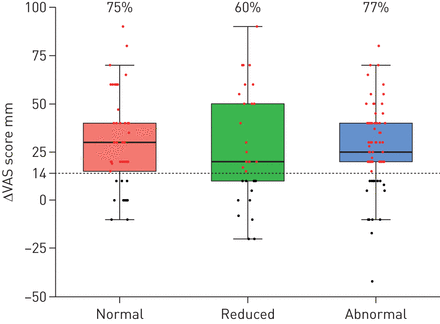
改变视觉模拟量表(血管)pre-drainage膈运动。给定百分比描述参与者的比例,改变血管14毫米或更多。
有显著关联隔膜运动和外观pre-drainage (p < 0.0001)。大部分的参与者与异常运动,没有运动或矛盾的隔膜运动平(53%)或翻转(30%)hemi-diaphragm pre-drainage形状。大多数参与者(84%)与正常hemi-diaphragm运动有一个domed-shaped hemi-diaphragm。大多数的参与者(77%)返回一个domed-shaped hemi-diaphragm post-drainage正常膈运动(表4)。
症状反应者与nonresponders
排水后,106人(73%)有临床意义的改善呼吸困难(≥14 mm血管增加分数)(图5),被称为“反应”。值得注意的是,26岁的31(84%)的被困肺回应道与70%的人没有被困肺(平均差0.14,95%可信区间10.02 - -0.29;p = 0.13)。
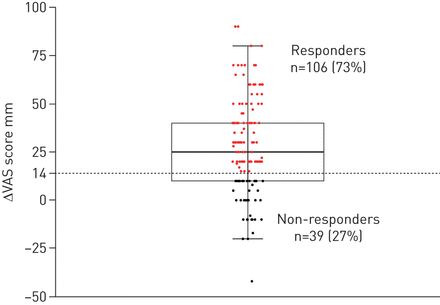
改变视觉模拟量表(血管)pre-drainage post-drainage。红点表示这些参与者增加了至少14毫米。
在单变量分析(表5),反应在基线相比更扣人心弦nonresponders(或0.26,95%可信区间0.15 - -0.44;p < 0.0001)。在多变量分析(表5),更严重的呼吸困难(降低脉管分数)在基线(或5.83下降为每个标准偏差(sd),95%可信区间3.05 - -11.16;p < 0.0001),异常(缺席或矛盾)pre-drainage hemi-diaphragm运动与正常/减少运动(或4.37,95%可信区间1.41 - -13.56;p = 0.0106),良性的与恶性胸腔积液(0.93或3.39,95% CI -12.32;p = 0.06),胸膜液pH值(或更高sd增加1.92,95%可信区间1.12 - -3.27;p = 0.017),或更高的血清白蛋白水平sd增加1.73,95%可信区间1.01 - -2.95;p = 0.044)是独立与呼吸困难post-drainage显著改善有关。
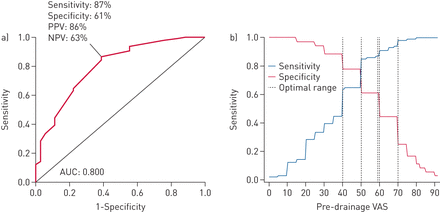
有一个趋势在积液等级越高,更多的反应并没有统计上显著的单变量和多变量分析在这个特殊的研究(70%、71%和83%的应答者积液成绩3、4和5)。预测的参与者将从胸腔积液引流改善,所有的模型都是次优的(表6和图6)。提供最好的预测模型,该模型包括所有变量措施总体上与敏感性= 0.82,特异性= 0.78,PPV = 0.91,净现值= 0.61和曲线下面积(AUC) = 0.85 (表6)。预测价值在很大程度上是由基线脉管得分,这本身将提供类似的预测能力(PPV敏感性= 0.87,特异性= 0.61,= 0.86,净现值= 0.63和AUC = 0.80)。结果使用9毫米和截止值(见19毫米补充表E3和E4)或血管作为连续变量(见补充表E5)也提出了。整体的主要结果和解释不受影响。
)接受者操作特征(ROC)曲线模型1 (pre-drainage视觉模拟量表(血管)只)“最好”的预测模型。b)演示如何pre-drainage脉管得分变化敏感性和特异性。低的值pre-drainage血管导致更高的特异性,而更高的值pre-drainage血管导致更高的灵敏度。AUC:曲线下的面积;PPV:阳性预测值;净现值:消极的预测价值。
讨论
请研究提供了最大和最全面的前瞻性数据集更新症状,心肺状态、运动能力,射线照相和膜片特性在一个未经选择的患者群moderate-to-large胸膜积液迫使流体疏散。排水的积液(中位数1.68 L)显著提高呼吸困难在所有三个工具使用(以及运动能力)在大多数参与者。减少胸腔积液的空间占用或质量效应似乎是一个重要的贡献者改善呼吸困难,但机制尚不清楚。肺容积、心率和呼吸速率进行了适度的绝对变化后排水,而身体的同侧的隔膜进行了更为明显的形状和运动的变化,可能是由于其更多的可压缩/ distortable自然。异常隔膜运动是很常见的,它们的存在,除了基线水平的呼吸困难,是独立的预测因素的可能性液体引流后症状缓解。这些数据帮助定义的好处医生/病人可以期望从胸膜液引流并提供存活率存在信息呼吸困难患者的胸腔积液的潜在机制。
我们的发现有助于澄清一些误解胸腔积液的影响。首先,尽管moderate-to-large积液(三年级及以上)和呼吸困难的严重性,pre-drainage生命体征仍相对不受影响,特别是氧饱和度(平均95%),表明低氧血不是患者的呼吸困难的主要原因。这些参数显示只有温和改善post-drainage尽管症状和6-MWD显著改善。临床医生应该考虑寻找并发/替代低血氧症的原因(如果存在)即使在一个相当大的积液患者。患者呼吸困难和胸腔积液可以有显著的好处(和不应否认排水),即使他们的生命体征和氧化是正常的。这些观察结果支持建议effusion-related呼吸困难源自改变呼吸力学和增加呼吸的努力15,16]。
其次,我们发现在将传统教学过于简单化的好处胸膜排水删除外部流体压缩(允许肺扩张)。增加肺活量的肺容积小,相关性差的抽液量和改善呼吸困难。然而,鉴于预期的测量噪声的肺容积和血管,它可能很难证明这些测量之间的显著相关性,即使有一个机械的关系。尽管如此,我们的发现可能意味着肺压缩不是原理机制往往升的胸膜液体将被安置在胸廓。很可能胸腔扩张(类似于恶性通货膨胀在慢性阻塞性肺病)容纳额外的体积。这是进一步支持的观察,呼吸困难改善类似比例的患者和没有完全可扩展的肺。临床医生不应排除患者治疗胸腔穿刺术的基础上“被困”(non-expandable)肺。
第三,我们的研究证实hemi-diaphragm圆顶是常见的向下位移(导致其平/外翻),大概是为了帮助容纳的液体。减少或异常(甚至矛盾)隔膜运动是常见的,这种变化会使隔膜无效的呼吸肌肉。排水的积液改善隔膜形状和运动。事实上,患者异常隔膜运动更有可能实现症状减轻排水。在未来,更复杂的方式,评估隔膜功能可能有助于预测响应胸腔引流。
呼吸困难在努力,而不是在休息,通常是第一个抱怨患者胸腔积液。在我们的研究中,功能性障碍的大小在排水之前是类似于非常严重稳定的慢性阻塞性肺病患者和6-MWDs类似于慢性阻塞性肺病患者住院急性exacebration [42]。平均改善post-drainage 30米在我们的群体中,匹配通常应用MCID(25米)在慢性阻塞性肺病研究[41]。液体引流不仅改善了6-MWD而且post-drainage Borg分数前后6-MWT。有趣的是,改善6-MWD没有与症状改善(血管评分),这表明其他个人因素(如。并发疾病)可能有一个角色在决定的好处。
相当大比例的病人(27%)没有经验有意义的改善呼吸困难,发现同样的Psallidaset al。(29日]。在我们的研究中,个人非常扣人心弦和/或在基线异常隔膜运动更有可能提高排水。然而,开发的预测模型不够准确的临床应用。这突显出呼吸困难是一个复杂的多因子的过程不容易预测尽管影像学的综合列表,生理和膈变量捕获。尽管如此,我们的数据表明,自我报告的严重呼吸困难是一个简单的和有用的指南为临床医师决定需要液体除去,大概是因为它包含其他复杂的变量,我们不能/不占。
这项研究有一定的局限性。首先,它是由一个中心与中央集权胸膜服务,捕捉和最小化选择调查的患者在所有细分专业偏见。这是支持的事实,恶性和心脏积液形成的大部分人群,符合普遍引用分布胸膜腔积液的病因学。其次,57%的参与者之前胸膜液体流域和代表了“真实世界”病例组合。其中,23岁的82例(28%)没有临床意义的改善呼吸困难(< 14 mm血管评分下降)。响应率因此类似那些之前流域和总体响应率。因此不太可能之前,个人受益于流域的响应速度。第三,测试后评估的广泛的自然妨碍我们重复在时间进程建立完整的调查时间点的最大利益(目前未知)。之前的文献表明,可能有一些生理参数的临床恶化post-drainage在最初几个小时,因此执行post-drainage测试24-36 h,虽然随意,似乎合理,绕过混杂因素如疼痛/不适从最初的过程(29日]。我们证明了在这个时间大部分患者有很好的症状减轻,整个三个呼吸困难找到一致的工具使用。第四,隔膜用超声波进行定性评估和更多侵入性措施的横隔膜的函数(如。患者压力和隔膜肌电图)可能提供有用的信息,但不切实际的其他评估在这个研究。第五,根据临床适应症,并非所有患者完整的排水的积液。然而,大量(中位数1.68 L)被除去,放射学的大部分患者(84%)有一个post-drainage胸片积液0 - 2级。第六,血管不太可重复的相比,Borg分数和天花板效应有可能解释了为什么大气喘吁吁pre-drainage与更大的减少呼吸困难需要术后。令人放心的是,其他两个工具被使用在我们的研究和修改后的Borg和D12分数相等的脉管post-drainage的方向改变。第七,有意义的缓解呼吸困难的决心是基于脉管任意水平的变化。的目的MCID建立了Mishra等。(19)是允许的解释是否显著影响呼吸困难的变化在两个随机臂临床有意义的主题之间更大的随机对照试验。不能确定是否这种MCID阈值可用于定义每个参与者有临床意义的改变呼吸困难为了证明一个排水过程。
本研究为进一步的调查提供了一个平台。总之,引流胸腔积液改善症状、功能容量和呼吸量测定法。此外它正常化隔膜形状和运动在大多数参与者。一个潜在的“被困”(non-expandable)肺不排除症状受益于排水。Patient-reported级别的呼吸困难症状的最佳预测受益。膈肌功能异常可能是一个重要贡献者呼吸困难患者的胸腔积液,应该为未来的研究主题。
补充材料
可共享的PDF
确认
s . Muruganandan m·泽帕迪和r·托马斯已经收到从澳大利亚西部癌症临床研究奖学金和姑息治疗网络。r·托马斯是一个国家卫生和医学研究委员会(NHMRC)和西澳大利亚职业生涯早期的癌症委员会。Y.C.G.李举行国家卫生和医学研究委员会(NHMRC)职业发展奖学金MRFF从业者奖学金紧随其后。他已经收到了从NHMRC研究项目拨款,新南威尔士尘埃疾病权威,查尔斯爵士Gairdner研究咨询委员会和澳大利亚西部的癌症委员会。公关伊斯特伍德是国家卫生和医学研究委员会(NHMRC)高级研究员(1042341)从NHMRC和接收研究项目拨款,查尔斯爵士Gairdner研究咨询委员会,澳大利亚和新西兰大学的麻醉师,玛格丽特公主医院基金会和卫生部。美国詹金斯接收来自NHMRC研究项目赠款资金和查尔斯爵士Gairdner研究咨询委员会。
脚注
可以从本文的补充材料www.qdcxjkg.com
这项研究是在注册https://www.anzctr.org.au/ACTRN12616000820404数量与标识符。
作者的贡献:美国Muruganandan和m .泽帕迪是共同第一作者。Y.C.G.李和r·托马斯构思最初试验的概念与建议从b·辛格和公关伊斯特伍德(隔膜和呼吸生理学)和s·詹金斯(呼吸困难评分和6 mwt)。在一起,这些作者开发和修改了试验设计和协议。c.a读是审判管理器和负责数据收集和管理很重要。美国Muruganandan, r·托马斯·D。B菲茨杰拉德和米。泽帕迪 were the trial coordinators, recruited patients and collected data. Y.J. Kuok and R. Thomas assessed the radiographs independently. H.M. Cheah assisted with database and data management. K. Murray and C.A. Budgeon were responsible for the statistical analyses. Y.C.G. Lee is the chief investigator and takes overall responsibility for all aspects of trial design, the protocol and trial conduct. All authors have read and approved the final manuscript.
支持声明:这个项目已经收到项目赠款资金从西澳大利亚癌症委员会和查尔斯爵士Gairdner研究咨询小组。资金信息,本文已沉积的Crossref资助者注册表。
利益冲突:美国Muruganandan没有披露。
阿泽帕迪的利益冲突:m .没有披露。
利益冲突:r·托马斯没有披露。
利益冲突:D。B菲茨杰拉德has nothing to disclose.
利益冲突:Y.J.郭鹤年没有披露。
利益冲突:莫莱森很没有披露。
利益冲突:c.a读没有披露。
利益冲突:c.a Budgeon没有披露。
利益冲突:公关伊斯特伍德没有披露。
利益冲突:美国詹金斯没有披露。
利益冲突:b·辛格没有披露。
利益冲突:k·默里没有披露。
利益冲突:Y.C.G.李曾CareFusion / BD有限公司顾问委员会和曾带领火箭的临床试验医疗集团(英国)免费提供了研究参与者的排水设备,以及提供一个不受限制的教育拨款协助运行试验。
- 收到了2019年5月15日。
- 接受2020年2月5日。
- 版权©2020人队