摘要
简介当代风险评估工具将肺动脉高压(PAH)患者分为低、中、高风险。少数患者达到低风险状态,其余大多数为中等风险。我们的目的是验证由COMPERA研究人员提出的四层风险评估方法,将患者分为低、中低、中高或高风险。
方法我们评估了来自法国PAH登记处的发病患者,并在基线和第一次重新评估时应用了四层风险法。我们应用了世界卫生组织功能等级、6分钟步行距离和n端脑钠肽前体三个变量的精细化切点。我们使用Kaplan-Meier生存分析和Cox比例风险回归,根据三层和四层风险方法评估生存。
结果在基线时(n=2879),四层方法确定了四个不同的风险组,在预测死亡率方面略优于三层方法。在随访和细化特发性多环芳烃、结缔组织疾病相关多环芳烃、先天性心脏病和门脉性肺动脉高压亚组的风险分类时,四层模型判别明显高于三层方法。采用四层方法时,53%的患者改变了风险类别,而采用三层方法时,39%的患者改变了风险类别。那些达到或维持低风险状态的患者的生存期最好,而中低风险和中高风险患者的生存期有更细微的差异。
结论四层风险评估方法细化了风险预测,特别是在中等风险类别的患者中,在预测生存方面表现得更好,并且比三层方法对变化更敏感。
摘要
低、中低、中高、高危四层风险评估法在鉴别肺动脉高压患者生存方面优于低、中、高危三层风险评估法https://bit.ly/3mA6kj7
简介
2015年,欧洲心脏病学会(ESC)和欧洲呼吸学会(ERS)指南提出了一种多维风险分层工具,用于指导肺动脉高188bet官网地址压(PAH)患者的预测和治疗决策[1].2015年ESC/ERS指南建议使用已知与预后相关的临床、运动、影像学和血流动力学变量将患者分为低(1年估计死亡率<5%)、中级(1年估计死亡率5-10%)和高风险(1年估计死亡率为>10%)[1].
2015年ESC/ERS指南发布后不久,来自欧洲的几项基于注册的研究提出了实施该风险评估提案的方法[2- - - - - -5].瑞典肺动脉高压登记(SPAHR)和肺动脉高压新启动治疗的比较前瞻性登记(COMPERA)组使用整数评分方法,为每个变量分配1、2或3的值,对应于2015年ESC/ERS指南风险表中的低、中或高风险切点。然后,他们计算出每个患者的平均值[2,3.].与SPAHR/COMPERA类似,法国肺动脉高压(PH)登记方法包括临床、运动和侵入性血流动力学变量,但法国方法在方法学上有所不同。法国PH登记方法计算的不是整数评分,而是世界卫生组织(WHO)功能等级(FC)基线和首次随访时符合低风险标准定义的变量数量、6分钟步行距离(6MWD)、右心房压和心脏指数[4,5].一种简化的无创法国PH登记处方法,仅使用三个无创低风险变量(6MWD >440 m, WHO FC I或II和n端脑钠肽前体(NT-proBNP) <300 ng·L−1或BNP <50 ng·L−1)可识别1年和5年生存率≥95%的真正低风险患者[4,6].
SPAHR、COMPERA和法国PH登记处评分使用与美国登记处的重叠变量和切点来评估早期和长期PAH疾病管理(REVEAL)评分,其中还包括不可改变的预后因素,如疾病原因、年龄和性别[7].更新后的REVEAL 2.0评分同样将患者分为三类(低、中、高风险),相应的1年死亡率估计分别为1.9%、6.5%和25.8% [8].这些方法也已在事后riociguat在PAH中的专利1试验分析[9,10].REVEAL 2.0评分的精简版REVEAL 2.0 Lite使用了6个可修改变量和修订的非侵入性变量切点(WHO FC、收缩压、心率、6MWD和NT-proBNP/BNP) [11].
尽管如此,在风险分层方面仍有必要取得进展。SPAHR/COMPERA、French PH Registry和REVEAL 2.0评分的判别特征较好,但不优秀,可进一步提高[8,12,13].此外,仍不确定使用三层方法的中危组患者的最佳治疗策略是什么。在欧洲登记研究中,少数患者在初始PAH治疗时达到了低风险,大多数患者在基线和随访期间处于中等风险类别[2- - - - - -4].因此,更细致的方法和更精确的中危患者定义可能有助于更好地为治疗决策提供信息。为了解决中间风险组的这一问题,SPAHR调查人员建议将中间风险组细分为中低风险和中高风险[14].COMPERA调查人员描述的四层风险方法使用了6MWD、WHO FC和NT-proBNP/BNP的修订评分和切分点,可能更好地定义风险组[15].本研究的目的是通过评估法国PH登记处的四层风险评估策略是否与PAH患者的生存率相关来验证这种方法。
方法
研究设计
这是对法国PH登记处前瞻性收集数据的回顾性分析(http://registre-htap.aphp.fr).尽管法国法律不要求伦理委员会批准或知情同意进行回顾性数据收集,但数据是匿名的,并根据法国致力于隐私、信息技术和公民权利的组织(“CNIL”)的要求进行编译。委员会于2003年5月24日批准了用于收集和分析数据的方法(批准号842063)。目前的研究符合《赫尔辛基宣言》。法国PH登记处是法国肺动脉高压参考中心(PulmoTension)的一部分,由法国卫生部资助。
患者人群
使用基于网络的PAHTool平台(invultus, Santa Maria da Feira,葡萄牙)收集数据。我们回顾了2009年1月1日至2020年12月31日在法国PH登记处登记的所有1组PAH发病患者的数据。纳入标准:1)成人(年龄≥18岁);2)右心导管(RHC)显示毛细血管前多环芳烃,定义为平均肺动脉压(mPAP)≥25 mmHg,肺动脉楔压≤15 mmHg和肺血管阻力>3伍德单位。如果患者已知肺静脉闭塞性疾病,未修复的先天性心脏病患者,包括艾森曼格综合征患者,或基线时WHO FC、6MWD和/或NT-proBNP/BNP数据缺失,则排除。
危险分层
使用SPAHR/COMPERA三层方法(低、中、高)对患者进行分类,如前所述[2,3.],以及使用WHO FC、6MWD和NT-proBNP/BNP (表1)基于COMPERA 2.0分析中所衍生及使用的切点[15].低风险1分,中低风险2分,中高风险3分,高风险4分,然后计算每个患者的平均值,四舍五入到最接近的整数。因此,平均得分<1.5分为低危,1.5 - 2.49分为中低危,2.5-3.49分为中高危,≥3.5分为高危。我们根据基线和诊断后3-24个月内第一次随访时的四层评分评估总生存期。
统计分析
连续数据以均数±表示sd或根据数据分布的中位数(四分位范围(IQR), 25-75%)。分类数据用数字(n)和百分比(%)表示。主要结局是全因死亡率。生存时间从诊断性RHC之日起计算,直至死亡或最后一次有临床接触记录。接受肺移植的患者在移植之日进行审查。生存分析采用Kaplan-Meier方法和log秩检验。Cox比例风险回归用于评估风险类别与生存之间的关系,以95%置信区间的风险比表示。我们使用Harrell的c统计量和Akaike信息准则(AIC)来比较三层和四层风险法区分总体死亡率和1年死亡率的Cox模型的模型拟合优度。通过将队列随机分为训练集和测试集,我们使用Harrell的C和Somers的D来比较模型性能[16].α≤0.05为差异有统计学意义。采用SPSS统计软件(version 26;SPSS,芝加哥,伊利诺伊州,美国)和STATA(13.1版;StataCorp, College Station, TX, USA)。
结果
病人的特点
2009年1月1日至2020年12月31日期间,在法国PH登记处登记的4382名新诊断的多环芳烃患者中,2879名患者符合资格标准并被纳入(图1).有2082例患者可用数据进行随访风险再评估。四个风险层的基线特征示于表2.平均年龄61±15岁,女性占60%。特发性PAH是最常见的病因(38%),其次是结缔组织病(CTD)相关的PAH(27%)。中位观察时间为2.25年(IQR 0.71-4.57年),1092例(38%)患者在随访期间死亡。该队列的1年、3年和5年生存率分别为88%、69%和52% (补充图E1).
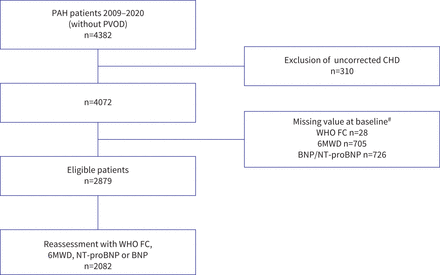
研究流程图。PAH:肺动脉高压;PVOD:肺静脉闭塞性疾病;CHD:先天性心脏病;卫生组织职能类:世界卫生组织职能类;6MWD: 6分钟步行距离;脑钠肽;NT-proBNP: n端pro-BNP。#:可适用多于一个排除理由。
基线风险评估
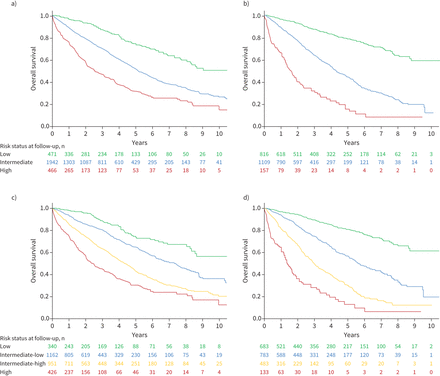
采用三层SPAHR/COMPERA风险评估方法,大多数患者(67%)基线时被划分为中等风险,16%被划分为低风险,16%被划分为高风险。采用四层方法,12%为低风险,40%为中低风险,33%为中高风险,15%为高风险。使用三层和四层风险评分诊断后的总生存率显示在图2.使用三层方法和使用四层方法的风险组的生存率有显著差异。在基线时使用四个风险层,低风险组估计1、3和5年生存率分别为98%、89%和75%。对于中低风险组,1年、3年和5年生存率分别为93%、81%和65%。对于中高危组,1年、3年和5年生存率分别为86%、63%和44%。对于高危组,1、3和5年生存率分别为75%、45%和31%。
生存根据三层策略a)诊断时和b)第一次重新评估后。根据四层风险评估策略的生存率:c)诊断后,d)第一次再评估后。所有模型的Log秩检验p<0.001。
在Cox比例风险回归模型中,使用两种分层方法,与基线时的低风险组相比,中高危组患者的死亡风险增加(补充表E1).四层模式对总死亡率的判别略高于三层模式(Harrell's C-statistic 0.64, AIC 15238.4),但差异不显著(p>0.05)。四层模型对诊断后1年死亡率的鉴别也适度,但显著高于三层模型(Harrell的C 0.67, AIC 4470.4)与Harrell's C 0.63, AIC 4500.9;p < 0.001)。
随访风险评估
随访时,共有2082例完整资料的患者计算三层和四层风险评分。从诊断到首次再评估的中位时间为5.1个月(IQR 3.9-9.7个月)。使用三层方法,在第一次重新评估时,39%为低风险,53%为中等风险,8%为高风险。采用四层法,低风险33%,中低风险38%,中高风险23%,高风险6%。根据三层和四层模型第一次重新评估后的总生存期如图所示图2.在第一次重新评估时使用四个风险层,低风险组估计1、3和5年生存率分别为97%、89%和81%。对于中低风险组,1年、3年和5年生存率分别为94%、75%和57%。对于中高危组,1年、3年和5年生存率分别为81%、50%和31%。对于高危组,1、3和5年生存率分别为65%、28%和13%。
在Cox回归模型中,随着风险层的增加,第一次重新评估后的死亡风险增加(补充表E1).与基线风险评估相似,与三层方法相比,第一次重新评估后的总死亡率的四层判别略有但显著升高(Harrell的C 0.70, AIC 9242.7)与Harrell's C 0.67, AIC 9299.3;p < 0.001)。与三层模型相比,四层模型在第一次重新评估后的1年死亡率也更高(Harrell的C 0.73, AIC 2434.8,与Harrell's C 0.69, AIC 2466.0;p = 0.001)。考虑到肺移植可能是符合条件的患者死亡的竞争风险,我们进行了竞争风险分析,这没有改变基线或随访的结果(数据未显示)。
四层风险评估变化
在整个人群(n=2879)中,我们使用桑基图来表示风险类别的变化,使用三层和四层方法(图3).根据三层法,从基线(16%)到随访(28%),低风险类别的患者比例有所增加。10%的患者在完全重新评估之前经历了早期死亡或进行了肺移植,18%的患者没有进行风险重新评估。29%的患者在基线和随访期间改变了风险类别(改善或恶化),10%的患者保持稳定的低风险,31%的患者保持稳定的中等风险,3%的患者保持高风险。少数高危患者改善为低危。
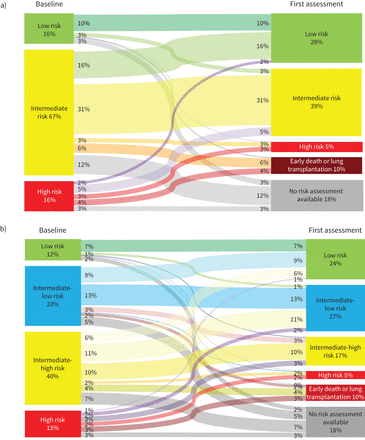
使用a)三层法和b)四层法显示风险状态变化的桑基图。桑基图是一种显示流程的可视化技术。每个面板显示了从基线到第一次重新评估的患者在风险层(节点)之间的流动。每个带的宽度加权到具有特定危险轨迹的患者的比例。
使用四层方法,从基线(12%)到随访(24%),被归类为低风险的患者比例也有所改善。随访时四层法患者改变风险类别的比例(39%)高于三层法(29%)。10%的患者至少恶化了一个类别;32%的人至少在一个方面有所改善;10%稳定在低风险类别;3%的患者处于“稳定”的高风险类别。在基线的中低风险患者中,39%改变了风险类别,39%保持在中低风险,6%经历了早期死亡或移植,15%没有可用的随访。在基线时处于中高风险的患者中,48%的患者改变了风险类别,25%的患者保持中高风险,10%的患者经历了早期死亡或移植,18%的患者没有随访。使用三层或四层方法,高危和高危患者的比例相似。在基线高危患者中,20%改善为低危或中低危。
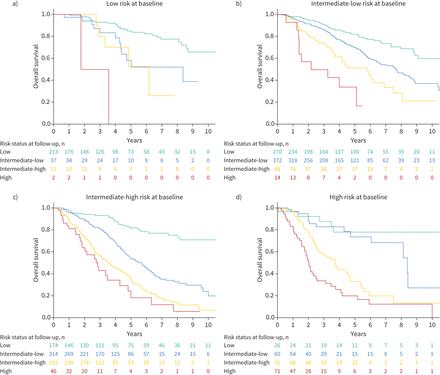
在低风险类别稳定的患者和改善到低风险类别的患者之间的生存期相似,而在随访中,中低风险患者与中高风险患者之间的长期生存期存在明显差异(图4).与中-低风险保持稳定或从低风险恶化到中-低风险的患者相比,从高风险组改善到中-低风险组和改善到中-高风险组的患者生存状况逐渐变差。持续高风险状态或恶化为高风险与最坏结果相关。中每个基线风险组根据风险类别演变的生存率也显示出来图5.
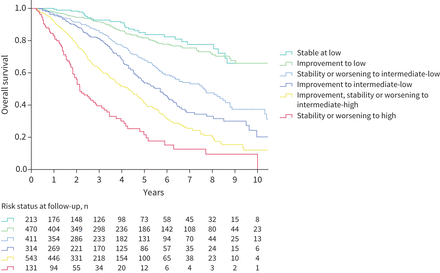
根据基线和第一次再评估之间危险层的变化来确定总生存期。Log秩检验p<0.001。
根据a)基线低风险,b)基线中-低风险,c)基线中-高风险和d)基线高风险的患者的风险层变化的生存率。每个面板的对数秩检验p<0.001。
讨论
在这个来自法国PH登记处的大型PAH患者队列中,我们评估了一种基于6MWD和NT-proBNP/BNP的新切点的细化的四层风险评估方法,并将其与SPHAR/COMPERA研究人员先前提出的三层风险评估方法进行了比较。我们的主要发现是:1)无论采用哪种方法,很少有患者在基线时是低风险的,并且在随访期间,无论使用哪种方法,都小于40%的患者达到了低风险的治疗目标;2)使用四层模型在中等风险类别中识别不同的群体,其中1年死亡率<10%的中低风险组和1年死亡率为>10%的中高风险组;3)四层风险模型对长期死亡率和1年死亡率的判别能力略高于三层风险模型;4)与三层入路相比,四层入路在基线和随访期间改变风险类别的患者比例更大;5)风险类别的变化与生存有关,根据四层风险方法的变化排列,可能对生存进行更细致的评估;6) PAH患者所有亚组中四个危险层的生存期存在差异。我们的研究证实了COMPERA研究人员最近的一项分析,并提供了新的额外分析来支持这种方法的统计有效性。四层方法在评估初始治疗后的风险变化时更加敏感,在区分长期和短期(1年)死亡率方面更有优势,这将有助于患者和临床医生做出更好的治疗决策。
达到或维持低风险是多环芳烃患者的治疗目标[1,17,18].风险预测对于告知患者预后和指导临床决策至关重要[1,17].有几种有用的多环芳烃风险评估工具,每一种都有优点和缺点。重要的是,客观的多变量风险评分比临床完形更能预测患者的风险,这就是为什么这些工具在现代临床实践中是必不可少的[19,20.].我们发现,通过使用COMPERA和SPAHR研究人员提出的带有三个变量的四层方法[14,15],更大比例的患者改变了他们的风险分类,尽管这并不一定意味着一个更好的工具。更重要的观察是,使用四层分类的风险评估确定了具有明显不同结果的中低风险和中高风险类别的患者组。此外,与三层SPAHR/COMPERA方法相比,四层方法似乎对短期和长期结果有更高的辨别能力。这表明,使用四层方法对风险进行更细致的分类可以改进长期生存的预测。我们的研究结果还强调了无论患者从哪里开始,实现低风险状态的重要性,以及治疗效果不理想和尽管进行了初始治疗但风险状态恶化的预后相关性。
我们的队列比最近的COMPERA 2.0队列更大,后者推导了四层方法,跨越了相似的当代时间段,并且在患者特征和血流动力学严重程度方面具有可比性。在验证COMPERA四层方法的过程中,我们确认了它的简单性和它在识别更大比例的随时间变化风险的患者方面的实用性。我们的研究还建立在COMPERA 2.0分析的基础上,我们的统计建模表明,使用四层方法对短期和长期生存具有良好的区分能力。四层方法与REVEAL 2.0 Lite有很大的重叠,实际上是基于REVEAL 2.0 Lite中提出的6MWD和NT-proBNP切点[11].COMPERA 2.0方法使用三个变量,而REVEAL 2.0 Lite使用六个变量(WHO FC, 6MWD, NT-proBNP/BNP,收缩压,心率和肾功能),与REVEAL 2.0 Lite中的三个NT-proBNP组相比,COMPERA 2.0四层方法中的四个NT-proBNP组具有更大的粒度。这些NT-proBNP的新分界点来自COMPERA 2.0推导研究的数据。在我们的研究中,随访时四层模型的辨别能力与报告的六个变量REVEAL 2.0 Lite评分总体(c指数0.73)以及与COMPERA 2.0评分不同的变量(收缩压、心率和肾功能)缺失时(c指数0.72)相当[11].因此,我们的数据间接支持REVEAL 2.0 Lite模型,并证实了COMPERA 2.0方法的有效性。无论使用哪种方法,所有调查人员和指南的一个关键信息是定期和重复地进行风险评估。
对三层SPAHR/COMPERA风险评估方法的一个批评是,大多数患者仍处于中等风险,这在临床实践中可能存在问题。在第六届世界肺动脉高压研讨会上提出的治疗算法建议治疗升级,其中包括静脉注射前列环素类似物或肺移植评估,尽管采用了最佳治疗,但仍处于中等风险的患者[12].低风险患者和高风险患者的管理相对简单,因为低风险患者正在实现治疗目标,而高风险患者显然需要更积极的干预措施,如肠外治疗和/或肺移植转诊,如果他们不适合这些干预措施,则应提供姑息治疗选择。使用四层方法在中间风险类别中细化风险将对临床医生有价值,并将更好地为这一群体的治疗决策提供信息,特别是关于移植或肠外前列腺素。例如,对于2年估计死亡率≥50%的患者,一般应考虑肺移植[21].使用三层方法,我们队列中随访时仍处于中度危险的患者的中位生存时间为4.3年(IQR 2.1-7.8年),因此对于这些中度危险患者中的大多数来说,转诊移植是不成熟的。随访时采用四层法,中低危患者中位生存期为5.8年(IQR 3.0 ~ 9.6年),中高危患者中位生存期为3年(IQR 1.4 ~ 5.5年)。因此,对于初始治疗后仍处于中高风险的患者,肺移植评估肯定是合理的,但对于中低风险的患者,评估可能不合理。在另一种情况下,中低和中高之间的区别可能是临床有用的,涉及到对已经使用磷酸二酯酶5型抑制剂和内皮素受体拮抗剂的双重口服治疗的患者添加第三种药物。在有口服selexpag或口服treprostinil的地方,对于中低风险患者添加口服第三种药物可能更容易被接受,而对于中高风险患者添加肠外前列腺素则更有说服力。这些例子说明了在临床决策方面,在中间风险组患者中细化风险的价值。
本研究的一个优势是队列规模大,这使得几个重要亚组的风险评估方法得到验证,如特发性、遗传性、药物和毒素诱导、ctd相关、ssc相关和先天性心脏病相关的多环芳烃,这些亚组在特征、治疗和预后方面往往不同。本研究的局限性包括分析的回顾性性质和28%的患者由于早期死亡或移植(10%)或缺乏可用的随访数据(18%)而缺乏随访风险评估的数据。在第一次随访评估后,药物治疗也可能发生了变化,随后的治疗决定对长期风险和长期生存的影响在本分析中没有考虑到,这是一个局限性。虽然四层模型在鉴别结果方面表现良好,但c统计量在0.6-0.7范围内被认为是良好的,但不是优秀的。由于大多数多环芳烃风险评分的c -统计值范围为0.6-0.8 [8,12,13],未来的研究应旨在提高风险预测方法的性能,理想情况下不牺牲简单性。我们还注意到,四层方法在有PoPH的亚组中可能不太有用,中高危和高风险层之间差异不大(补充图E3).PoPH患者的最佳分层方法需要进一步研究,因为该人群的生存高度依赖于其他因素,如肝硬化和肝病的严重程度[22,23].最后,我们只纳入mPAP≥25 mmHg的患者,这是本队列研究时接受的PAH阈值。我们的研究结果是否适用于第六届世界肺动脉高压研讨会上定义为mPAP >20 mmHg的多环芳烃人群需要进一步研究[24].
总之,我们的研究支持使用修正的6MWD和NT-proBNP/BNP切点的四层风险评估方法的概念。四层方法更好地区分短期和长期的未来死亡率风险,在识别风险变化方面似乎具有更高的敏感性。这种方法增强了风险评估的粒度,特别是对中等风险患者,这可能有助于临床医生评估更微妙的治疗相关改善,并更好地识别需要更积极治疗的患者。需要进一步的工作来确定哪种风险评估方法对临床试验的变化最敏感。
补充材料
可共享的PDF
确认
我们要感谢Laurence Rottat (Hôpital Bicêtre, Le Kremlin Bicêtre, France)为本研究获取数据提供的帮助以及她在法国PH登记处管理数据方面的工作。我们要感谢法国肺动脉高压参考中心(PulmoTension)和法国罕见呼吸道疾病参考网络(RespiFIL)的所有成员。我们特别感谢Marius Hoeper(汉诺威医学院,德国汉诺威),Stephan Rozenkrantz(科隆大学,德国科隆)和COMPERA研究人员进行了富有成效的讨论和合作,最终完成了这篇手稿。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:A.在提交的工作之外,Boucly报告来自Actelion、拜耳和默克的个人费用。
利益冲突:J. Weatherald报告了来自Janssen Inc.的赠款、个人费用和非财务支持,来自Actelion的赠款、个人费用和非财务支持,来自拜耳的个人费用和非财务支持,来自诺华的个人费用,在提交的工作之外。
利益冲突:L. Savale报告了来自Actelion的个人费用,来自MSD的个人费用,来自GSK的资助和个人费用,在提交的工作之外。
利益冲突:P. de Groote报告了来自Actelion、杨森、MSD、诺华、施维雅、勃林格殷格翰、雅培、波士顿、阿斯利康、拜耳的咨询费用;雅培、Vifor、MSD、施维雅、诺华、阿斯利康、Actelion、杨森、美敦力的荣誉讲座;在提交的作品之外。
利益冲突:V. Cottin报告了咨询委员会费用和来自Actelion的非财务支持,以及来自拜耳/MSD的咨询委员会费用,这些费用都在提交的工作之外。
利益冲突:G. Prévot报告Actelion和GSK在提交工作之外的个人费用。
利益冲突:A. Chaouat报告了来自GSK、Actelion和拜耳的咨询费用,这些费用都是在提交的工作之外的。
利益冲突:皮卡德没有什么可透露的。
利益冲突:D. hoeau - langlard报告Acceleron的资助,在提交的工作之外。
利益冲突:A. Bourdin报告阿斯利康(AstraZeneca)和勃林格殷格翰(Boehringer Ingelheim)的资助;阿斯利康、葛兰素史克、诺华、勃林格殷格翰、基耶西、赛诺菲再生、安进的咨询费;阿斯利康、葛兰素史克、诺华、勃林格殷格翰、基耶西、赛诺菲再生、罗氏荣誉讲座;勃林格殷格翰(Boehringer Ingelheim)、基耶西(Chiesi)、赛诺菲再生(Sanofi Regeneron)、阿斯利康(AstraZeneca)、GSK、Roche;参与AB science、阿斯利康、GSK、赛诺菲Regeneron、诺华、Acceleron的顾问委员会;在Vertex、Abbvie、Galapagos、Fibrogen、Nuvaira、PulmonX、Gossamer、Acceleron的临床试验中担任研究员;在提交的作品之外。
利益冲突:E-M。Jutant没有什么可透露的。
利益冲突:A.伯尼尔没有什么可透露的。
利益冲突:M. Jevnikar没有什么可透露的。
利益冲突:X. Jais报告了拜耳、杨森和默克的拨款;杨森和默克公司的荣誉讲座;在提交的作品之外。
利益冲突:G. Simonneau报告了来自杨森(原Actelion)、拜耳和默沙东的拨款和个人费用;来自Acceleron的个人费用,在提交的作品之外。
利益冲突:D. Montani报告了Acceleron、Janssen和Merck的资助;Acceleron的指导委员会费用;拜耳、杨森和默克的荣誉讲座;在提交的作品之外。
利益冲突:O. Sitbon报告了Acceleron、Janssen、GSK和MSD的资助;来自Gossamer Bio、Janssen和MSD的指导委员会费用;AOP Orphan、Janssen、Ferrer和MSD的荣誉讲座;Acceleron、Janssen和MSD的顾问委员会成员;在提交的作品之外。
利益冲突:M. Humbert报告资助,指导委员会咨询费,以及Acceleron, Janssen和Merck咨询委员会的参与;AOP、杨森(Janssen)和默克(Merck)的荣誉讲座;联合治疗公司指导委员会的参与;在提交的作品之外。
- 收到了2021年9月6日。
- 接受2021年10月28日。
- 版权所有©作者2022。
本版本根据知识共享署名非商业许可4.0的条款发布。为商业复制权利和权限联系权限在}{ersnet.org