摘要
儿童的长期无创呼吸支持,包括持续气道正压通气(CPAP)和无创通气(NIV),在全球范围内正在扩大,考虑使用这种类型的呼吸机支持的儿童越来越复杂,以及姑息治疗等适应症的扩大。设备和接口都有了改进。尽管经验不断增长,但在许多领域仍存在差距:缺乏有效的CPAP/NIV启动标准、最佳随访和监测;断奶和长期益处尚未评估。护理人员和患者的治疗教育以及持续的支持和帮助至关重要,以实现最佳的依从性。对于所有接受长期CPAP/NIV治疗的儿童来说,保护或改善患者和护理人员的生活质量应该是一个值得关注的问题。由于NIV是一种高度专业化的治疗,患者通常由经验丰富的儿科多学科团队管理。本声明由儿科长期CPAP/NIV领域的专家撰写,旨在强调最新的科学投入,并应开辟新的视角和研究领域。
摘要
长期无创通气(NIV)在世界范围内越来越多。缺乏有效的NIV起始、随访、监测和断奶标准。儿童由儿科多学科团队进行最佳管理。https://bit.ly/3bVfNvz
简介
长期无创呼吸支持包括通过无创接口提供通气辅助,而不是有创通气通过气管插管气管插管或气管切开术无创呼吸支持包括1)持续气道正压(CPAP),其基础是在气道中传递恒定的正压,以保持气道通畅;2)无创通气(NIV)(或双水平气道正压,BPAP),旨在通过在每次吸气时提供补充的更高正压来协助患者的呼吸[1].CPAP主要适用于上呼吸道梗阻的病例,在整个呼吸周期中气道通畅的恢复足以使呼吸正常。NIV适用于引起呼吸平衡不平衡的疾病。这种平衡包括由于肺部疾病导致的气道阻塞和/或气体交换障碍而施加在呼吸系统上的负荷,呼吸肌启动和维持呼吸的能力,以及充分/功能的中央呼吸控制。健康受试者的呼吸负荷即。产生呼吸的努力很低,呼吸肌的容量正常,中央驱动适当地指挥呼吸肌。在以呼吸负荷增加或呼吸肌无力为特征的疾病中,中央驱动增加了对呼吸肌的需求。然而,当需求超过反应能力,肺泡低通气,定义为高碳酸血症±低氧血症,发生。在中枢驱动异常的情况下,也可观察到低通气。NIV的目的是在呼吸负荷增加时,通过缓解气道阻塞和/或促进肺补全来“卸载”呼吸肌,在呼吸肌无力时“辅助”或“接管”呼吸肌,在中枢驱动功能障碍时接管呼吸肌的指挥[1].长期CPAP/NIV的经验正在增长,由于更好的患者筛查和经验的扩大,世界各地在家中接受CPAP/NIV治疗的儿童数量也在增加[2].因此,欧洲呼吸学会(ERS)工作组回188bet官网地址顾了儿童长期CPAP/NIV的文献,总结了最新的临床经验和科学发展,以描述最佳护理策略,并确定未来研究和进展的领域。
方法
ERS科学委员会于2019年批准了一个工作组(TF-2019-01)关于儿科长期无创呼吸支持的声明。来自几个欧洲国家和活跃在ERS内部的欧洲以外国家的专家参加了该工作组。所有成员每年都签署披露利益冲突的表格。该工作组试图回答一系列问题,这些问题是所有成员在多次在线交流和一次在线会议中达成的共识,答案基于对相关文献的总结和参与作者的专家意见。该工作组的两位主席(B. fauoux和S. Verhulst)完成了对文献的系统搜索,以回答制定的问题。检索了2016年1月至2019年9月期间的MEDLINE、Embase、Wiley Cochrane、护理和相关健康文献累积索引以及儿童发展与青少年研究数据库。此搜索策略旨在捕获自C星Codesal等.[2]关于儿科(0-18岁)长期无创呼吸支持的研究,其中包括1990年至2015年的文献。搜索词包括“持续气道正压通气”,“CPAP”,“NCPAP”,“双层通气”,“BPAP”,“BiPAP”,“气道压力释放通气”,“APRV”,“无创通气”,“NIV”,“NPPV”,“NIPPV”或“NIAV”,使用有效的儿童和青少年搜索过滤器。从2016年到2019年9月,该搜索提供了4564种额外的图书。在排除病例报告、摘要、非英文文章、重症监护室急性NIV的论文、成人研究、<3个月的呼吸支持和纯日间呼吸支持后,除C . review中包含的参考文献外,选择了140篇参考文献来准备当前的文件星Codesal等.[2) (图1而且补充表S1).来自不同国家的护理人员对最终声明进行了审查,他们提供了意见并参与了研究重点。
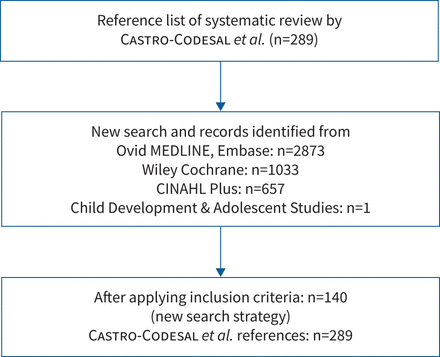
引用搜索策略。CINAHL:护理和相关健康文献的累积索引。
可能受益于CPAP/NIV的疾病
可能受益于CPAP的疾病
文献综述
可能受益于CPAP的疾病列于补充表S2.1.腺扁桃体切除术或上气道手术后的严重持续性阻塞性睡眠呼吸暂停(OSA)是CPAP的主要适应证[3.].大量研究报道了CPAP用于“复杂”阻塞性睡眠呼吸暂停患儿,如颅缝早闭[4- - - - - -14]、先天性骨病(软骨发育不全症[15- - - - - -20.], pycnodysostosis [21],成骨不全症[22])、喉-气管-支气管软化症或狭窄[13,23- - - - - -29],咽软化症[30.]、声带麻痹[11,31],皮埃尔·罗宾序列[13,32- - - - - -36]、冲锋综合征[37]、唐氏综合症[27,38- - - - - -43]、贮藏病(黏多糖病)[40],莫基奥- a综合征[44]、黏脂沉着症[45])、普瑞德-威利综合症[13,46,47]和与肥胖相关的睡眠呼吸暂停[9,10,13,14,48].此外,在患有支气管肺发育不良(BPD)的婴儿中,CPAP已被用于克服内在呼气末正压(PEEP) [27].一些研究报道了CPAP在中枢神经疾病(肿瘤、畸形[49])、严重神经功能障碍[50]、先天性心脏病[51],脊膜膨出[52]或埃勒-丹洛斯综合症[53].
总结
CPAP已用于患有1)复杂OSA的儿童,定义为与颅面或上气道畸形相关的OSA,或与病态肥胖相关的OSA (OSA II型),尽管优化了药物和手术治疗,但仍表现出严重的OSA,或当上述药物/手术治疗不可行或不需要时;2)高水平的内源性PEEP,如BPD患儿所观察到的。
CPAP在任何年龄都已成功实施。
可能受益于NIV的疾病
文献综述
可受益于NIV的疾病列于补充表S2.2.大量研究报告了在患有神经肌肉疾病(NMD)的儿童中使用NIV,如脊髓性肌肉萎缩(SMA) [54- - - - - -68]、杜氏肌营养不良症[69- - - - - -71]、幼年庞贝病[72,73], COL6肌病(Ullrich先天性肌肉营养不良症)[74- - - - - -76], sepn1相关肌病[77- - - - - -79]、福山先天性肌肉萎缩症[80]、先天性肌无力综合征[81]及其他nmd [69,82- - - - - -87];横膈性麻痹[88];严重胸部畸形[85,86].NIV也被用于儿童贮积病(粘多糖病[89]、黏脂沉着症[45])或夜间肺泡通气不足时的Prader-Willi综合征[46,47,86]、伴有下丘脑调节异常、低通气和自主神经调节异常(ROHHAD)综合征的速发性肥胖[90,91]、囊性纤维化[92- - - - - -95]、先天性气管狭窄[29]或先天性中枢低通气综合征[96- - - - - -99].最后,需要或不能耐受高CPAP压力的儿童,或尽管优化了CPAP仍持续高碳酸血症的儿童,可建议采用NIV [One hundred.].
总结
对于所有伴有NMD、严重胸廓畸形、积存病、prard - willi综合征、ROHHAD综合征、病态肥胖或CCHS的夜间肺泡低通气患儿,通常都需要进行无通气通气的评估。
对于患有阻塞性睡眠呼吸暂停(OSA)的儿童,在CPAP不耐受或需要高CPAP压力但不能耐受的情况下,NIV有时被用作CPAP的替代方案。
NMD患儿通常采用NIV治疗,而不是CPAP。
[和合]在任何年龄都已成功实施。
国家/地区/地方纵向或横断面研究
文献综述
纵向或横断面研究列于补充表S2.3.在卫生保健系统发达的国家,已有儿童长期NIV的报道(美国[101],加拿大[102- - - - - -105]、澳洲[106,107],法国[108,109],英国[86,110- - - - - -112]、爱尔兰[113],意大利[114- - - - - -116],瑞士[117],奥地利[118]、荷兰[119],葡萄牙[120],韩国[121,122]、香港[123]、日本[124]、台湾[125]),但在土耳其等其他国家也有[126,127],塞尔维亚[128],巴西[129],智利[130],阿根廷[91],南非[131]、泰国[132]、马来西亚[133]、伊朗[134]及尼泊尔[135].大多数研究报告,与有创通气相比,随着时间的推移,接受CPAP/NIV治疗的儿童数量和各自的百分比有所增加[119].
总结
长期CPAP/NIV的可行性已在世界范围内得到证实。
起爆标准,起爆位置和推荐/最佳设置
起始条件
文献综述
启动条件列于补充表S3.1.CPAP/NIV已在急性/亚急性(儿科重症监护室(PICU))环境或选择性(在睡眠研究后的稳定环境中)开始[91,102- - - - - -105,112,124,136,137]或在择期手术(如关节融合术[138])。急性呼吸衰竭时可启动CPAP/NIV [102]若无法脱离有创通气(气管插管或气管造口术[102,105,118,124,137,139])或NIV [102,136].在选择性情况下,基于以下标准启动CPAP/NIV:睡眠呼吸障碍(SDB)症状[91,109,118,126]、复发性肺炎[118],无法茁壮成长[109,118]、日间动脉血气异常[104,109,112],夜间低氧血症(低脉搏血氧仪(年代阿宝2))±高碳酸血症(经皮二氧化碳压力升高(PtcCO2)、夜间肺泡低通气[104,109,112,118,124,126,133],肺功能数据(低用力肺活量)[102,105,109]、超声心动图资料(右心衰、肺动脉高压)[109,126,133],呼吸暂停低通气指数(AHI)升高[91,102,104,105,109,112]或“呼吸功增加”[133].然而,“低氧血症”、“高碳酸血症”和“肺泡低通气”的定义很少可用,并且在不同的研究中有所不同。上气道畸形儿童严重持续性阻塞性阻塞性呼吸暂停,定义为阻塞性AHI >5或>10事件·h−1与夜间异常气体交换有关(表1)在腺扁桃体切除术或上气道手术后,或作为手术干预的替代,是CPAP的主要适应证。对于患有SMA I型的婴儿,已经开始采用NIV来预防或限制胸部畸形[58,63].除了患有肌萎缩侧索硬化症的婴儿和患有杜氏肌营养不良症的病人外,没有年龄或疾病的特定标准[54,63,140].根据初始设置(PICU或(睡眠单元)病房),CPAP/NIV的疗效和依从性即。急性与选择性的),以及启动标准尚未评估。
总结
在探索了所有其他替代疗法后,CPAP/NIV启动通常基于客观标准。
夜间高碳酸血症,定义为aPtcCO2在大于或等于2%的夜间睡眠时间或大于连续5分钟的时间内出现>50 mmHg,已被用作启动NIV的标准。
除上述CPAP/NIV标准外,患者的呼吸状态和疾病、昼夜气体交换异常、睡眠和/或肺功能数据或其他参数也可能起作用。
CPAP/NIV通常在择期进行,这意味着必须筛查有严重OSA和/或夜间肺泡低通气风险的患者。
急性呼吸衰竭可在PICU住院后进行长期CPAP/NIV。在这种情况下,长期CPAP/NIV被认为是合理的,因为PICU不成功脱离有创通气或CPAP/NIV。
CPAP/NIV的不合格标准
文献综述
在以下情况下,CPAP/NIV可能是困难的、不可能的或不适用的:不可能纠正OSA和/或肺泡低通气,由于球功能障碍和/或大量呼吸道分泌物而不能保护上呼吸道,患者和/或家人缺乏合作,胃食管反流不受控制或严重的厌氧症,面部解剖异常,近期面部手术或与界面相关的并发症以及呼吸机高度依赖[1,141- - - - - -144].
总结
在提出CPAP/NIV之前,应检查或纠正不合格标准。
选择性CPAP/NIV起始位置
文献综述
中列出的位置标准补充表S3.1.CPAP/NIV通常在医院进行[103- - - - - -105,109,112,126,133],在家里则更少[105].在门诊启动的CPAP可能与住院期间(与治疗教育计划相关联时)一样有效(定义为SDB的纠正和客观坚持)。145]),但考虑到不同的卫生系统和社会条件,这仍有待更多研究的证实。
总结
CPAP/NIV最常在住院期间开始,最近倾向于门诊甚至家庭环境,这取决于潜在的条件、团队专业知识和当地设施。
CPAP/NIV可以在门诊启动,但需要进一步验证。
CPAP/NIV的初始设置
文献综述
CPAP和NIV的初始和后续设置列于补充表S3.2和S3.3,分别。美国睡眠医学学会(AASM)建议采用滴定式多导睡眠描记术(PSG)来设定最佳的CPAP水平[One hundred.].然而,CPAP水平取决于其他标准(症状、舒适度、年代阿宝2,内置软件数据,测量胃食压)也被证明可以纠正SDB症状和AHI [27,145,146].克服呼吸事件的平均CPAP水平通常达到8±3cmh2O后滴定,起始压力4厘米2O (5,10,27,112,147- - - - - -149].最低CPAP水平尚未验证。一些研究强调最佳CPAP水平与年龄和潜在诊断无关[5,10].Auto-CPAP是一种CPAP模式,可以根据患者的需要自动调整压力水平,有时用于体重超过制造商推荐的最低体重的儿童。Auto-CPAP已被证明是一种安全有效的儿童启动CPAP的方法,但autoPAP的平均压力(AutoMean压力)和平均设备压力≤90%的时间(Auto90压力)通常低于滴定PSG测定的治疗压力[150].自动CPAP和其他复杂CPAP模式没有显示出比持续CPAP更大的疗效(降低AHI)、舒适性或依从性[148,149].具体的适应症、设置和可能受益于这些CPAP模式的患者子集尚未确定。
对于NIV,通常治疗吸气气道正压(IPAP)滴定后为10-14 cmH2O呼气正压(EPAP) 4-6 cmH2O,启动压力为4厘米2O用于EPAP和8cmh2O代表IPAP [60,73,82].更高的IPAP压力(18±6 cmH)2O)用于儿童[112].较低的EPAP水平已用于无气道阻塞的患者,但最佳EPAP水平(或范围)尚未得到验证。在文献中,CPAP/NIV设置的目标是达到6-10 mL·kg的潮气量−1理想体重。因此,容量保证模式应运而生。备用速率通常用于NMD或中枢驱动功能受损的儿童,通常设置在患者生理或自主呼吸速率(12-18次呼吸·分钟)以下2 - 3次呼吸−1) [60,82,151].对于患有阻塞性睡眠呼吸暂停(OSA)的儿童,AASM建议采用PSG滴定法来设定最佳的IPAP和EPAP水平[One hundred.].没有关于斜坡(用于固定CPAP)和加湿的有用性的数据。对于囊性纤维化患儿,可能需要较高的IPAP水平[93].一项小型研究表明,通过监测胃食压来进行NIV设置的滴定与最佳的患者-呼吸机同步以及呼吸功的减少有关[93].在吸气触发不恰当(不够灵敏)的情况下,使用备用速率已被证明与呼吸功的减少有关[152].
总结
CPAP通常在PSG或其他客观评估工具的帮助下启动,并滴定至最佳压力,以克服呼吸工作增加、上呼吸道阻塞和气体交换异常。启动压力通常设置为4厘米高2O,平均治疗CPAP压力为8±3cmh2O。
自动-CPAP已用于选定的患者,但未显示优于定压CPAP。
对于NIV,开始吸气和呼气压力通常设置为8和4厘米2O,最终IPAP为10-14 cmH2O和4-6 cmH的EPAP2对于特定的患者,如囊性纤维化或肥胖患者,较高的IPAP水平可能是必要的。
备用速率通常用于患有NMD和中枢驱动功能受损的儿童,通常设置为比儿童生理或自主呼吸速率低两到三次呼吸。
美国医学会推荐使用滴定法PSG来设定最佳IPAP和EPAP水平[One hundred.].然而,由于并不是所有中心都有多导气管镜,因此在没有完整的多导气管镜的情况下也可以达到足够的滴定量[93,145,153].
对于难以适应NIV的囊性纤维化儿童,通过监测胃食压的方法对NIV设置进行滴定,已表明与呼吸工作的最佳减少和更好的患者-呼吸机同步有关。
设备
接口
文献综述
鼻口罩是最常用的界面[86,141,153- - - - - -156],适当的接口配合已被证明是CPAP/NIV成功的关键[86,141,156,157].为面部畸形的儿童找到一个合适的界面可能很困难[141,154].病例系列研究报告了一例成功使用湿化高流量鼻套管(HFNC)与常规CPAP装置[158]或鼻内RAM插管[159为那些不能忍受商业界面的孩子设计了NIV设备。最近,有塑胶不耐受症的> - 2岁儿童可使用一款鼻布口罩[157].一个吹口是唯一的接口,可以专门用于清醒时,每天的NIV。界面引起的并发症很常见,可能与不适当的贴合有关(皮肤损伤、渗漏、粘膜干燥或皮肤过度水化、结膜炎、角膜溃疡)[157,160,161]或界面所施加的压力(皮肤红斑或溃疡、面部畸形、上颌后拉)[96,157,160,162) (表2而且补充表S4.1和S4.2).
总结
正确选择接口对于CPAP/NIV的成功至关重要。
鼻口罩是首选接口,但在耐受性差或有副作用的情况下,可能需要使用其他接口(例如,口漏患者难以使用口鼻口罩,年龄较大的儿童不耐受鼻口罩)。
虽然商用儿科口罩随处可买,但当商用口罩接口不合适时,对某些患者可以选择定制口罩或“替代口罩”。
所有不同类型的接口都有其优点和局限性(表2).
接口问题是导致CPAP/NIV失败或不耐受的最常见原因。
主要界面不良反应与压力(皮肤损伤、面部畸形)或贴合不良(渗漏、粘膜干燥、角膜溃疡)有关。
口鼻口罩与误吸风险相关,特别是在上肢活动受限的婴儿和儿童中,如NMD患者和/或吞咽功能受损。
不应低估合适的头套的重要性,特别是对于有颅骨或颅骨畸形的儿童。
通风
文献综述
呼吸机研究被列在补充表S4.3.一篇综述列出了可供儿童在家使用的CPAP/NIV设备[163],两篇综述列出了指导选择CPAP/NIV设备的因素,如加湿、警报、触发灵敏度和成本[86,142].对于儿童来说,呼吸机的性能并不总是最佳的,尤其是触发灵敏度[164].
总结
设备的选择取决于孩子的特征(体重、潜在疾病、触发呼吸机的能力)和医疗需求(临床稳定性)。
每种型号的设备都已被制造商批准用于某些最小体重的患者。
对于呼吸自主能力有限的患者,需要适当的警报器和内外电池。
呼吸机依赖程度高(>16 h/24 h)的患者应备有备用设备。
双开关操作提供了一种安全性,以避免不及时地关闭呼吸机。
吸气空气的湿化似乎与更大的舒适和更少的分泌问题有关。
采用热和湿交换过滤器的被动加湿尚未在CPAP/NIV设备上得到验证。
后续
后续的程序
文献综述
多项研究表明,在CPAP/NIV开始后3-6个月进行系统随访的PSG/PG中,即使是无症状患者,也存在持续的呼吸事件和/或异常的夜间气体交换,需要进行干预[5,146,147,165- - - - - -171) (补充表S5.1).在家监测CPAP/NIV期间夜间气体交换是可行的,可为门诊随访提供信息[166,167].对于某些设备,内置软件可能会提供有关儿童呼吸参数的有用信息(当儿童体重等于或大于制造商建议的最小体重时),但设备对AHI的评分往往高估了同步呼吸测谎仪(PG)的AHI评分[172,173].当PSG/PG后改变呼吸机设置时,OSA-18问卷评分有时会提高[169].随访PSG/PG(伴有或不伴有CPAP/NIV)有时用于评估干预后SDB的改善(如。改变通气装置、上呼吸道或颌面外科手术、牙齿矫正)[12,13,174].远程医疗有时对长期NIV的NMD青少年随访有用[175,176]及接受CPAP治疗的阻塞性睡眠呼吸暂停患儿[177,178].尽管本文提到了这些信息,但缺乏有效的CPAP/NIV后续策略,许多问题仍未得到解答:
最相关的结果测量或目标(如AHI的正常化或改善水平,年代阿宝2而且PtcCO2)尚未得到验证。
在随访期间检查CPAP/NIV设置的最佳时间尚未得到验证。
是否应该根据孩子的年龄和/或潜在疾病来调整最佳时间?
如何检查CPAP/NIV设置:PSG, PG和/或过夜气体交换或年代阿宝2独自一人吗?
在每次旨在改善SDB(上呼吸道或颌面外科或神经外科)的干预后,是否应检查CPAP/NIV设置,以及最佳时间延迟(根据手术类型)是什么?
CPAP/NIV设置应根据哪些标准进行更改:持续呼吸事件±异常气体交换±SDB症状和/或舒适?
不理想的CPAP/NIV设置有什么后果(如。依从性差、睡眠质量差、觉醒和/或神经认知结果)?
总结
内置软件及夜间气体交换家庭监测分析(年代阿宝2±PtcCO2)可能对使用住院性CPAP/NIV治疗的稳定儿童的随访有用。与临床评估相结合,对呼吸机内置软件数据的分析可能构成在随访期间检查患者状态的一种实用而有效的方法。这也可能减少去医院的需要,增加家庭的满意度。
在标准随访的情况下,如果SDB控制不佳,PSG或PG加CPAP/NIV是有用的。
随访时间取决于患者的年龄、诊断、当地设施和家庭支持。在CPAP/NIV开始后1个月有计划的检查,然后每3-6个月定期检查通常被认为是最低限度的。每次干预后,随访睡眠研究检查CPAP/NIV设置是有用的(如。呼吸机设置的改变、上呼吸道或颌面外科手术、正畸)可能会影响SDB的严重程度。
通宵气体交换记录(年代阿宝2+PtcCO2)至少每6个月提供一次资料。
远程监测是可行的,可以提高CPAP/NIV的依从性并限制副作用。
依从性
文献综述
依从性的评估主要针对CPAP,较少针对NIV [153,179) (补充表S5.2).依从性是根据客观标准(内置软件数据)评估的,因为儿童和护理人员往往高估了真正的依从性[148].通常,文献报道的依从性不会覆盖整晚,这是长期CPAP/NIV的最大挑战[14,148,180- - - - - -187].已经确定了许多依从性的预测因素:SDB症状的自我感觉改善更大[179]、发育迟缓(唐氏综合症患儿依从性较低[144,188]以及对患有其他发育迟缓原因的儿童更好的依从性[189,190]),性别[189]、迅速适应治疗[179]、技术问题[179), 5与CPAP [191]、副作用[179]、熟悉医疗方法、了解疾病及其后果[179], AHI得到更大改善[187,192],年龄[183],种族[183]、母亲教育[183]、家庭及社会支持[179,183]、家庭结构[184]、对CPAP益处的认知[184]、使用CPAP的家庭成员[14],护理人员自我报告疗效[193]和内化问题[187].某些策略/工具可改善依从性:行为疗法[194],用于识别患者特异性障碍的CPAP依从性障碍问卷[182]、由呼吸科治疗师举办的治疗教育课程[185]、代币经济[195]、医学催眠[196]和共享决策工具[197].目前还没有关于提高依从性的新技术(远程医疗、移动电话应用程序)的数据。
总结
依从性差是长期CPAP/NIV最重要的挑战之一。虽然儿童的良好/最佳依从性没有经过验证的定义,但最佳依从性是一个优先事项:在整个睡眠时间内使用CPAP/NIV是目标。
对于呼吸机依赖程度高的儿童(如。对于CCHS或严重的NMD),最佳的依从性是至关重要的。
通常基于客观数据(内置软件数据)定期评估依从性。
许多与患者和家庭有关的因素可能会影响依从性。
单独调整策略可以提高依从性。
CPAP的好处
文献综述
CPAP可能与OSA的改善有关:
CPAP也可能与学术功能和行为的改善有关:
CPAP可能与其他功能的改善有关:
这些数据大多来自观察性研究;没有随机对照研究。此外,目前还没有研究评估CPAP对复杂OSA儿童神经行为功能的益处(补充表S5.3).
总结
CPAP可能与osa相关症状和PSG/PG参数(如AHI、睡眠结构和睡眠质量)的纠正/改善有关。
CPAP可能与神经认知功能障碍和行为的改善有关。
CPAP对血压、心血管应激和代谢功能障碍的益处尚不确定。
NIV的好处
文献综述
由于伦理上的限制,NIV的益处尚未在随机对照试验中得到证实,已发表的队列研究主要由有限数量的患者组成(补充表S5.4).NIV与:
总结
在进行性NMD儿童中,NIV与睡眠相关呼吸障碍症状、夜间和白天气体交换、睡眠质量和结构、胸部畸形、急性呼吸发作和存活的改善有关,并能保留儿童的生活质量。
NIV的益处取决于基础疾病的进展和预后。
断奶
有利于断奶的疾病
文献综述
随着时间的推移,相当数量的儿童可以脱离长期CPAP:
与CPAP相比,长期NIV的脱机不常见(也较少报道)[104,111,122,174]以及NMD患儿与NIV患儿在其他情况下的差异[101) (补充表S6.1).然而,这种情况可能会随着创新疗法的发展而改变,特别是针对SMA。随着年龄的增长,CPAP或NIV的自动改善后可出现停用[105,123].
总结
6-40%的儿童可以脱离长期CPAP或NIV。随着年龄的增长(生理性增长)或经过干预(正畸治疗、上呼吸道或颌面或神经外科手术)后,可能会自动断奶。
与大一点的孩子相比,婴儿断奶更常见。
对于腺扁桃体切除术或生理性生长后的OSA I型患者,可能会进行脱机;减重后OSA II型;术后复杂OSA或生理性生长;肺病(BPD);或者,更罕见的是,在NMD患者中。
断奶过程
文献综述
只有一项研究描述了CPAP/NIV的局部脱机方案(表3) [174].没有关于断奶试验的最佳时间的信息:这可能取决于潜在疾病(如.Pierre Robin序列)和/或患者的年龄,和/或额外的治疗(如。(手术)174].在无呼吸支持的基线PG/PSG之前,没有关于CPAP/NIV停药的最佳时间的信息(补充表S6.2).成功脱机后,可能会出现SDB或低通气复发,这就强调了继续随访的必要性,至少在临床上,这取决于潜在的病情[174].
总结
在接受长期CPAP治疗的儿童中,相当一部分可能会停用CPAP或NIV,而接受长期NIV治疗的儿童中比例较小。
在与潜在的生理改善相关的疾病/情况下,或在旨在改善SDB的干预/手术后,有时建议进行断奶试验。
由于可能需要一段洗脱期,在进行CPAP/NIV断奶的睡眠研究之前,通常会停用CPAP/NIV一段时间。这个洗脱期取决于病人的状况,可能持续几天到几周。
表3显示文献中已发表的断奶标准。
CPAP /和合失败
文献综述
对于患有复杂OSA且对CPAP无依从性的儿童和青少年,HFNC可作为CPAP的替代方案[143,221].Pierre Robin序列婴儿OSA的管理高度依赖于中心经验。在Pierre Robin序列和严重OSA的婴儿中,Tübingen腭板[222]、鼻咽气道[223],下颌骨牵张成骨[35],词汇学[224]及气管造口术[36]大多被用作CPAP的替代方案,没有事先进行CPAP试验,很少在CPAP失败的情况下使用。在某些不坚持CPAP的唐氏综合征青少年中,舌下神经刺激可能是CPAP的有效替代方法[225,226].所描述的替代方法主要依赖于单中心经验。为了解决各种选择的有效性问题,需要多中心随机对照试验。缺乏关于CPAP替代方案短期和长期疗效的数据(缺乏睡眠比较研究)。现有文献主要集中于OSA的特定情况,并有小系列描述异质性复杂OSA患者的局部经验(补充表S7).除了气管造口术外,没有(或很少)关于NIV失败处理的数据。气管造口术是所有患者的最终治疗选择[227].
总结
关于NIV/CPAP失败的定义在文献中存在异质性:它通常被用作无依从性NIV/CPAP的同义词,其本身在儿童中缺乏明确的定义。
CPAP/NIV失败或不(次优/不充分)坚持可能是由于与设备、患者基础疾病、认知状态和合作以及/或家庭或护理人员相关的问题。
重要的是要解决导致NIV/CPAP失败的潜在因素,即1)技术问题,需要检查设备,检测和纠正意外泄漏和患者-呼吸机不同步;2)临床治疗无效;即。无法纠正SDB,在这种情况下,双重病理需要排除;3)行为和心理问题;四是国内环境和支持不足。
OSA患儿CPAP/NIV失败通常由一个多学科团队进行评估,该团队包括一名儿科肺科医生、一名耳鼻喉外科医生、一名颌面外科医生、一名神经外科医生和一名正畸医生。
行为疗法、代币经济和医学催眠有时会增加CPAP的依从性。
HFNC和舌下神经刺激为选择的不坚持CPAP的儿童提供了替代治疗方案。在专科中心,其他治疗方法有时对Pierre Robin序列的婴儿有效:Tübingen腭板、鼻咽气道、舌根粘连(舌骨修复术)、下颌骨牵张成骨或年龄较大的儿童(主要是患有唐氏综合症的青少年)的舌扁桃体切除术。
气管切开术是重度阻塞性睡眠呼吸暂停患儿或高NIV依赖患儿的终极拯救疗法。
CPAP/NIV在姑息治疗中的作用
文献综述
在姑息治疗的背景下,CPAP或NIV已用于少数患有终末期恶性肿瘤、肌肉骨骼疾病或储存性疾病的儿童;主要是患有I型SMA的婴儿[63,87,228],但也有黏脂沉着症[45],以方便起见(补充表S8).由于缺乏经验、成本低、许多医院无法提供无创通气,以及缺乏文献报道经验和疗效,无创通气作为姑息治疗的一个组成部分受到限制。
总结
儿科姑息治疗是一系列复杂的活动,旨在减轻患者痛苦并为患者及其家属提供安慰,满足他们的身体、心理、精神、社会和伦理需求。它通常跨越很长一段时间。患有限制生命疾病的儿童中深sdb的患病率被低估;药物和非侵入性呼吸治疗都没有得到充分利用。
关于CPAP/NIV作为姑息治疗计划一部分的报道很少,没有关于适应症(疾病、目标、要控制的症状、模式、接口)或疗效的系统信息。
呼吸衰竭在绝症患儿中很常见。CPAP/NIV有时是有创通气的替代方案,当疾病进展不适合时。在此背景下,CPAP/NIV可能有助于症状控制和生活质量的改善。
与姑息治疗中的其他疗法一样,CPAP/NIV有时被整合到一个共享的护理计划中,该计划涉及被认为有能力的照护者、医护人员和儿童。
特殊人群CPAP/NIV
年龄<24个月的儿童
文献综述
许多有颅面畸形或上呼吸道异常的婴儿可能需要长期CPAP:
颅缝早闭(12]
特雷彻柯林斯综合症[229]
小颌畸形(147]
后鼻孔闭锁[147]
腭裂[229]
pharyngomalacia [30.]
喉气管狭窄[147]
气管发育不全[26]
声带麻痹[31]
电荷综合症[37]
大舌音症/贝克威氏综合征[147]
贮藏病[229]
慢性肺病[27].
一些婴儿接受长期NIV治疗:
与大量儿童长期使用CPAP/NIV的数据相似,婴儿长期使用CPAP/NIV的数据主要来自单中心的回顾性研究,并有一些前瞻性登记[208,232,233) (补充表S9.1).鉴于这种低质量的证据,必须谨慎地得出关于长期使用CPAP/NIV的有力结论。目前还没有关于评估临床改善的最佳时机的数据。婴儿长期CPAP/NIV的经验和使用似乎在不同的中心之间有所不同,有一系列的标准来确定长期CPAP/NIV使用的适当性。婴儿包括在长期使用CPAP/NIV的更广泛的儿科人群的许多队列中。相对于年龄较大的儿童,婴儿长期使用CPAP/NIV的结果存在潜在差异,支持将婴儿作为一个不同的组来研究相关数据,以进一步了解这些差异。
总结
与有创通气相比,长期CPAP在许多解剖学和功能因素上有利于婴儿上气道阻塞,风险更低。除此之外,即使在有长期危险因素的婴儿中,潜在的上气道阻塞的解除率很高,有时也支持在考虑对有上气道阻塞的婴儿进行气管造口术之前考虑长期CPAP/NIV试验。
鉴于现有文献中使用长期CPAP治疗上气道梗阻的疾病的多样性,将这些结果外推到具有相似病理生理条件的情况可能是合适的。
尽管用于广泛的NMD和中枢神经系统疾病,但与长期NIV使用相关的大部分数据来自患有SMA I型和CCHS的婴儿的数据。将这些数据外推到其他情况可能不合适,应谨慎行事。
由于该人群的特殊性,应进行密切随访:接口副作用,需要特定设备,定期接口评估和随访(由于快速增长)和断奶尝试。
面部中部后仰的风险在这个年龄段尤其重要和迅速,可能会限制CPAP/NIV的长期使用。
除SMA I型外,长期使用NIV的婴儿死亡率很少。
肥胖儿童
文献综述
研究质量较低,主要是回顾性观察性研究,包括有限数量的患者(补充表S9.2).需要长期CPAP的肥胖儿童可能会出现
一项对19名肥胖儿童的回顾性研究显示,腺扁桃体切除术是治疗OSA的一线治疗方法,其中10例患者术后仍有残留OSA需要CPAP治疗[48].的确,与非肥胖儿童相比,腺扁桃体切除术不太可能纠正肥胖儿童的阻塞性睡眠呼吸暂停[184].
患有阻塞性睡眠呼吸暂停和肥胖儿童的具体情况如下:
有时在体重减轻足够的情况下停用CPAP,但这很少被观察到
夜间低通气在患有阻塞性睡眠呼吸暂停的肥胖儿童中很常见,当低通气没有通过优化CPAP控制时,需要NIV [206]
已经观察到CPAP对血压和代谢标志物的相互矛盾的影响:在27例患者的前瞻性研究中没有影响[206],在113例患者的横断面前瞻性多中心研究中获益,但只有6例患者接受了CPAP治疗[205]以及一项针对9名患者的前瞻性研究[207])。
在一小群患有阻塞性睡眠呼吸暂停和肥胖的cpap坚持青少年中观察到学习成绩和注意力的增加[200].为了估计印度儿童(1-14岁)osa相关肥胖病例的数量,以及被认为是osa相关儿童肥胖的主要不良结局的中风、冠心病和2型糖尿病病例的数量,进行了一项模拟队列研究,结果显示,同时接受腺扁桃体切除术和CPAP治疗的患者不良结局的减少程度更高[234].
总结
需要长期CPAP的肥胖儿童可能患有综合征性肥胖(ROHHAD综合征、Bardet-Biedl综合征、Prader-Willi综合征、唐氏综合征)或特发性肥胖(OSA II型)。
在可能的情况下,在肥胖儿童开始CPAP之前或同时探索所有替代疗法:减肥、腺扁桃体切除术、舌扁桃体切除术、正畸治疗、减肥手术。
肥胖儿童与非肥胖儿童坚持CPAP/NIV的障碍可能不同;了解潜在的差异对于调整对CPAP/NIV依从性的支持可能很重要。
关于CPAP/NIV对肥胖和OSA儿童体重指数和代谢参数影响的数据令人鼓舞;需要进一步研究以患者为中心的结果,特别是在青少年中。
患有严重神经功能障碍的儿童
文献综述
由于上呼吸道不稳定、中枢驱动减少或功能障碍,和/或面部或上呼吸道解剖异常,神经功能障碍的儿童可能受益于CPAP或NIV。CPAP已被证明与发育迟缓儿童的Epworth嗜睡量表评分、总行为评分、osa特异性评分和生活质量的改善有关[198,235) (补充表S9.3).但是,总的来说,缺乏关于严重神经残疾儿童CPAP/NIV可导致健康结果变化的数据[50].与无神经功能障碍的儿童相比,有神经功能障碍的儿童NIV失败的比例似乎更高[236].不稳定的睡眠模式,以及并发的合并症,如。癫痫、胃食管反流和不受控制的分泌物可能是NIV失败的危险因素。
总结
CPAP/NIV有时是严重神经功能障碍(大运动功能分类系统IV级或V级或同等级别)的SDB疾病的治疗选择,尽管CPAP/NIV使用失败的潜在高风险和治疗结果不确定。
在这些儿童中,缺乏CPAP/NIV的使用、依从性和耐受性的数据。
尽管这组患者失败的几率很高,但如果能够忍受,CPAP/NIV与改善OSA和生活质量有关。
CPAP/NIV与儿童和父母生活质量的关系
文献综述
很少有研究评估长期CPAP或NIV治疗儿童的生活质量及其照护者[237- - - - - -248) (补充表S10).几项研究(采用问卷调查的横断面对照研究)报告了与对照组相比,护理人员的睡眠障碍、睡眠质量差和睡眠效率降低[237,241,242].患有杜氏肌营养不良症的男孩的长期NIV与母亲的睡眠质量改善有关[237].坚持CPAP的青少年睡眠障碍较少,照顾者较少关注健康问题[240].此外,该研究发现,与非依从性CPAP使用者相比,依从性CPAP使用者在osa特异性生活质量方面有显著改善,并减少了护理者的担忧/焦虑[240].一项横断面研究使用问卷来评估儿童父母的焦虑和抑郁、家庭功能、父母生活质量和睡眠质量,并发现父母经常焦虑、睡眠质量差和白天嗜睡,与孩子的年龄、SDB的严重程度或使用CPAP/NIV无关[239].
一项研究比较了1)胃造口组、2)胃造口+长期通气组和3)仅长期通气组儿童的健康相关生活质量,发现胃造口组得分最低,其次是家庭通气+胃造口组,然后是仅家庭通气组。这凸显了生活质量感知中潜在条件的重要作用,而不仅仅是技术[241].此外,这些孩子的父母对生活质量的感知低于健康孩子的父母[241].需要注意的是,家长对孩子生活质量的评价低于孩子本人[238,246].
缺乏纵向数据:大多数研究为横断面研究,没有随访或随访时间短(最多3个月)。最后,CPAP/NIV、潜在疾病和其他技术的使用对护理人员睡眠质量受损和/或其他心理因素的个人贡献尚不清楚。
总结
评估长期CPAP/NIV治疗儿童及其照顾者生活质量的研究很少。
与健康儿童的父母相比,依赖NIV/CPAP的儿童的父母报告了较差的睡眠质量和与健康相关的生活质量(包括焦虑和白天嗜睡)。
与健康儿童和其他疾病队列相比,父母对长期家庭通风的儿童健康相关生活质量的感知较低。家长们也表示,他们孩子的生活质量比孩子们自己的生活质量要低。
在杜氏肌营养不良患者中,NIV使用时间的增加与照顾者更好的睡眠有关。
CPAP依从性似乎与osa特异性生活质量的积极变化相关。
生活质量高度依赖于基础疾病和额外的治疗/技术。
护理人员和患者的意见至关重要。表4对目前工作小组中护理人员的投入进行总结。
治疗性教育
文献综述
关于治疗性教育工具或项目的研究很少[55,145,249) (补充表S11).只有一项研究提出了一个专门的治疗教育工具项目[145].培训、现实场景和持续培训似乎是最重要的[55].强调需要各种(多学科)医疗保健专业人员,以便在长期CPAP/NIV儿童护理方面进行适当的培训和教育[249].
总结
治疗教育对于长期的家庭CPAP/NIV至关重要,应在每个中心常规进行。这与CPAP/NIV背景下的治疗教育有限的现有数据形成对比。
CPAP/NIV教育方案的最低要求包括关于疾病和CPAP/NIV基本原理的信息;了解CPAP/NIV的目标和好处;关于接口、设备和附件(加湿)的正确使用和清洁的充分信息;关于CPAP/NIV的问题和局限性以及如何处理这些问题的信息;以及关于CPAP/NIV随访和结果的信息。这些信息集中于照料者和儿童(通过适合年龄的方案),并在儿童的整个随访过程中重复。
治疗教育是一个持续的过程,如果需要,应该进行评估和加强。
过渡
文献综述
10-40%长期NIV的青少年(多于CPAP的青少年)过渡到成人单位[91,102,103,105,107,112,123,124,250- - - - - -252],其数字趋于增加[105].已确定过渡促进因素和障碍[250,252].但在实践中,很少具体说明是否有过渡计划[251) (补充表S12).
总结
向成人病房过渡是长期CPAP/NIV儿童护理的一个组成部分。
过渡方案通常根据患者的决策能力、家庭状况和地方/区域/国家组织和设施进行调整。
CPAP/NIV的成本和资源使用考虑
文献综述
少数研究评估了儿童长期CPAP或NIV所需的费用和资源(补充表S13).在家中接受CPAP或NIV治疗的患者的所有护理的累积支出是高度可变的。随着呼吸机依赖时间的延长和特定的诊断组,如睡眠呼吸暂停,伴有或不伴有病态肥胖和先天性/遗传性疾病,费用会增加[107,253].一项关于儿童长期CPAP或NIV的额外照护者“自付”费用的研究发现,这些费用可能超过家庭年收入的11%。绝大多数人至少经历了适度的财务压力。值得注意的是,在89%的受访者中,有一名或多名家庭成员停止或减少工作以照顾孩子[254].几份报告描述了在低收入或发展中国家成功使用长期CPAP或NIV。设备由家庭、赞助商或公共来源提供。费用估计每年不足2万欧元[91,133,134].
总结
长期CPAP/NIV与相当大的公共和私人费用相关,并可能给照护者或家庭带来经济压力。
关于CPAP/NIV对医疗保健节省(预防住院,等)。
长期CPAP/NIV有时在低收入或发展中国家实施。
结论
在过去三十年中,全球接受长期CPAP/NIV的儿童数量呈指数级增长。与此同时,考虑长期CPAP/NIV的儿科病情越来越复杂。CPAP/NIV的适应症不断扩大,但与我们临床实践中可用的证据水平不符。这些适应症包括因复杂OSA而接受CPAP治疗的儿童,严重神经残疾儿童等特定人群,以及用于姑息治疗的CPAP/NIV。设备和接口都有了改进;然而,在相当数量的情况下,仍有差距。目前缺乏有效的CPAP/NIV起始、最佳随访和监测以及脱机标准。CPAP/NIV的长期益处尚未评估。护理人员和患者的治疗教育以及持续的支持和帮助至关重要。CPAP/NIV的成功保证了最佳的治疗依从性,其定义应基于最佳的治疗效果。 The preservation or improvement of the QoL of the caregivers and the patients is a concern for all children treated with long-term CPAP/NIV. Children on CPAP/NIV are optimally managed by a paediatric multidisciplinary and experienced team. Long-term CPAP/NIV is expensive, yet it can be successfully implemented in low-resource settings. Healthcare planning based on up-to-date information on number of children receiving long-term CPAP/NIV and their clinical information including health outcomes (如。以注册表的形式)是非常需要的。文中对未来的研究方向作了总结表5.
补充材料
补充材料
请注意:补充材料不是编辑部编辑的,上传时是作者提供的。
补充表S1:最终搜索策略:儿科CPAP和NIVerj - 01404 - 2021。Table_S1
补充表S2.1:可能受益于CPAP的患者(病理)erj - 01404 - 2021. - table_s2.1
补充表S2.2:可能受益于NIV的患者(病理)erj - 01404 - 2021. - table_s2.2
补充表S2.3:纵向(地方/区域/国家)调查erj - 01404 - 2021. - table_s2.3
补充表S3.1: CPAP或NIV启动标准和位置erj - 01404 - 2021. - table_s3.1
补充表S3.2: CPAP的初始和后续设置erj - 01404 - 2021. - table_s3.2
补充表S3.3: NIV的初始和后续设置erj - 01404 - 2021. - table_s3.3
补充表S4.1:接口描述erj - 01404 - 2021. - table_s4.1
补充表S4.2:接口的副作用erj - 01404 - 2021. - table_s4.2
补充表S4.3:用于CPAP和NIV的呼吸机erj - 01404 - 2021. - table_s4.3
补充表S5.1: CPAP和NIV的随访erj - 01404 - 2021. - table_s5.1
补充表S5.2: CPAP/NIV依从性erj - 01404 - 2021. - table_s5.2
补充表S5.3: CPAP的好处(除AHI降低外)erj - 01404 - 2021. - table_s5.3
补充表S5.4: NIV的好处(除AHI降低外)erj - 01404 - 2021. - table_s5.4
补充表S6.1:哪些患者可以从脱机试验中获益?erj - 01404 - 2021. - table_s6.1
补充表S6.2: CPAP或NIV的脱机:脱机试验和随访的最佳时机和要求?erj - 01404 - 2021. - table_s6.2
补充表S7: CPAP或NIV失败时,有哪些选择?erj - 01404 - 2021。Table_S7
补充表S8: CPAP和NIV在姑息治疗中的作用erj - 01404 - 2021。Table_S8
补充表S9.1:特殊人群:婴儿CPAP和NIVerj - 01404 - 2021. - table_s9.1
补充表S9.2:特殊人群:肥胖儿童erj - 01404 - 2021. - table_s9.2
补充表S9.3:特殊人群:神经残疾儿童的CPAP或NIVerj - 01404 - 2021. - table_s9.3
补充表S10: CPAP和NIV与患者及其家属/护理人员的生活质量erj - 01404 - 2021。Table_S10
补充表S11: CPAP和NIV治疗教育方案erj - 01404 - 2021。Table_S11
补充表S12:过渡erj - 01404 - 2021。Table_S12
补充表S13。CPAP或NIV的成本和资源使用erj - 01404 - 2021。Table_S13
可共享的PDF
脚注
这篇文章有补充资料可从www.qdcxjkg.com
本声明于2021年10月21日由ERS执行委员会批准。
利益冲突:没有声明。
支持声明:这项工作得到了欧洲呼吸学会的支持(授权:TF-2019-01)。188bet官网地址本文的资助信息已存入交叉参考基金注册.
- 收到了2021年6月3日。
- 接受2021年10月3日。
- 版权所有©作者2022。有关复制权利和权限,请联系权限在}{ersnet.org
参考文献
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵
- ↵















