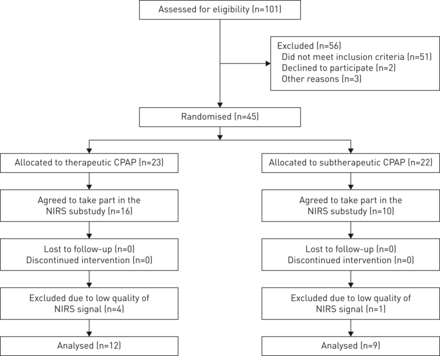
摘要
脑缺氧可能促进阻塞性睡眠呼吸暂停(OSA)患者的脑损伤。我们调查了阻塞性睡眠呼吸暂停患者是否经历了持续气道正压(CPAP)可预防的夜间大脑缺氧。
使用CPAP后行睡眠研究,包括脉搏血氧饱和度(动脉血氧饱和度OSA患者(年代阿宝2)) and near-infrared spectroscopy to monitor cerebral tissue oxygenation (CTO) at baseline and after 2 weeks on either subtherapeutic or therapeutic CPAP according to randomised allocation. Changes in oxygenation at end of the 2-week intervention were compared between groups.
一个mong 21 patients (mean apnoea/hypopnoea index 50.3 events·h−1)OSA recurred in all nine patients using subtherapeutic CPAP and in none of the patients using therapeutic CPAP: mean (95% CI) between-group differences in changes of oxygen desaturation index from baseline to 2 weeks +40.7 (31.1–50.4) events·h−1对于年代阿宝2+37.0 (25.3-48.7−1对于CTO(均P <0.001)。夜间平均年代阿宝2使用亚治疗的患者CTO下降更多与CPAP治疗:−2.4(3.4−−1.1)%和−3.8(7.4 - 0.1−−)%,分别;p < 0.03。在以往的研究中,9例使用亚治疗性CPAP的患者中有4例发生严重CTO下降≥13%与脑功能障碍相关,而12例使用治疗性CPAP的患者中没有一例发生严重CTO下降(p=0.01)。
在阻塞性睡眠呼吸暂停患者中,CPAP停药导致夜间大脑缺氧,提示大脑缺氧可能导致未经治疗的阻塞性睡眠呼吸暂停患者发生脑损伤。
摘要
睡眠过程中未经处理的阻塞性睡眠呼吸暂停易于发生严重的脑缺氧http://ow.ly/mZ1030jAxZZ
介绍
阻塞性睡眠呼吸暂停(OSA)是具有不良预后的血管[相关联的非常普遍的睡眠相关的呼吸障碍1,2]。OSA与神经认知障碍有关[3.]及在流行病学研究中增加中风及其他缺血性脑血管病表现的风险[4- - - - - -7]。已提出的解释OSA与脑损伤之间关系的潜在机制包括:与重复动脉血氧饱和度降低相关的脑缺氧、交感神经活性增强、血管内皮功能障碍以及在应对血压激增和间歇性低氧血症时脑血管自动调节功能受损。OSA与高血压的因果关系[8],以及OSA与外周血管功能障碍之间的关系[9] 已经显示过。但是,只有是在OSA患者的脑血管功能和氧合闻名。在使用近红外光谱(NIRS)监测OSA患者停止其持续气道正压(CPAP)睡眠时的脑氧治疗了几个晚上以前的研究中,我们观察到大量的间歇性和持续的夜间脑脱氧,尤其是在高海拔地区[10]。在以往的研究中,在神经外科手术中进行单侧颈动脉夹闭术的患者,其睡眠时的脑组织氧饱和度与脑功能障碍相关的水平相似低[11]。目前试验的目的是测试OSA引起脑缺氧可能与OSA使患者脑缺血的危险性增加,可以通过CPAP治疗可以防止假设。这项研究是CPAP撤离过程中对OSA对冠状动脉灌注的影响的调查参与者同时进行[12]。
方法
试验设计
这项研究是长期使用CPAP治疗(如随机对照试验评估对OSA患者心肌灌注CPAP-退出的效果的一部分进行NCT01797653)[12]。该研究的参与者被要求在接受治疗性或亚治疗性CPAP治疗的同时,在心肺睡眠研究的基础上进行夜间大脑氧合监测。这项研究得到了当地伦理委员会(kek - z - nr)的批准。(2012-0511)并获得所有参与者的书面知情同意。
参与者
招募20-75岁中重度阻塞性睡眠呼吸暂停患者,采用CPAP进行有效治疗。如果患者使用CPAP治疗>1年,每晚最低坚持4小时,且氧饱和度指数(ODI)≥20事件·h,则符合条件−1无论是在初始OSA诊断以及在当前4天期间关闭CPAP(以确认持久性至少中等OSA的)的时间。Patients with previous respiratory failure (awake arterial oxygen tension <9.0 kPa or arterial carbon dioxide tension (PACO2排除>6 kPa、不稳定冠状动脉或大脑动脉疾病、严重的动脉性高血压或低血压、Cheyne-Stokes呼吸或有睡眠相关事故史。
干预和评估
治疗性CPAP基线和治疗性或亚治疗性CPAP治疗2周后,根据随机化方法评估结果。治疗性CPAP采用REMstar autoCPAP装置(美国宾夕法尼亚州Murrysville市的Philips呼吸器),按前一模式操作,并使用患者习惯的鼻子或全脸面罩。亚治疗性CPAP配备REMstar autoCPAP装置,该装置带有改良的管道,在气流出口安装了节流器,面罩附近有额外的泄漏,以防止再呼吸:面罩的最大压力< 2mbar。
测量气流、呼吸感应容积描记法、指脉血氧仪、心电图和经皮二氧化碳张力(微气体;放射仪(瑞士巴塞尔)与大脑近红外光谱(NIRS)一起被执行。使用NIRO 200NX仪器(滨松光子学,滨松市,日本)连续记录夜间区域脑组织氧合(CTO)和脑总血红蛋白浓度(tHb)。如前所述,Optodes被放置在双侧前额上方的皮肤上,那里的骨厚度最小(FP1/2位置的10/20系统)[10]。在多导睡眠记录仪(Alice 5;飞利浦Respironics)。采用爱普华斯睡意量表(ESS)评估主观睡意[13]。
感兴趣的主要成果
该研究的主要结果是平均夜间CTO和CTO去饱和指数的变化。CTO去饱和被定义为与呼吸暂停/垂体相关的动脉氧去饱和(脉搏血氧测量法测量动脉氧饱和度)相关的持续≥10秒的≥3%的dip(持续时间≥10秒)。年代阿宝2)(详见CTO分析的进一步详细说明网上补充材料)。
其他值得关注的结果
其他结果为呼吸暂停/垂体相关CTO下降≥13%;在以前的研究中,这种去饱和在神经外科患者中与严重脑缺血的神经生理体征相关[11],与呼吸暂停/垂体相关的各种严重CTO下降(包括≥13%)的累积夜间时间和从清醒基线持续CTO去饱和(≥13%)的夜间时间,平均夜间动脉血氧饱和度(年代阿宝2),在所述ODI(≥4%骤降年代阿宝2信号)和夜间平均经皮二氧化碳分压(P有限公司2)。为了评价脑缺氧对脑血容量的影响,CTO与CTO之间的相关系数作为缺氧时脑血管反应的指标年代阿宝2计算nirs衍生的脑总血红蛋白浓度(nirs衍生的脑局部血容量替代物)。理论上,一个完美的脑血管自动调节会导致两个变量之间的互相关系数为−1;这是因为CTO的下降可以通过增加血容量来维持氧的输送来弥补;相反,系数为+1则表示没有这种补偿(网上补充材料)。
随机和盲
患者被随机分配到由计算机软件最小化在ODI,身体质量指数和血管疾病的差异或者亚治疗或治疗性CPAP的延续,如先前报道[12]。患者和结果评估者仍然对这种分配不知情。
数据分析
样本大小的估计是基于冠状动脉灌注评估试验的主要结果。在以前的研究中,没有任何证据可以证明先验当前CTO探索性研究中的样本量估计。数据汇总为中位数(四分位数)和平均值±SD,根据分布。主要分析物按照协议执行。治疗效果是通过计算在基线和随访随机分配到治疗和亚治疗CPAP患者之间的变化的结果的平均差异和95%置信区间来确定。双面P <0.05在独立的t检验或Mann- - 惠特尼U检验被认为是统计学显著。分析进行了调整在基线的平均血氧饱和度和氧饱和度指数(差异年代阿宝2和CTO)使用多元回归。既CTO和之间的互相关分析年代阿宝2和的tHb进行响应于脑组织和外周动脉的脱氧,以评估在脑血容量的变化,如在所描述的网上补充材料。
结果
CPAP停药对脑及外周动脉血氧饱和度和睡眠呼吸暂停的影响
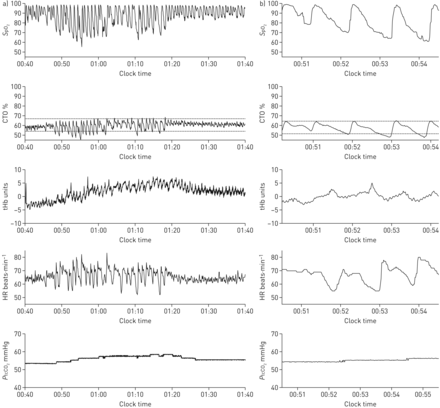
应用亚治疗性CPAP期间病人的生理记录如下图2。与呼吸暂停/垂体相关的CTO下降一般没有相应的明显年代阿宝2dips and they were associated with a rise in tHb, the surrogate of regional cerebral blood volume, with a delay of ∼30 s. The outcomes assessed at baseline and at the end of the 2-week intervention period are summarised for the two groups in表2并在图3和4。
在患者中的夜间记录使用亚治疗持续气道正压(CPAP)。a)以pules血氧仪测量动脉血氧饱和度(年代阿宝2)、脑组织氧合(CTO)和总血红蛋白(tHb,任意单位)的测量方法:近红外光谱、心率(HR)和经皮二氧化碳张力(PtcCO2)超过1小时;b) 5分钟放大相同频道的部分。年代阿宝2倾角比对应CTO倾角大。在增加年代阿宝2从∼00:50到01:20这段时间内的下降与CTO的下降和经皮穿刺的上升有关PtcCO2tHb与血液流入大脑区域相一致在这一时期暴露于更严重的缺氧和高碳酸血症。在b)中,短暂的tHb升高是对逐渐增大的反应年代阿宝2CTO的延迟为∼30秒。在同一时期,PtcCO2也在增加,但由于测量技术的响应时间较慢,因此不会随着每个事件而改变。CTO通道中的虚线代表清醒基线(a)和局部基线(b),以及之前研究中与神经认知功能障碍相关的13%的去饱和水平。
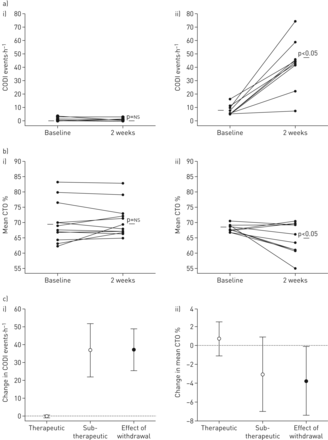
持续气道正压(CPAP)戒断对脑氧合的影响。在基线和随访2周时,分别显示a)脑氧饱和度(cODI)和b)夜间脑组织氧合(CTO)平均值(i)治疗性CPAP组和ii)亚治疗性CPAP组。c) Group change in i) cODI and ii) mean CTO。
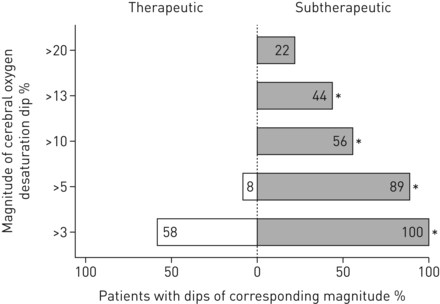
脑低氧血症的程度。各组患者达到一定程度最大的百分比落在脑组织氧合(CTO)。在> 13%CTO的下降与神经外科患者脑功能障碍在先前的研究有关。*:P <0.05(卡方)。
基线(治疗性CPAP),两组患者均为正常年代阿宝2,呼吸暂停/低通气指数(AHI)和ODI。在2周的干预,环状的倾角在CTO≥3%,在数量的端部年代阿宝2为≥4%,而AHI了病人相比,继续CPAP治疗的CPAP撤出组显著增加更多。此外,呼吸暂停/呼吸功能不全相关的CTO的振幅骤降≥3%,并使用亚治疗CPAP(平均在这些骤降花费的累积夜间均大于该组中的±sd与治疗性CPAP组(3.5±0.8%)相比,振幅5.4±3.1%,CTO下降累计夜间时间≥3% 186±117 min;CTO累计夜间时间下降≥3% 3±16 min;两组比较p<0.001 (图3)。主要CTO逢低先前报道为严重脑缺血的阈值≥13%,在四周明9例亚治疗治疗观察(见例如图2),但在没有患者治疗性CPAP(卡方6.6,p值= 0.01)。四个患者的主要呼吸暂停/呼吸功能不全相关的CTO骤降CPAP亚治疗期间≥13%花费16.6(3.7-43.2)min的中位数(四分位数间距)的持续时间在倾角与这样的严重去饱和。无论是夜间平均CTO和年代阿宝2在使用亚治疗性CPAP的患者中,这些变量显著降低,而在使用治疗性CPAP的患者中,这些变量保持不变(表2)。持续CTO去饱和低于清醒基线≥13%的时间明显高于亚治疗(均数±)sd(34±65 min)与治疗性CPAP(0±0 min)比较;p < 0.017)。
CPAP撤出用以平均在CTO和的tHb之间的峰值负交叉相关系数的显著增加相关±sdlag of 26±10 s (网上补充表S1和数字S1和S2),而使用治疗性CPAP的患者的峰值负相关系数无显著变化。两组最大互相关系数的滞后时间均无变化。相应的,峰间负互相关系数年代阿宝2和tHb (at mean lag of 40±18 s) increased during the 2-week intervention in patients using subtherapeutic CPAP, but remained unchanged in patients using therapeutic CPAP (在线补充表S2)。
有没有在夜间平均皮没有变化P有限公司2。与持续治疗性CPAP (表2)。
讨论
该随机对照试验对中度至重度阻塞性睡眠呼吸暂停患者的研究表明,撤销治疗性CPAP可导致夜间呼吸障碍的复发,从而导致CTO和CTO的显著周期性和持续性下降年代阿宝2这是由CPAP治疗防止。在一些患者中,呼吸暂停/低通气相关的循环在CTO CPAP撤离期间下降了一个数量级和持续时间报道引起的神经外科手术过程进行单侧颈动脉夹紧患者的脑功能障碍[11]。因此,目前的数据支持未经治疗的阻塞性睡眠呼吸暂停在诱发神经损伤和脑功能障碍和增加中风风险方面的潜在作用。
几项流行病学研究表明,OSA与缺血性脑血管病的卒中发生率及其他表现有密切关系[4- - - - - -7]。影像学研究显示阻塞性睡眠呼吸暂停患者的大脑代谢和结构变化与认知功能障碍相关,与多发性梗死综合征患者相似[14- - - - - -19]。在一项前瞻性观察研究的荟萃分析中,OSA患者卒中的合并相对风险与对照组相比为2.0 (95% CI 1.4-2.9) [20.]。另一个荟萃分析包括8435名发现患者的比值比在OSA的2.24入射行程(95%CI 1.57-3.19),这甚至在男性更高OSA和中风的风险之间的关联显著,用OSA严重性相关[21]。Over 10 years, 14% of patients with severe OSA are predicted to experience a stroke [22]。解释这种关联,除了OSA在建立风险因素的发展中的作用中风,如高血压,可能房颤的潜在机制,通过干扰内皮功能受损脑灌注[9]和大脑自动调节、自主调节障碍[23通过夜间血压],重复的剪切应力浪涌,钝夜间浸渍血压图案和颅内压增高[24,25导致大脑灌注压力降低。基于流行病学观察研究,CPAP被认为可以改善阻塞性睡眠呼吸暂停患者的大脑和心血管结果[4,26],减少中风的危险。从随机对照干预试验有力的证据丢失。然而,CPAP附着患者的匹配分析与SAVE试验是最近的一项大型随机对照试验,研究CPAP对阻塞性睡眠呼吸暂停患者心血管事件的影响。该试验的常规护理患者显示,CPAP组的脑事件和卒中显著降低(危险比0.52,95% CI 0.30-0.90;(p = 0.02)27]。
目前的研究提供了新的证据表明,OSA导致由CPAP治疗防止脑组织缺氧。The mean nocturnal CTO measured during CPAP withdrawal of 65% in the current study is the same as that observed in our previous study in OSA patients discontinuing CPAP therapy for a few days studied at an altitude of 490 m before travelling to 2590 m [10]。目前的数据扩展了这些早期的发现,提供了详细的信息,关于循环和持续的CTO去饱和的程度和持续时间,这是由于整个晚上的呼吸暂停/低呼吸暂停。在目前的研究中,超过一半的患者显示CTO去饱和>10% (图3)即exceeded the decrease in mean nocturnal CTO of 8% associated with exposure to an altitude of 2590 m observed in our previous study [10]。的患者具有非常大的CTO倾角的比例(44%)>使用CPAP亚治疗期间13%是相当大的。These patients spent a median time of 16.6 min with cyclic dips reaching this degree of cerebral hypoxaemia. Moreover, in the whole group of patients using subtherapeutic CPAP, the median time of the night spent with a CTO desaturation ≥13% below wakefulness baseline was 34 min. These findings are consistent with an exposure of the patients to cerebral hypoxia sufficiently severe to represent a risk of cerebral dysfunction and ischaemia [11]。作为对比,在以往的研究中,仅2-3分钟的单侧颈动脉夹持导致神经外科患者CTO去饱和≥13%,即可诱发脑功能障碍[11]。另外,睡眠性OSA患者在1-2小时内的非对照观察显示,在严重程度不同的OSA患者中,CTO的基线为65%,而去饱和度高达8% [28]。在一项研究中,OSA患者的夜间平均CTO(57%)低于健康对照组(62%),这部分与OSA患者年龄较大有关;没有关于CTO去饱和程度的报告[29]。
完整脑自动调节是必需的血压的变化过程中,以保持恒定的组织灌注。控制脑灌注附加生理机制有助于预防脑组织的缺氧和高碳酸血症[30.,31]。OSA用在基于人群的研究[脑血管调节功能障碍有关32]。经颅多普勒超声和近红外光谱(NIRS)研究提示OSA患者存在无效的自我调节[33- - - - - -37]。这一发现导致了这样的结论OSA患者可能特别容易受到夜间脑缺血是由于脑血流量和低氧血症重复下降。
在目前的研究中,我们使用了互相关分析来调查在CTO和年代阿宝2根据办法去饱和在以前的研究中提出[34]。我们在应对缺氧在几秒钟,用血流入相一致的tHb滞后发现这些变量之间的交叉相关系数的负峰值。峰值负互相关是CPAP抽出期间比CPAP治疗期间较大,这表明变体的在CTO的更大程度和年代阿宝2在阻塞性睡眠呼吸暂停(OSA)复发期间,血容量出现较大变化(在线补充表S1和S2)。因此,即使在短期停药后,慢性CPAP治疗的阻塞性睡眠呼吸暂停患者大脑循环对大脑缺氧改变的某种程度的反应似乎仍然存在。然而,由于这种反应的延迟和/或幅度不够大,大脑没有受到保护,不受相关的去饱和的影响,这与我们之前的观察结果一致[10]。然而,CTO的去饱和不如动脉血明显。tHb与。的相互关系分析PAO2本可以对脑供血对呼吸暂停/垂体相关血气变化的反应提供更全面的见解,但由于经皮capnography反应时间较慢而不可行。
尽管较明显的下降年代阿宝2与无呼吸事件期间的CTO相比,在整个夜间的平均CTO的戒断效应比在夜间的平均CTO更明显年代阿宝2(−3.8%与2.3%;表2),这一发现可能与这两种信号的不同生理基础有关,即CTO反映了NIRS样品体积(主要是毛细血管)中所有血管的平均氧饱和度年代阿宝2反映动脉血的氧化作用。
目前的随机对照试验的一个限制是参与者的数量相对较低,不允许进行任何亚组分析来预测哪些患者特征与最明显的周期性和持续性脑缺氧有关。然而,随机设计和短期cpapi -戒断在阻塞性睡眠呼吸暂停患者中的应用可以有效地调查治疗效果。然而,在本研究中,osa诱导的周期性下降和夜间大脑氧合持续下降的长期后果并没有得到解决。无论阻塞性睡眠呼吸暂停患者对间歇性缺氧是否表现出脑灌注的特异性反应,无论是由于内皮功能障碍而显著,还是由于缺氧预处理而减弱,目前的研究不能回答这个问题,因为该研究没有包括健康受试者的对照组。有趣的是,RUPP等。(38] found relatively less pronounced CTO dips in response to intermittent 2-min cycles of hypoxia in healthy subjects applied over 45 min. The mean amplitude ratio of CTO和年代阿宝2下降为0.35,即低于本研究中使用亚治疗性CPAP的OSA患者相应的0.48。
而没有研究了也容易缺氧其他区域如海马和小脑记录我们的非侵入式NIRS三围只有额叶皮质的氧合作用。然而,多通道NIRS录音透露CTO的类似模式的变化响应前额,运动前和运动皮层和磁共振研究不同地区的缺氧和运动OSA患者确定额叶和海马地区结构的变化,这均与改进CPAP治疗[39,40]。
结论
目前的研究表明,阻塞性睡眠呼吸暂停导致间歇性和持续性夜间脑组织缺氧,据报道,这种缺氧程度会导致大脑功能障碍。这些发现表明,未经治疗的阻塞性睡眠呼吸暂停患者夜间脑损伤的风险可能增加。
补充材料
脚注
作者投稿:概念与设计:K.E.布洛赫,E.I.施瓦茨,米富里安,M. Kohker,J.R.斯特拉德林。数据采集:E.I.施瓦茨,C. Schlatzer。分析和解释数据:E.I.施瓦茨,米富里安,K.E.布洛赫。起草的文章:E.I.施瓦茨,K.E. Bloch. Revising the article for important intellectual content and final approval: all authors.
利益冲突:J.R. Stradling从ResMed UK报告个人费用(咨询费),不包括提交的作品。
支持声明:这项工作是由瑞士国家科学基金会资助(32003B_124915和143365)和临床研究优先计划(CRPP)睡眠和苏黎世大学的健康支持。本文资金的信息已交存交叉引用出资者注册
本研究注册于clinicaltrials.gov,登记号码为NCT01797653。
这篇文章有提供补充材料www.qdcxjkg.com
- 收到了2018年1月5日。
- 接受2018年4月6日。
- 版权©2018人队