文摘
在肺动脉高血压(PAH),前期联合治疗与更好的临床结果和更大的减少n端pro-brain利钠肽比单一疗法(中位数水平以上病人)。中位数水平以上病人水平反映右心室(RV)壁压力,从而增加右心室扩张。本研究前期房车卷上联合治疗的影响进行了探讨与PAH患者的单一疗法。
这项回顾性研究涉及80事件PAH患者(纽约心脏协会类II和III)治疗与前期联合治疗(n = 35) (即。内皮素受体拮抗剂(时代)加上phosphodiesterase-5-inhibitors (PDE5Is))或单一疗法(n = 45) (即。时代或PDE5Is)。所有患者接受了右侧心脏catheterisation和心脏磁共振成像在基线和1年随访之后。
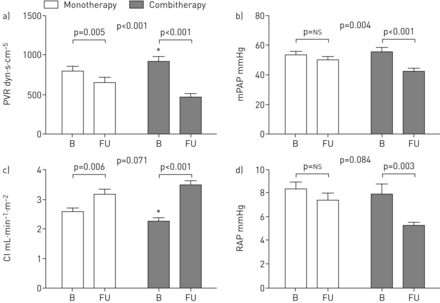
联合治疗导致更多的显著降低肺血管阻力和肺动脉压力比单药治疗。中位数水平以上病人减少了∼77%∼51%相比,联合治疗组减少单一疗法后(p < 0.001)。房车卷和房车墙应力计算改善后联合治疗(p < 0.001),但单一疗法后保持不变(p = NS)。房车射血分数提高更多的联合治疗组比单药治疗组(p < 0.001)。
在PAH患者中,前期联合治疗与改善房车卷。
文摘
前期联合治疗改善右心室肺动脉高血压患者的数量http://ow.ly/WPqY30bS2Ee
介绍
肺动脉高压(PAH)的特点是肺血管重塑异常导致慢性压力超负荷的右心室右心室(RV)的发展,最终衰竭和死亡(1,2]。一般PAH患者治疗的目标是减少负载右心室为了实现有利的房车适应,稳定的房车功能和低死亡率(3,4]。治疗PAH患者在纽约心脏协会(NYHA)功能类II或III包括(1)初始单药治疗内皮素受体拮抗剂(时代)或phosphodiesterase-5-inhibitors (PDE5Is),或(2)应用程序的代理(即。前期联合治疗)[3]。最近,Ambrisentan所示,他达拉非肺动脉高血压患者(野心)试验前期口服联合治疗临床失败导致一个更长的时间和更大的减少n端pro-brain利钠肽(中位数水平以上病人)与前期相比单一疗法(5]。因为中位数水平以上病人的变化反映了房车墙应力的变化(6,7),这些发现可能解释为降低肺动脉压力或更有利的房车改造。事实上,最近发现前期联合治疗后肺动脉压力显著下降(8]。然而,到目前为止,房车卷和壁厚的变化后联合治疗尚未探索。这可能是重要的,因为房车扩张是最靠谱的PAH患者的死亡率(9),是一个重要的决定因素的房车墙压力(10]。先前的研究已经表明,尽管单一疗法会导致降低肺血管阻力(PVR),它不影响房车扩张,因此房车墙压力仍然很高(11- - - - - -15]。基于这样的观察:中位数水平以上病人减少更多的联合治疗组(5),我们假设,前期联合治疗不仅导致更大的减少PVR房车卷,但也会导致改善从而减少房车墙压力。
因此,本研究的目的是评估前期口服联合治疗的疗效在房车卷NYHA类II或III特发性患者多环芳烃(IPAH),遗传多环芳烃(HPAH)或药物,toxin-induced PAH (DPAH)。PAH患者前期口服单一治疗作为对照组。
方法
研究设计和病人的选择
本研究回顾性分析数据从一个正在进行的前瞻性注册的新诊断PAH患者承认VU大学医学中心,阿姆斯特丹,谁经常接受右侧心脏catheterisation (RHC),心脏磁共振成像(CMR), 6分钟步行试验和血液采样。因为医学伦理审查委员会的VU大学医学中心的研究没有考虑下降范围内涉及人类受试者的医学研究(WMO)(批准号2012288),一个没有获得知情同意声明。
目前研究的入选标准是:(1)新诊断患者IPAH, HPAH或DPAH,(2)年龄≥18年,(3)NYHA功能类II或III,(4)使用口服PAH-specific药物组成的时代或PDE5I应用前期单一疗法或双联合治疗(即。启动后直接诊断),(5)RHC和CMR在基线和经过1年的随访。患者阳性患者急性血管扩张的挑战和/或钙通道阻滞剂(3被排除在分析。患者符合入选标准为2002年8月至2015年7月,总计114名患者。RHC和CMR的平均时间间隔内进行2天。九个第一年的随访期间患者死亡和被排除在外(两个病人收到前期联合治疗和7与单一疗法治疗)。9的105名患者被排除在外,因为治疗与钙通道阻滞剂。此外,16个病人没有或CMR评估不足1年随访,因此可能不包括在内。总共80名患者完成了研究标准和包含在目前的研究(图1)。前期联合治疗患者35和45前期单药治疗的患者进行比较。
研究资料。建行:钙通道阻滞剂;CMR:心脏磁共振成像;DPAH:药物- toxin-induced肺动脉高血压;HPAH:遗传肺动脉高血压;IPAH:特发性肺动脉高血压;心脏catheterisation RHC:右侧。
治疗方案
PAH-targeted医学疗法的应用符合准则和执行根据可用性在荷兰。2002年和2005年8月以来,时代(ambrisentan,应用波生坦macitentan或sitaxentan)和PDE5I(西地那非或他达拉非),分别在荷兰已经可用。患者接受前期口服单一疗法(时代或PDE5I)或前期双重联合治疗(+ PDE5I时代)。前期单一疗法被定义为一种药物的应用,启动后直接诊断。前期两种药物的联合治疗意味着应用程序(加上PDE5I)时代,都开始在同一时间点在诊断和up-titrated以下4 - 8周。治疗医生决定特定类型的时代或PDE5I应用和一个病人是否应该接受预付单药治疗或联合治疗。
应用波生坦剂量方案如下:62.5毫克,每日两次,4周后增加到125毫克每日两次;ambrisentan 5毫克每日一次,必要时增加10毫克每天一次;没有进一步up-titration macitentan 10毫克每天一次;sitaxentan每日100毫克;西地那非每日三次,每次20毫克;他达拉非20毫克每日一次,up-titrated 40毫克1周后每天一次。
所有患者接受抗凝血剂,利尿剂和氧气治疗。在随访期间,一些病人经历了一个或多个治疗方案。
评估
右侧心脏catheterisation
血液动力学的评估与执行7 f balloon-tipped血流导引Swan-Ganz导管(131 hf7,百特医疗集团、欧文、钙、美国),插入通过颈静脉或股静脉连续心电图监测。测量以下参数:平均肺动脉压(肺动脉平均),右心房压力,肺动脉楔压(PAWP),心率和混合静脉氧饱和度。心输出量(CO)使用菲克方法或热稀释法测定方法。PVR被计算为80×(肺动脉平均−PAWP) / CO。公司被索引的身体表面积(BSA),表现为心脏指数(CI)。
心脏磁共振成像
CMR进行西门子1.5特斯拉奏鸣曲或1.5特斯拉Avanto扫描仪(德国西门子医疗解决方案,埃朗根),配有6-element相控阵接收线圈。Electrocardiographic-gated电影磁共振(先生)成像是使用平衡执行稳态岁差脉冲序列中重复吸气屏息。CMR数据采集收购根据我们的标准协议(16]。记录一些本土化的图像后,各种各样的极震区图片覆盖了心室从基地到顶点的典型切片厚度5毫米和5毫米的interslice差距。
极震区的图像被蒙蔽的观察者进行后期处理分析心室容量和质量使用质量软件包(,医学成像系统、莱顿、荷兰)。舒张图像(第一个电影图像非线性波触发后)先生和收缩末期图像(电影先生形象与视觉上最小的空腔区)、心内膜和心外膜轮廓的右心室和左心室(LV)是通过手动跟踪。乳头肌和骨小梁包括质量作为心室壁的一部分。心室容量计算使用辛普森法则。中风体积(SV)计算舒张末期容积(类别)-收缩末期容积(ESV)。右心室射血分数(RVEF)是根据以下方程:计算(SV∕产品类别)×100%。的大规模计算,心肌成交量乘以心脏的比重(1.05 g·厘米−3)[17]。相对室壁厚计算的比率房车质量除以产品类别(18]。体积和质量测量与BSA扯上了关系。房车收缩末期墙应力计算根据拉普拉斯定律(RV收缩末期墙压力= 0.5×房车收缩压×房车收缩末期半径/ RV收缩末期壁厚),正如前面所解释的那样,(7,19]。
6分钟步行试验
六分钟步行试验(6 mwt)据美国胸科学会执行指南(20.]。
血液采样
2002年11月以来,n端pro-brain利钠肽(中位数水平以上病人)测量已经成为我们日常临床评估的一部分。中位数水平以上病人血浆水平进行分析使用Elecsys 1010电化学发光免疫测定(罗氏诊断,Almere、荷兰),如前所述[21]。
统计分析
使用SPSS统计分析进行了版本22软件(美国SPSS Inc .,芝加哥,IL)或棱镜5为Windows (GraphPad软件公司,圣地亚哥,美国)。被认为具有统计显著性p值< 0.05。数据提出了作为连续变量的均值±标准差和绝对为分类变量,除非另有规定。变量对数转换的非正态分布。患者基线变量差异mono -或联合治疗计算使用独立的t。类内差异基线和随访参数与配对t检验。临床参数的改变、血液动力学和RV结构和功能在后续单药治疗和联合治疗组之间比较使用线性回归分析。这个分析是重复co-variate校正基线值之间的差异(PVR)组。修正多个测试并不适用,因为我们的研究假设,选择预定义的结果参数。
结果
病人的特点
总研究人口的平均年龄是49±17年;75%是女性,大多数患者IPAH (85%)。没有差异的单药治疗和联合治疗组年龄、性别、类型的诊断,或NYHA类(表1)。病人前期联合治疗有较高PVR和CI在基线低于患者开始接受单药治疗。两组之间没有差异被发现在中位数水平以上病人方面,运动能力或CMR房车参数(表2)。
后续测量
基线和随访测量之间的平均时间是12个月(四分位范围12 - 14个月)。两种治疗方案都与改善运动能力相关,NYHA类,1年的随访后血液动力学和CMR变量(表2,图2- - - - - -4)。六分钟步行距离的变化是在组合组比单药治疗组(p = 0.041)。此外,中位数水平以上病人的水平减少更多的患者比那些接受单药治疗和联合治疗(p = 0.001) (图2)。
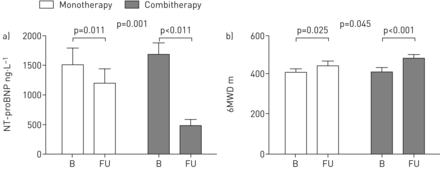
减少的)n端pro-brain利钠肽(中位数水平以上病人)在前期联合治疗组(灰色酒吧)比单药治疗组(白色的酒吧)。b) 6分钟步行距离(6)随钻测量两组的改善。数据意味着±扫描电镜。B:基线;傅:随访。
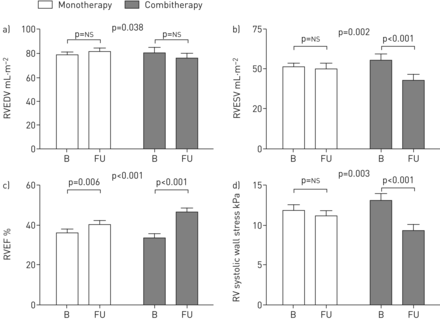
两治疗组显示,PVR明显降低,但降低的大小是更大的在前期联合治疗组(组合与单一疗法:改变p < 0.001)。联合治疗后肺动脉平均下降,但单一疗法后保持不变。两组表现出相似的变化在CI (p = 0.071) (图3)。RVEF改进联合治疗组比单药治疗组(p < 0.001)。右心室舒张末期容积的意思变化(RVEDV)−5±16毫升·m−2联合治疗后3±16毫升·m−2单一疗法后为区别组(p = 0.038)。患者接受联合治疗更为显著降低右心室收缩末期容积(RVESV)收到单药治疗的患者相比,(意思是改变:−13±17毫升·m−2与−1±15毫升·m−2;p = 0.002) (图4)。房车质量在单一疗法联合治疗后保持不变。右心室的相对壁厚是一成不变的在两个治疗组(表2)。
前期联合治疗患者(灰色酒吧)显示更大的改善(a)肺血管阻力(PVR)和(b)平均肺动脉压(肺动脉平均)比接受预付单药治疗的病人(白色的酒吧)。两个病人组显示正常化的心脏指数(CI) (c),右心房压力(RAP) (d)单药治疗和改善后联合治疗后保持不变。数据意味着±扫描电镜。*:p < 0.05为基准mono和联合治疗组之间的区别。B:基线;傅:随访;ns:不重要的。
单一治疗(白色酒吧)和联合治疗(灰色酒吧)导致改善右心室舒张末期容积(RVEDV) (a)。右心室收缩末期容积(RVESV) (b)和右心室(RV)墙应力(d)单药治疗后联合治疗后下降,但仍没有改变。增加右心室射血分数(RVEF) (c)联合治疗后比单药治疗。数据意味着±扫描电镜。B:基线;傅:随访;ns:不重要的。
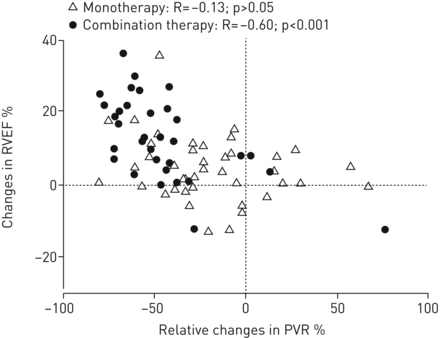
PVR的相对变化是显著相关的绝对变化RVEF联合治疗后(R =−0.60;p < 0.001)。相比之下,我们并没有发现显著的变化之间的相关性后PVR和RVEF单一疗法(p > 0.05)。引人注目的是,RVEF减少> 3%9在只有两个35联合治疗开始后的病人,和这两个病人并没有显示出一种改进的PVR。45岁的患者(18%)单药治疗组RVEF减少> 3%尽管疗法(图5)。
肺血管阻力(PVR)的相对变化与变化后右心室射血分数(RVEF)前期联合治疗后(黑色圆圈)但不提前单方(开放的三角形)。
单药治疗组中,我们没有发现不同时期患者治疗效果之间的单一疗法和患者PDE5I所有参数(p > 0.05)。
然而,即使在PVR校正基线差异之后,我们发现显著差异在血液动力学,CMR参数和中位数水平以上病人之间的联合治疗组和单药治疗组,除了RVEDV和房车质量(表S1)。
治疗策略
在单药治疗组患者启动,一个病人从时代(应用波生坦)转向PDE5I(西地那非;后4个月)由于肝酶异常。其他所有患者在前期单药治疗组和容忍的剂量或PDE5I时代。联合治疗组中,一个病人没有容忍的完整剂量联合应用波生坦治疗+西地那非由于肝酶异常;因此,应用波生坦的用量在62.5毫克,每日两次,保持不变。联合治疗组中的所有其他病人治疗+ PDE5I full-dosage时代。
单药治疗组,8个病人(18%)接受序贯联合治疗(n = 7启动时代和n = 1启动PDE5I)由于缺乏临床前期单药治疗后的改善(中位数时间5个月;差5 - 6个月)。在双组患者发起联合治疗,治疗转向顺序三联疗法(即。通过添加环前列腺素)在三个病人3、8和10个月,分别由于临床恶化(即。恶化到NYHA四级)。表S2,排除后数据的分析提供了八个病人的单药治疗组和联合治疗的3例患者曾交换治疗随访12个月期间。剩下的37前期单药治疗组的患者显示血液动力学的差异,中位数水平以上病人和CMR参数与前期联合治疗组32例。从结果表中所示S2相媲美表1和表S1。
讨论
在目前的研究中,我们显示- NYHA II类和III PAH患者前期联合疗法治疗时代+ PDE5I与PVR和肺动脉压力显著减少,导致改善房车卷和函数。与联合治疗相比,前期单药治疗与小房车后负荷减少,和房车卷保持不变。
联合治疗对房车后负荷的影响
按照先前的研究[22),我们发现显著减少PVR单药治疗后,但PVR变化是温和(∼19%)和肺动脉平均没有明显的下降。相比之下,我们发现PVR前期口服联合治疗后下降了59%∼。这些结果与以前的研究结果相一致显示∼PVR的前期治疗后下降45 - 70% + PDE5I时代(8)或者时代+环前列腺素(23,24]。重要的是,减少在PVR联合治疗不仅是伴随着正常化的公司还∼肺动脉平均减少23%。这房车房车卸货伴随着后续的改进改造和功能。事实上,进步恶化RVEF发现只有两个前期联合治疗患者。
前期联合治疗对房车的影响卷
本研究最重要的发现是,RVESV前期联合治疗后显著降低。值得注意的是,减少RVESV伴随着RVEDV稳定,因此治疗中风后体积提高组合。
符合之前的研究,我们发现房车卷前期单药治疗后保持不变(11- - - - - -15]。此外,它已被证明,房车卷不改变联合治疗后随访期间应用顺序(12]。我们的发现主要的临床意义,因为房车扩张是一个最重要的预后预测PAH患者(25,26),是一个敏感的参数监控病人在随访中(18]。此外,和与早期的研究一致11),我们发现,改变医疗后房车质量相对较小。小的变化后与伴随的大量减少RV房车质量联合治疗有助于一个更有利的同心房车改造模式与更好的生存27,28]。
可能的机制改进的房车前期联合治疗后适应和功能
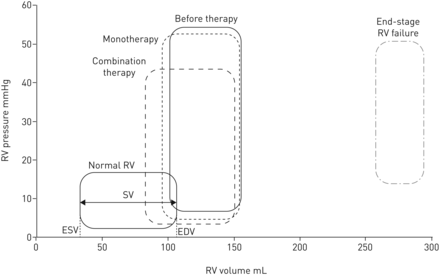
在这项研究中,我们评估中位数水平以上病人之间的关系、房车后负荷和房车改造PAH患者接受联合治疗。按照野心试验的结果(5和其他的研究8,29日),我们观察到在中位数水平以上病人减少∼77%前期联合治疗。中位数水平以上病人减少的幅度比单药治疗后联合治疗后明显增大。这些发现不仅是预后的相关性(30.,31日生理感兴趣的),但也因为中位数水平以上病人被认为是代孕的标志房车墙压力(21,32]。根据拉普拉斯方程,心室壁应力可以减少通过减少管腔内的压力,减少室半径,或增加壁厚[19]。在目前的研究中,我们显示,联合治疗导致显著减少PVR和房车压力,导致相当大的减少管腔内的房车卷和小房车壁厚的变化。结果,计算房车收缩末期墙应力显著下降。相比之下,单药治疗后肺动脉压力,房车数量和质量保持不变,然后单药治疗组、房车墙压力依旧很高。我们表明,治疗后房车压力和体积的变化最重要的贡献者房车墙应力的变化,并总结图6。我们的发现是临床重要的房车墙应力下降以来积极影响心肌灌注和氧需求36,37),因此可能导致渐进房车的逆转功能障碍。这是支持的大型和临床相关的增加RVEF联合治疗后观察到的(9]。此外,我们观察到一个明显的变化之间的关系在PVR和RVEF联合治疗后,单药治疗后但没有发现这样的关系。这些结果表明,在这种情况下,有一个足够的房车后负荷减少,逆转房车功能障碍的保证和“右心室动脉耦合”将被保留下来38),而小PVR的变化不一定导致房车功能改善。除了降低后负荷和潜在直接房车的治疗效果,其他内在房车因素也扮演一个角色在一个更有利的房车适应反应后联合治疗(39]。
压力-容积关系示意图总结前期单一疗法的影响(——)和联合治疗(——)患者肺动脉高血压(PAH) (- - -)。与对照组(正常RV) [33,34),PAH患者显示增加右心室(RV)压力和右心室收缩末期容积(RVESV)。单药治疗后,房车压力适度减少但右心室舒张末期容积(RVEDV)和RVESV保持不变。重要的是,前期联合治疗与房车压力和RVESV显著减少。因为房车压力和体积是主要贡献者房车墙应力,计算心室收缩墙后应力将降低单药治疗后联合治疗但仍然很高。晚期房车失败的压力-容积循环(·-·)包含比较。在房车失败的情况下,RV房车功能障碍的压力与其他阶段,虽然房车成交量大幅增加(18,35]。值得注意的是,中风工作(即。面积在一个压力-容积循环)PAH患者比对照组增加,但抑制了房车的发展失败。产品类别:舒张末容积;ESV:收缩末期容积;SV:中风体积。
临床意义
我们已经表明,PAH患者前期口服联合治疗,与前期单药治疗相比,与显著减少壁应力的主要因素——即房车卷和肺动脉平均。以来进步房车扩张和增加房车墙压力之前最终疾病进展和主要因素驱动右心室衰竭(6,18),这项回顾性分析的结果表明,恶性循环导致房车发展的失败可能会打断了激进的前期治疗所有病人。此外,有利的房车疗效观察到在这项研究也提出这个问题是否可以改善预后面向目标的战略专门针对改善房车改造和功能。
限制
本研究回顾性分析的局限性。治疗策略是由于而反映了治疗选择的治疗医生。然而,我们的研究反映了治疗策略,是公认的临床护理和支持官方指南(3]。此外,治疗对血液动力学的影响和中位数水平以上病人前期单药治疗和联合治疗后观察对应于早些时候前瞻性研究表明我们的结果反映了“真实世界”的治疗反应(5,29日]此外,我们的研究可能有偏见的冗长的包容时期——从2002年到2015年在2005年之前只有单一疗法是可用的。然而,我们想强调的是,本研究旨在衡量治疗效果。接受前期联合治疗的病人被稍微妥协比单一治疗患者在基线。然而,我们有限的纠正这种潜在的偏见的基线特征的差异。
结论
我们显示- NYHA II类和III PAH患者治疗与一个时代的前期联合治疗加上PDE5I房车量显著减少。这是伴随着中位数水平以上病人水平降低和缓解的房车墙应力计算。
补充材料
披露的信息
补充材料
周宏儒。Bogaarderj - 00007 - 2017 - _bogaard
j.t马库斯erj - 00007 - 2017 - _marcus
答:Vonk-Noordegraaferj - 00007 - 2017 - _vonk_noordegraaf
确认
所有作者作出了实质性的贡献概念和设计,采集、分析或解释数据,读取和修改了手稿。所有作者给他们的最终批准。
脚注
可以从本文的补充材料www.qdcxjkg.com
本文获得芝加哥商品交易所认证通过回答问题。你会发现这些www.qdcxjkg.com/journal/cme
支持声明:这项工作是由荷兰心血管研究倡议:荷兰心脏基金会,荷兰联合大学医学中心,荷兰卫生研究与发展组织(oecd)和荷兰皇家科学院(CVON菲德拉)。答:Vonk Noordegraaf被荷兰科学研究组织支持Vici格兰特(NWO-VICI 2002406)。资金信息,本文已沉积的Crossref资助者注册表。
利益冲突:披露可以找到与这篇文章www.qdcxjkg.com
- 收到了2017年1月3日。
- 接受2017年3月11日。
- 版权©2017人队