摘要
在疑似结节病患者中,支气管超声引导下经支气管针吸(EBUS-TBNA)的快速现场评估(ROSE)尚未与最终详细的细胞学分析进行比较。
为了评估EBUS-TBNA合并ROSE对疑似结节病患者的诊断准确性,一项前瞻性的双中心研究对细胞材料进行了EBUS-TBNA合并ROSE,随后进行经支气管肺活检(TBLB)和支气管内活检(EBB)。结合ROSE的EBUS-TBNA的诊断准确性与最终的细胞学评估以及TBLB和EBB进行了比较。
经分析,60例结节病中有49例确诊。ROSE敏感性87.8%(特异性91%,阳性预测值97.7%)。ROSE玻片解读联合最终固定玻片和细胞块制剂敏感性91.8%(特异性100%,阳性预测值100%)。67%的患者在TBLB组确诊结节病,29%在EBB组确诊结节病。细胞技术专家和病理学家之间的观察者间一致性非常好(κ=0.91, 95% CI 0.80-1.0和κ=0.91, 95% CI 0.79-1.0)。
EBUS-TBNA合并ROSE具有较高的诊断准确性和观察者间的一致性,并告知手术中的支气管镜医生是否需要进行额外的诊断程序。因此,EBUS-TBNA合并ROSE应作为结节病的一线检查。
摘要
快速现场评估EBUS-TBNA应作为结节病的一线检查http://ow.ly/nT9Mx
简介
1999年美国胸科学会/欧洲呼吸学会关于结节病的声明要求,结节病的诊断188bet官网地址必须通过相容的临床图像、非干酪性肉芽肿的组织学鉴定以及排除能够产生类似组织学或临床图像的其他疾病来确认[1].诊断测试的价值不仅取决于准确性和可预测性,还取决于该测试是否有能力改变患者的结果。仅凭临床和放射学特征可诊断高达98%的结节病,大多数患者病程为良性[1,2].因此,对结节病患者的理想诊断程序应具有高敏感性,排除其他更严重的疾病,并具有非常低的并发症率,从而证明在测试前患病概率较高的患者中进行介入手术是合理的,特别是如果它可以作为一天的程序快速进行。确认结节病诊断的传统方法假定组织学是金标准,并没有理想地满足这些条件。在一项大型荟萃分析中,纵隔镜与中位并发症发生率为2%相关,且高度依赖于外科医生的经验和技能[3.].经支气管肺活检(TBLB)的诊断率(通常与支气管活检(EBB)一起进行)变化很大,且依赖于操作人员,从32%到100% [4- - - - - -10],并且与气胸≥1.4%的比率和4%的患者出血有关,即使在对大量患者进行该手术的单位[11].支气管肺泡灌洗是一种低风险的研究工具,但对结节病的敏感性仅为53-59% [12].支气管超声引导下经支气管针抽吸(EBUS-TBNA)潜在地满足了疑似结节病患者理想诊断测试的所有要求。单中心研究报告的诊断率为83-94%,并发症发生率<1% [10,13- - - - - -20.].最近的研究得出结论,EBUS-TBNA联合TBLB和其他标准支气管镜技术可优化诊断率,应考虑作为疑似结节病患者的一线检查[10,17,19].另外,在EBUS-TBNA后是否继续进行TBLB的决定由支气管镜医生自行决定[13].细胞学材料的快速现场评估(ROSE)通过告知支气管镜医生所需的淋巴结站数和通道数,以及TBLB和EBB是否需要在同一次会议上进行,而不是在最终的细胞学或组织学评估完成后将患者带回来,有助于EBUS-TBNA程序[10,13,14,18].本研究是第一项前瞻性盲法研究,旨在评估EBUS-TBNA联合ROSE对疑似结节病患者的诊断准确性和观察者间的一致性。
方法
这项研究是根据《赫尔辛基宣言》的伦理准则和圣文森特医院(澳大利亚悉尼)和皇家布里斯班医院(澳大利亚布里斯班)人类研究和伦理委员会批准的研究方案计划的。为了满足文献中的建议,我们的纳入标准与最近的研究相同,我们连续招募了疑似结节病的患者,这些患者基于典型的临床表现和计算机断层扫描(CT)证据,有或没有肺浸润的肺门和/或纵隔淋巴结病变。如果患者出现全身症状,包括体重减轻、发烧或提示肺癌或结核病的放射学病变,则排除在研究之外。每例患者均接受EBUS-TBNA、TBLB和EBB作为一天的手术程序,如我们小组之前描述的[16].每个手术都在全身麻醉下进行,喉罩气道和静脉注射芬太尼和异丙酚。所有EBUS-TBNA样品均使用22号针获得。每个支气管镜医生都经验丰富,并在一个每年常规进行600多次支气管镜手术的单位获得认证。
根据国际分期分类[21].超过一半的涂片是风干和快速罗曼诺夫斯基型染色(Diff-Quik染色;使用Australian Biostain Pty Ltd, Traralgon, Australia),而其他涂片立即在95%乙醇中固定,稍后使用巴氏染色技术[22].由现场细胞技术专家对风干的diff - quick染色涂片进行快速评估。针和注射器用生理盐水冲洗,立即放入RPMI中制备细胞块。如果怀疑淋巴瘤,将细胞材料送去做流式细胞术。如疑似结核,还送吸出材料进行抗酸染色、分枝杆菌培养和PCR。分枝杆菌培养培养8周。如果识别出恶性细胞,则将细胞材料用于肿瘤标志物分析,既不进行TBLB,也不进行EBB。
因此,根据细胞技术专家对吸入细胞材料充分性的评估,决定继续进行额外的淋巴结通道,这种评估是由多个低功率场中存在肉芽肿、生发中心碎片、恶性细胞或大量淋巴细胞所定义的。淋巴结取样不充分定义为缺乏淋巴样物质或存在过多支气管细胞污染、坏死组织或血液[22,23].结节病的最终诊断是基于所有接收材料的病理解释,存在形态良好的非干酪样上皮样肉芽肿,特殊染色上缺乏分枝杆菌的显微证据[1].当存在聚集片状和由碳色素负荷的巨噬细胞组成的相对较差的肉芽肿,同时存在相容的临床和放射学特征时,就可以诊断为炭疽病。
TBLB是在透视控制下进行的,为了确保足够的采样,从中下叶共获得8 - 10个直径≥1-2 mm的活检。然后从出现异常的支气管粘膜或任何隆突下位置(如果没有粘膜异常)进行气道黏膜的支气管内活检。术后3小时行胸片检查以排除气胸,如无并发症,患者4-6小时后出院。
在每家医院,解释EBUS-TBNA材料的病理学家不了解TBLB和EBB的组织病理学解释结果,以及最初细胞技术专家对ROSE玻片的解释。在完成细胞病理学报告后,载玻片被送往另一家参与研究的医院,对材料进行盲法重新评估。
结果
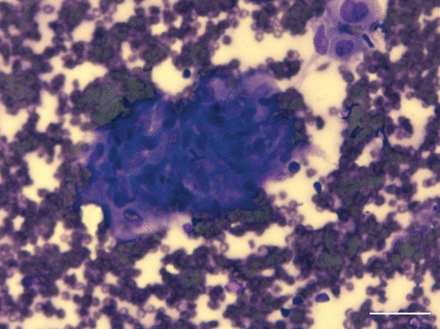
2010年7月至2011年7月,在两家参与研究的医院连续招募了60名患者。患者的特征列于表1.细胞技术专家对快速风干载玻片进行现场评估,指导淋巴结抽吸的数量。当一次传代显示清楚可识别的肉芽肿时,至少再进行两次细胞块和分枝杆菌培养。如果最初的检查不能诊断,但发现大量的淋巴细胞与足够的淋巴结采样相匹配,在进行TBLB和EBB之前,至少对另一个淋巴结进行采样。共吸入90个淋巴结,平均每个淋巴结4次(平均(范围)1.5(2-11)个淋巴结,包括52个隆突下淋巴结,15个气管旁淋巴结,17个右肺门淋巴结和6个左肺门淋巴结)。淋巴结的中位(范围)直径为16 (8-42)mm。一个典型的形态良好的肉芽肿(根据现场制备)显示在图1.
由上皮样组织细胞组成的肉芽肿,在手术中使用Diff-Quik染色(Australian Biostain Pty Ltd, Traralgon, Australia)(快速罗曼诺夫斯基型染色)发现。比例尺=30 μm。
在60例患者中,49例患者使用EBUS-TBNA、TBLB和EBB联合诊断结节病。11个病人有各种各样的其他诊断列在表1而且图2.根据现场细胞技术专家的报告,46例患者在最初的EBUS-TBNA ROSE切片上清楚地识别出肉芽肿。其中一例患者随后仅在巴氏片和金胺片上显示有干酪样肉芽肿和抗酸杆菌。分枝杆菌intracellulare在淋巴结抽吸物培养中分离出来。这一发现被回顾性认为是结节病的假阳性结果。另外两名患者有形成不良的肉芽肿和突出的碳沉积,被认为符合炭疽病的诊断。由于炭疽性肉芽肿在ROSE玻片上很容易被识别,因此被认为是真阴性结果。
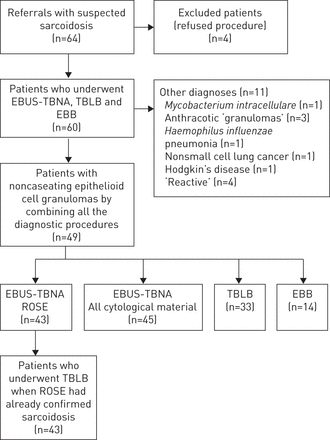
图示进入研究的疑似结节病患者的诊断途径。EBUS-TBNA:支气管超声引导下经支气管针抽吸;TBLB:经支气管肺活检;EBB:支气管内活检;ROSE:快速现场评估。
因此,ROSE切片解释结节病的敏感性为87.8%(49例中43例;95% CI 0.76 ~ 0.95),特异性为90.9%(10 / 11),阳性预测值为97.7%(43 / 44)。当患者出院后将ROSE玻片解读与最终固定玻片(Pap和抗酸染色)、细胞块准备和微生物检测相结合时,EBUS-TBNA的敏感性为91.8% (45 / 49;95% CI 0.83-0.99),特异性为100%(9 / 9),阳性预测值为100% (45 / 45)(表2).两家参与医院的细胞技术专家根据盲法检查彼此的ROSE切片时,诊断一致性非常好,κ-评分为0.91 (95% CI 0.8-1.0)。两家医院的病理学家在相互复查了包括ROSE、固定染色和细胞块在内的所有细胞材料后,诊断一致性也很好(κ=0.91, 95% CI 0.79-1.0)。细胞技术专家对ROSE切片的解释和病理学家的最终评估之间的一致性很好(κ=0.86, 95% CI 0.65-0.99),即使后者使用了包括Diff-Quik染色、巴氏染色和细胞块在内的所有可用材料。
49例患者中仅33例(67.3%)(95% CI 0.53-0.79)确诊为TBLB结节病(表2).结节病I期与II期TBLB的诊断准确性差异无统计学意义(p=0.86)。EBUS-TBNA对结节病的诊断准确率高于TBLB,但差异无统计学意义(p=0.29)。EBB对结节病的诊断准确率为14 (28.6%)/ 49 (95% CI 0.18-0.43),明显低于TBLB (p=0.03)。TBLB和EBB分别增加了单独EBUS-TBNA诊断结果的4%。TBLB并发出血50 - 100ml的患者占5%,气胸占8%。5例患者中有4例有轻微的亚临床根尖性气胸,不需要胸管引流。EBUS-TBNA未引起任何并发症。均值±sd本研究EBUS-TBNA联合TBLB和EBB的持续时间为49.2±11.5 min。相比之下,在我们的单位中,单独EBUS-TBNA的平均持续时间为20分钟。每位患者均随访≥12个月,随访期间未出现提示结节病病理诊断不正确的临床特征。
讨论
这项双中心前瞻性研究提供了令人信服的证据,证明EBUS-TBNA合并ROSE与最终的总体病理评估相关性良好,并且在细胞技术专家之间具有很高的观察者一致性。因此,它挑战了近期文献中建议疑似结节病患者应联合EBUS-TBNA和TBLB治疗的观点[10,13,17,19].一些研究使用细胞病理学家对EBUS-TBNA进行ROSE [10,13,14],但没有利用诊断信息做出不进行TBLB的决定。这项研究证实了近年来越来越多的证据表明,结节病诊断的范式从组织学的首要地位转变为细胞学评估的重要性[24].细针细胞学仍未充分应用于结节病的诊断[25].Trisoliniet al。[26]显示,细针细胞学通常比基于患者的组织学样本产生更多的物质(79%与30%)和基于程序的(70%)与22.5%)分析。使用21或22号针的EBUS-TBNA通常不提供“核心”样品。然而,抽吸细胞材料可用于创建细胞块,该细胞块代表细胞的“混合物”,据报道可增加从常规细胞学评估中获得的肉芽肿的诊断产量[27].我们对ROSE使用Diff-Quick染色,而不是快速巴氏染色。不幸的是,Pap在EBUS设置中花费的时间太长。此外,与血液学染色相比,巴氏染色更难识别肉芽肿。然而,每个机构都可以使用他们喜欢的染色剂,但ROSE必须快速,Diff-Quik或类似的比快速Pap快得多。
采用ROSE的EBUS-TBNA的初始诊断率为87.8%,在进一步分析Diff-Quik染色剂以及实验室附加染色剂后,诊断率提高到91.8%。后者的诊断率与其他使用ROSE的研究相当[10,13,14].未使用ROSE的研究报告诊断率为83-85% [16,19]除了最近的一项研究,该研究的诊断率高达94% [20.].然而,我们研究的目的并不是证明与标准细胞学处理相比,带有ROSE的EBUS-TBNA具有更高的诊断率,而是回答一个问题,即带有ROSE的EBUS-TBNA是否提供了足够可靠的诊断率,以告知支气管镜医生在患者离开手术室前是否需要进行额外的淋巴结通过或TBLB。在我们的研究中,60例患者中有43例(72%)在ROSE已经确认结节病后仍接受TBLB治疗。因此,60例患者中有46例(77%)在ROSE同时证实癌症或炭疽病时接受了不必要的TBLB (图2).此外,在一名患者的ROSE上意外地发现转移性非小细胞肺癌,这使得收集更多的细胞材料用于免疫组织化学和分子标记。相比之下,只有4例(8%)非诊断性ROSE患者在TBLB或EBB中确诊结节病,因此有理由在这组患者中进行额外的手术。EBUS-TBNA联合ROSE不仅可以避免进行不必要的TBLB,还可以在同一次会议上通知支气管镜医生,当额外的通过和手术可能对患者有益时。这些患者避免了随后重返手术室的不便、风险和费用。
我们的研究强调了训练有素的细胞技术专家在疑似结节病患者中的宝贵作用,如果中心无法在手术室获得细胞病理学家的服务,这就尤为重要。本研究中的细胞技术专家是大学生物医学专业的毕业生,他们至少完成了四年的细胞学研究生课程,并通过了澳大利亚细胞学学会的细胞技术证书和国际细胞学学会的细胞技术人员证书。然而,我们的细胞技术专家在结节病方面没有特殊的专业知识,细胞技术专家之间以及来自不同医院的细胞技术专家与细胞病理学家之间的高度一致性表明,他们使用ROSE的高诊断准确性一般适用于其他支气管镜检查单位。在手术室中使用细胞技术专家而不是病理学家的服务节省的费用是相当大的。在澳大利亚,细胞技术专家的时薪是35澳元,而病理学家的时薪是180澳元。另外,病理学家的出席费是AUD 180 /个。没有使用ROSE的机构试图通过肉眼检查来评估样本的质量。然而,虽然EBUS-TBNA在超声内镜引导下胰块抽吸患者中是一种相对较差的技术,但目前尚无证据证实该方法与EBUS-TBNA结合使用[28].
我们的TBLB对所有阶段结节病的诊断率为67%(49个阶段中有33个),I期的诊断率高达78%(23个阶段中有18个),当CT扫描没有肺部浸润的证据时,临床预期预后较低。TBLB对I期疾病的诊断率报告变化很大,且依赖于操作人员,范围从32%至100% [5,7,9,10,18].Roetheet al。[9]首次提出即使在I期TBLB也可以获得高诊断率。他们报告了在I期疾病中10个活检的100%诊断率。因此,TBLB的诊断准确性取决于活检的数量。在我们的研究中,TBLB对II期结节病的诊断率仅为58%(26例中有15例),相对较低,文献报道的诊断率为63-100% [5- - - - - -7,10,18].这可能是一个偶然的发现,也可能代表了这样一个事实:这项研究是在两家医院进行的,尽管使用了相同的研究方案,但TBLB技术可能不同。虽然结节病在放射学上具有典型的上叶优势,但我们以往的研究[18]显示,当从中叶和下叶进行活检时,诊断率高达80%。在我们的研究中,TBLB后的气胸发生率高于其他研究,事实上,其发生率高于我们之前报道的肺移植和结节病患者的经验[11,18].对这种差异最合理的解释是,我们对每个患者进行了8到10次活检,以最大限度地提高诊断率,并且每个样本只有在直径≥1-2 mm时才被认为是适当的。最近的大多数研究只做了四到六次活组织检查[10,19,20.,29]或未报告每位患者的活组织检查次数[17].五分之四的患者有轻微的亚临床根尖气胸,不需要胸管引流。每个患者术后都进行了胸片检查,即使他们没有症状,也要对尖尖进行细致的检查。然而,不幸的是,我们的研究并不是为了确定这种差异是否是偶然发现。EBB的诊断准确率较低,为29%,这与我们之前报道的27%的诊断率非常相似[18].年代horret al。[8]报告仅EBB的诊断率为61.8%。在他们的研究中,EBB的结果在出现异常的气道中更频繁地呈阳性。然而,对30%的患者进行正常支气管黏膜活检可提供诊断组织[8].这与我们的队列相似,在我们的队列中,大多数患者有正常的粘膜。EBUS-TBNA未引起任何并发症。
我们的研究清楚地表明,EBUS-TBNA结合ROSE提供了高且可重复的诊诊率,并立即通知手术中的支气管镜医生是否需要进行额外的淋巴结通过或TBLB。因此,带有ROSE的EBUS-TBNA提供了足够可靠的诊断信息和安全性,巩固了其作为疑似结节病患者一线调查的作用。
脚注
支持声明:本研究的资金来源为EBUS信托基金(858123 SVSSP)。
利益冲突:没有声明。
- 收到了2012年8月15日。
- 接受2012年11月6日。
- ©2013人队