摘要
我们测试了在充血性心力衰竭(CHF)和睡眠失调呼吸(SDB)的患者中的假设(SDB)自动寄入物(ASV)改善了心脏功能和生活质量。
2007年3月至2009年9月,对稳定的CHF(左室射血分数(LVEF)≤40%)和SDB(呼吸暂停/低呼吸暂停指数≥20事件·h-1)随机接受ASV (BiPAP ASV (Philips Respironics, Murrysville, PA, USA), n=37)和最优治疗,或最优治疗(n=35)。结果在基线和12周时进行评估。
ASV组的呼吸暂停/低呼吸指数显著降低(-39±16)相对1±13事件·h-1;P <0.001),平均使用4.5±3.0 h·day-1。两组均显示了主要终点LVEF的类似改进(+ 3.4±5相对+ 3.5±6%;通过超声心动图评估p = 0.915)。在ASV组中,N-末端促脑利钠肽(NT-PROPNP)的还原明显大(-360±569相对+ 135±625 ng·ml-1;p = 0.010)。两组间的主观生活质量无差异。
在CHF和SDB的患者中,ASV降低了NT-PROPNP水平,但LVEF的改善或寿命的质量不大于对照组。这些患者可以在正气道压力疗法的大规模试验中随机随机进行数据支持相对控制以确定对心血管结果的影响。
摘要
心力衰竭和睡眠呼吸暂停患者可以在正气道压力治疗的长期试验中随机进行http:////wly/nqnvg.
介绍
充血性心力衰竭(CHF)与反复住院,发病率高和死亡率有关[1那2].多药物和装置疗法的实施导致患者的改善结果[3.那4.].但是,症状性CHF继续赋予对某些恶性肿瘤相当的预后差,五年死亡率为20-50%[5.].因此,需要互补的非药物疗法。
CHF患者的一个潜在治疗目标是治疗任何共存的睡眠呼吸障碍(SDB)。最近的估计表明,深发展影响51-71%的CHF患者[6.那7.].SDB的后果如缺氧,增加的交感神经驱动和心脏后载荷可能会对心脏功能产生不利影响,并有助于增加与CHF相关的发病率和死亡率增加[8.-10.].对于中央睡眠呼吸暂停(CSA)和CHF的患者,这种增加的死亡率在连续正气道压力(CPAP)的最大随机试验中不可逆转11.].然而,一个事后本次试验分析[12.[抑制CPAP抑制CSA的那些是否显着改善左心室喷射分数(LVEF)和无缓冲患者的无缓冲患者的移植存活。这些数据表明,足够的SDB抑制可能在提高这些患者的心血管结果方面发挥关键作用。
在伴有和不伴有阻塞性睡眠呼吸暂停(OSA)的患者中,自动servoven通气(ASV)对CSA的抑制效果优于CPAP治疗[13.那14.].随机试验调查ASV对CHF和CSA患者心脏功能的短期作用一直很小,其调查结果不一致[13.那15.-17.],两个中有两个没有显示LVEF的显着改善[15.那16.].然而,在LVEF没有显著变化的情况下,一项试验[16.]证明了血浆脑利钠肽的显着下降,作为心脏功能的替代标记[2那18.].
而伴有SDB及SDB相关症状的CHF患者经气道正压支持治疗后可改善日间嗜睡及生活质量[19.],对于无或轻度SDB相关症状的CHF患者,SDB是否应常规治疗尚不清楚。因此,我们进行了一项多中心、随机、开放标签、平行组试验,采用盲法和集中评价结果,以检测没有或轻度SDB相关症状的CHF和SDB患者,与单独稳定的最佳医疗管理相比,附加ASV治疗是否能改善日间心功能和生活质量。
方法
样本大小
主要结果(LVEF)的样本量采用方差分析(ANOVA)计算,假设LVEF改善4.0%,标准差为5.0,辍学率为15%。基于这些假设,在双侧alpha值为0.05,功率为80%时,每组需要约35名受试者。
病人
本试验的候选患者年龄为18-80岁,因缺血性、非缺血性或高血压性心肌病导致CHF(纽约心脏协会II-III级),LVEF≤40%,临床状态稳定,符合欧洲心脏病学会指南的最佳药物治疗稳定[2,且呼吸暂停/低呼吸指数(AHI)≥20事件·h-1通过实验室多导睡眠描记仪评估睡眠。不稳定型心绞痛、心肌梗死、心脏手术或前3个月内入院的患者,或有气道正压治疗禁毒症、正在使用氧疗、或有严重肺部疾病或需要立即治疗的SDB症状的患者被排除。所有患者均给予书面知情同意参加试验。该方案得到了每个参与中心的当地伦理委员会的批准。审判登记在www.controlled-trials.com(ISRCTN04353156).
筛选
使用四个参与中心(Regensburg,德国雷根斯堡)的核心设备进行了多核造理图;加拿大拉夫尔;法国克拉姆;和斯旺西,英国)。通过呼吸道电感体积和鼻压插管定量记录胸腹部努力和气流[20.].如前所述,根据标准诊断标准测量睡眠阶段、呼吸暂停和呼吸不足事件、定义和评分[20.].AHI定义为每小时睡眠中呼吸暂停和低呼吸次数。为了确保质量控制,两名经验丰富的睡眠技术人员对每项睡眠研究进行了盲法分析。
超声心动图
经胸超声心动图按照当前房内定量的建议进行[21.].LVEF根据Simpson法(舒张末期减去收缩期末期容积除以舒张末期容积)的改进计算。为确保质量控制,由两名经验丰富的分析人员对每个超声心动图进行盲法分析。
随机化
符合条件的患者随机分配给对照组,他们继续获得最佳医疗管理的心力衰竭,或者除了最佳医疗管理外还接受ASV治疗的ASV群体(1:1)。在四个随机块中使用计算机的时间表进行随机化,并按SDB的类型分层(IE。OSA和CSA)。在测试资格进行研究后,通过传真返回请求提供随机代码。
启动、
通过协议夜间压力设置必须在参加白天滴定期间的耐受压力设置范围内,并监测血压和心率。在第一晚,CPAP从4 CMH的多面经摄影监测下滴定2O在1-cmH2O增加到消除任何血流限制迹象的点,或到患者可以忍受的最大水平(≤10cmh2O)。
在夜间开始ASV前,白天进行双水平气道正压滴定,以避免长期应用ASV时压力设置可能导致血流动力学损害。首先,按照描述记录基线血压(BP)和心率。通过多导睡眠描画将呼气气道正压设置在抑制上气道阻塞的最佳CPAP水平。从1cmh开始滴定吸气压力支持(IPS)2增加1cmh2O,最高可达10厘米2O,每5分钟测量血压和心率读数。白天参加IPS滴定,当压力为10 cmH时停止2达到o或者如果平均bp为<60 mmHg或发生> 15mmHg或患者不耐受IPS。
在ASV启动的夜晚,ASV器件的呼气正气道压力设定为在滴定期间确定的CPAP。最小吸气正气道压力设定为呼气的正气道压力水平,最大吸气正气道压力最多为10 cmh2o高于呼气的正气道压力水平,或不高于患者在白天测试期间耐受的最大值。使用了机器的默认备份速率。从位于设备中的可下载智能卡获得此期间的ASV数小时数小时。
测量主要和二次结果
在筛选期间进行的实验室多面程和超声心动图试验的价值作为基线。试验的主要结果是治疗后12周内LVEF的变化。所有次要结果措施都在基线进行,随机化后12周进行。
血清样品在-70℃下储存,并使用标准技术分析,用于在中央实验室的一批中测量N-末端促脑利钠肽(NT-proBNP)和肌酐。使用肾脏疾病配方中的四变量缩写改性估计肾小球过滤速率(GFR)。
采用两份问卷对生活质量进行评估:一份36项简式健康调查问卷(SF-36),作为一份通用的生活质量问卷[22.];和明尼苏达州心力衰竭生活问卷(MLHFQ)作为心力衰竭的特定问卷[23.].对于SF-36,分数为0代表最差,100个最佳健康状况。对于MLHFQ,得分更高表示更严重的损伤。使用疲劳严重程度测量疲劳[24.].分数越高表明症状恶化。
统计分析
意图治疗(ITT)分析集包含所有随机患者(如图。1).在试验期间心脏药物作为一种竞争性治疗有显著变化的患者可能会影响结果。因此,每协议(PP)集也被分析。它包含了ITT组的所有患者,不包括心脏药物改变、过早退出研究或接受错误治疗分配(如图。1).
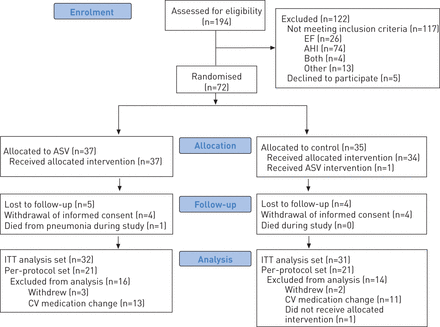
试验流程。EF:射血分数;AHI:呼吸暂停/低尿复指数;ITT:意向治疗;CV:心血管;ASV:自动循环。
试验的主要结果,在治疗后12周内改变LVEF,用双面独立样品T检验测试5%的分析水平。对第12个值的组分差进行统计测试(调整有可能的基线差异的基线差异),治疗12周内的价值变化(独立样品T检验)。通过配对样品T检验评估在一组内整个研究中的变化。除了主要终点,以探索方式进行所有统计分析,并且没有进行P值的多重调整。首先在ITT群体上进行所有初级和次要终点分析,然后在PP人口上重复。在ITT群体中,SDB的类型也分析了LVEF的变化。在PP分析中,通过SDB的类型分析所有辅助端点。所有统计测试都是双面的,显着性水平为5%。所有统计分析都与SPSS 18.0(SPSS Inc.,Chicago,IL,USA)进行。
结果
试验流程
共有194名病人接受筛选以符合资格(如图。1).由于AHI <20事件·h而排除了其中的大多数-1或LVEF >40%, 72例患者随机分为ASV组(n=37)或对照组(n=35)。除了一名接受ASV治疗的对照组患者外,所有患者都接受了他们所分配的治疗。
ITT分析集中由所有72名随机组合患者组成(如图。1).PP分析集包含ASV组21例,对照组21例。排除的原因是:提前撤离;对照组1例接受ASV治疗的患者;而心血管药物的改变,是为了避免竞争疗法的偏见。
病人
表1显示两组基线特征中的相似性。正如预期的那样,大多数患者是中年男性。唯一的显着差异是体重指数,在ASV群体中较低(表1).使用心脏药物的病人比例见表1并在随访期间无明显变化。对照组的一名患者在药物中加入了β受体阻滞剂,ASV组的两名患者停用了螺内酯。两组患者严重不良事件发生率相似(表2).
干涉
双级正气道压力白天测试
当IPS时,除呼气气道正压外(平均8.1±1.7 cmH2o),从0到10 cmh提出2o既不是收缩,舒张性或平均bp,或平均心率明显变化,呼气正气道压力和IPS(P = 0.93,P = 0.96,P = 0.92和P = 0.88)(在线补充图E1)。由于压力不耐感冒,五名患者早期终止了双级正气道压力白天测试。在一个患者中,平均BP在呼气正气道压力为15cmH的终端呼气正气道压力下降至58mmHg2O + 8cmh2o ips。直到终止白天测试,没有患者没有经历过血管动力学妥协的症状。
ITT分析
ASV设置和遵从性
每天使用器械4.5小时,平均呼气正压为8.1±1.7 cmH2o和最大吸气正气道压力设定为14.0±5.3 cmh2O.所有患者使用自动备用速率。
主要的结果
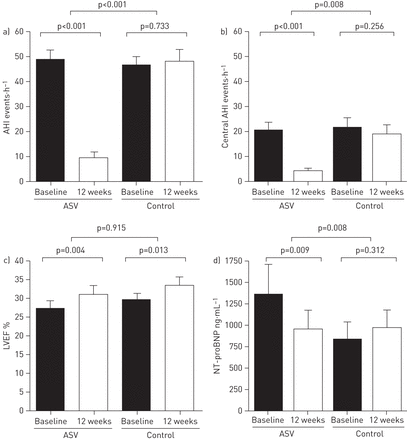
研究的主要终点LVEF的变化在ASV和对照组患者中相似,显示出轻度改善(2.8±5.5)相对2.3±6.5%;p = 0.767)(表3).根据四个参与研究中心对主要终点进行了分析,以排除中心或国家偏见。在所有中心,ASV患者和对照组患者的LVEF变化相似(雷根斯堡:n=23, p=0.964;拉瓦尔:n = 31, p = 0.557;Clamart: n = 7, p = 0.918;斯旺西:n = 9, p = 0.472)。
在OSA患者(n=36)和CSA患者(n=32)的亚组分析中,ASV组与对照组(OSA: 3.0±5.4)LVEF变化无显著性差异相对1.8±6.9%;CSA: 2.5±5.8相对3.0±6.2%;两个比较P> 0.05)。
PP分析
主要的结果
在ASV和控制臂中的基线和3个月值之间存在适度的改进,但组间差异再次相似(3.8±5.0%相对4.1±6.8%;p = 0.915)(图2 c).ASV组基线至12周AHI的变化与LVEF的变化无显著相关性(线性回归分析R2= 0.029;p = 0.52)。
a)对a)呼吸暂停/低尿蛋白指数(ahi),b)中央ahi,c)左心室喷射分数(LVEF)和d)N-末端促脑利钠肽(NT-probnp)的疗效每个协议数据集。
二次结果
AHI和中央AHI显著下降,平均值上升S.aO2ASV治疗(图2一个b)与对照组相比,ASV组NT-proBNP显著降低(-372±581 ng·mL-1相对142±640 ng·毫升-1, p=0.010)(在线补充表E1和图2 d).调整p值以进行基线差异。GFR在群体之间类似,并且随着时间的推移显示没有统计学上的显着变化。
与对照组相比,SF-36调查问卷的八个子系统中的三个八个子科(社会功能,身体疼痛和一般健康)显示出统计学上显着的改善(P = 0.011,P = 0.019和P = 0.013)。SF-36的物理和心理分量评分的变化在ASV和对照组之间没有差异(在线补充图。E2)。
观察到,与对照组(-1.15±15.0)相比,积极治疗组的MLHFQ总评分下降更大(-8.2±16.4)(在线补充图E2)。由于分数变化很大,这一差异在统计学上并不显著。尽管ASV和对照组的Epworth睡意量表评分保持相似,但ASV治疗后疲劳严重程度评分无显著降低(在线补充图E2)。
CSA和OSA患者的细胞分析
在PP人群中,21名患者主要患有OSA,其中10名随机分到ASV组,11名随机分到对照组;21例以CSA为主,其中11例分配到ASV组,10例分配到对照组。从基线到12周,OSA患者和CSA患者ASV组和对照组的LVEF变化相似(OSA: 3.6±3.5%相对4.6±6.9%,P> 0.05;CSA:3.7±6.3%相对3.4±7.0%,p > 0.05)。在OSA和CSA患者中,ASV对次要结果的影响与整个PP人群的结果相似。
ASV治疗依从性的影响
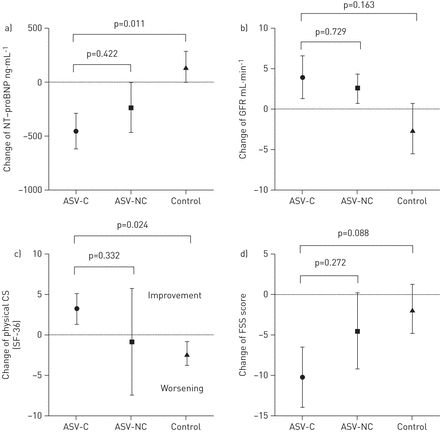
在这个预先设定的分析中,ASV组被分为每晚使用ASV装置≥4小时和<4小时的组。控制,ASV使用< 4 h和ASV使用≥4 h组每晚越来越时间的干预(0,0.56和4.76 h)。与这增加的时间、使用中位数水平以上病人逐步趋势有更大的改善,肾小球滤过率(GFR),物理组件SF-36问卷的得分和疲劳程度量表(如图。3.).
在每个方案数据集中,自动伺服通气持续时间对从基线到12周结果指标变化的影响a) n端前脑利钠肽(NT-proBNP), b)肾小球滤过率(GFR), c) 36项短表健康调查(SF-36)的身体成分评分(CS)和d)疲劳严重程度量表(FSS)。ASV-C:自动伺服通气顺应性(定义为每晚使用设备≥4小时);ASV-NC:自动伺服通气不符合(定义为每晚使用设备<4小时)。
讨论
ASV治疗CHF和SDB患者的随机、多中心、开放标签、平行组试验的主要结果是:1)ASV有效抑制SDB(包括CSA和OSA),且每晚4.5小时的治疗依从性令人满意;2) ASV与LVEF(主要结局)的改善无关,但与NT-proBNP (PP分析中心脏负荷状况和心功能的替代指标)的显著下降相关;3) ASV对GFR、一般和疾病特异性生活质量、疲劳和困倦症状均无显著影响。
既往研究表明,ASV是CHF患者CSA和OSA共存的有效治疗方法[13.-15.那17.那20.那25.].此外,观察到每晚4.5小时的ASV使用与其他短期和中期ASV试验相似,使用范围为每晚4.2-5.2小时[13.那15.那17.那25.].考虑到CHF患者睡眠时间相对较短[26.[本试验中获得的粘附水平可被认为是令人满意的。
本试验旨在检测主要终点LVEF的显著差异;然而,ITT和PP分析均未显示ASV组LVEF较对照组有更大的改善。ASV组基线至12周AHI变化与LVEF变化无显著相关性。因此,本研究的数据与之前未发现ASV对患有SDB的CHF患者LVEF有显著影响的试验数据一致[15.那16.那27.]与对照干预(如。单独的最佳医疗管理或其他形式的气道正压治疗)。相比之下,Philippe等等。[17.[七个CSA患者的小型子集中,在治疗ASV治疗的小型子集中,发现LVEF的显着增加。同样,H.astings.等等。[25.在CSA合并CHF患者的ASV非随机试验中,LVEF增加了6%。最近,在一项为期3个月的随机试验中,比较了ASV和CPAP对合并CSA和OSA的CHF患者的影响asai等。[13.[与CPAP相比,观察使用ASV(n = 16)的患者的LVEF的显着改善(+ 9.1%相对分别为+ 1.9%)。S.哈哈等等。[28.]在一项包括6项非随机和4项随机试验的荟萃分析中,研究了ASV对LVEF的影响,并与对照干预进行了比较。包括所有的研究,ASV显著改善了LVEF。然而,这一结果主要基于非随机试验,而在随机试验中ASV对LVEF的影响是适度的(<2%)[28.].研究设计似乎对效果量有影响,但无法确定LVEF对ASV改善最大的患者的具体特征[28.].
在ASV组NT-proBNP显著减少,而在对照组NT-proBNP显著增加。在本研究中,这些影响不能用药物治疗或肾功能的改变来解释,因为这些潜在的混杂因素没有明显改变。一种可能是ASV改善心脏前负荷和后负荷,从而降低心脏发病率[29.].观察到的效果大小类似于在CHF患者CSA患者4周ASV治疗期后的先前随机交叉试验中发现的23%的BNP减少[16.,但在心脏再同步化治疗中观察到的较少(与LVEF增加相关的为42%)[30.].
与对照组相比,ASV确实改善了NT-proBNP,而没有改善LVEF,这一发现的一个潜在原因可能是每天抽血时间(早上)和超声心动图(一天的时间没有预先确定)。观察CPAP在OSA患者中的研究时,对血压的影响最大[31.都是在早上出现的。在CHF患者和CSA中ASV对BNP和LVEF影响的类似分离[16.]或与OSA共存的CSA [27.之前观察过。
按照p的研究结果epperell等等。[16.,我们没有观察到ASV对一般生活质量和疾病特异性生活质量的显著影响。相比之下,Philippe等等。[17.]表明在ASV治疗6个月后,MLHFQ评估的疾病特异性生活质量有所改善。然而,在本研究中,这种效果在3个月时没有观察到[17.].
据文献报道,本研究的患者在基线时没有报告过多的日间嗜睡[26.那32.-34.]但是没有观察到这种症状的显着变化。然而,在基线下观察到疲劳,如疲劳严重程度得分为> 36 [35.),在ASV治疗3个月后观察到无明显下降,使该评分回到正常范围。疲劳没有在可比的干预试验中进行评估。
这项试验有几个优势和局限性。为了优化数据质量,来自所有中心的多导睡眠记录由宾夕法尼亚大学(Philadelphia, PA, USA)的两名经验丰富的睡眠技术人员进行集中评分,他们对患者的临床数据不知情。这一领域的大多数其他试验都是单一中心的[16.那19.那25.那27.那33.那36.].此外,本研究中的所有患者都在当代心脏用药上[2],近年来发展了很大的发展。
该研究的一个局限性是,一些患者在试验期间采用了竞争性疗法(心脏药物治疗的改变);这些患者必须从PP分析中排除。如心脏恶化后(ASV组3例,对照组5例)患者给予强化利尿剂治疗,心功能得到改善。因此,虽然目前的研究是迄今为止最大的ASV在患有SDB的CHF患者中评估心功能的随机对照试验,但PP分析不符合计算的样本量。因此,该试验缺乏必要的力量来可靠地说明对几个结果测量的影响,并进行重要的子分析,如效应大小是否取决于年龄或心力衰竭的原因。
然而,GFR的逐步趋势提高GFR,一般QOL(物理成分)和符合ASV疗法的患者组中的疲劳,表明这些结果应在更大的试验中重新评估。
总之,该试验支持ASV是一种有效的治疗CSA和OSA的CHF患者的观点。尽管这组患者没有sddb相关症状,但大多数患者对ASV治疗的依从性是令人满意的。ASV在患有SDB的CHF患者中降低NT-proBNP水平,作为改善心脏负荷状况和功能的替代品。与对照组相比,ASV组LVEF的改善与这些变化无关。生活质量和症状均无显著改善。这一结果支持CHF合并CSA和OSA患者,没有或轻度sdb相关症状,可以随机进行大规模的长期气道正压治疗试验相对以确定正气道压治疗是否能改善这类患者的心血管预后。
脚注
本文提供了补充材料www.www.qdcxjkg.com
临床试验:本研究登记www.controlled-trials.com使用标识符号码ISRCTN04353156。
支持声明:这项工作得到了来自飞利浦家庭医疗保健解决方案(美国宾夕法尼亚州Murrysville)。发起者在研究的设计、实施或数据的分析和解释中没有扮演任何角色。发起人在稿件的准备、审查和批准中没有起到任何作用。
利益冲突:可以在本文的在线版本中找到相关信息www.www.qdcxjkg.com
- 收到了2012年5月28日。
- 公认2012年11月23日。
- ©2013年