抽象的
本研究的目的是评估医院急性加剧急性阻塞性肺病(COPD)后医院入院后死亡的长期死亡率和预测因素。
1824例(23.2%为女性;研究对象为2006年10月至2007年6月间在68家综合医院呼吸内科因COPD急性加重而连续入院的患者。2010年10月至2011年4月期间记录了他们的生命状况。
可用于1750名患者(95.9%)的重要地位,其中787(45%)在随访期间死亡。多变量分析发现,年龄(60-80岁和≥80岁相对<60岁,相对危险度2.99,95% CI 2.31-3.89),体重指数(25-30 kg·m)较低-2相对≤20公斤·m-2,相对风险0.80,95%CI 0.66-0.97),肺癌(相对风险2.08,95%CI 1.43-3.01),心血管合并症(相对风险1.35,95%CI 1.16-1.58),之前的医院入学急性加重COPD(四个或更多相对无,相对风险1.91,95%CI 1.44-2.53),使用配件呼吸肌(相对风险1.19,95%CI 1.01-1.40)或低肢体水肿(相对风险1.74,95%CI(1.44-2.12))在排出时长期氧疗法的入学和治疗(相对风险2.09,95%CI 1.79-2.45)是独立的死亡风险因素。
在医院急性加剧COPD急性加剧后4年内死亡率高(45%)。与呼吸系统和一般地位有关的简单临床信息可以帮助识别高危患者,并针对更密集的后续行动和护理。有趣的是,心血管的合并症和过去的COPD急性加剧的住院治疗,但在1秒内没有强迫呼气量,独立地预测了死亡的风险。
抽象的
住院后急性加重COPD后的长期死亡风险很高,但可以容易地确定http:///wly/li4gz.
介绍
全球性慢性阻塞性肺病(COPD)是根据世界卫生组织的每年约300万人死亡的主要原因[1].
COPD的急性加剧与发病率,入伍率,资源利用率和死亡率增加有关。在文献中,许多研究报告在急性加剧COPD后的存活是分析住院医生的短期研究。根据这些研究,住院死亡率为2.5%至30%[2-11.].在一项荟萃分析中,包括六项随访期为1.5年的欧洲、美国和澳大利亚队列研究,提供住院后三个时间点的死亡率或生存曲线,2年和5年死亡率分别为43%和51% [12.].批判期后产生的过多的死亡率估计为15.6%(95%CI 10.9-20.3)[12.].
在法国,2006年10月和2007年6月,综合医院呼吸师学院对综合医院呼吸系统部门呼吸系统部门急性加剧的所有新医院入院案件进行了前瞻性观察研究。本研究的主要目标是评估长期(≥3年)的死亡率及其预测因素。其次要目标是收集有关COPD急性加剧的信息,导致医院入院,并审查医院死亡和3个月不利结果的预测因素(IE。死亡及/或重新接纳)[13.].患者的特征及其在医院死亡中的含蓄和预测因素进行了出版[11.那14.那15.].
本文介绍了这一法国队列中的长期死亡率,并展示了在医院入学时收集的信息如何提供有机会在随访期间识别死亡风险的患者。
方法
学习规划
2006年10月1日至2007年6月30日,肺部专家从68名法国综合医院连续1849名患者进入呼吸系统部门的呼吸系统,无论入场的源泉(IE。导向器通过急诊部、重症监护病房、门诊部或其他部门或医院)。
在住院期间,使用患者的病史和来自先前的临床检查和测试和测试的患者的高级呼吸专家,建立或确认COPD的诊断或确认。
COPD的急性加剧被定义为患有已知COPD的患者中咳嗽,痰液或呼吸困难的增加,或者在入学期间由高级呼吸专家疑似COPD和患有COPD的患者。
所有患者均正式了解了该研究的目标和要求,并在包容之前给予了口头同意。该研究议定书于2006年7月3日批准,由卫生领域的材料研究咨询委员会(法国巴黎)中的材料研究咨询委员会。
数据收集
在包含和放电时,调查人员收集数据1)患者(IE。人体测量和社会人口学特征、一般病史和习惯);2) COPD的特点(急性加重前的临床特点及处理);3)急性加重(病因及临床特点);4)住院治疗(入院方式、急性加重的管理、住院时间和出院时的治疗)。
统计分析
所有统计分析由法国巴黎INSERM Unit 700呼吸流行病学小组使用SAS软件9.2版(SAS Inc., Cary, NC, USA)进行。
采用Kaplan-Meier法构建生存曲线。随访0 ~ 54个月。根据随访结束时患者的生命状态,对所有问卷变量进行人口描述。使用单因素分析和多因素分析确定死亡的预后因素。为了进行统计分析,缺血性心脏病和充血性心力衰竭被归类为“心血管共病”。
对于多变量分析,采用了Cox比例风险模型的后退逐步过程。为了进行选择,它包括了在单变量分析中p<0.10显著的变量。在似然比检验的基础上,从模型中一次剔除一个变量。对于具有两个以上类别的变量(例如入院的急性加重分为五个类别),使用虚拟变量,当至少一个类别是显著的,被迫进入模型。如果变量与死亡显著相关,且双尾p值<0.05,则有资格纳入最终的多变量模型。
结果
在纳入的1849例患者中,有25例因诊断不确定而未纳入研究队列。在研究队列的1824例患者中,74例被排除在研究人群之外:45例在住院期间死亡,29例在纳入后小于9个月失访或随访。因此,研究人群包括1750名患者(无花果。1)。他们的主要特征是介绍的表格1。
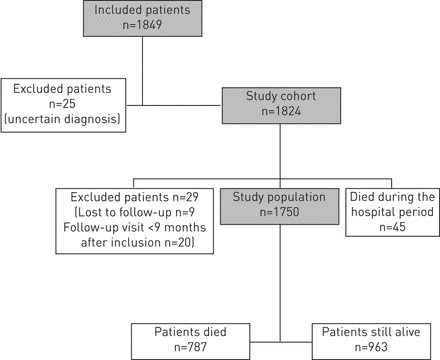
后续的研究。
长期生存
在随访期间,787例(45%)患者死亡。这些患者的中位随访时间为18个月。随访期间无死亡的患者中位随访时间为45个月。第1、2、3和4年生存率分别为83.2%、70.6%、61.4%和55.1% (无花果。2)。
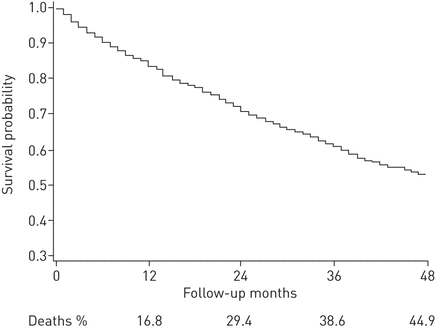
Kaplan-Meier生存曲线。
与死亡有关的因素:单变量分析
表S1显示了与单变量分析中死亡相关的患者特征,IE。性别,年龄(无花果。3.)体重指数(BMI),哮喘史,胃食食管反流病(GORD),继发性肺动脉高压,慢性右心室衰竭,肺癌,具有共用心血管疾病的存在(IE。缺血性心脏病或充血性心力衰竭)(无花果。4.)和以前的COPD诊断。入学的吸烟状况与随访期间的死亡风险增加无关。
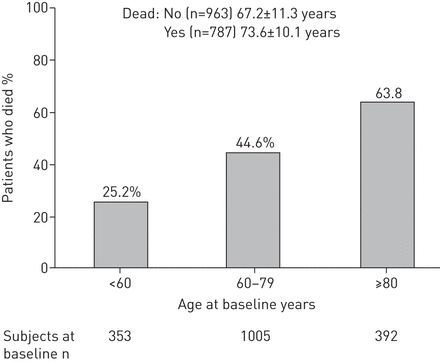
根据基线时代死亡的患者的百分比。P <0.0001。
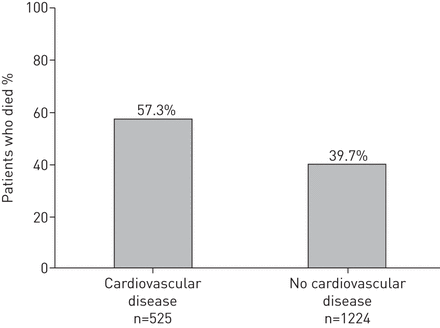
根据基线存在心血管疾病的存在,死亡(n = 787)的患者百分比。P <0.0001。
许多COPD特征也与死亡有关(表S2):医学研究委员会呼吸困难评分,强制呼气量在1 S(FEV1), FEV1/迫使(呼气)生命能力,动脉二氧化碳压力(P.ACO.2)、动脉氧分压(P.敖2)全球慢性阻塞性肺病(金)气流阻塞阶段的倡议,持续长期氧疗,非侵入性通风,长期口服皮质类固醇和急性加重和住院治疗去年急性加剧(无花果。5.)。
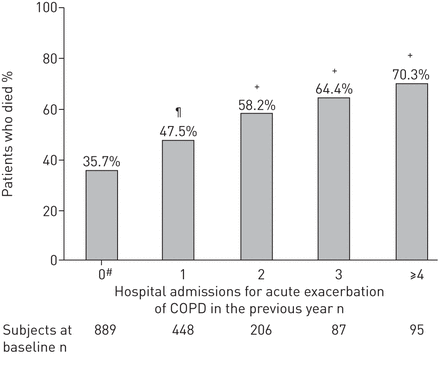
死亡患者的百分比根据前一年内慢性阻塞性肺病(COPD)急性加剧的医院入院次数。n = 773。#:在包含的COPD或COPD未知的COPD或COPD未知的情况下没有住院治疗;¶: p = 0.0001;+: p < 0.0001。
如表S3所示,与长期死亡风险相关的加剧的特征是疑似或记录的传染病学,左心衰竭,在医院入院时,第一个24小时内严重程度的临床症状总数,以及在这些迹象中呼吸困难,紫绀,紫绀,动脉氧饱和度通过脉搏血液测量,使用配件呼吸肌,矛盾的腹部运动,呼吸速率> 25呼吸·分钟-1、心动过速(>110次·分钟-1),斑点和下肢水肿。增加咳嗽和痰液变化与死亡没有统计学显着。
最后,医院住宿的一些特征与死亡有关(表S4):首先入场通过ICU、ICU住院、住院氧疗治疗、延长住院时间、出院氧疗治疗、无创通气、全身皮质类固醇、抗生素或物理治疗。
讨论
这种大型长期前瞻性研究发现,在医院急性加剧COPD急性加剧后,患有48%的患者在48个月内死亡。增加长期死亡率风险增加的临床预测因子:增加年龄,低BMI,一些合并症的存在(IE。肺癌或心脏病),医院入院史上急性加剧急性加剧,急性发作的临床严重程度和需求在放电时进行氧疗法。相反,气流阻塞的严重程度与生存率无关。
气流阻塞程度、呼吸困难与死亡率的关系
FEV之间的关联缺乏1与多变量分析中生存期的差异与包括C艾莉等等。[16.],作者在其中开发了BMI,障碍,呼吸困难和运动能力(BODE)指数。在他们的研究中,FEV1与随访52个月的死亡风险独立相关,因此与呼吸困难、BMI和运动耐量一起成为BODE预后指数的组成部分。C艾莉等等。[16.]稳定,本研究中的所有患者都是定义,以足够严重的情况证明住院治疗,这可能会解释为什么fev1尽管与单变量分析的这种结果强烈关联,但不是长期死亡率的独立预测因素。符合这一假设,大多数患者对非常严重的气流梗阻(62.9%)令人严重,并且众所周知,当发生恶化时,往往更严重的气流阻塞患者往往会更频繁地住院。17.].的确,在我们的研究中,FEV1之前的住院治疗表现出明显的连线性,并且当前未进入多元模型,FEV时1仍然与生存率独立相关(数据未显示)。此外,FEV的预后价值1由于临床感应严重程度的临床迹象可能不堪重负,因为急性发作的严重程度增加明显随着基线疾病严重程度的增加。在纵向鉴定预测性替代终点(Eclipse)研究的评估中,严重恶化的风险随着气流阻塞的严重程度而增加了[17.].在那项研究中,随后的加剧发生的最佳预测因子是加剧的历史,这对我们的人口的显着预后因素是显着的预后因素,至少在考虑严重的加剧时(见下文)。有趣的是,并按照其他队列研究[18.[我们的结果表明,在住院患者急性加剧COPD的患者中,这种急性发作的严重程度预测了长期存活。
同样,在我们的队列中,在医院入院前与单变量分析中的死亡率强烈有关的稳定状态呼吸困难的严重程度,但在多变量分析中没有独立预测这一结果。同样,这可能与严重程度的人口的相对均匀性有关。此外,混乱可能发挥重要作用。实际上,呼吸困难的严重程度与疾病严重程度以外的因素相关,例如通常的身体活动,BMI和一些相关的合并症的水平,特别是充血性心力衰竭[19.],它被识别为我们人口中的独立预后因素。在一些患者中,这些因素作为呼吸困难水平的决定因素的作用甚至可能比气流障碍更重要[20.].
入场区严重程度的临床迹象
记录在入学上的大多数临床迹象表明,除了下肢水肿和使用辅助吸气肌的使用外,没有单独预测长期死亡率。
其他研究还报告了下肢水肿和医院内和出院后死亡率之间的关联[9.那21-23].实际上,在许多患者中,下肢水肿的发生可能反映了一定程度的慢性右心室破坏的存在,因此是一个非常严重的潜在疾病的标志物。在研究患者急性加剧的急性加剧的患者的研究中,使用辅助吸气肌的使用也是医院内死亡率的预测因子[2].在那项研究中,患者在出院后不遵循。这种身体迹象的一个难度是他们的评估不是标准化的,可能取决于医生的经验。实际上,我们无法确保报告的是“使用配件吸气肌肉”的内容与上丙虫区的吸气抑制,一种过度下流率和吸气载荷的严重程度的标志物。
以前住院治疗与生存之间的关系
我们的数据证实,全因死亡率随着前一年住院人数的增加而增加(前一年因病情加重住院1、2、3或4人次的比值分别为1.28、1.45、1.76和1.91)。一些作者没有发现类似的结果。在GRoenewegen.等等。[7.],在多因素分析中,住院后1年死亡率不受再次住院人数的影响,这可能与随访时间相对较短有关。相反,在304例COPD患者的队列研究中,S奥勒- cAtaluña.等等。[18.[展示了随访期间死亡风险受到COPD严重急性加剧的频率,特别是需要住院的频率。Gudmunsson.等等。[23)和一个lmagro.等等。[24]在住院COPD患者中进行多元分析,并显示患者在去年的医院入院,无论原因如何,都有更高的死亡风险。与死亡率相关的其他因素在这两项研究之间有所不同:它们包括卫生地位,婚姻状况,抑郁症和学习中的查理指数lmagro.等等。[24[较大的年龄,肺功能降低,糖尿病和健康状况差udmunsson.等等。[23].这些差异可能是由于相对较小的样本尺寸(分别为n = 135和416)和有限的后续持续时间(2年)。最后,其他几位作者报告了住院频率与死亡风险与死亡风险之间的关系[25].
高风险患者的特征
我们的数据显示随访期间高死亡风险风险高的患者具有较低的BMI,更频繁的心血管合并症以及以前的加剧住院治疗。
这些结果表明存在“高风险概况”。最近的几项研究强调了彻底表征患者超出气流阻塞程度的重要性。在322名患者中使用主成分和聚类分析,B乌尔科尔等等。[26鉴定了COPD患者的四种表型。作者遵循了队列,持续3.35岁。在此期间的死亡率为19.8%,并且表型之间存在差异:在所谓的“表型2”中观察到最低的死亡率(IE。气流阻塞患者较少,少量的合并症和恶化),这往往能够证实我们的研究结果[27].在342名患者的队列中,第一次住院治疗COPD的急性加剧,然后超过4年,Garcia-Aymerich等等。[28]确定了三种不同的表型:“严重呼吸道”,“中度”和“系统性”COPD。与我们的人口一样,在随访期间患病的患者更高,以及心血管患者的患者。然而,注意,在本研究中,在夹杂物中没有具体进行客观测量以确认存在心血管疾病的存在。心血管疾病确实是COPD死亡的常见原因[29],并在COPD的急性加剧后,几项研究中的几项研究中的死亡率增加的危险因素[30.那31].相反,BMI高则有保护作用,如BODE指数研究[16.,而营养不良则预示着较短的生存时间[32].P.敖2那P.ACO.2在单变量分析中,pH值和随访期间的死亡率均相关,但在多变量模型中与生存不独立相关。
肺癌,COPD患者中另一个已知的死亡原因[33],是唯一与当前队列中的死亡风险增加相关的其他合并症。虽然许多研究包括我们的研究已经发现年龄是死亡率的危险因素,但疾病持续时间可能是一个更突出的预后因素[34].
令人惊讶的是,我们发现在全导致死亡率方面诊断戈兰施加了保护作用。这一结果与来自Eclipse研究的数据表观矛盾[17.],GORD是一种恶化的危险因素。有趣的是,在特发性肺纤维化中,GORD的治疗与更好的结果有关[35].从我们的研究中,GORG的诊断可能伴有相应的治疗,这种抗反法治疗的保护作用可能是假设的,无症状的患者的死亡率更高,因此未经处理的巨大。但是,我们无法解决这一假设。
研究的优势和局限性
一方面,这里鉴定的预后因素纯粹是临床,并且在病房进入时非常容易收集。因此,它们可能有助于引导包括药理学药物的后续和治疗的强度,该治疗剂旨在降低加剧或康复的风险,这已被证明会降低住院治疗COPD的急性加剧治疗后的死亡率[36].由于这些预后因素在很多患者中鉴定了长时间(48个月)的患者,因此很少有患者失去随访(29(1.59%),其中1824年)和很少缺失数据(参见表格),结果可被视为强大,至少在被认为是普及的人口中。
另一方面,在解释结果时必须考虑到这一群体的某些特定特征。首先,患者是在进入呼吸内科后纳入的,根据定义排除了纯门诊护理的患者,以及在入院前死亡的COPD急性加重患者。例如在急诊部或ICU中。此外,我们在此报告放弃后存活的预测因素。因此,在留在医疗病房期间死亡的患者也被排除在分析之外。它们很少(n = 45,2.5%),其特征已被报告[11.].因此,这里确定的预后因素不能推广到所有因慢性阻塞性肺病急性加重到医院就诊的患者。此外,一些潜在的重要预后因素,如运动耐量(作为BODE指数的重要组成部分)没有被记录,这实际上与现实生活中通常发生的情况相符。最后,还没有确定确切的死亡原因,这使我们无法将它们与特定的风险因素联系起来。然而,这并不是这项研究的目的。
综上所述,本研究表明,法国综合医院呼吸科收治的COPD急性加重患者,其长期死亡风险较高,且与呼吸和非呼吸状态标志物均相关。IE。年龄、较低的BMI、是否存在肺癌、心血管共病、是否因COPD急性加重而住院、入院时的一些严重临床体征以及出院时需要长期氧疗。相反,FEV1在随访期间不是死亡的独立预测因素。住院入学应为临床医生提供识别风险患者的机会,并为他们提供更密切的后续行动和最佳可用药理学和非药物治疗。
致谢
这项研究是由Collège des Pneumologues des Hôpitaux Généraux在Générale de la Santé和Société de Pneumologie de languue Française的帮助下进行的。
作者感谢所有肺部专家(下面列出的),他们积极参与了这项研究。他们特别要感谢Mahmoud Zureik(单元700,Inserm,Paris,France)进行统计分析。他们还感谢FabiennePéretz(Margaux Orange,巴黎,法国)为她的帮助准备这篇文章。
调查人员如下(研究时的附属机构)。OlivierChrétien,Service de Pneumologie,Center住院主任intercommunalAlençon-Mamers,Alençon;Toufik Didi,Service de Pneumologie,Centre Headyiere De LaRégiond'Nancy,Annecy;Jean-Michel Chavaillon,Service de Pneumologie,Center Seaveringier Antibes Juan-Les-PINS,抗洲;Juliette Camuset,Service de Pneumologie,argenteuil中心住院主管;Patrick Brunet,Service de Pneumologie,中心住院,琶音;Jean-Pierre Orlando,Service de Pneumologie,Center Houthtsionier Edmond Garcin,Aubagne;Pierre Pasquer,Service de Pneumologie,Center Henri Mondor,Aurillac;Philippe Tadu,Service de Pneumologie,Center Seaveryier,Bar-Le-Duc;Jean-Pierre Mathieu,Service de Pneumologie,Center Seearingier De LaCôtyAsque,Bayonne; Michel Mornet, Service de Pneumologie, Centre Hospitalier Jacques Coeur, Bourges; Denis Braun, Service de Pneumologie, Hôpital F. Maillot, Briey; François Viau, Service de Pneumologie, Centre Hospitalier de Bligny, Briis-sous-Forges–Bligny; Patricia Barré, Service de Pneumologie, Centre Hospitalier Jean Rougier, Cahors; Philippe Carré, Service de Pneumologie, Centre Hospitalier, Carcassonne; Gérard Body, Service de Pneumologie, Centre Hospitalier, Chalons-en-Champagne; Eric Kelkel, Service de Pneumologie, Centre Hospitalier, Chambery; Marguerite Le Poulain-Doubliez, Service de Pneumologie, Hôpital Manchester, Charleville-Mézières; Charles Sleiman, Service de Pneumologie, Hôpital Louis Pasteur, Chartres; Francis Martin, Service de Pneumologie, Centre Hospitalier Compiègne-Noyon, Compiègne; Odile Salmon, Service de Pneumologie, Centre Hospitalier Sud Francilien, Corbeil-Essonnes; Cyril Bernier, Service de Pneumologie, Centre Hospitalier René Pleven, Dinan; Edith Maetz, Service de Pneumologie, Centre Hospitalier, Douai; Jean-Renaud Barrière, Service de Pneumologie, Centre Hospitalier de la Dracénie, Draguignan; Mourad Grib, Service de Pneumologie, Centre Hospitalier, Dreux; Christian Delafosse, Service de Pneumologie, Hôpital Simone Veil, Groupement Hospitalier Eaubonne–Montmorency, Eaubonne; Philippe David, Service de Pneumologie, Centre Hospitalier Intercommunal d’Elbeuf-Louviers/Val-de-Reuil, Elbeuf; Michel Carbonnelle, Service de Pneumologie, Auban-Moët Centre Hospitalier Epernay, Epernay; Jean-Louis Collignon, Service de Pneumologie, Centre Hospitalier Jean Monnet, Epinal; Guillaume Fesq, Service de Pneumologie, Centre Hospitalier Intercommunal Eure et Seine, Evreux; Béatrice Desurmont Salasc, Service de Pneumologie, Centre Hospitalier Intercommunal Fréjus Saint-Raphael, Fréjus; Laetitia Chemery, Service de Pneumologie, Centre Hospitalier d’Avranches-Granville, Granville; Philippe Bonnefoy, Service de Pneumologie, Centre Hospitalier, Jonzac; Jean-Robert Calvaire, Service de Pneumologie, Centre Hospitalier Nord Caraibe, Le Carbet, Martinique; Cécile Dujon, Service de Pneumologie, Centre Hospitalier de Versailles, Le Chesnay; Gilles Gonzalez, Service de Pneumologie, Centre Hospitalier Le Creusot-Monceau, Le Creusot; Jean Quieffin, Service de Pneumologie, Centre Hospitalier, Le Havre; François-Xavier Lebas and François Goupil, Service de Pneumologie, Centre Hospitalier, Le Mans; Michel Marcos, Service de Pneumologie, Centre Hospitalier Robert Boulin, Libourne; Gérard Oliviero, Service de Pneumologie, Centre Hospitalier, Longjumeau; Bernard Duvert, Service de Pneumologie, Centre Hospitalier, Lons-le-Saunier; Hervé Jullian, Service de Pneumologie, Centre Hospitalier, Martigues; François Blanchon and Laurence Moncelly, Service de Pneumologie, Centre Hospitalier, Meaux; Bruno Caillet, Service de Pneumologie, Centre Hospitalier, Montélimar; Jacques Piquet and Cyril Maurer, Service de Pneumologie, Centre Hospitalier Intercommunal Le Raincy-Montfermeil, Montfermeil; Guillaume Foulon, Service de Pneumologie, Hôpital Max Fourestier, Nanterre; Corinne Lamour, Service de Pneumologie, Centre Hospitalier, Niort; Pablo Ferrer Lopez, Service de Pneumologie, Centre Hospitalier de Polynésie Française, Papeete, French Polynesia; Laurence Marsal and Nicolas Roche, Service de Pneumologie, Hôtel-Dieu, Paris; Marie Bénichou, Service de Pneumologie, Centre Hospitalier, Pau; Serge Lacroix, Service de Pneumologie, Centre Hospitalier, Périgueux; François Sénéchal, Service de Pneumologie, Hôpital René Dubos, Pontoise; Henri Barbieux and Nicolas Just, Service de Pneumologie, Centre Hospitalier, Roubaix; Daniel Acker, Service de Pneumologie, Centre Hospitalier Lemire, Saint-Avold; Daniel Coëtmeur, Service de Pneumologie, Centre Hospitalier, Saint-Brieuc; Bernard Tanguy, Service de Pneumologie, Centre Hospitalier Felix Guyon, Saint-Denis, Réunion; Christophe Roy, Service de Pneumologie, Centre Hospitalier, Sainte-Foy-la-Grande; Perrine Hermant, Service de Pneumologie, Centre Hospitalier Intercommunal Poissy Saint-Germain-en-Laye, Saint-Germain-en-Laye; Hugues Morel, Service de Pneumologie, Centre Hospitalier, Saint-Malo; Michel Martin, Service de Pneumologie, Centre Hospitalier d’Angoulème, Saint-Michel; Amer Karimo, Service de Pneumologie, Centre Hospitalier de la Région Saint-Omer, Saint-Omer; Claude Arvin-Berod, Service de Pneumologie, Centre Hospitalier Sud Réunion, Saint-Pierre, Réunion; Marie-Germaine Legrand-Hougnon, Service de Pneumologie, Centre Hospitalier, Soissons; Alain Béraud, Service de Pneumologie, Hôpital Beauregard, Thionville; Dominique Andreotti and Bruno Escarguel, Service de Pneumologie, Centre Hospitalier Intercommunal, Hôpital Saint Musse, Toulon; Céline Louerat, Service de Pneumologie, Centre Hospitalier, Valence; Didier Debieuvre, Service de Pneumologie, Centre Hospitalier Intercommunal de Haute-Saône, Vesoul; Catherine Fouret, Service de Pneumologie, Centre Hospitalier Intercommunal, Villeneuve-Saint-Georges; Hassane Ziani Bey, Service de Pneumologie, Centre Hospitalier, Vire; and Alain Strecker, Service de Pneumologie, Centre Hospitalier, Wattrelos, France.
脚注
这篇文章有补充资料可从www.www.qdcxjkg.com.
支持声明:本文由阿斯利康、勃林格殷格翰/辉瑞、Comité国家防治呼吸道疾病(CNMR)、葛兰素史克、Orkyn '、Pneumologie Développement和VitalAire资助。
利益冲突:披露可以在此手稿的在线版本旁边找到www.www.qdcxjkg.com.
- 收到了2012年11月8日。
- 公认2013年1月10日。
- ©2013年















