摘要
本研究的目的是描述在生命的前36个月内哮喘和非发育儿童的喘息时间模式,并确定是否存在喘息的哮喘相关断裂点。
使用了从出生到6岁随访儿童的历史队列数据(SLAM队列)。36个月前的喘息发作和6岁时的哮喘发作均由医生记录。计算哮喘的月平均发病率和率比。建立连接点回归模型以识别喘息风险中的断点。
3739名儿童提供完整信息。在前36个月内喘不过气来哮喘比在非惊厥儿童(率2.62,95%CI 1.81-3.78)中更频繁。在第一个月内,差异是可观的,并且由于在哮喘儿童中持续高速率而稳定地增加。可以识别速率比中没有断点。哮喘的儿童表现出一种单相曲线,发病率和非发血儿童表现出两相曲线。然而,过敏性哮喘的儿童也显示出两相曲线。
在哮喘儿童出生后的头36个月里,没有一个可以确定的转折点,在这个转折点上哮喘的发病率开始突出。
摘要
哮喘病儿童从出生起就增加了喘息;过敏性和非过敏性哮喘的不同进展模式http:///wly/lo9yk.
介绍
大约40-50%的婴儿在其第一年生命中至少有一个喘息的集,而这些事件经常重复[1].喘息也是哮喘的主要表现之一,婴儿喘息和持续性哮喘之间的关系吸引了显着的兴趣。目前对婴儿喘息的自然历史的知识来自一系列大型研究,分析了本病的时间表及其与学童持续存在的哮喘症状的关联。Tucson儿童的呼吸研究在前3年内分类为瞬态或持续性,这取决于6岁的症状的缺失或存在[2].雅芳父母和儿童纵向研究(ALSPAC)最近通过识别新的疾病模式增加了这个问题的复杂性[3.].基于这些和其他研究,可以说许多喘息婴儿只有一种短暂的疾病;然而,多达40%的人在上学期间会有哮喘症状。预测患有哮喘的幼儿患哮喘风险的方法的发展取得了进展,并设计和测试了哮喘预测指标[4].
哮喘的一个有待研究的方面是,哮喘儿童与非哮喘儿童的早期喘息史是否不同。有研究表明,1岁以下儿童的哮喘和喘息之间没有关联,但这种关联何时出现尚不清楚[5].有可能确实存在一些转折点,在这个转折点上哮喘患儿和非哮喘患儿的哮喘发病率有所不同。英国哮喘管理指南建议在~ 2岁时有一个断点[6].然而,这种说法缺乏证据支持。
本研究的目的如下:描述哮喘儿童和非哮喘儿童在出生后36个月内不同的喘息时间模式,并确定哮喘性喘息的发生率是否有明显的转折点。
人口和方法
人口和环境
大满贯(Sibilancias en Lactante y Asma en el市长(稍后婴儿喘息和哮喘)研究利用数据从历史队列由所有在2002年和2004年之间出生的孩子6岁,在29日覆盖的人口基本医疗实践在阿斯图里亚斯,西班牙北部地区一个温暖、温和,湿润的气候和较高的哮喘患病率,2002年估计为6-7岁的11.5%和13-14岁的15.3% [7].参与的中心是城市和农村的初级卫生保健机构,它们提供公共卫生保健,这是2006年西班牙约87%的儿童人口的唯一健康保险系统(国家卫生调查数据)http://pestadistico.inteligenciadegestion.msssi.es/ArbolNodos.aspx)。根据他们的居住地,孩子们出生时分配给一个主要的健康中心,儿科医生担任年龄<14岁儿童的初级保健医生。所有儿童在6年时出席了6年的预定访问,当出席儿科医生提供了审查健康问题,疫苗接种和其他预防性保健时。
与慢性或复发性呼吸问题相关的特定疾病的儿童被排除在外。在线补充表S1中包含了指定排除标准的详细列表。如果孩子出生时没有被分配到研究中心,则记录不完全随访。这些孩子要么是移民,要么是在国外出生的。
关于喘息和哮喘的信息
所有儿童的临床记录都在生命的前36个月内审查了喘息的剧集。审查专注于纸张和电子临床记录中包含的每一个注释(自2001年以来,Asturias的所有主要医疗保健实践都使用了相同的电子临床记录系统),以及住院治疗和急诊室访问的报告在临床记录中常规记录。
喘息发作的定义是任何呼吸系统疾病,其中医生记录的喘息是在体检听诊。发现喘息的日期作为发作的日期,不同发作之间的最短时间为1个月[8].
临床记录也用于6年鉴定活性哮喘,定义为患有儿科医生的哮喘的前12个月的发生,并且至少一种抗炎药物处方。
作为哮喘儿童卫生保健的一部分,经常(但不是经常)进行空气中过敏原的过敏试验(无论是皮肤点刺试验还是血清特异性IgE测定),并且在临床记录中记录了阳性或阴性结果。进行这些试验的年龄,以及测试的过敏原类型和数量可能根据临床需要而有所不同,但尘螨致敏始终包括在测试中,因为在阿斯图里亚斯尘螨是与哮喘最常见的过敏原。根据对任何空气过敏原的阳性或阴性测试,哮喘被分为过敏性或非过敏性。
分析
所有从出生到36个月的哮喘发作都被确定,每1000名儿童每月的平均发病率被计算并分配到每个月间隔的中点。还计算了哮喘患儿和非哮喘患儿的发病率比以及95% Wald置信区间。通过绘制每个日历月的发病率来评估喘息的季节性。以每个历月发病率的3年平均值的变异系数计算季节变异系数,并统计分析变异系数组间差异[9].
在生命的前36个月,通过关节回归模型分析发病率和比率的变化,寻找趋势中的断点。使用美国国家癌症研究所的Joinpoint回归程序软件构建回归模型[10.].线性模型被构造出发射率,并且对速率比构造了对数线性模型,每月年龄的中点为独立变量。该模型由网格搜索方法构建,并测试了零和五点之间的模型。选择最佳模型的选择是通过置换测试进行的,对于重复测试的Bonferroni校正之后的全局意义级别为0.05,[11.].在线补充材料提供有关回归模型建筑,选择和拟合的进一步细节。其他比较是由表现数据的CHI平方测试和用于非正常分布式数值数据的MANN-WHITNEY非参数测试进行的。
道德
该研究议定书由Principado De Asturias的区域临床研究伦理委员会批准(第03/2011号)。
结果
样本
在4765名6岁儿童的队列中,36名(0.8%)有一个排除标准(详见在线补充表S1), 990名(20.8%)有不完全随访。有完全随访和没有完全随访的儿童在性别、出生年份或出生体重方面没有差异。该分析使用了从3739名儿童(51.2%为男性)收集的完整数据。
有1704名儿童(45.6%)在生命的前36个月内至少有一个喘息的集。6岁的活跃哮喘在573名(15.3%)儿童中确定,其中359名(62.7%)接受过敏测试,有228名(63.5%)敏感的儿童;房屋尘螨是最常见的过敏原(94.7%)。在线补充材料中提供了儿童的后续和分类的流程图。
在前36个月内喘息于哮喘比在非发血儿童(73.6%)中更常见与40.5%, p<0.001),过敏性哮喘与非过敏性哮喘之间差异无统计学意义(75.4%)与77.1%,p = 0.798)。在非动脉儿童的第一集发生喘息于8.8(5.4-18.2)个月的中位数(四分位数范围),哮喘儿童9.9(5.2-21.5)个月(P = 0.047)。非过敏性哮喘的儿童在比过敏性哮喘的儿童显着提高了他们的第一集(9.0(4.9-18.7)个月与12.0(6.5 - 26.1)个月,p=0.005)。
喘息的发生率
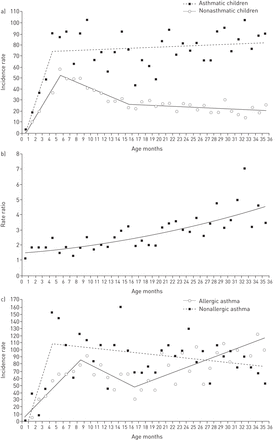
在生命的前36个月,平均每月哮喘发生率为每1000名无哮喘儿童27.84次,每1000名哮喘儿童72.86次,比率为2.62 (95% CI 1.81-3.78)。前36个月的每月发病率显示在图1,表列的发病率和率比数据见在线补充表S2。哮喘儿童从3个月开始出现喘息的风险明显更高,在前36个月期间稳步增加。虽然无哮喘儿童的发病率在达到峰值后平稳下降,但哮喘儿童的发病率在生命的前3年持续升高。变应性哮喘的月平均发病率低于非变应性哮喘,分别为70.42 / 1000和86.30 / 1000,比率为0.82 (95% CI 0.38-1.75)。相关图表在在线补充表S3和图S2中给出。
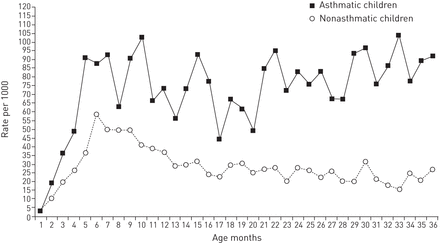
从出生到36个月的哮喘儿童和非哮喘儿童每月平均哮喘发生率(每1000人)。
季节性
图2显示每个日历月的发病率(数据列表见在线补充表S4)。哮喘患儿和非哮喘患儿均具有明显的季节性,夏季发病率较低,但年变化不同。无哮喘儿童的发病率在冬季和春季(12 - 6月)连续下降,而哮喘儿童的发病率在冬季和春季保持相同的升高,而在夏季(7 - 9月)升高。结果表明,非哮喘患儿的季节性差异高于哮喘患儿(变异系数分别为46.7%和37.0%;p < 0.001)。变应性哮喘患儿与非变应性哮喘患儿均存在季节性差异,变应性哮喘患儿差异稍大(变异系数分别为43.1%和37.9%;p = 0.083)。参见在线补充图S3。
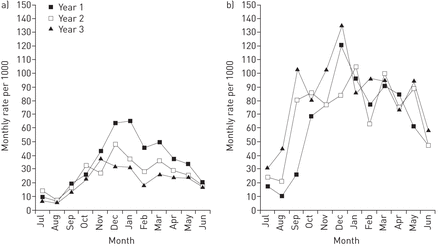
每月发病率的喘息率毫不发血和b)哮喘儿童,历史月份,在第一个,第二和第三年。
回归的连接点
关于选择最佳型号的详细信息包含在在线存储的在线补充表S5-S8中。回归线见图3., 和表1演示回归参数。在整个头36个月的发病率中确定了明确的转折点。在无哮喘患儿中,发病率在5.5个月时迅速上升至峰值(95% CI 4.5-7.5),然后在15.5个月时迅速下降至第二个接点(95% CI 10.5-18.5)。此后,下降速度继续放缓。哮喘患儿的发病率也在4.5个月时迅速上升至峰值(95% CI 2.5-6.5),但此后发病率几乎保持不变(无显著回归斜率),没有任何新的可识别接点。比率比率的回归模型显示,在比率比率为1.47 (95% CI 1.27-1.71)的对数值上有显著的截距,对应于哮喘儿童出生后喘息风险的增加。模型中没有可识别的连接点,比率每月稳定上升3.2%。
喘息于前36个月的发病率并加入跳点回归线。a)6岁的儿童,没有哮喘;b)哮喘患者对非发血儿童的率;c)6年内过敏性和非过敏性哮喘的儿童。
过敏性哮喘的模型与非哮喘儿童的模型有一些相似之处,因为它也显示了两个关节。第一次发生在8.5个月时(95% CI 3.5-12.5),第二次发生在16.5个月时(95% CI 10.5-23.5)。第二点的变化是发病率的快速增加,因此显示了一个两阶段模式。非过敏性哮喘患儿只有一个关节,位于4.5个月(95%可信区间3.5-6.5)。
讨论
重要发现
6岁时患有活动性哮喘的儿童在出生后的最初几个月内出现喘息的风险(风险比)会增加,此后风险会不断增加。在一个早期峰值之后,没有可识别的随后年龄断点,在这个断点上发生了哮喘相关的哮喘发生率的变化,发病率比率的逐渐上升是由于非哮喘儿童发病率比率的逐渐下降。
过敏性哮喘患儿发病率呈明显的两阶段曲线,第一阶段与非过敏性哮喘患儿相似,第二阶段开始于第二年年中,发病率呈新的上升趋势。然而,非过敏性哮喘儿童表现为单相模式,发病率持续较高。
限制和优势
该研究的局限性主要是由于其历史性和丢失或未记录的事件的风险,导致了低估了发病率。然而,前3岁的累积发病率为45.6%接近以前报告的(如。43.5%的莱斯特呼吸队列)[12.].如果熟悉呼吸症状,文化或意识形态特征,享有呼吸症状,文化或意识形态特征的偏好,则可以错过喘息的剧集,如果允许私人做法或其他原因征询邀请。我们与父母报告的记录数据没有对比,因为他们对几年前发生的事件的记忆将是一个非常有偏见的信息来源。随着孩子的增长,咨询可以减少。就是这种情况,在早期峰后,非发病性儿童的真正发病率在早期峰后的表现是相当恒定的,而不是显示回归模型中发现的平滑减少。此外,哮喘儿童的真正发病率将在早期峰后显示连续增加。此外,如果缺失发作的速度在哮喘和非发作的儿童之间存在差异,则估计的率比率将偏向于不可预测的方向,因为理论上可以理解哮喘儿童的较高和较低的咨询阈值。预期未预期的是,给定年龄的缺失剧集率的快速变化,因此发病率少数可能是由于发生率的真实变化。在哮喘和非惊讶儿童之间缺少喘息集的差异风险中,突然发生的变化也不太可能发生速度,因此在速率比中没有任何内容,不应归因于由缺失发作引起的偏差。
另外,过敏性和非过敏性哮喘的分类来自不同的技术,在不同年龄施用,并且在哮喘儿童中不普遍进行。在62.7%的哮喘儿童中进行过敏测试,这是一个与预期队列相比的数字,其中预定的过敏测试仅在50%至80%的队列中进行[2,13.,14.].然而,如果所有儿童在六岁时都进行了过敏测试,一些非过敏性哮喘患者可能被认为患有过敏性哮喘,因为随着年龄的增长,对吸入性过敏原的敏感性增加。然而,似乎没有太多的错误分类发生,因为哮喘儿童过敏性哮喘的比例(63.5%)并不低于其他研究发现的比例[15.,16.].该研究的另一个限制是没有一些数据,这可能有助于更微妙的解释:家庭过敏风险,烟雾暴露等危险因素。在分析中不包括这些因素的决定是基于该研究的历史设计,因为这些数据在临床记录中的质量和完整性都是不规则的,其使用构成了大量偏见的风险。
这项研究有四种值得注意的优势。首先,正常获得数据,因为发生了喘息的发作,医生证实了喘息。这与回顾性地获得了喘息的信息的研究形成鲜明对比通过父母对问卷的回应。研究表明,这些答案不可靠[17.].其次,我们建立了一个清晰的标准来区分每一集和下一集,从而避免了错误的增加集。第三,可以精确地确定每次发作的日期,以便进行高分辨率的逐月分析。第四,与基于问卷的前瞻性出生队列研究相比,样本量相对较大,损失率较小[2,3.,13.,14.,18.- - - - - -20.].
解释
三个主要结论可以从研究结果中得出。首先,哮喘和非发育性儿童表现出在出生时从出生开始的差异,确定生命的初期喘息的平息和喘息的过程。有什么区别的孩子从没有哮喘的人那里有哮喘是众多因素。存在与婴儿期患儿童哮喘和呼吸系统症状有关的炎症反应中的异质基因多态性[21.,22.].然而,任何遗传易感性都应发挥非常早期的表型效果,几乎在出生时造成不同的喘息模式。炎症调节的变化可以促进病毒感染,导致喘息的早期发病率增加,因为发现病毒疾病与持续喘息和哮喘有关[23.].然而,在任何病毒疾病的发作前存在差异。研究强调了出生时气流限制和气道反应性的存在与哮喘的生命和哮喘的病毒相关喘息的发展之间的关系。24- - - - - -27].与新生儿气流减少相关的产前因素,如在子宫内吸烟,也可能有遗传基础[28].
其次,难以建立一个独特的年龄截止,哮喘儿童喘息症发生率高于非惊厥儿童。在喘息婴儿中的早期鉴定哮喘是困难的,但虽然已经开发了预测指标,但它们缺乏敏感性[4].因此,仍然需要更精确的预测线索,年龄可能是其中之一。英国哮喘治疗指南[6声明在大约2岁时有一个断点。然而,SLAM队列的数据并不支持这种说法。当然,在患有哮喘的儿童中存在着与年龄相关的婴儿喘息风险,但这种风险是持续的;因此,不可能建立一个独特的断点,突然将他们与非哮喘儿童分开。
第三,过敏性哮喘与非过敏性哮喘的区别值得仔细解释。哮喘是异质疾病的临床表现,其中一些疾病与过敏性反应有关[29].过敏性哮喘发生率的两相曲线显着。在喘息表型的非纯粹性的文献中缺乏识别,并且儿童有两个单独但连续疾病的可能性。曲线的第一部分类似于非发血儿童,并且可以解释为相同机制的表现,使得在非发血儿童中喘息。患病率的后期上升可以解释为增加敏感性对空气过敏原的患病率的影响,众所周知的患病率在第二年和第三年内增加[30.].此后患病率的升高也可能与Alspac研究中的中性发作表型相关[3.].由于我们没有关于致敏年龄的可靠数据,所以我们无法检验在SLAM队列中哮鸣发生率和致敏流行率是否匹配。非过敏性哮喘的儿童有一个单相曲线,发病率持续高,因此,考虑到他们的发病率极快和早期上升,他们应该在出生时就有强大的非过敏性哮喘易感性。如上所述,新生儿气流减少可能是原因之一。
总之,这项研究确定了哮喘儿童几乎在出生时就有更大的喘息风险,并且过敏性和非过敏性哮喘有不同的进展模式。这些早期差异一定会鼓励人们寻找哮喘诊断的早期线索。
致谢
SLAM研究组成员如下。一个。Cobo Ruisánchez, I. Pérez Candás, E. Díaz Estrada, B. Yáñez Meana, Á。加西亚美利奴,a . Arranz Velasco i Carvajal Uruena, b·多明格斯Aurrecoechea c Ruano法·m·费尔南德斯弗朗西斯马丁加西亚Balbuena, a·佩雷斯牧童r·桑切斯Buznego l .美利奴拉莫斯L.M.阿隆索Bernardo, m·柯托树皮葡萄酒,m·莫雷诺塞拉r·罗德里格斯小波f .努诺·马丁f·费尔南德斯洛佩兹,硕士Ordóñez Alonso, A. Alonso Álvarez, M. García Adaro, L.M. Fernández Cuesta, Z. García Amorín, F. González Rodríguez, A. Aladro Antuña, I. carallo Castillo, C. Castañón Rodríguez和Á。Costales Álvarez:西班牙阿斯图里亚斯共和国地区卫生局。
脚注
本文提供了补充材料www.www.qdcxjkg.com
支持声明:本研究由FundaciónErnestoSánchezVillares(项目2011/03)。
利益冲突:无声明。
- 已收到2012年9月18日。
- 接受2012年12月23日。
- ©2013年