摘要
由平均肺动脉压(PPA)及左房压(P啦;通过肺毛细血管楔压通常估计:PPCW)已被推荐用于检测与肺静脉压力升高相关的左心疾病的内在肺血管疾病。在这些患者中,TPG的>12毫米汞柱将导致诊断为“比例失调”的肺动脉高压。这个值是任意的,因为梯度对心输出量的变化和肺血管的招募和扩张都很敏感,这减少了肺血管的上游传输P啦.此外,肺血流量是脉冲式,具有收缩PPA和平均PPA由每搏输出量和动脉顺应性确定。它可能,因此,优选的是依靠舒张之间的梯度PPA和PPCW.舒张的测量PPA/PPCW梯度(DPG)与全身血压和心输出量的结合允许肺血管疾病,高输出或高左心脏充盈压状态,和脓毒病之间的一步一步的鉴别诊断。该DPG优于TPG为“不成比例的”肺动脉高压的诊断。
肺动脉高压的定义是平均肺动脉压(PPA)≥25毫米汞柱静止[1,2]。肺血管疾病的诊断依赖于:侵入性均值测量PPA≥25毫米汞柱;肺毛细血管楔压(PPCW);≤15毫米汞柱;肺血管阻力(PVR)≥3木材单位;和肺压力梯度(TPG)≥12毫米汞柱[1,2]。该TPG是平均值之间的差异PPA和左心房压力(P啦)。P啦通常是通过估算PPCW.该TPG被认为是特别有用的患者左心脏衰竭或二尖瓣狭窄[诊断“出的比例肺动脉高压”1]。“不成比例”就是这个意思PPA是高于从上游传输预期P啦的,因为增加的音调和/或结构改变的。但是,“出的比例”肺动脉高压TPG衍生诊断可能并不总是与临床方面同意。
肺动脉高压的程度,这是增加的被动后果P啦由于先进的左心脏衰竭在心脏移植中观察到。在患者的纯被动性肺动脉高压,平均PPA与下降将降低沿P啦,而在那些有“不成比例的”肺动脉高压的平均PPA是保持不变,还是按比例减少P啦.这是在20例既往报道的术前和术后血流动力学测量患者中进行的研究[3.]。移植平均值±之前se为:43±2毫米汞柱PPA;29±2毫米汞柱PPCW,604±60达因·秒−1·厘米−5·米−2对PVR我;14±1毫米汞柱为TPG。移植后:均数±se是25±2毫米汞柱吗PPA;12±1毫米汞柱PPCW,452±50达因·秒−1·厘米−5·米−2对PVR我;和12±1毫米汞柱TPG。在这一系列的患者,移植其次是平均比例下降PPA和PPCW(平均分别为18毫米汞柱和17毫米汞柱)提示单纯的被动肺动脉高压。然而,初始的TPG平均为>12毫米汞柱,取值范围为6-20毫米汞柱。因为移植并不总是意味着正常化PPA,从12出来的20名患者中采取在其中平均数据PPA降至25 mmHg以下重新检测。6例患者术前的TPG为>12 mmHg(范围为12 - 20 mmHg)。因此,在这一系列有限的患者中,TPG的>12毫米汞柱并不比抛硬币更能预测“比例失调”的肺动脉高压。这怎么可能呢?
如何左心房压力影响平均肺动脉压
均值之间的正常关系PPA和P啦将PVR方程重新排列为:meanPPA= PVR×Q +P啦,其中Q是肺血流量。所述PVR方程的固有的假设是所述TPGT-Q的关系是线性的,越过零压力/零流量值,并且,因此,独立的绝对值的P啦.许多研究表明,在有限的生理流量范围内,用线性近似可以很好地描述TPG-Q关系,但其外推的压力截距通常是正的,其平均值的斜率也是正的PPA- - - - - -P啦关系不如团结4]。
人们早就知道,PVR与Q或增加而降低P啦.这已经由最初平行可折叠容器的肺循环模型与关闭压力的分布(说明Pc)5]。在每个这些容器,流动由之间的压力梯度来确定PPA和Pc每当有Pc>P啦.AP啦低于Pc与心流无关;就像瀑布一样高。P啦然后变得明显流出压力和Pc肺循环的有效流出压力,而PVR方程仍然有效P啦被替换Pc.当P啦高于Pc中,容器打开并用于流动的驱动压力变成PPA-P啦,肺循环的有效流出压力是P啦可以用一般的PVR方程。
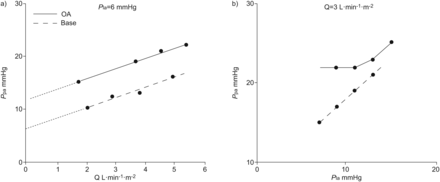
APc高于P啦在正常垂直肺的上半部的西区I区和II区有典型的发现[6]。与肺血管张力和/或肺泡压力增加有关的疾病(PA)与增加相关联Pc.在这些患者中,平均PPA变得较不敏感或甚至不敏感的流量的变化或P啦和计算出的PVR迅速与心输出量增加而减小[7]。在肺循环的封闭压力的存在可以通过之间的梯度来鉴定P啦并外推压力截距的线性平差为一个倍数的均值PPA-Q坐标测量恒定P啦.进一步的证明是由功能的分离之间的演示Pc和P啦上的意思是PPA- - - - - -P啦在实验的准备的关系,其中流量保持恒定;这由N进一步讨论aeije[3.]。一个典型的实验,在一个完整的动物制备的油酸肺损伤,作为一个模型的急性呼吸窘迫综合征,显示在图1[8]。在该动物,线性平均值的外推截PPA-Q情节揭示了aPc高于P啦和P啦已到高于该数值可以增加要被发送的上游为意指PPA.
a)平均肺动脉压(PPA)作为恒定心输出量(Q)的函数的左心房压力(P啦)和b)PPA作为一个功能P啦在恒定Q,在之前(碱)的动物和由油酸(OA)的注射诱导的急性肺损伤的后。OA之前,PPA带有一个外推压力截距-Q地块等于P啦任何增加P啦向上游传送至PPA.办公自动化后,PPA-Q图外推的压力截距大于P啦和P啦没有传输到上游PPA下方的压力相等的值。这些观察表明,OA引起的肺动脉高压是通过增加肺循环的关闭压力造成的。从[数据8]。
肺循环的“瀑布模式“”没有考虑到肺血管的扩张自然。足够数量的平均值PPA-Q坐标,> 4-5,示出了轻微curvilinearity,其通过线性调整程序忽略。这curvilinearity由高流动distends肺血管阻力的事实来解释,并且是平均斜率降低的一个重要原因PPA-Q关系,或PVR随着流量的增加。高流量多点平均线性调整PPA-Q关系,因此,在虚假增加相关Pc外推截距估计[9]。
这种困难是由肺循环的多点拟合平均的数学模型克服PPA-Q图由一个方程相关的均值PPA,P啦,Q,在休息总PVR(R0)和扩张性系数(α)9]:
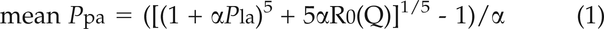
测量对α正常值体外每毫米汞柱压力变化时,被装上的肺阻性血管的直径变化为2%,在多种动物中这一变化非常稳定[10]。有趣的是,同样的膨胀性α-value 2%毫米汞柱的恢复通过扩张性的应用模型方程侵入性(10或非侵入性[11- - - - - -13]肺血管压力和流量的测量。当男性[相比,扩张性因子α是年轻健康女性更高12],以及随着衰老而减少[12]或长期缺氧[13]。
膨胀方程允许对Q或增加的效应进行建模P啦上的意思是PPA各级血管扩张和PVR的。结果示于图2和3..很明显,α的增加减少的意思PPA或TPG在流动的任何给定的电平(图2和3.),并且还降低了TPG与增加沿PPCW(图。3.换句话说,就是Q和/或的增加P啦可能会错误地减少TPG,而TPG通常会因肺血管收缩或重构而增加。
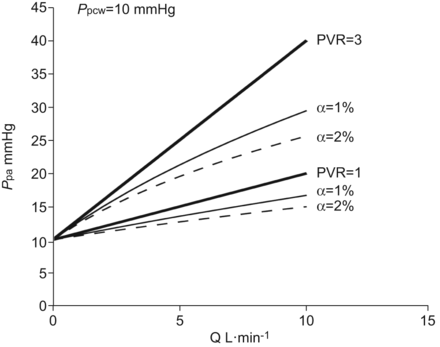
平均肺动脉压(PPA)作为心输出量(Q)在肺血管阻力(PVR)两个不同水平上的函数。增加扩张性(α)减少PPA在一个的Q.因此肺血管扩张效果的任何给定的电平PPA小于一个由线性模型,它是PVR方程预测。
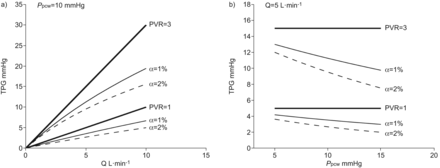
在线性模型中,跨肺压力梯度(TPG)仅是流量(Q)的函数,如a所示,不受肺毛细血管楔压(PPCW),如图b)所示,无论肺血管阻力。肺血管扩张性的增加而减小的TPG为Q的函数以及中PPCW.
可扩展的模型为所有可能的正常或病理的肺血管压力-流量关系提供了一个满意的解释。在低心排血量或高肺泡压状态下,必须考虑肺血管收缩。均值的斜率PPA- - - - - -P啦关系随肺血管扩张而减少,但在肺收缩时可能增加。在这种情况下,TPG增加可能错误地提示肺血管收缩或重构。
有一个稳定的切断为TPG作为测量12毫米汞柱的值是敏感因此没有良好的理由P啦肺血管扩张的依赖性变化
如何左心房压力影响搏动肺动脉压
上述因素不考虑肺循环的自然脉动。肺血流心脏收缩期间达到最大值,并且是在心脏舒张的结束微不足道。因此,在正常的肺循环,舒张PPA近似等于P啦[14]。我们假设,在考虑±1-2毫米汞柱的测量误差后,正常舒张压的合理上限为5毫米汞柱PPA/PPCW梯度。这确实是在44名17-83岁的健康志愿者的侵入性血流动力学测量的基础上建立的,这些志愿者在休息和不同程度的运动时,无论他们是仰卧还是坐姿PPCW值可达34毫米汞柱,心脏输出功率可达25-30 L·min−1[14]。收缩压PPA和平均PPA,在任何给定的舒张压下PPA,根据卒中体积(SV)和肺动脉顺应性(CPA),随著增加而减少P啦.因此收缩PPA和平均PPA可以从舒张预测PPA使用以下等式[14]:
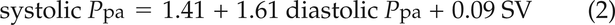
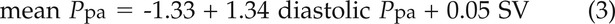
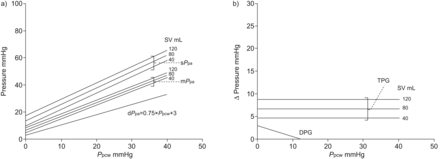
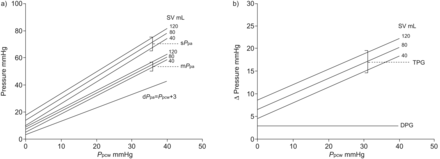
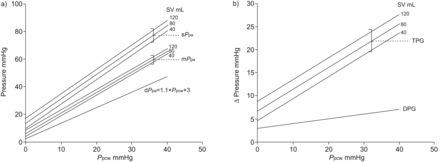
预测平均PPA和收缩PPA作为一个功能PPCW在各种各样的sv中都有说明图4- - - - - -6.
肺毛细血管楔压的影响(PPCW)和每搏输出量(上收缩(S SV)),舒张压(d)和平均值(M)肺动脉压(PPA)。如果只有一小部分PPCW传播到舒张压PPA中,跨肺压梯度(TPG)不是的函数PPCW但与SV成比例增加。舒张压的PPA/PPCW梯度(DPG)具有增加而减小PPCW独立地SV的。由[14]被用于脉管系统的响应进行建模。
肺毛细血管楔压的影响(PPCW)和每搏输出量(上收缩(S SV)),舒张压(d)和平均值(M)肺动脉压(PPA)。如果PPCW直接传播到舒张压PPA,收缩压有不成比例的增加PPA和平均PPA这取决于SV。肺压力梯度(TPG)升高,舒张压升高PPA/PPCW梯度(DPG)与两者无关PPCW和SV。由[14]被用于脉管系统的响应进行建模。
肺毛细血管楔压的影响(PPCW)和每搏输出量(上收缩(S SV)),舒张压(d)和平均值(M)肺动脉压(PPA)。如果舒张压PPA增加超过PPCW,有一个出的收缩期比例增加PPA和平均PPA这是SV的函数。跨肺压力梯度(TPG)增大。舒张压的PPA/PPCW梯度(DPG)线性增长,但只有轻微,随着PPCW与SV无关。由[14]被用于脉管系统的响应进行建模。
现在看来,TPG可能会保持如果舒张压不变PPA增加了小于PPCW但如果增加舒张PPA一个相等的量或多于增加PPCW.另外,舒张期PPA/PPCW梯度(DPG)降低或只要保持不变作为上行传输PPCW在没有肺血管收缩或血管重构的情况下,保持或低于统一。
收缩压,平均和舒张压之间的紧密关系PPA最近被重新发现,有趣的是,类似的预测方程在各种严重和病因的肺动脉高压中仍然有效[15- - - - - -17]。这是由肺循环对损伤的单调反应所解释的,这导致了成比例的相反变化CPA和PVR与未改变的时间常数CPA×PVR 0.6-0.7 S [18,19]。可能有一个明显的例外:肺动脉高压在被动的上游传播增加P啦左心状况。在这些患者中CPA减少的比例大于PVR的增加,因为增加P啦是导致肺动脉硬化和PVR降低的原因。因此,肺动脉高压对左心状态的时间常数比其他类型的肺动脉高压短[20.]。这不合逻辑增加了TPG,但不影响DPG。
必须提醒的是,CPA不应与扩张性系数α相混淆。CPA是一个全球性的计算,影响肺动脉近端弹性,而扩张性系数α严格对应于肺外周小电阻船只的膨胀性。
因此,不成比例减少CPA在存在中增加P啦可以增加TPG没有任何共存性肺血管收缩或重塑的原因。如何这可能抵消在TPG的下降,与肺血管招募和扩张,是不可预测的。
可以理解的是,临床医生喜欢在基于血流动力学测量的决策中使用截止值。我们遗憾地告诉他们,12毫米汞柱的TPG不能用于此目的。DPG可能是更好的选择,因为这个梯度对in的变化不太敏感CPA的绝对值P啦.
DPG对肺动脉高压的鉴别诊断
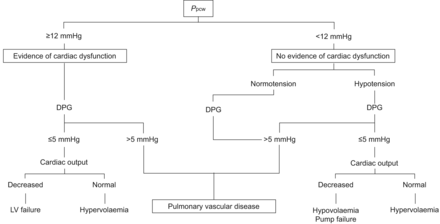
该DPG用于心脏评估中实现与危重病人急性呼吸衰竭的肺部原因[21]。在此,我们建议修改这棵衍生自dpg的决策树,使其更普遍适用(图7)。以前的决策树搁在一个临界值PPCW在10mmHg。APPCW12毫米汞柱,或15毫米汞柱的左心室舒张末期压力的直接测量的,会显得更合理的截止值作为正常极端上限;如在舒张性心脏衰竭的诊断算法使用的22]。下一步是一个DPG低于或高于5毫米汞柱,以识别被动上游传输P啦由于肺血管收缩和/或肺血管结构改变导致的PVR升高。最后一步是心输出量,在心衰时正常或减少,在高容量血症时正常或增加,在贫血、全身分流或败血症时低系统血管阻力时增加静脉回流。动静脉氧含量差异(DAV,O-2)可以用作心输出量的替代,作为菲克方程预测两个变量在摄氧量的任何给定值呈负相关[21]。DAV,O-2是一个有用的内部控制整合在血流动力学测量在右心导管,因为测量心输出量的误差总是可能的。较低的全身血压有利于感染性并发症。由于证据不足,并希望提出一种具有足够灵活性的决策树,以帮助而不是强加临床决策,因此没有提出心脏输出量或血压的截止值。
肺毛细血管楔(PPCW)衍生算法心脏衰竭(低或高输出的诊断)与内在的肺血管疾病。12毫米汞柱的截止值被选择为用于正常的真实上限PPCW右心导管测量。如果留置心导管,PPCW通过左心室(LV)舒张末期压取代,15毫米汞柱的截止值。全身性低血压被认为是使适用于感染性休克决策树。DPG:舒张肺动脉压/PPCW梯度。
结论与展望
1971年,H阿维等。[14:“近30年来,无数研究者对肺循环进行了深入的研究。从大量精心积累的数据中,我们可以得出某些结论。40多年过去了,我们取得了进步,但也有一些顽固的错误观念。一个典型的例子是TPG对肺血管疾病的鉴别诊断。目前的讨论表明,TPG可能过度诊断或诊断不足的肺血管疾病在左心条件下与增加的肺静脉压力,这在很大程度上是避免使用DPG。DPG结合临床概率评估,绝对值为PPCW要么P啦,心输出量或d分2和血压测量似乎是为“出的比例”肺动脉高压继发于左心脏疾病的诊断更加有用,并在危重患者败血症或急性肺损伤的管理可能会有帮助。
当然,目前提出的诊断树需要前瞻性验证。这可以与基于tpg的算法一起进行,因为所有这些测量目前都是在诊断导尿期间进行的。
最后要提醒的是,永远不要忘记基于单个度量截止值的决策树是脆弱的。这是最近由一个可怜的协议之间的左右心导管测量显示PPCW和P啦在大量的病人中[23,以及关于如何最优度量的持续讨论PPCW[24]。舒张的测量PPA比平均更多地暴露PPA运动伪影和由于过度阻尼或下阻尼(压力计流体填充导管系统的不足或过量的冲洗)的动态响应不足。这也许可以解释为什么PPCW比舒张压PPA有时观察到14],虽然这是物理上是不可能的。此外,诊断截止值不一定重合与正常[的上限1,2],和一些不确定性也仍然具有正常的肺血流动力学的关于老化的限度,如在旧但健康受试者报告的研究的数量仍然有限[10- - - - - -12,14]。因此正常的DPG上限可以具有在老年人,健康受试者中增加。必须十分小心以测量质量控制被施加,他们应该进行交叉检查与临床概率评估和替代成像技术应当追求的,只要有可能。
脚注
对于编辑评论见第7页.
利益声明
为R. Naeije感兴趣的说明可以在这里找到www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到2012年5月10日。
- 接受2012年7月26日。
- ©ERS 2013