摘要
这项研究的目的是调查在住院治疗社区获得性肺炎(CAP)患者治疗失败(TF)对于初始抗生素治疗和经济的影响。
CAP患者被纳入两个开放的,前瞻性的多中心研究评估了在门诊治疗的直接费用。莫西沙星(MFX)或nonstandardised抗生素治疗接受治疗的患者任一。之后>治疗的72小时,以加宽的抗菌谱在抗生素治疗的任何变化被认为是TF。
总计1236例(均数±±)SD年龄69.6±16.8岁,691(55.9%)为男性)都包括在内。TF发生在197(15.9%)科目,并导致住院时间较长(15.4±7.3天与9.8±4.2天;中位治疗费用增加(€2206)与€1284;p < 0.001)。596例(48.2%)患者接受MFX治疗,TF减少(10.9%)与20.6%;p < 0.001)。在控制了混杂因素在多变量分析中,TF显然是减少的风险调整MFX与β-lactam相比单一疗法(调整或MFX 0.43, 95% CI 0.27 - -0.68)和更可比β-lactam +大环内酯物结合(BLM)(或0.68,95%可信区间0.38 - -1.21)。
在住院CAP,TF频繁,导致延长住院时间,增加了治疗的费用。与MFX或BLM初始处理是可能的策略,以防止TF,并且因此可以减少处理成本。
社区获得性肺炎(CAP)是一种常见疾病,对全世界的卫生保健系统具有重要意义。根据德国最近利用德国医疗质量计划(German programme for quality in healthcare)数据库发布的一份报告,每年住院的CAP病例估计为每1000名居民2.75至2.96例,导致每年20万至24万与CAP相关的住院病例[1因此,CAP的处理是用显著使用医疗资源的相关联。在欧洲肺炎的总的直接和间接费用估计为10十亿€,其中超过一半是直接的成本[2]。虽然只有约20%的所有CAP患者需要住院治疗,费用因住院治疗占直接成本,几乎90%。因此,代表了相当大的财政负担。自2004年以来,在德国法定医疗保险制度的医院报销是根据诊断相关组。因此,从医院的角度来看,每箱降低经济成本的任何手段是有意义的。
大多数CAP患者治疗经验,具有无法预测治疗失败(TF)的风险。TF在所有患者〜15%会发生CAP [3-6],并且通常会导致一个长期住院[7]。在一项前瞻性研究,我们最近的研究证实住宿和需要重症监护治疗的长度是成本的主要因素[8]。由于住院时间长短(LOS)是影响治疗费用的重要变量,因此本研究的主要问题是调查TF是否对LOS有负面影响,从而直接影响因CAP住院的患者的治疗费用。
与氟喹诺酮类初始治疗已被证明是有标志和CAP的症状更快速的解决相关并可能减少与nonstandardised疗法[比较TF的风险3,9-11]。因此,我们也评估了初始氟喹诺酮(莫西沙星;MFX)治疗对TF的频率和CAP治疗的整体成本效益的影响。
方法
在2002年1月至2005年12月期间,德国22家社区医院因CAP住院的患者被纳入两个连续的队列研究,研究设计相同。研究设计开放、主动控制、前瞻性。肺炎的定义按照通常的标准(在胸片上有新的肺部浸润的证据,并且至少有下列两种CAP的症状和体征:1)咳嗽;2)胸膜炎性胸痛;3)气短;4)温度> 38°C;5)听诊爆裂声)。如果患者接受了至少一剂静脉抗菌药物治疗,且没有下列任何一项排除标准,则纳入患者:1)年龄<18岁,或怀孕或哺乳/母乳喂养;2)近2周入院;3)在观察期间参与任何临床试验; 4) pneumonia as an expected terminal event of a severe chronic disabling comorbidity; and 5) discharge from hospital at the patient's request.
这两项研究是由伦理委员会批准,知情同意判断不是必要的,因为研究的观察性和不干预采取CAP治疗过程中的事实。观察到作为一个群体都来自两个研究阶段以及患者随机分为两组:第一组包括谁收到初始治疗所有患者静脉注射MFX(M组);第二组包括谁收到了任何其它初始抗生素(S组)的患者。这项研究需要积极地控制,以降低2个偏见由于可能的选择性招募和医院之间治疗的差异。首先,因为我们想在一个治疗组更常出现治疗失败测试的假设,有必要招聘限制每个机构一组。由于这项研究是开放标签,而不是随机的,具有优势看不见的,也只能由一个机构研究者认为会可能导致偏向招聘。
其次,我们可以不承担其治疗效果接受设施之间均匀分布。由于科目数,因而招募潜力,和/或招聘的速度也可能会医院之间变化,我们通过限制招生的前30例患者为所有医院最小化从单一的机构的结果过多表现的潜力。
TF被定义为需要导致抗菌谱的扩展通过加入另一种试剂或具有较宽的抗菌谱更换初始抗生素通过另一个相同类别的初始治疗后切换到另一个抗生素方案≥72小时。导致收窄抗菌覆盖抗生素治疗的修改被认为是“降级”,而不是为TF。
数据收集和分析
所有患者进行了评估入院和住院直到放电时,接着,根据标准化数据表。以下参数进行了评价:演示(月,年)的日期;年龄;性别;重量;吸烟习惯(目前吸烟者或曾经吸烟者≥1年);合并症;入院的方式;居住在养老院;症状持续时间; clinical symptoms (body temperature, respiratory rate, heart rate, arterial systolic and diastolic blood pressure, pneumonia-associated confusion, stupor, or coma); blood gas analysis; chest radiography (number of lobes affected and prescence of pleural effusion); laboratory parameters (haematocrit, blood urea nitrogen, sodium and blood glucose); and intensive care unit admission and/or mechanical ventilation. The following three end-points were defined: hospital discharge, conclusion of the in-patient treatment due to CAP and death. For comparison of pneumonia severity within groups, the Pneumonia Severity Index (PSI) and CURB-65 score (confusion of new onset, urea >7 mmol·L-1中,≥30次呼吸的呼吸速率·分钟-1,血压<90mmHg的收缩压或舒张压≤60毫米汞柱,和年龄≥65岁)分别计算入院每个患者[12,13]。
微生物学
作为主要的问题是计算现实生活中的直接治疗费用,没有标准化的微生物的工作时间为推荐或执行。因此,对于微生物学评价的要求都留给了主治医生的判断,为了不影响整体成本。
成本计算
所有成本的计算经济学家的病例报告表的依据和规范的医院采访控制器上执行。直接费用是根据d定义rummond等。[14作为I类(组织和卫生部门的运营成本)。总成本包括所采取的措施的数量和每小节的电荷。对于每一个病人,诊断和治疗措施的数量和医疗的医师,护士的时间,医疗技术人员和理疗师进行了记录。对于这些不同的诊断和治疗措施,一个标准的治疗和治疗措施的经验平均持续时间记录,并用于计算成本。这是在密集的和正规医疗单位的诊断和治疗措施分别进行。在每天的小时平均这些持续时间由每小时人员费用各自负责的工作人员成倍增加。每名患者的护理诊断和治疗成本然后通过每病人护理的平均每日费用通过在各个单元中用过的天数(在每天乘以每小时人事费小时平均持续时间)的乘法来确定。
每位患者的具体酒店费用是由经验卫生经济学,布尔沙伊德,德国研究所计算。住院费用分析被蒙蔽的,因此,可以在这里没有披露院内差异。
的数量和施用的药物的类型和使用医疗器械还分析。总成本然后从各种成本因素的总和计算(见表1)。计算值已四舍五入。
统计
该研究的主要目的是与住院治疗CAP患者的相关的总经济成本的评估。第二个目的是在事后评价TF对总处理成本的影响。比较治疗组之间的主要和次要结果变量。结果以频数或均数±表示SD除非另有说明。卡方检验用于比较比例和非配对t检验来比较的装置。所有连续变量使用Kolmogorov-Smirnov检验正态分布进行了测试。对于其中该试验表明非正态分布的变量,曼 - 惠特尼U检验被用于比较,并且报告中位数,最小值和最大值。我们分析了使用最大似然逻辑回归模型治疗失败和抗生素治疗的类型之间的关联。分析进行原油和进行了调整性别,年龄,身体质量指数,吸烟状况,慢性阻塞性肺疾病,肺癌,心脏疾病,糖尿病,抗生素治疗前,CURB-65和PSI。用于关联的p值从沃尔德测试得出。所有分析的显着性水平设定为5%,p值报告。所有的数据进行分析和处理,利用统计软件(统计软件包社会科学,15.0版(SPSS,芝加哥,伊利诺伊州,美国),或塔塔释放11(Stata的公司,学院站,TX,USA))上的Windows XP操作系统(微软,雷德蒙德,华盛顿州,美国)。
结果
研究人口和TF
总共有1236名患者参加(580例在第二研究期间在第一研究期和756)。表2总结了人口特征,吸烟状况,伴随疾病,抗生素治疗前和疾病的严重程度初始,如通过CURB-65和PSI计算。
TF发生在1236的197例(15.9%)。大部分TF在治疗过程中发生早;77案件发生第3天,对应于6.2%早期失效一个患病的总队列(图。1)。有在TF的时间(没有差别早期失效与无响应的治疗组之间的肺炎)。成功治疗患者的基线数据与失败相比,充血性心脏衰竭(CHF)和抗生素前处理率分别显著不同。谁经历TF患有CHF遭受更频繁。TF被更频繁地在组中观察s的M组(132(20.6%)总分640相比与65(10.9%)总分596;p < 0.001)。
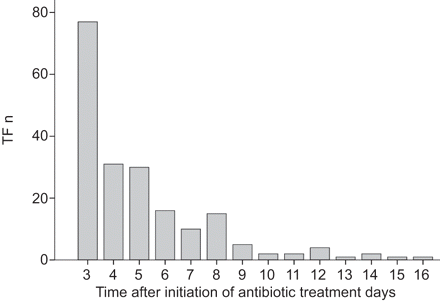
治疗失败(TF)的定时。N = 197。
TF的速率与肺炎严重程度组方面相关。在患有轻度肺炎(CURB-65得分0),治疗失败发生在34(11.0%)总分308例并且是,由此,在下面的197(15.9%)平均平均总分1236周的患者。随着CAP严重程度,由86(15.7%)1名患者中观察到在TF频率的上升549在CURB-65组77(20.3%)出来的379例患者中有如下定义更严重的CAP(SCAP)受试者CURB-65得分≥2(p = 0.004)。
抗生素治疗
596(48.2%)总分1236名患者用MFX最初处理。剩余的患者接受nonstandardised抗生素治疗(S组);在> 90%时,β内酰胺抗生素被赋予和几乎一半接收的联合治疗这些患者中,包括β内酰胺加一个大环内酯抗生素(BLM)的。在抗生素治疗了详细总结。表3。
抗生素治疗开始静脉注射在1236例患者中,有809例(65.5%)在住院期间改用口服。在接受MFX治疗的患者中,在536例患者中,序列治疗比S组(471例(79.0%))更频繁与640名病人中有338名(52.8%);p<0.001),平均非肠道治疗时间明显缩短(2.7±1.8)与5.4±2.5天;p < 0.001)。
两个组的受试者对于基线特征非常相媲美,除了糖尿病患者的比率。糖尿病患者的数量在组M.详细显著高于上两组基线人口统计学总结在表4。
抗生素治疗和TF
根据CAP的严重程度,初始抗生素治疗方法的选择对TF的风险的影响。在组S,具有或不具有大环内酯组合初始β内酰胺治疗遵医嘱最频繁(表3)。因此,在以下的分析中,只有病人接受β-lactam有或没有一个大环内酯物或MFX单一疗法都包括在内。
比较严重的肺炎各档次,BLM透露了一个明显的趋势,TF少用单一β内酰胺类治疗(BL)(37(15.5%)出的239例相比,与的297例64(21.5%);p值= 0.074)。然而,在SCAP,这种倾向是70例更加深刻和统计学显著(九(12.9%)出与31(26.7%)总分116周的患者;p值= 0.026)。
轻度至中度的肺炎(CURB-65得分0和1)中,用治疗MFX与显著任何β内酰胺单一疗法或联合疗法(34(8.0%)总分425例降低TF的速率相比与86(19.9%)出432例;p < 0.001)。有趣的是,这种差异并不患者SCAP观察。在SCAP,治疗组之间的可比性TF率似乎主要是由过高的TF率在患者收到BL。与此相反,一个BLM或MFX在SCAP的应用用较少TF相关联。直接比较的是与BLM或MFX治疗治疗的患者TF率,有治疗组间无显著差异(图。2)。然而,控制装置,用于在多变量分析中的混杂因素后,TF的调整风险最低在接收初始MFX治疗的患者(表5)。
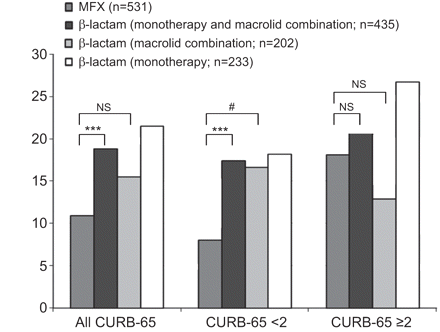
根据社区获得性肺炎的严重程度和抗生素治疗,治疗失败率。CURB-65:新发,尿素> 7mmol·L混乱-1中,≥30次呼吸的呼吸速率·分钟-1,血压<90mmHg的收缩压或舒张压≤60毫米汞柱,和年龄≥65岁;NS:不显着;MFX:莫西沙星。***:P <0.001;#:p = 0.002。
死亡
共有88(7.1%),超出1236例患者的住院期间死亡。如所预期的,死亡率由2.3%的患者患有轻度肺炎(CURB-65得分0)上升到50%的患者在路边-65得分四点。死亡率为三倍于谁没有回应初始抗生素治疗的患者高(17.3%与5.2%;p < 0.001)。
虽然两个治疗组的人群在肺炎严重程度、人口统计学特征和共病情况方面非常相似,但除了mfx治疗组中糖尿病患者比例较高外,各治疗组之间的死亡率存在差异。然而,与接受MFX治疗的患者相比,S组治疗初期反应患者的死亡率明显更高(6.7%)与3.8%;p值= 0.034),在死亡率没有显著差异相对于初始的治疗失败的治疗组间可见(18.9%与13.8%;p值= 0.374)。
成本的结果
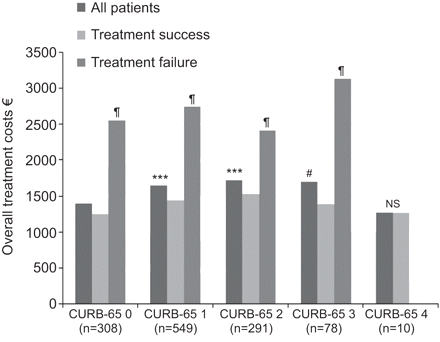
一个CAP情节中位总治理成本为€1,361.80(平均值±SD€1,602.04±1,001.77)。治疗费用在成功治疗的患者均是整体低于中位数;然而,他们几乎两倍于失败较高(€1,284.09与€2,206.11;p < 0.001)。有关详情请参阅图3。患者无响应性肺炎(5天后TF),平均治疗成本,用患者的早期失效(3天)(€2,756.03±1,375.92相比稍高与€2,521.77±1,861.02;p值= 0.338)。这主要是由于一显著延长LOS(16.9±6.2天与14.0±7.9天;P = 0.004)。
根据社区获得性肺炎的严重程度总体的平均治疗费用(以欧元计)。CURB-65:新发,尿素> 7mmol·L混乱-1中,≥30次呼吸的呼吸速率·分钟-1,血压<90mmHg的收缩压或舒张压≤60毫米汞柱,和年龄≥65岁;NS:不重要的。#:p值= 0.018(用于与CURB-65得分0比较p值);¶:P <0.001(与治疗成功的比较的p值);***:P <0.001(与CURB-65得分0比较的p值)。
CAP严重程度显著影响治疗费用。平均总处理成本不断上升的增加CAP的严重程度除了在非常严重的CAP(CURB-65得分= 4)。
平均住院时间为10.6±5.2天(中位数为10.0天,范围为1-42天)。TF可显著延长LOS(15.4±7.3天)与9.8±4.2天;p < 0.001)。然而,中值LOS M组为1天比S组短(9与10天;p < 0.001)。
讨论
这项研究的主要结果如下:1)TF有助于从€1,284.09平均直接治疗费用€2,206.11一个显著上升;2)这主要是因为一个显著延长LOS(中位数9.0的与14.0天);3)经验性抗生素治疗的选择对TF风险的影响取决于CAP的严重程度;4) MFX在低失败率方面是非常有效的,其疗效与BLM相比更接近BL,尤其是在sCAP中。
一个CAP情节中位数直接处理成本为€1,361.80(平均值±SD€1,602.04±1,001.77),它是根据目前公开的数据。在最近的研究中,直接治疗,病人护理的成本在德国[估计到的范围从$ 1,333个8]和€1683在西班牙[7]高达€2,550- 7,650€在英国[15]。每CAP情况下甚至更高的成本在研究中发现从美国(US $ 5249个-US $ 10227)16,17],虽然平均LOS往往是长在欧洲。作为我们组先前确定的LOS为主要贡献者,在德国医院直接治疗费用之一[这很有趣8]。[R眼睛等。[7最近的研究表明,肺炎相关的并发症是导致住院时间延长的主要原因,并证实了住院时间与治疗费用之间的关系。很多并发症,如。的症状,进行性呼吸衰竭和败血症持久性,通常是由引起或是TF的原因。因此,在我们的研究中,患者经历TF需要显著延长LOS比较成功治疗的患者(平均15.4 LOS±7.3与9.8±4.2天),其类似于LOS的延伸4天引起TF报道在另一个最近的研究中[6]。我们的数据显示,TF与显著较高的治疗费用有关。因此,我们推测,任何战略,以防止TF是在节约成本方面的极大兴趣。
降低TF的一个策略是识别有TF风险的患者。虽然我们的研究不是为了确定TF的危险因素,但我们的数据表明充血性心力衰竭是TF的危险因素,因此与最近的研究一致[18,19]。
作为合并症不能改变,和TF相关主要感染并发症,另一种策略,避免TF将修改和/或抗菌治疗的优化。因此,我们还评估了不同的初始抗生素疗法对TF,并且因此,处理费用的发生率的影响。
CAP的严重程度越高,失败率越高,费用也就越高。然而,CURB-65类不仅影响TF的发生率,而且发现初始抗生素治疗的选择也能改变TF的发生率。与BL相比,TF在最初接受BLM的患者中出现的频率较低。而在轻度和中度肺炎(CURB-65评分<2)中,大环内酯类抗生素的添加对TF发生率无相关影响;开BML可显著降低sCAP中TF的发生。这一发现支持了最近一项研究的结果,该研究表明,BML对TF的死亡率和发病率有类似的有益影响,尤其是在sCAP中[20]。
MFX治疗导致降低TF利率与任何β-lactam单药治疗或联合治疗。这种效果在轻度肺炎中更为明显,与BLM相比,TF出现的频率更低。接受MFX或BLM治疗的sCAP患者的TF率具有可比性,而接受sCAP和BL治疗的sCAP患者的TF率明显升高。这一观察结果也反映在BLM-和mfx治疗的患者与BL(调整或BLM 0.68 (95% CI 0.38-1.21;MFX 0.43 (95% CI 0.27-0.68;p < 0.001),分别)。有趣的是,只有MFX的置信区间不包括“1”,表明了一个显著的影响。除了MFX和BLM具有更广泛的抗菌作用外,前面所述的大环内酯和一些氟喹诺酮类药物的免疫调节作用可能是降低TF率和缩短LOS的原因[21,22]。此外,不同于β内酰胺类,MFX表现出细菌的浓度依赖性杀伤和被快速杀菌[23];由于MFX在不同肺室的浓度超过血清浓度数倍[24]。另一种解释为更短的平均洛MFX-treated病人在我们的研究中可以MFX口服应用程序的可用性,因此,简单的序列治疗,而一些β-lactams (如。头孢曲松)。在我们的研究序列治疗率分别为79.0%(M组)与52.8% (S组)(p<0.001)。
有此研究的一些局限。在文献中,TF的定义是异质的。临床和/或微生物学的方法来定义TF是最常用的。通常情况下,与CAP住院的患者改善和抗微生物的治疗和临床再评估起始当时建议后72小时内达到临床稳定性25-28]。有些患者表现出延迟的临床和/或放射学改善,症状持续存在,甚至临床恶化。所有这些CAP的课程描述不同类型的临床失败的,并作为TF最常见的传染性病因起源,在抗生素治疗的调整建议[五,19]。的72小时的间隔被切换抗生素治疗之前,建议,除了在例呈现严重恶化和/或放射学恶化[28]。我们研究的主要目的是评估CAP治疗的实际直接住院费用,因此,为了避免影响治疗费用,不要求进行常规临床或微生物学的重新评估。因此,没有关于短期临床结果(<72小时)或微生物学成功的数据。为事后分析TF对直接治疗成本的经济影响,因此我们将TF定义为治疗≥72小时后抗菌治疗的任何变化,从而获得更广泛的抗菌覆盖。
因此,对起因用于改变初始治疗没有数据是可用的,并且在一些抗生素治疗的修改可能不一定反映在持久性或症状恶化的术语TF。在某些情况下,药物的变化可能是引起药物不良反应,如。一个皮肤反应。然而,由于导致问题的药物无法安全地在受影响的病人不断,这也被视为TF。然而,如TF的在我们的研究的频率(15.9%)是在协议与最近的文献,表示失败的范围从6%到24%的速率3-6],我们相信这个TF的定义和发现的频率对于临床TF是有代表性的。
由于它的观察性,随机化缺乏在我们的研究中。因此,患者更严重的CAP或不常见或更抗微生物的临床怀疑的数量可能会与氟喹诺酮类药物治疗的患者数量相对应,作为初始治疗方案的选择留给了主治医师的判断。由于没有在CAP的严重程度或合并症方面,两组之间的基线数据中发现的差异,除了糖尿病,我们认为这可能的偏差可以排除。
在我们的研究中,比较抗生素疗法是nonstandardised,这表明不依目前的治疗准则的风险。不依从治疗指南是TF的已知风险因素[29]并且可以增加处理成本[三十]。由于病人在S组89.1%接受治疗,根据最近的指导方针[31-33],其中包括91.6%一BLM,不依从治疗指南在nonstandardised队列无法解释TF和更高的成本不同的费率。
总之,我们的数据表明LOS和的显著延长该TF结果。因此,增加了治疗的费用。因此避免了TF的任何手段是巨大的经济利益。至于TF主机相关的危险因素很少能够被修改,抗菌药物治疗的优化似乎是防止TF一个可行的策略。在我们的研究中,BLM初始治疗的较少与TF相关配备BL相比,特别是在SCAP。与MFX治疗似乎是等同于BLM。因此,我们的研究结果支持更严重的CAP的情况下为使用BLM或呼吸氟喹诺酮类药物的大多数国家和国际准则的治疗建议[28,31,32]。患者治疗MFX和较温和的CAP(CURB-65得分<2),观察到TF的最低速率。此外,平均LOS在MFX-治疗的患者为1天短。因此,MFX或β内酰胺具有或不具有大环内酯是优于BL和似乎是一个可能的策略,以避免TF,特别是在SCAP(CURB-65得分≥2)初步治疗。
然而,考虑到耐药性的全球新兴威胁,关键的是要避免不加批判地使用氟喹诺酮类药物。因此,我们认为,在风险识别患者TF谁可能从与该至少TF相关抗生素治疗中受益是非常重要的。
致谢
我们感谢所有参与这项研究,他的身份在此不能透露,由于保密协议之前,研究得出。我们感谢J. HAMACHER(呼吸科,林登医院,瑞士伯尔尼)批判地阅读手稿。
脚注
利益声明
为S.R.兴趣报表奥特C.厄嫩,P.M。莱佩尔,M.W. Pletz和T.威尔特可以在这里找到www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到2011年6月8日。
- 公认2011年8月14日。
- ©ERS 2012