摘要
肺静脉闭塞性疾病(PVOD)是一种罕见的肺动脉高压(PH),其特征是肺小静脉的优先重塑。在目前的PH分类中,PVOD和肺毛细血管瘤病(PCH)被认为是一个共同的实体,代表同一疾病的不同表现。最近发现双等位基因突变EIF2AK4基因作为遗传性PVOD/PCH的原因是我们对PVOD分子发病机制的理解的一个重要里程碑。虽然PVOD和肺动脉高压(PAH)具有相似的临床表现,具有严重的毛细血管前PH的特征,但区分这两种情况很重要,因为PVOD预后较差,并且在PAH治疗开始后可能发生危及生命的肺水肿。基于无创检查的PVOD的准确诊断可以利用氧参数,低一氧化碳扩散能力和胸部高分辨率计算机断层扫描的特征体征。目前尚无针对PVOD的循证医学治疗,对于符合条件的患者,肺移植仍然是首选的最终治疗方法。
摘要
最近的进展,如发现PVOD的遗传基础,将为未来的转化研究铺平道路http://ow.ly/YldhC
简介
肺动脉高压(PH)是一种肺循环的血流动力学状态,由平均肺动脉压(mPAP)≥25 mmHg定义[1].肺静脉闭塞性疾病(PVOD)是一种罕见的PH形式,其特点是优先累及肺静脉系统[2,3.].病理特征为小肺静脉因纤维内膜增厚和斑片状毛细血管增生而闭塞[4].与其他类型的阻塞性肺血管疾病相似,PVOD可导致肺血管阻力进行性增加,最终导致右心衰和死亡[5].
第一个详细的PVOD临床和病理描述是由德国医生J. Hora在80多年前提出的[6].但直到1966年,PVOD一词才由H容易的et al。[7],他认识到PVOD与所谓的“原发性肺动脉高压”(现在称为特发性肺动脉高压(PAH))是一个不同的实体。最近,随着PVOD的双等位基因突变的发现,我们对PVOD的理解达到了一个重要的里程碑EIF2AK4(真核翻译起始因子2 α激酶4)基因与遗传性PVOD有关[8].尽管在过去十年中,我们对PVOD的遗传、细胞和分子基础的认识取得了重大进展,但它仍然是一种典型的孤儿肺病,没有任何经证明有效的药物治疗。肺移植仍然是符合条件的患者的最终治疗方法。这篇综述旨在提供一个全面的最新的PVOD技术。
PVOD在当前PH分类体系中的应用
目前的分类系统来自第五届世界PH研讨会(尼斯,2013年)和2015年欧洲心脏病学会(ESC)/欧洲呼吸学会(ERS) PH诊断和管理指南,根据共同的病理生理学、临床特征和治疗方法将PH分为五个主要组(188bet官网地址表1) [1,5,9].第1组PH包括多环芳烃及其各种亚型,如特发性、遗传性和药物性多环芳烃,以及与结缔组织病、HIV感染、门脉高压、先天性心脏病和血吸虫病相关的多环芳烃。虽然PVOD被归为1组PH,但在PVOD/肺毛细血管瘤病(PCH)的统一实体下,它被赋予了1组的特殊亚组名称。以前被一些人视为不同的实体,目前的证据支持PVOD和PCH实际上是同一疾病的不同表现形式这一概念。的确,临床病理研究表明PVOD和PCH的组织学发现有明显的重叠[10],而他们的临床和影像学表现几乎无法区分[11- - - - - -13].最近的发现进一步强调了常见疾病的概念EIF2AK4基因与PVOD和PCH的遗传性病例有关[8,14].
PVOD和PCH被命名为组1’,以突出与PAH的相似之处和重要差异。一般而言,PVOD/PCH与PAH的临床表现及血流动力学表现相似,但PVOD/PCH的临床病程通常更具有侵袭性[15].重要的是,PVOD/PCH通常表现出对多环芳烃治疗的不良反应,使用多环芳烃药物与危及生命的肺水肿的潜在风险相关[16].2015年ESC/ERS指南[1]对第1组PVOD/PCH的分类提出了进一步的改进,扩大了分类范围,包括特发性、遗传性、药物和毒素诱导的PVOD以及相关形式(表1).由于PVOD和PCH目前被认为是同一种疾病,我们在整个综述中选择使用术语PVOD来代表PVOD/PCH的实体。
组织学特点
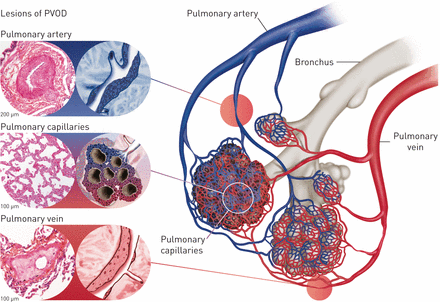
PVOD的典型病理特征是小静脉和室间隔静脉弥漫性受累,其特征是内膜纤维化导致管腔狭窄或闭塞(图1) [4,17].由于在其他形式的长期肺静脉高压如二尖瓣狭窄中可以看到肺静脉的中度纤维改变和“动脉化”,因此通常认为PVOD诊断的必要条件是小间隔前小静脉的大量受累性和内膜的闭塞性或近闭塞性纤维增厚[17].在PVOD中,静脉和小静脉的内膜重构范围可能从松散的纤维组织和可变细胞到致密的、少细胞的硬化性病变。可以想象,这种变化反映了血管病变发展的不同阶段。静脉壁内的弹性纤维可显示钙结皮,其表现为黑色色素样沉积物。含有巨细胞的小肉芽肿,表现为降解弹性纤维的吞噬作用,常见于小静脉附近,有时见于动脉附近。
肺静脉闭塞性疾病(PVOD)的血管病变及病理特征。PVOD患者肺微循环的所有三个区室都受到影响,尽管肺静脉系统优先受累。小静脉病变包括室间隔前小静脉内膜纤维化。毛细血管病变的特征是内皮细胞大量增殖(毛细血管瘤病)。动脉病变与肺动脉高压合并内膜纤维化和内侧肥大相似,但没有复杂的丛状病变。
PVOD的肺泡毛细血管因下游梗阻而扩张充盈,甚至可发生明显的血管增生,产生与PCH难以区分的毛细血管病变(图1) [18].肺和胸膜淋巴管也扩张。在35例诊断为PVOD (n=30)或PCH (n=5)的病理标本中,Lantuejoulet al。[10]表明73%的PVOD患者表现出pch样血管增生病变。在大多数诊断为PCH的患者中也发现了闭塞性静脉病变。这些发现表明,在大多数情况下,PCH是由毛细血管后阻塞引起的二次血管增生过程。
虽然毛细血管后和毛细血管重塑通常更明显,但在PVOD中也会遇到肺动脉损害。PVOD的动脉病变类似于PAH伴偏心性内膜纤维化和内侧肥大(图1).然而,不存在严重多环芳烃所特有的丛状(或复杂)病变。血栓闭塞可使血管病变复杂化,随后的再通可产生“滤器样”病变。隐匿性肺出血常见于PVOD,可能是由于毛细血管后梗阻[19].肺泡巨噬细胞、2型肺细胞及间质中均有大量的血红素沉积。水肿也存在于间质,沿小叶间隔最突出,最终可能发展为纤维化。
在一种解释方法中,不同形式的慢性肺血管疾病,如PAH, PVOD或慢性血栓栓塞性PH,传统上已根据其倾向的解剖部位进行标记,如。肌肉性肺动脉、肺小静脉或较大的弹性型动脉。然而,最近的病理学研究越来越多地认识到动脉疾病和静脉疾病之间有明显的重叠[20.].Dorfmulleret al。[21]显示75%的结缔组织疾病相关PAH患者表现出明显的梗阻性静脉病变。这一发现可能在一定程度上解释了一些系统性硬化相关PAH患者对PAH治疗反应不良的临床观察。有趣的是,同一作者最近的一项研究表明,慢性血栓栓塞性PH患者中也存在明显的鼻中隔前小静脉、鼻中隔静脉和全身肺血管重塑,这表明毛细血管重塑可能与未闭支气管肺静脉吻合口的增加有关[22].
PVOD的遗传学
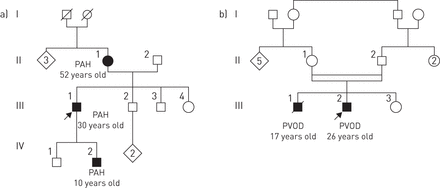
2014年,法国PH网络报道了13个具有遗传性疾病的PVOD家族的谱系[8].仔细检查了这13个家族的族谱后,我们惊讶地发现,只有一代人受到这种疾病的影响,而且遇到了高频率的血缘关系,这种情况出现在一半以上的家族中(图2).这两种观察结果都是常染色体隐性遗传的特征。对来自五个家庭的两个受影响的兄弟姐妹进行全外显子组测序,证明双等位基因突变EIF2AK4在所有13个PVOD家庭中均存在。有趣的是,13个家庭中的一个EIF2AK4突变最初被诊断为PCH [8].随后,B美国东部时间et al。[14]也确定的EIF2AK4在另一个PCH家族和散发性PCH病例中发生突变。最近,来自西班牙的大型吉普赛人家庭被描述为由于双等位基因而导致的几例PVODEIF2AK4突变(23].与双等位基因突变相关的儿科PVOD病例EIF2AK4也有报道,迄今为止,最年轻的诊断为遗传性PVOD的患者为11岁[8,14,23].
说明遗传性肺动脉高压(PAH)和肺静脉闭塞性疾病(PVOD)的家族树。a)遗传性多环芳烃由于aBMPR2(骨形态发生蛋白受体2型)突变和b)遗传性PVOD由于双等位基因突变EIF2AK4(真核翻译起始因子2 α激酶4)基因。遗传性多环芳烃是一种常染色体显性遗传,外显不完全;每一代人都可能受到这种疾病的影响。遗传性PVOD是常染色体隐性遗传;这种疾病只有一代人患病,而且经常有血缘关系的报道。
在法国PH网络,遗传咨询和EIF2AK4突变筛查已提供给所有确诊或疑似PVOD患者,无论是否有家族病史[24].尽管biallelicEIF2AK4所有家族性PVOD病例均有突变,9%(7 / 81)明显散发的PVOD病例也有突变。EIF2AK4突变携带者的特点是诊断时年龄小,没有PVOD的危险因素,如暴露于烷基化剂或有机溶剂(见本综述后面部分)。迄今为止,PVOD在双等位基因携带者中的外显率EIF2AK4突变似乎很高,但确切的外显率仍有待确定。
最后,发现EIF2AK4突变证实PVOD和PCH是同一疾病实体的两个临床病理表现。所有携带双等位基因突变的患者EIF2AK4基因被归类为“可遗传的”,第1组。2在当前的PH分类中(表1).虽然骨形态发生受体2型(BMPR2)基因在疑似PVOD的家族性形式中[25],这些病例与PVOD相关BMPR2突变引发了对这些患者可能错误分类的问题。
PVOD的危险因素及相关情况
化疗
许多病例报告报告了化疗药物的管理与PVOD的发展之间的时间联系[26- - - - - -35].肝静脉阻塞疾病(或正弦阻塞综合征)是一种不常见但公认的高剂量化疗并发症,特别是在造血干细胞移植的情况下[36,37].Ranchouxet al。[38]最近从法国PH网络中对化疗诱导PVOD的可能病例进行了系统分析,并得出结论,烷基化剂是与化疗诱导PVOD相关的主要药物类别。不幸的是,大多数患者接受的化疗方案包括几种伴随或顺序的药物,导致难以确定与PVOD相关的特定药物。法国PH网络最近也报道了单独接受丝裂霉素- c或联合5-氟尿嘧啶治疗鳞状肛癌患者的PVOD病例[39].根据法国癌症登记处的数据,肛门癌患者PVOD的估计发病率为每年每1000名患者3.9例,明显高于特发性PVOD每年每百万人0.5例的发病率[39].据报道,化疗诱导的PVOD可用于儿科癌症和血液恶性肿瘤,特别是骨髓移植后[30.,40].放射治疗被认为是PVOD的危险因素,但缺乏相关数据。值得注意的是,烷基化剂作为PVOD的危险因素的识别使得新型PVOD动物模型的开发成为可能(见下文)。
有机溶剂暴露
职业暴露正在成为PVOD的一个潜在相关和经常遇到的危险因素。在最近一项比较PVOD患者与PAH患者的病例对照研究中[41], PVOD与职业接触有机溶剂有关,三氯乙烯(一种氯化溶剂)是涉及这种关联的主要因素。42%的PVOD患者有明显的三氯乙烯暴露史与只有3%的多环芳烃(校正OR 8.2, 95% CI 1.4-49.4)。暴露史阳性的PVOD患者的特征是发病年龄较大,且无基因突变EIF2AK4基因,而那些没有暴露史的人通常更年轻,而且有很大一部分是双等位基因EIF2AK4突变(41].
烟草暴露
据报道,与特发性多环芳烃相比,累积烟草暴露导致PVOD更高,这一发现与性别无关[25].在最近的研究中,有机溶剂在PVOD发展中的作用,值得注意的是,所有大量暴露于三氯乙烯的患者都同时暴露于烟草(平均总暴露量为38包年)[41].这可能表明烟草和溶剂暴露对PVOD的发展有增强作用。有趣的是,与健康对照或慢性血栓栓塞性PH患者相比,多环芳烃患者暴露烟草的频率也更高[42].众所周知,接触烟草可导致内皮功能障碍[43],可直接诱导PH动物模型肺血管重塑[44,45].然而,目前尚不清楚为什么烟草暴露似乎与PVOD有更强的相关性,PVOD倾向于影响肺静脉和毛细血管腔室。
自身免疫和炎症
越来越多的人认识到,在结缔组织疾病相关的多环芳烃(PAH)中,明显的静脉受累可能是一种相对常见的情况,尤其是系统性硬化症[21,46,47].PVOD也被报道与其他炎症性疾病如结节病有关[48]、朗格汉斯细胞肉芽肿病[49]及桥本氏甲状腺炎[50],尽管这些关联仅限于孤立的病例报告或小系列。PVOD在结缔组织疾病相关PAH中的真实患病率尚不清楚,因为无法获得足够大的组织学序列进行系统评估。然而,最近的一项研究表明,多达三分之二因系统性硬化症而出现毛细血管前PH值的患者可能在胸部高分辨率计算机断层扫描(HRCT)上显示PVOD的放射学征象[51],与结缔组织疾病相关PAH组织学系列中显著静脉受累比例的估计一致[21].
PVOD的分子发病机制及动物模型
与PAH相比,目前对PVOD的病理生物学知之甚少。然而,PVOD和PAH表现出一些重叠的临床和组织学特征,很可能它们共享某些趋同的分子途径。事实上,这两种情况的特征都是血小板源性生长因子/血小板源性生长因子受体轴的过度激活[52- - - - - -55],血清素诱导的平滑肌增生是各种PH形态的常见致病机制[56].在PVOD和PAH中,内皮细胞增殖是血管病变和生成c-kit的原血管生成因子的一个特征+肥大细胞也会渗入血管病变[53,54,57].尽管存在争议,但PAH和PVOD之间的另一种常见分子病理机制可能是肺内皮生成一氧化氮(NO)的减少。事实上,当肺动脉高压重塑同时存在时,内皮NO合成酶在PVOD中特异性降低[58].然而,与特发性PAH的丛状病变相比,PVOD的血管病变保留了细胞生长抑制的标志物,如过氧化物酶体增殖激活受体-γ和小穴蛋白-1。这表明导致PVOD和特发性PAH的非典型内皮细胞表型是不同的[59].
免疫介导的肺小静脉损伤被认为是一种潜在的机制,已知炎症条件与PVOD有关。细胞毒性t细胞,自然杀伤细胞和自然杀伤t细胞功能可能在血管稳态中发挥关键作用。对炎症细胞溶细胞室的分析显示,PVOD中循环细胞毒t细胞、自然杀伤细胞和自然杀伤t细胞群的比例发生了显著改变,而PAH中则没有,这与PVOD中其颗粒素含量的浪费有关[60].这可能解释了PVOD患者与PAH患者相比血浆颗粒素浓度升高的原因。颗粒素与许多疾病有关,包括感染、癌症、自身免疫、皮肤和生殖疾病[61],其在PVOD中的调控可能也在疾病的发病机制中起重要作用。
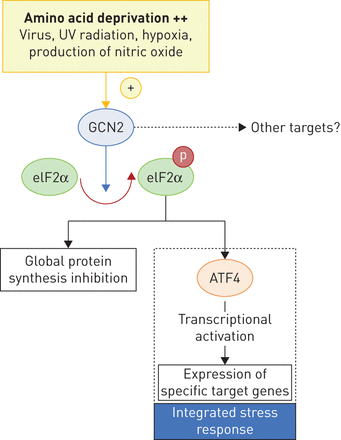
双等位基因突变的发现EIF2AK4基因是遗传性PVOD的原因,这为阐明PVOD发病机制中涉及的中心分子途径创造了机会,类似于我们在发现BMPR2/转化生长因子-β轴在PAH中的中心作用BMPR2突变。的EIF2AK4一般控制非抑制因子2 (GCN2)基因编码,它属于四个激酶家族,磷酸化真核翻译起始因子2 (eIF2α)的α亚基(图3).这四种丝氨酸/苏氨酸激酶,GCN2, PERK (PKR样内质网激酶),PKR(蛋白激酶双链rna依赖)和HRI(血红素调节抑制剂),参与了响应各种细胞应激的一般翻译的控制。eIF2α的磷酸化通过减少蛋白质合成和调节应激反应相关基因的表达变化来保护细胞,应激反应被定义为“综合应激反应”[62,63].这些基因参与了多种细胞机制,如抗氧化应激、炎症、细胞存活或血管生成。特别是,已知GCN2可诱导基因表达变化以响应氨基酸剥夺(图3) [8,62,63].GCN2已被证明参与了对其他触发因素的反应,包括病毒感染、缺氧或紫外线辐射[63].迄今为止,eIF2α是GCN2的唯一特征底物,但有证据表明,激活GCN2的作用可以在不改变eIF2α磷酸化的情况下发生,这表明GCN2可能控制了其他途径。GCN2在肺脉管系统中的作用和表达尚不清楚;然而,人们可以假设GCN2活性的降低是由于EIF2AK4基因突变可能导致对氧化应激的易感性增加和炎症的增加[64].关于烷基化剂的小静脉和毛细血管毒性,值得注意的是,在动物模型中(Gcn2-/-小鼠),在天冬酰胺酶治疗期间,GCN2的缺失促进氧化应激和炎症介导的DNA损伤,这表明GCN2在天冬酰胺酶治疗期间可以防止肝毒性[64].因此,需要进一步的调查来了解两者之间的联系EIF2AK4突变、GCN2表达与人PVOD微静脉和毛细血管病变的发展。
GCN2(一般控制不可抑制2)途径。遗传性肺静脉闭塞性疾病(PVOD)是由双等位基因突变引起的EIF2AK4(真核翻译起始因子2 α激酶4)基因编码GCN2。GCN2属于一个四激酶家族,磷酸化真核生物翻译起始因子2 (eIF2α)的α-亚基,该亚基参与控制响应各种细胞应激的一般翻译(通过激活转录因子4。GCN2激活的主要触发因素是氨基酸剥夺(++),但已证明GCN2可能参与对其他触发因素的响应,如病毒感染、缺氧、一氧化氮的产生(精氨酸减少)或紫外线辐射。eIF2α的磷酸化通过减少蛋白质合成和调节应激反应(抗氧化应激、炎症、细胞存活或血管生成)相关基因的表达变化来保护细胞,被定义为“综合应激反应”。两者之间的联系EIF2AK4突变、GCN2表达和人类PVOD中微静脉和毛细血管病变的发展仍然是未知的。
最近,我雅典et al。[65]表明ERG-apelin受体(APLNR)轴可能在控制肺小静脉内皮细胞增殖中起作用。ERG是Ets转录因子家族的一员,已被确定为内皮细胞分化的调节剂。这些作者证明了ERG结合并作为g蛋白偶联受体基因的转录激活剂,APLNR,以及两者中的任何一个ERG或APLNR结果肺静脉特异性内皮细胞增生体外。基因纯合缺失小鼠ERG或ALPNR形成重塑的毛细血管后肺小静脉。在人PVOD肺组织中,ERG蛋白和APLNR mRNA及蛋白水平与对照组相比显著降低。然而,作者没有发现GCN2在基因纯合或杂合缺失动物肺组织中的表达有任何差异ERG或APLNR。因此,之间的关系EIF2AK4ERG-APLNR轴应更好地表征,以了解PVOD的病理生物学。
烷基化剂是PVOD发展的危险因素[38],已经探索了化疗诱导PH的动物模型。在实验模型中,环磷酰胺暴露能够诱导三种不同动物物种的PH值:小鼠、大鼠和兔子[38].在大鼠中,腹腔注射丝裂霉素- c可导致PVOD的发生,这可以通过右心导管的PH值、小肺静脉的优先重塑以及毛细血管床内皮细胞强烈增殖的病灶来证明[39].重要的是,丝裂霉素c给药导致肺GCN2蛋白水平的剂量依赖性耗竭,而肺BMPR2水平在这些动物中不受影响。动物模型将为进一步了解PVOD的分子机制和探索新的治疗靶点提供机会。
流行病学
PVOD的患病率和发病率只能估计,因为在没有组织学(或遗传)确认的情况下,准确诊断具有挑战性,许多PVOD病例仍然被错误地归类为PAH。高血压性肺血管疾病患者的组织病理学研究表明,PVOD约占“特发性PAH”病例的3-12%。经[66- - - - - -68].如果考虑需要肺移植的“难治性PAH”患者,PVOD的代表性可能更高[69].因此,保守估计特发性或遗传性PVOD的患病率为每百万居民约1-2例,年发病率为每百万约0.1-0.5例。然而,这一数字没有考虑结缔组织疾病或其他相关疾病/危险因素(化疗,溶剂)的情况下的PVOD,这表明PVOD病例的真实数量可能更高。
据报道,PVOD发生在从儿科到老年人口的所有年龄组[3.,19,25].双等位基因突变的发现EIF2AK4来自法国PH网络的13个家族的基因提示遗传性PVOD患者诊断时年轻(27±10岁)[8].遗传性PVOD的性别比例是均匀分布的,疑似常染色体隐性遗传[25,70],而多环芳烃则以女性为主[71,72].零星PVOD病例以男性为主,诊断时年龄较大[41].
PVOD诊断
临床特征
PVOD和PAH具有共同的临床表现,其特征是潜伏性疲劳和呼吸困难,在疾病终末期发展为右心衰症状。与多环芳烃类似,诊断往往被推迟,大多数患者在正式诊断时已处于纽约心脏协会功能III或IV类[25,73,74].PH的典型临床表现为右心室隆起、第二心音的响亮肺部分和三尖瓣反流的收缩期杂音,伴失代偿性疾病的明显右心衰征象。可出现肺野听诊裂纹和胸腔积液,但除了肺血管扩张剂治疗合并肺水肿的情况外,这些特征很少见。血管扩张剂治疗后肺水肿的发展有力地支持PVOD的诊断。尽管在组织学检查和支气管肺泡灌洗(BAL)中存在肺泡出血,但临床上明显的咯血并不比PAH中观察到的咯血更常见[25].据报道,PVOD和PAH中均有棒状和雷诺现象,比例相当[25].
多普勒超声心动图
经胸超声心动图仍然是检测PH值最广泛使用的技术[75].超声心动图检查未发现PVOD的特异性特征,其结果反映了血管前PH值的存在,三尖瓣反流速度升高,伴或不伴右侧腔功能障碍,取决于疾病的严重程度。超声心动图可用于排除左侧心脏疾病引起的肺水肿。
右心导管有创血流动力学评估
PVOD的肺血流动力学与其他形式的毛细血管前PH值难以区分,其特征为mPAP≥25 mmHg,正常肺动脉楔形压(PAWP)≤15 mmHg和肺血管阻力升高。虽然PVOD的主要解剖部位位于毛细血管后小静脉,但PAWP通常是正常的[7,25,70].在对经组织学证实的PVOD和特发性PAH患者进行比较的大型系列研究中,两组诊断时的肺血流动力学相似[25].
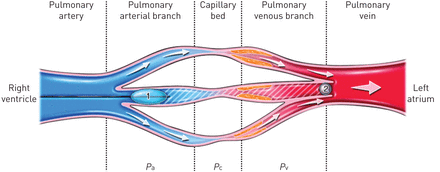
当在球囊阻塞期间获得PAWP时,血流在闭塞的肺动脉分支远端终止,产生一个静态的血液柱,反映与闭塞的动脉分支直径相似的肺静脉的压力。换句话说,PAWP是衡量相对大口径肺静脉压力的指标,而肺静脉不受疾病的影响(图4) [76].在PVOD中,PAWP不能反映真实的肺毛细血管压力,在PVOD中由于肺小静脉下游梗阻而升高。肺毛细血管压力升高可解释PVOD中肺水肿的发生,肺血管扩张剂可导致肺小动脉优先扩张和肺毛细血管充血。在临床实践中,直接测量肺毛细血管压力是不可能的,尽管分析球囊闭塞后肺动脉压力衰减曲线已被提出作为估计肺毛细血管压力的理论方法,允许将血管阻力划分为动脉和毛细血管-静脉组分[77,78].然而,有限的研究尚未证明该技术在PVOD鉴别诊断中的临床应用价值[79,80].
肺静脉闭塞性疾病(PVOD)中正常肺动脉楔形压的研究。在PVOD中,小肺静脉受到影响,导致该区域的压力升高(Pv),以及真实肺毛细血管压力的升高(Pc)和毛细血管前肺动脉压(P一个).较大的肺静脉通常不受PVOD的影响,实际上这里的压力是由肺动脉楔形压力反映出来的;因肺动脉导管插入或肺动脉分支(球囊1)充气而阻塞的静态血柱(球囊1)反映了直径相似的静脉(球囊2)的压力,通常比受PVOD影响的血管更大。因此,这种测量技术并不能反映与PVOD相关的小直径血管中重要的压力升高。
在特发性多环芳烃中,实施急性血管扩张剂挑战是强制性的,以确定检测呈阳性并表现出对钙通道阻滞剂的长期反应的患者(<10%)[81,82].此外,与无反应者相比,特发性PAH的急性反应者预后显著改善[83].正如ESC/ERS指引所建议的[1],急性血管扩张剂反应阳性(吸入一氧化氮,静脉注射epoprostenol和注射。腺苷)定义为mPAP下降≥10 mmHg至绝对水平≤40 mmHg,同时心排血量不变或改善。
据报道,PVOD患者在急性血管扩张剂试验期间出现肺水肿[70,84].24例经组织学证实的PVOD患者在使用吸入NO (10ppm)进行急性血管扩张剂试验并短暂给予5-10分钟后,未报告发生任何肺水肿[25].因此,极短时间内吸入NO在PVOD中似乎是安全的。然而,在急性测试中没有肺水肿并不能提供任何预测信息,即那些在开始靶向多环芳烃治疗后随后会发生肺水肿的人[25].在之前的一项研究中,我们报道了41例PVOD患者的阳性反应为12.2%,但没有一例患者对钙通道阻滞剂出现长期反应[81].重要的是,吸入NO对PVOD患者有强烈反应的患者在钙通道阻滞剂治疗开始后可能会迅速发展成严重的肺水肿[25,81].基于上述考虑,PVOD患者不需要常规进行急性血管反应性测试[1].
射线的发现
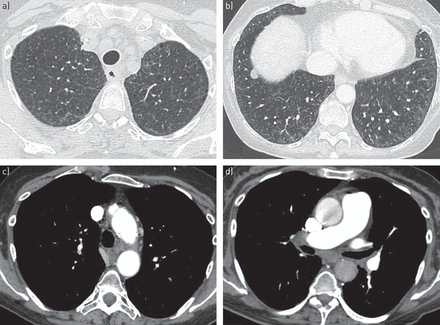
x线平片通常对PVOD的鉴别诊断帮助有限,除非存在明显的肺水肿[25,70].相反,胸部HRCT已成为辅助无创诊断PVOD的主要成像方式。在PVOD中描述了HRCT特征的三位一体[12,13,85,86],包括:1)纵隔淋巴结肿大;2)小叶中心型磨玻璃影;3)小叶间隔平滑增厚(图5).经组织学证实的PVOD患者的数据证实了HRCT的诊断效用,并表明75%的患者至少存在上述HRCT异常中的两种[25].然而,其推论是,没有或只有一种HRCT征象并不能完全排除PVOD的可能性。
肺静脉闭塞性疾病的高分辨率计算机断层扫描特征。a, b)存在室间隔线和小叶中央毛玻璃样影。C, d)主动脉外侧和隆突下淋巴结肿大。
Guntheret al。[51]的文献记载,61.5%的系统性硬化相关的毛细血管前PH患者在HRCT上至少有两种PVOD的特征性征象。值得注意的是,那些至少有两种PVOD征象的患者在PAH治疗后发生肺水肿的风险较高(16例患者中有8例),并且更快地进展到死亡或肺移植。这些发现的重要预后和管理意义需要在更大的系统性硬化症患者队列中进一步证实。然而,组织学和放射学研究都支持这一论断,即系统性硬化相关毛细血管前PH值的静脉受累是一种常见的现象。
肺通气/灌注扫描
通气/灌注(V' /问’)指南建议肺扫描作为PH诊断工作中的常规检查,以发现慢性血栓栓塞性疾病,其特征是存在不匹配的灌注缺陷[1].尽管有研究表明PVOD中也可能存在不匹配的灌注缺陷[3.],最近的一项研究表明,绝大多数的V' /问“PVOD患者的肺部扫描实际上是正常的。”87].小的不匹配缺陷在PVOD患者中不常见(7.1%),发生率与特发性PAH相似(10%)。因此,一个V' /问“肺扫描不应该被认为是区分PVOD和PAH的有用测试。
肺功能,气体交换和运动测试
尽管在HRCT上存在实质异常,但PVOD的肺活量和肺容量通常是保留的[25].肺对一氧化碳的扩散能力严重减低(DLCO)至预测值的50%以下,在PVOD中很常见[25],与特发性或遗传性多环芳烃相比DLCO相对保存了很长时间[88].较低的DLCO可解释为肺血管床受损导致毛细血管血容量更大的减少,以及间质水肿导致的膜弥散更差。与特发性或遗传性PAH相比,动脉血气分析通常显示PVOD为主要的静息性低氧血症。米ontaniet al。[25]显示PVOD患者平均动脉血氧分压为61.3±17.3 mmHg与多环芳烃75.4±3.8 mmHg。PVOD中6分钟步行距离的数据很少;然而,在6分钟步行测试中氧饱和度的最低点显示PVOD与PAH相比始终较低[19].因此,DLCO动脉氧合参数可作为辅助诊断工具,协助区分PVOD与特发性PAH。
PVOD患者心肺运动测试时的生理反应最近被Lavenezianaet al。[89]在同一组遗传性PVOD患者中EIF2AK4biallelic突变。与特发性PAH相比,PVOD组的峰值耗氧量更低,运动时氧饱和度更低,通气效率更低,高峰运动时死区通气更高,用Borg评分衡量的呼吸困难强度更大。PAH和PVOD患者在基线人体测量、肺功能和静息血流动力学方面匹配良好。因此,在血流动力学紊乱程度相似的情况下,PVOD患者呼吸困难感觉加重,有氧运动能力变差,气体交换异常加重。
支气管肺泡灌洗
由于毛细血管后阻塞的存在,隐匿性肺泡出血是PVOD常见的组织学表现。Rabilleret al。[19]发现PVOD患者BAL液中含血黄素的巨噬细胞显著增加,从而获得较高的gold评分。虽然在PH诊断工作中不常规进行,但支气管镜联合BAL对疑似PVOD患者是一种有用的检查,除非存在严重的低氧血症,使其不安全。与PVOD胸部HRCT表现相似,无肺泡出血不排除诊断为PVOD。经支气管活检不应在严重PH患者中进行,因为不可接受的高风险危及生命的出血。最后,最近的一项初步研究表明,在PVOD患者的痰标本中也可以检测到更多的含血黄素的巨噬细胞[90].痰检查作为一种无创工具在PVOD检查中的临床应用值得进一步研究。
非侵入性诊断方法
虽然组织学仍然是明确诊断PVOD的金标准,但肺活检在临床重要PH的设置中是禁忌的[1].因为组织学确认只能在死后或移植的肺标本,需要一种非侵入性诊断方法。在法国转诊中心,我们一直在使用基于临床特征和从一系列调查中获得的结果的非侵入性诊断策略(表2).如上所述,一些显著特征可以帮助区分PVOD和PAH:非常低的组合DLCO如:静息性低氧血症、运动时严重去饱和、胸部HRCT两种或两种以上特征性影像学征象以及BAL上的隐匿性肺泡出血均可用于支持PVOD的诊断。最后,通过基因分析可以识别存在遗传性PVODEIF2AK4biallelic突变。由于遗传性PVOD是常染色体隐性遗传,血缘关系和仅有一代的PH家族史应引起遗传性PVOD的怀疑。
PVOD的自然史与预后
关于PVOD自然史的数据有限,但该疾病通常以不可阻挡的进展为特征。预后被认为是令人沮丧的,明显比其他形式的多环芳烃。文献中报道了两个病例系列的生存数据。在11例PVOD患者中,Holcombet al。[70]报告诊断后1年内的死亡率为72%。我们小组最近的一个更大的系列研究发现,从诊断到死亡或肺移植的平均时间为11.8个月,从首次报告症状到死亡或肺移植的平均时间为24.4个月[25].PVOD病程迅速且进展迅速,要求临床医生有较高的怀疑指数,以实现及时诊断和早期转诊肺移植。
PVOD的治疗选择
过去十年见证了多环芳烃患者药物治疗选择的巨大扩展。使用“靶向多环芳烃”药物(如前列腺素、内皮素-1受体拮抗剂、磷酸二酯酶5型抑制剂和可溶性鸟苷酸环化酶刺激剂)的先进治疗显著改善了多环芳烃患者的生活质量和前景[83,91].相比之下,PVOD缺乏随机对照试验,也没有被证明有效的药物治疗。
一般及辅助措施
低氧血症应通过给氧纠正,以防止低氧肺血管收缩导致PH值进一步加重。目前尚无PVOD抗凝治疗的结果数据,其使用是根据PAH的推荐而推断的[92].和多环芳烃类似,原位PVOD可观察到肺微循环血栓[4],支持抗凝的生物学原理。然而隐匿性肺出血也是PVOD的常见表现,有咯血史的患者不应给予抗凝治疗。最近的ESC/ERS指南得出结论,口服抗凝的证据仅限于特发性PAH、遗传性PAH和厌食症引起的PAH患者。未对PVOD提出抗凝治疗建议[1].
多环芳烃靶向治疗
世界各地的监管机构现在已经批准了许多治疗多环芳烃的药物。目前已获批准的多环芳烃药物针对的是与多环芳烃发病有关的三个主要途径之一:前列环素、内皮素-1和NO途径(表3) [83].所有多环芳烃药物都具有血管扩张特性,对肺血管也有不同的抗增殖作用[93].然而,关于PAH治疗PVOD的数据薄弱且相互矛盾。病例报告/系列和轶事经验表明,一些PVOD患者可能通过PAH治疗获得血流动力学和功能改善,或至少使病程趋于稳定[70,94- - - - - -104].然而,长期的临床反应很少被发现。
PVOD患者必须非常谨慎地使用多环芳烃疗法,并且只能在具有管理这种疾病经验的肺血管专家中心进行治疗。危及生命的肺水肿是PVOD肺血管扩张治疗的可怕并发症,可与任何类多环芳烃药物一起发生[2].钙通道阻滞剂患者开始使用肺血管扩张剂后肺水肿的发生率可高达75% [70]和50%以上的多环芳烃靶向药物[25,51].
PAH治疗PVOD最大的已发表经验是使用注射。12例重度PVOD患者应用epoprostenol作为移植的桥梁[97].环氧前列醇以低剂量给予(中位峰值剂量为13 ng·kg−1·敏−1)缓慢地增加剂量。所有接受epoprostenol的患者也同时被列入移植名单。需要大剂量的循环利尿剂,以尽量减少肺水肿的风险。3-4个月后可观察到适度的临床和血流动力学改善,但没有长期持续的影响。其他多环芳烃药物如波生坦也有轻度临床改善或病情稳定的报道[101- - - - - -103],西地那非[99,One hundred.,104]和依洛前列素[98].
现在有多种药物类别可用于治疗多环芳烃,使用目标导向方法的顺序联合治疗已成为多环芳烃的标准护理[83,105].PAH患者也越来越多地采用前期联合治疗,特别是如果存在高风险特征[106- - - - - -108].我们曾报道一例系统性硬化相关PVOD病例,由于波生坦单药治疗效果不佳,在添加西地那非后,序次联合治疗导致严重肺水肿[109].我们认为,所有被诊断为PAH的患者都应该仔细筛查PVOD的可能性,在怀疑PVOD的病例中使用PAH治疗时,必须进行仔细的监测。
免疫抑制治疗
PVOD发病机制中潜在的炎症成分的可能性导致了先前的一些尝试,如糖皮质激素、环磷酰胺和硫唑嘌呤等免疫抑制疗法[3.].对于特发性PVOD,很少有报道描述了免疫抑制治疗的临床改善或症状缓解。同样,对于多环芳烃患者,现行指南不推荐免疫抑制[1],尽管人们对探索多环芳烃免疫调节的新靶点和更具体的靶点有了新的热情。在多环芳烃中使用免疫抑制的一个例外是在系统性红斑狼疮和混合性结缔组织疾病的情况下,糖皮质激素联合环磷酰胺可能有作用,并且已经报道了连续的结果。相反,免疫抑制对系统性硬化相关的多环芳烃无效。考虑到潜在的危害,目前不能推荐免疫抑制用于特发性、遗传性或系统性硬化相关的PVOD病例。
肺移植
肺或心肺移植仍然是唯一可能为PVOD患者提供长期生存潜力的明确治疗方法。鉴于PVOD进展迅速,且大多数患者病情已发展到晚期,对于符合条件的患者,应在诊断时考虑早期转诊进行移植。双侧肺移植是世界范围内用于PVOD最广泛的技术,移植后的生存似乎与特发性PAH相当。最近的一项研究报道了49例列入肺移植的PVOD患者的演变[110].到6个月时,22.6%的PVOD患者因死亡从等待名单中删除,而PAH患者的这一比例为11%。在对混杂因素进行调整后,与PAH相比,PVOD的诊断与因死亡而被移除了等候名单的风险显著相关(危险比2.05;p < 0.05) (110].这些结果证实了PVOD患者预后差,以及早期转诊PVOD患者进行肺移植的重要性。迄今为止,尚无组织学证实的肺移植后PVOD复发的报道。
结论与未来方向
PVOD是一种不常见的PH形式,但临床认识是至关重要的,因为其预后惨淡,对PAH治疗无反应。诊断在临床实践中仍然具有挑战性,但基于一系列非侵入性调查,高度的诊断可信度是可能的。双等位基因突变的发现EIF2AK4基因在遗传性疾病中的作用将为更好地理解PVOD的分子发病机制铺平道路,类似于发现的方式BMPR2多环芳烃的突变导致了知识的重大进步。PVOD的动物模型将能够测试新的治疗靶点,并最终转化为人类研究。肺移植仍然是目前符合条件的PVOD患者的治疗选择。
脚注
编辑评论:Eur Respir J 2016;47: 1334 - 1335。
本系列以前的文章:第1篇:科拉德HR,布拉德福德WZ,科汀V,et al。特发性肺纤维化的新时代:对未来临床试验的考虑。呼吸呼吸J2015;46: 243 - 249。2号:瑞尔森CJ,科汀V,布朗KK,et al。特发性肺纤维化的急性加重:范式的转变。呼吸呼吸J2015;46: 512 - 520。3号:Harari S, Torre O, Cassandro R,et al。一种罕见疾病:淋巴管平滑肌瘤病的变化面貌。呼吸呼吸J2015;46: 1471 - 1485。
利益冲突:可以在本文的在线版本中找到信息披露www.qdcxjkg.com
- 收到了2016年1月6日。
- 接受2016年2月4日。
- 版权所有©ERS 2016