摘要
哮喘是儿童中最常见的非传染性疾病,也是成年人中最常见的疾病之一。绝大多数哮喘患者生活在低收入和中等收入国家,这些国家与哮喘相关的发病率和死亡率高得不成比例。基本的吸入性药物,特别是含有吸入性皮质类固醇的药物,往往无法获得或负担不起,这在很大程度上解释了可预防的哮喘发病率和死亡率的全球负担。为低收入和中等收入国家制定的指南通常基于一种过时的假设,即哮喘症状小于每周1-3次的患者不需要(或受益于)ICS。即使开了ICS,许多患者也用口服或吸入短效β来控制他们的哮喘2-激动剂(SABA),由于可获得性和可负担性问题。从诊断开始,对所有严重程度的哮喘(从轻度到重度)采用单一的综合ics -福莫特罗吸入器哮喘管理方法,可能克服SABA的过度使用/过度依赖,并减轻症状和严重加重的负担。然而,目前在低收入和中等收入国家,可获得或负担不起用于莫特罗吸入器的ics。迫切需要实用的临床试验证据,证明这种和其他策略的可行性和成本效益,以改善这些国家的哮喘治疗。哮喘护理方面的全球卫生不平等剥夺了如此多的儿童、青少年和成人的健康生活,并使他们面临更大的死亡风险,尽管有非常有效的治疗方法,这是不可接受的。需要通过一项关于普遍获得负担得起和有效的哮喘治疗的世界卫生大会决议,以集中注意力和投资于解决这一需要。
摘要
在低收入和中等收入国家,许多患有哮喘的儿童、青少年和成人无法获得有效和负担得起的哮喘治疗,从而改善和拯救生命。需要通过一项关于人人获得有效和负担得起的哮喘治疗的世界卫生大会决议。https://bit.ly/3gLquDa
简介
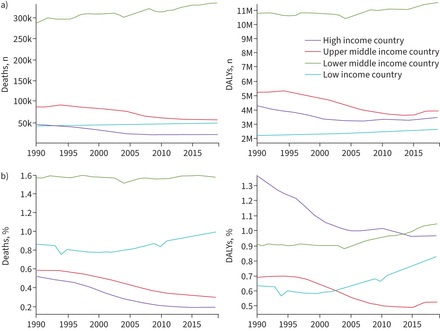
哮喘是儿童中最常见的非传染性疾病,也是成年人中最常见的非传染性疾病之一[1].根据全球哮喘网络第一阶段研究的最新估计,每10名儿童和成人中约有1人有哮喘症状,每20名学龄儿童中就有1人有严重的哮喘症状,世界各国和地区之间的患病率和流行趋势存在显著差异[2- - - - - -4].据全球疾病负担研究估计,2019年,哮喘导致2160万健康生命年(残疾调整生命年)的损失和461 069例死亡[5,6].约90%的哮喘疾病负担由生活在中低收入国家的人承担[7].一些国家报告的哮喘失控率非常高(高达90%)[8- - - - - -10].虽然哮喘发病率在社会人口指数高的国家最高,但哮喘死亡率在低收入和中等收入较低的国家最高(图1) [6].
1990-2019年哮喘造成的死亡和残疾。(a)按世界银行收入类别按性别和所有年龄划分的哮喘造成的死亡和残疾调整生命年数。1990年至2019年期间,中低收入国家的死亡人数和调整残疾年数量远远超过其他收入阶层。(b)按世界银行收入类别按性别和所有年龄划分的哮喘造成的死亡和残疾调整日的百分比。2019年,中低收入国家的哮喘死亡率最高,其次是低收入国家。到2019年,中低收入国家的疾病负担已超过高收入国家。低收入国家的死亡率和调整残疾年数都在增加,中等收入较低国家的调整残疾年数也在增加。相比之下,从1990年到2019年,高收入国家的死亡和疾病负担稳步下降。改编自[6].
低收入和中等收入国家的哮喘有什么不同?
全球哮喘倡议(GINA)将哮喘描述为一种异质性疾病,通常以慢性气道炎症为特征,并将其定义为"喘息、呼吸短促、胸闷和咳嗽等呼吸道症状的历史,这些症状随着时间和强度的变化而变化,以及不同的呼气气流限制" [11].目前被世界银行列为低收入(27个国家)或中等收入较低(55个国家)经济体的国家包括撒哈拉以南非洲和南亚的大多数国家以及中东和北非、东亚和太平洋、拉丁美洲和加勒比以及欧洲和中亚地区的若干国家[12].另有55个国家被列为中上收入经济体[13].
哮喘病在不同国家之间仅因收入而有差异,这并没有逻辑上的生物学依据。哮喘疾病负担与国民收入的显著差异(图1) [7,14可能反映了一系列因素,包括哮喘患病率和哮喘管理的差异。哮喘患病率的差异可能与早期生活暴露、临床表现、鉴别诊断、哮喘的临床病程和共病率有关。
环境因素在子宫内或在生命早期与患哮喘风险增加相关的因素包括吸烟[15,16,维生素D不足[17,扑热息痛[16,18,19]、广谱抗生素[16,20.,21,过敏原[22- - - - - -24,肥胖[16,25,26]、空气污染[16,27- - - - - -30.]和儿童呼吸道感染[16,31].饮食因素[32- - - - - -34],某些细菌接触[35- - - - - -37],寄生虫感染[38]和微生物组多样性[39,40可能具有保护作用。尽管自2000年以来低收入和中等收入国家的烟草使用有所减少[41],据报告,在这些国家中,较低社会经济群体的男性和女性吸烟率较高[42,表明在子宫内最贫穷的婴儿可能接触到最多的有毒物质。低收入和中等收入国家日益城市化可能导致饮食、寄生虫感染和暴露于空气污染方面的变化,这可能有助于解释哮喘流行趋势的变化[43,44].
疾病负担的差异也可能归因于由于社会经济剥夺而导致的不理想的哮喘治疗。药品成本是低收入和中等收入国家面临的一个重大挑战[45].不仅往往没有更新的哮喘治疗和方法,被认为是负担不起的,或只在卫生系统的某些级别提供,而且还缺乏对这些人群的有效性和实施可行性的研究。富国和穷国、北方和南方之间日益扩大的护理差距突出表明,迫切需要重新评估资源有限的国家和地区对哮喘护理的“最划算”假设。
导致哮喘预后不佳的其他原因因国而异,因此应避免基于国民收入的一概而论。更有帮助的是,在每个国家确定有效治疗哮喘的主要障碍,并系统地解决它们。障碍可能包括基于混合私人和公共来源的资助模式,支持一小部分富裕人口,以牺牲慢性和预防性护理为代价的急性护理卫生服务组织,或社区不愿接受最佳的哮喘治疗。在一些国家,文化因素(如。导致不愿意接受哮喘诊断的健康信仰、宗教习俗和信仰、传统卫生工作者的角色、依赖家庭疗法或关于哮喘药物风险的不受支持的信念)可能是最佳哮喘护理的主要障碍[46- - - - - -50].如果不了解这些关键障碍,善意的机构提供的解决方案可能无法实现其目标。
检讨的范围
在这篇综述中,我们研究了目前在低收入和中等收入国家工作的几个组织对哮喘治疗的建议,改善这些地区的治疗途径和质量的策略,以及临床医生和医疗系统将哮喘治疗的最新进展转化为可行动的举措所面临的挑战和机遇。我们确定了研究问题并提出了卫生服务优先事项,以解决生活在低收入和中等收入国家的哮喘儿童、青少年和成人在获得基本、有效哮喘护理方面的全球不平等问题。
哮喘的初级预防
虽然尚未建立有效的哮喘初级预防方法[11], GINA建议孕妇和婴儿避免在环境中吸烟,哮喘妇女在怀孕前和怀孕期间摄入足够的维生素D,在可能的情况下阴道分娩,并在生命的第一年避免使用广谱抗生素[11].
提高香烟价格或可有效阻止青少年吸烟[51],尼古丁替代疗法和咨询似乎对低收入和中等收入国家的戒烟有效[52],但这些地区对其他戒烟干预措施的严谨研究有限[52].
如果出现足够证据支持在国家卫生方案中使用预防性干预措施(如。对孕妇进行常规的产前维生素D补充),确保这些措施能够在低收入和中等收入国家实施至关重要。
哮喘的诊断
哮喘是一种临床诊断,基于典型症状模式的历史和可变呼气气流限制的证据[11].在资源充足的医疗保健环境中,这一证据可从肺量测定和支气管扩张剂反应性(“可逆性”)测试或支气管激发挑战测试中获得。在低收入和中等收入国家,即使有了这些调查,它们的使用仍然严重不足(要么是因为它们负担不起[53]或因为它们在繁忙的诊所中很耗时),而且通常需要不止一项测试来确认气流的可变性[11].
在低收入和中等收入国家,这些诊断技术的可获得性通常有限,哮喘的鉴别诊断可能包括地方性呼吸道疾病(如。结核、艾滋病毒/艾滋病和寄生虫或真菌肺部疾病),临床医生更依赖临床结果,并经常使用综合征方法进行诊断和管理[1,11].
综合征诊断的原则是以牺牲精确性为代价的模式识别,前提是病情诊断不足、治疗不足,这对大多数低收入和中等收入国家是有效的。然而,综合征诊断可能导致哮喘治疗不足或治疗不当[54],并可能导致发达国家的过度诊断和过度治疗[55,56].
对出现呼吸道症状的患者进行初级保健诊断评估的结构化方法是为改善低收入和中等收入国家呼吸道疾病管理而制定的若干策略的一部分(表1) [57- - - - - -66],特别是在结核病高流行的国家。
两者GINA [11]和世界卫生组织(世卫组织)初级保健的一揽子基本非传染性疾病干预措施[59,60]建议,在没有肺量测定法的情况下,可通过呼气峰值流量(PEF)确认是否存在可变呼气气流限制(包括可逆阻塞)。WHO PEN将PEF仪表列为慢性呼吸系统疾病管理的重要工具,并建议将其用于支持基于患者病史的临床诊断,如果给予两次沙丁胺醇15分钟后PEF改善≥20%,则增加哮喘诊断的可能性与慢性阻塞性肺疾病(COPD)和其他诊断[59,60].作为一种替代方案,GINA建议在治疗试验前后记录症状和PEF,按需使用短效β2-受体激动剂(SABA)和常规吸入糖皮质激素(ICS),必要时口服糖皮质激素(OCS) 1周,可在开始长期控制治疗前帮助确认哮喘诊断(或迅速调查替代诊断)[11].
哮喘的处理
哮喘治疗的基本原则及目标[11]在低收入和中等收入国家与高收入国家是相同的,但有效的长期哮喘护理的共同障碍包括缺乏可获得性和可负担性吸入药物,以及卫生保健系统优先考虑急性护理而不是慢性护理。
长期管理的药物建议
哮喘指南几乎普遍推荐循序渐进的药物治疗方法,以实现和保持良好的哮喘症状控制和防止哮喘恶化。然而,在低收入和中等收入国家使用的一些旧的治疗指南不采用这种方法[67].
哮喘管理的核心是使用ICS来改善症状控制并降低恶化和哮喘死亡的风险[11,同时使用支气管扩张剂吸入器快速缓解症状。ICS可将哮喘死亡风险降低50%以上[68],将住院风险降低31% [69]并将严重恶化的风险降低近一半[70],在低剂量下可获得大部分益处[71].
然而,在为低收入和中等收入国家的慢性哮喘管理制定的建议中[59,72,73],治疗开始时按需使用沙丁胺醇(SABA),如果最初症状不止一次,则添加低剂量的ICS [72]或两次[59一周。然后,如果哮喘仍未得到控制,则增加ICS剂量[59,72],加入口服茶碱和/或强的松[59或开沙丁胺醇处方,让其定期服用,而不是按需要服用[72].
这些建议与长期以来的全球循证建议有很大不同,因为指南开发者意识到在低收入和中等收入国家药物的可获得性和可负担性有限。特别是长效β的加入2-激动剂(LABA),最好是在ICS - LABA联合吸入器中,由于其更大的疗效和更好的安全性,长期以来一直是高剂量ICS单一疗法的首选。
LMIC准则的一些建议(表2)[59,72,74]是基于非常微弱的证据,如口服茶碱[59]的第4步,GINA (表3),因为疗效证据不足及不良反应风险高[11].此外,不同哮喘药物的成本在低收入和中等收入国家之间差别很大,因此考虑到需要考虑成本和可负担性,每一步单一的建议可能不是最佳选择。
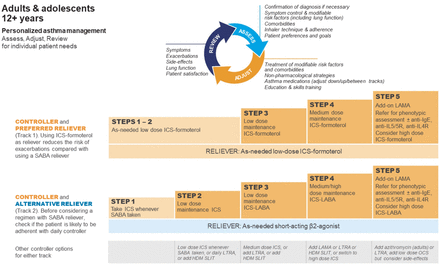
2019年,lmic特异性建议和GINA建议之间的差异进一步扩大,GINA建议不使用单独的SABA治疗成人和青少年哮喘,并建议只有在患者可能坚持的情况下,才应使用含有SABA缓解剂的传统ICS方案(表3而且图2) [75].这些变化是基于与SABA单一治疗和SABA过度使用相关风险的证据,社区中几乎普遍对维持性ICS依从性差,以及轻度哮喘患者按需联合使用ICS -福莫特罗的大型新研究的发现。这些结果表明,与单独使用SABA相比,严重加重的风险降低了约60%,对症状、肺功能、气道炎症和加重的益处与常规ICS类似,无需每日治疗[11,76].
全球哮喘倡议(GINA) 2021年关于青少年哮喘管理的建议。成人和青少年的GINA治疗步骤分为两个轨道,取决于吸入缓解药物。在Track 1(首选方法)中,低剂量吸入皮质类固醇(ICS) -福莫特罗是所有步骤的缓解剂。在轨道2(替代方法)内,短效β2-agonist (SABA)是所有步骤的缓解剂。长效毒蕈碱拮抗剂;搞笑:免疫球蛋白;IL:白介素;长效β2受体激动剂;LTRA:白三烯受体拮抗剂;HDM:房屋尘螨;SLIT:舌下免疫治疗;OCS:口服皮质类固醇。转载自[11,并获允许。看到http://www.ginasthma.org/reports/获取2022年GINA治疗数据。
处理急性哮喘加重
哮喘通常仍被低收入和中等收入国家的患者视为急性疾病[77].卫生服务可以通过提供广泛可得和相对负担得起的急诊室治疗,但很少或没有后续治疗,来加强这种看法。病人和医生可能认为反复到急诊设施就诊是"哮喘"的正常和不可避免的后果。
GINA的建议[11]用于评估急性哮喘加重的方法包括脉搏血氧测量,以及年龄≥5岁患者的PEF作为肺量测量的替代方法。正如上文所述,这些工具在低收入和中等收入国家很容易获得,并且,脉冲血氧计被列为世卫组织PEN的基本技术和工具之一(也需要一次性口器),“在资源允许的情况下”建议使用脉搏血氧计[59].
虽然在低收入和中等收入国家,对药物治疗无效的急性严重哮喘往往无法升级到重症监护设施,但通常可以获得药物(氧气、吸入/雾化支气管扩张剂、吸氧剂和静脉注射肾上腺素/肾上腺素和硫酸镁)。然而,由于2019冠状病毒病(COVID-19)大流行期间的需求,氧气供应可能成为一个问题[78].
药物的优先顺序
世卫组织和国际防治肺结核和肺病联盟(联盟)的建议[79]得到广泛咨询,并成为许多(如果不是大多数的话)低收入国家提供治疗的基础。世卫组织基本药物标准清单(表4) [80,81被认为是治疗哮喘的“最划算的东西”。联盟的2020-2025年战略计划强调,需要为哮喘患者提供可负担得起的、定期使用的吸入性支气管扩张剂和ICS,使用适当的设备[79].
可提供吸入性哮喘药物通过加压计量吸入器(pMDI)或干粉吸入器。GINA, WHO, Médicins Sans Frontières和联盟指南都强调定期检查吸入器技术的重要性。
世卫组织建议所有pmdi应附带隔离装置[59],认识到糟糕的吸入器技术的高流行率,这导致了次理想的剂量分配和哮喘预后。这对儿童来说可能更加重要。隔离垫被列入世卫组织的基本技术清单,但由于购买或制造隔离垫的障碍、清洁的实际问题和走动使用的不便,该建议很少得到遵守。可用塑料饮料瓶免费制造有效的间隔物[82].
被选为"基本"的药物不一定是最有效或最方便的,特别是对病情较重的患者而言,有限的选择没有考虑到患者的偏好和坚持用药的可能性。然而,当为大量人口提供含ics的控制器时,死亡率和发病率已显著下降[83],反映在自1990年以来高收入人群哮喘死亡人数下降(图1).在巴西,政府政策确保在全国范围内免费获得ICS,这与哮喘住院率降低34%有关[84].
低收入和中等收入国家获得有质量保证的基本哮喘药物有限
将基本哮喘药物列入处方和指南不能确保向患者提供持续和公平的药物。在许多低收入和中等收入国家,由于各种各样的原因,将药品供应到患者的交付点往往是零星的,有时是由政府支付用品的能力、与采购有关的问题、管理和记录保存不良以及供应链中的问题,特别是偏远药房的问题所决定的。
在低收入和中等收入国家之间,哮喘药物的可获得性差别很大,从提供长期低或中剂量ICS加上SABA作为缓解剂的可获得卫生服务的国家,到提供口服支气管扩张剂(沙丁胺醇和茶碱片/溶液)不时补充口服吸附剂的国家。与吸入性SABA相比,口服支气管扩张剂起效较慢,不良反应发生率较高,即使偶然发作的OCS也与肺炎和败血症等短期不良反应的显著风险相关[85],并有长期不良影响,包括骨质疏松、白内障和糖尿病[86].
在低收入和中等收入国家,哮喘药物的获取模式可以被识别为四类:1)没有定期安全获得吸入性哮喘治疗的国家,其特点是卫生服务零碎,依赖传统医学或私人医生,以及依赖赠款和慈善事业的普遍贫困;2)初级保健服务基本,但ICS只能通过私人购买获得的国家,由于费用过高,大多数人口无法获得ICS;3)由政府资助的初级保健服务运转正常,但获得药品的机会有限的国家,因为其他疾病的负担相互竞争,哮喘药物的优先次序较低;4)哮喘药物可通过政府资助的初级保健服务机构正常运转获得的国家,但在获取方面存在重大障碍、排长队(需求高)、运输成本和相互竞争的生活优先事项。
2011年对吸入性哮喘药物的可及性和可负担性进行的最大规模调查(52个国家)报告称,不到五分之一的公共药店可获得吸入性吸入药物,半数公立医院可获得沙丁胺醇[87].尽管ICS吸入器被世卫组织列为基本药物,但在布隆迪、喀麦隆、刚果、吉布提、厄瓜多尔、海地、毛里塔尼亚、缅甸、尼日利亚、巴基斯坦、叙利亚、坦桑尼亚、多哥和越南仍无法获得[87].
购买哮喘药物通常是一笔灾难性的家庭支出。在2011年调查的12个国家中,在药店购买的ICS花费了最低工资人群2天的工资,在4个国家超过了一周的工资[87].最近在个别国家进行的调查几乎没有证据表明这种情况有所改善[88- - - - - -90].
虽然有时可以获得通用ICS和ICS - laba吸入器,但由于塑料类型和pMDI喷嘴形状等因素对药物输送的影响,与片剂或胶囊相比,吸入器在实现生物等效性方面面临更多挑战。低收入和中等收入国家的临床医生经常对非专利吸入器缺乏疗效表示担忧。吸入性药物生物等效性的监管要求的严格程度可能因国家而异[91].改善哮喘吸入器可及性的举措还必须确保产品质量有保证。
COVID-19大流行突出了在低收入和中等收入国家公平获得负担得起的、有质量保证的卫生干预措施方面的更广泛问题,包括获得预防COVID-19的疫苗接种[92,93].重要的是,低收入和中等收入国家的哮喘患者能够获得这些和其他与保护肺部健康和防止哮喘恶化有关的疫苗接种。
改善低收入和中等收入国家哮喘护理的策略
综合护理策略
中等收入国家的卫生系统总体上更注重急性护理,而不是慢性护理,重点是产妇护理和历来占主导地位的传染病,以及垂直传播地方性感染的预防规划(如。结核病和艾滋病毒)。哮喘长期护理和急性护理之间存在差异的一个重要后果是,由于未能控制潜在的炎症疾病过程,可避免的发病率和死亡率很高。
中低收入国家初级保健综合战略见表1[57,59- - - - - -65]是为了改善慢性疾病管理和急症护理而开发的。他们的成功取决于将指导作为通常做法嵌入有组织的卫生保健系统。这需要卫生当局接受和承诺,持续提供诊断设备和建议的治疗方法,持续培训和增强初级保健工作者的能力,以确保其有效性和可持续性以及患者的接受和坚持。这些战略需要根据国家或地区的具体实践背景,与当地政策和资源相一致,并不断更新。有证据表明,当适当实施这些方法时,可有效改善哮喘的诊断和治疗[84,94,95].然而,政府政策和卫生供资优先事项的改变、无法获得负担得起的药品以及药物依从性差,都可能损害它们的利益[96,97].
护理套件的实用方法[65,98]这是在南非制定的,并已在几个低收入和中等收入国家实施[66,99- - - - - -101],比范围更有限的策略更有优势。PACK提供了一个综合的临床医生支持工具或指南,涵盖了患者向初级保健医生咨询的大多数病症,针对每个国家的设置进行定制,并在一个文件中充分集成了管理算法,小心地确保所有建议都以证据为导向,并符合地方卫生当局的需求和指示。它几乎每年更新一次,以适应每个国家建议的频繁变化,为0-12岁儿童提供单独的版本[102]、青少年及成人[65,98].这种方法确保,虽然哮喘只是众多疾病中的一种,但它在管理算法中获得了同等的重视,因为更紧迫和常见的疾病争夺决策者和临床医生的注意力。
几项研究评估了低收入和中等收入国家的综合哮喘策略[57].巴西联邦政府提供的严重哮喘管理的综合方法和免费、容易获得的哮喘基本药物降低了哮喘住院率,显著降低了公共卫生系统和患者的成本[84,103]。在泰国,由900家医院的初级保健医生经营的诊所规划促进了医生、护士和药剂师之间的团队合作,显著提高了ICS的使用率并改善了哮喘控制[104].高收入国家还提供了改善哮喘的成功模式,可能适用于低收入和中等收入国家。来自芬兰的数据表明,通过改善和整合各级卫生系统的护理以及早期抗炎治疗,可以降低哮喘费用[105,106].综合征诊断可增加呼吸道疾病的发现和哮喘的诊断,并确保适当的治疗[54,107].
哮喘药物的另一种循证方法
鉴于低收入和中等收入国家哮喘管理的挑战,值得考虑的是,对从轻度到重度的所有严重程度的哮喘,采用基于单一吸入器的方法进行哮喘管理的潜在好处。
尽管在专为低收入和中等收入国家制定的所有指南中都提倡使用ICS,但基于以往的假设,即哮喘症状少于1-3次/周的患者不需要(或受益于)ICS,这些指南通常从仅saba治疗开始,而不是ICS。再加上成本和患者偏好的双重压力,往往导致继续单独使用SABA治疗,即使开了ICS。这种对saba的过度依赖和对ICS的使用不足是大多数低收入和中等收入国家的地方病,尽管在这些环境中参与哮喘护理的人员尽了最大努力。此外,一些指引建议经常使用saba(每日四次)[72],尽管越来越多的证据表明,在整个治疗步骤中频繁使用SABA会显著增加发病率和死亡率[108].
现在有强有力的证据表明,在哮喘严重程度的范围内,使用含有ICS和福莫特罗(一种快速发作的LABA)的症状缓解所需的联合吸入器,无论是否使用维持ICS -福莫特罗,与使用SABA缓解剂相比,在日常症状控制水平相似、ICS总剂量较低的情况下,可降低严重哮喘加重的风险。在中度至重度哮喘中,最近一项评估ics -莫特罗维持和缓解治疗(MART)的系统综述和荟萃分析确定了16项随机临床试验,涉及22748名参与者。研究发现,与相同剂量的ICS-LABA相比(相对风险(RR) 0.68, 95% CI 0.58-0.80),且与较高剂量的ICS-LABA相比(RR 0.77, 95% CI 0.60-0.98), MART可降低严重哮喘发作的风险[109].在实用的开放标签研究中,与传统最佳实践(包括SABA缓解剂)相比,MART也降低了严重恶化的风险[110,111].
在轻度哮喘方面,Cochrane最近的一项包括五项按需使用ICS -福莫特罗试验的研究发现,与单独按需使用SABA相比,严重发作的发生率大幅降低(OR 0.45, 95% CI 0.34-0.60),并且与维持ICS加按需使用SABA相比,急诊就诊和住院的发生率降低(OR 0.63, 95% CI 0.44-0.91) [112].与维持型ICS相比,按需使用ICS -福莫特罗的好处与患者的基线特征无关,包括2型高或低表型[113,114].一项针对轻度哮喘的进一步研究表明,与常规低剂量ICS相比,按需使用ICS -福莫特罗可降低气道高反应性(基于运动挑战)[115].因此,GINA现在认为ICS-formoterol治疗是所有严重程度哮喘的首选方案[11,76].迄今为止,轻度哮喘的所有证据都是布地奈德-福莫特罗;MART在许多国家获得批准,同时使用布地奈德-福莫特罗和倍氯米松-福莫特罗。
布地奈德-福莫特罗已列入世卫组织基本药物标准清单[80],并由几家制药公司生产,这些进展为ICS-formoterol成为被诊断为哮喘患者的首选和主要治疗手段提供了机会。从患者的角度来看,这种方法有几个潜在的优势:1)哮喘教育与针对哮喘的两个主要组成部分(气道高反应性和炎症)的单一治疗更一致,既能缓解症状,又能减少恶化;2)它避免了SABA的过度使用和对SABA的不健康依赖,后者与哮喘死亡率和中低收入国家严重哮喘加重的沉重负担有关;3)它确保了ICS的更大覆盖范围,即使患者的粘附性很差[116,因为每当患者使用控制器来缓解症状时,他们就会收到控制器;4)它为更严重的哮喘提供了更简单的剂量递增,在症状得到良好控制时提供了更简单的降压选择;5)它提供了一个内置的哮喘行动计划:随着哮喘恶化,ICS和福莫特罗的剂量增加,两者都有助于减少严重恶化[117](两种温和型[118]及中度至重度哮喘[119,120表明即使一天较高的ICS-formoterol使用也能降低接下来3周严重恶化的风险);6)这种单吸入器ics -福莫特罗方法避免了对多个吸入器的需要,从而避免了LMIC初级卫生保健中因更换供应商、剂量配方和吸入器类型而引起的并发症,这可能导致过度治疗、治疗不足和混淆使用哪种药物维持和缓解的风险。尽管这些困难并非中低收入国家所独有,但由于缺乏教育工作者和其他支助人员的充分支持,设施过于紧张,这些困难更加严重。
从保健服务的角度来看,尽管目前国际保健系统- laba的药物单位费用较高与ICS + SABA,这可能被哮喘加重的紧急保健需求的减少所抵消。这将打破在资源匮乏、后续服务设施有限的情况下,几乎完全依赖紧急服务提供后续护理的普遍模式。联合提供ICS可能会减少维持某些ICS单一治疗配方和其他较低效和风险较高的哮喘药物(如口服茶碱)的供应链的需要,这为设施管理人员增加了复杂性和成本。
然而,大多数单吸入剂ics -福莫特罗治疗的证据来自高收入人群,很少低收入人群参与关键临床试验[113,114,121,122]。低收入和中等收入国家迫切需要包括成本效益分析在内的务实的地方试验,以指导政策。如果在这种情况下,这种简单的解决方案在临床上有效、经济且可行,就可以在更大范围内实施。最近的建模预测,在中等收入国家的轻中度哮喘患者中,使用按需ICS -福莫特罗与维持ICS +按需SABA相比,成本更低,疾病负担更轻(质量调整生命年更高)[123].
对于患有轻度哮喘的患者,无法获得ICS - formoterol, GINA建议患者在每次使用SABA时服用一剂低剂量ICS(在联合或单独吸入器中)以缓解症状[11].这一策略得到了成人研究中有限证据的支持[124,125]和5-18岁的儿童[126,127],但如果使用单独的吸入器,则存在患者恢复到只使用saba的风险,特别是在没有负担得起或安全的ICS供应的情况下。没有研究评估ICS-SABA作为维持和缓解,它可能不适合这种方案;在一项研究中,随机选择每天两次定期服用倍氯米松-沙丁胺醇联合药物的患者,实际上比每天两次单独服用ICS的患者更容易恶化[124].
下一个什么?改善低收入和中等收入国家哮喘护理的步骤
实现世界卫生大会关于普遍获得哮喘治疗的决议
各国政府必须承认哮喘是一种优先慢性病。卫生系统决策者必须明白,哮喘死亡是可以预防的。
医生们必须坚持,在当今,用SABAs和OCS代替含有ics的预防性治疗来管理哮喘是不可接受的,强调这种常见的慢性疾病是可以控制的。全球哮喘网络对由于成本问题而无法获得ICS表示遗憾,因为“ICS是在半个多世纪前开发的,其在具有成本效益的治疗、预防病情恶化和死亡以及控制哮喘症状方面的作用是公认的”[128].患者、各级卫生系统的卫生工作者和非政府组织必须倡导所有患者都应公平获得全球公认的循证有效治疗。
研究界必须制定和评估旨在消除资源受限环境下护理障碍的方法。世界卫生大会通过一项关于为患有哮喘的儿童、青少年和成人,不论他们生活在世界何处,公平获得负担得起的护理,包括吸入药物的决议,将是向前迈出的宝贵一步,正如最近在糖尿病和获得胰岛素方面所取得的进展一样[129].
提高卫生保健工作者识别和管理哮喘的技能
可以通过低成本的初级保健干预措施,如嵌入卫生系统全规划的决策支持工具,改善哮喘护理[53,56 - 65,107]。
实施PACK的经验表明,可以通过针对初级保健卫生工作者、医生和护士的基于病例的持续培训方案,改善低收入和中等收入国家的哮喘结局,该方案基于成人学习原则,并结合了经过充分研究的疾病算法和面向症状的决策支持工具[98].药剂师可在训练病人正确使用吸入器方面发挥重要作用[130,以优化输送到气道。
简化治疗方法
由于在高收入人群和低收入人群中观察到的行为因素,目前主要的长期哮喘管理方法是维持ICS控制器和按需SABA缓解剂,但尚未达到其潜在有效性。单独开始SABA治疗鼓励患者依赖SABA;由于成本、感觉缺乏效果或担心副作用,不太坚持使用ICS;只有在临床危机时才寻求医疗保健。在低收入和中等收入国家,由于诊所提供有效慢性病管理所需的必要长期随访和自我管理教育的能力不够理想,这一问题更加严重。
因此,有必要制定和评估更容易学习并可能为患者所首选的替代治疗方法[131- - - - - -133].用ics -福莫特罗单吸入治疗(按需要使用ics -福莫特罗治疗轻度哮喘[113,114,121,122]和MART治疗中至重度哮喘[109- - - - - -111,134- - - - - -136])涉及所有严重程度的相同治疗,只需要增加剂量。需要在低收入和中等收入国家设计和开展研究,以确定其可行性、临床有效性、成本效益和在这些人群中的可接受性。
进行研究以了解当前的需求并测试新的解决方案
需要进行全面的基于调查的研究,以了解所有低收入和中等收入国家目前的哮喘管理。需要进行定性研究,以详细和更深入地了解低收入和中等收入国家普遍获得基本哮喘药物的障碍和促进因素。还需要制定一个严格的实施研究方案,在资源有限的情况下提出的挑战的背景下评价各种治疗方法(如。病例定义、共病和多病、常规记录收集有限、患者流动性、语言和卫生素养以及卫生服务人员压力过大)。这将涉及质性研究,审查每个国家治疗的适当性和文化可接受性。
研究问题包括以下几个方面。1)诊断和治疗哮喘综合征的好处和坏处是什么,而不需要证明可逆气流限制?这可能取决于具体情况,取决于其他肺部疾病的患病率(如。结核病)和年龄混合病例(儿童、青少年和成人)。2)在哮喘严重程度的范围内使用ics -福莫特罗联合吸入器对低收入和中等收入国家的好处、危害和成本效益是什么?3)在哮喘诊断和管理方面培训初级保健卫生工作者(医生和其他工作人员)最有效的在职方法是什么?
结论
对于低收入和中等收入国家(和高收入国家)的哮喘管理,有几种行之有效的策略。有效控制哮喘所需的吸入药物已经存在了半个多世纪,列入了世卫组织基本药物清单,而且可以以非常低的成本生产。应优先考虑实施包括获得负担得起、有质量保证的吸入性哮喘药物(包括ICS)在内的任何这些战略。
可共享的PDF
确认
我们感谢Jenni Harman(澳大利亚教育协会,悉尼,澳大利亚)的编辑协助和全球哮喘倡议(GINA)对这项工作的支持。
脚注
本系列以前的文章:第1篇:阿舍米,García-Marcos L,皮尔斯NE,et al。全球哮喘流行趋势。欧元呼吸2020;56: 2002094。2号: Hinks TSC, Levine SJ, brusle GG. 2型低水平哮喘的治疗方案。欧元呼吸2021;57: 2000528。3号: O'Byrne PM, Reddel HK, Beasley R.轻度哮喘的管理。欧元呼吸2021;57: 2003051。4号: Pijnenburg MW, Frey U, De Jongste JC,et al。儿童哮喘:发病机制和表型。欧元呼吸2022;59: 2100731。5号: Riccardi D, Ward JPT, Yarova PL,et al。用钙敏感受体(钙溶剂)负变构调节剂局部治疗哮喘:新时代的开始?欧元呼吸2022;60: 2102103。
P. O'Byrne和I. Pavord编辑的“哮喘及其治疗的创新”系列中的第6篇
利益冲突:全球哮喘倡议(GINA)在本文撰写过程中提供了写作帮助。K. Mortimer还报告了来自阿斯利康的咨询费用,在提交的工作之外,他是GINA科学委员会的成员。H.K. Reddel报告了来自阿斯利康、葛兰素史克和诺华的资助;诺华的咨询费;阿斯利康、葛兰素史克、梯瓦、勃林格殷格翰、赛诺菲和基耶西的荣誉演讲;在提交工作之外,参与阿斯利康、葛兰素史克、诺华、基耶西和赛诺菲的顾问委员会;也是GINA科学委员会主席和董事会成员,以及澳大利亚国家哮喘委员会哮喘指导委员会成员。点Pitrez报告了来自阿斯利康、诺华、GSK、勃林格殷格翰和赛诺菲的咨询费;阿斯利康、诺华、葛兰素史克、勃林格殷格翰和赛诺菲的荣誉演讲; and travel support from GSK and Boehringer Ingelheim, outside the submitted work. E.D. Bateman reports consulting fees from AstraZeneca, Sanofi Genzyme, Regeneron, Novartis and ALK; and lecture honoraria from AstraZeneca, Orion, Menarini, Novartis, Sanofi Genzyme and Regeneron, outside the submitted work; and is also a member of the Board and Science Committee of GINA.
- 收到了2021年12月16日。
- 接受2022年2月7日。
- 版权所有©作者2022。
此版本在知识共享授权许可4.0的条款下发布。