摘要
慢性阻塞性肺疾病(COPD)通常被认为依赖于对有毒或传染性物质的异常免疫反应,这可能导致慢性炎症。然而,这种异常反应的起始原因还不完全清楚。在这里,我们提出了COPD开始的一个新假设,即由于肺上皮屏障细胞(LEBCs)的氧化DNA损伤,对吸入药物(主要是香烟烟雾)的免疫反应直接指向气道上皮。该模型的步骤如下。1) 香烟烟雾诱导LEBCs的氧化性DNA损伤。2) 获得的突变在LEBCs的微卫星DNA水平上表达。3) 树突状细胞(DC)将改变的LEBC识别为“非自身”。DC携带新的信息进入淋巴结,并将其呈现给天真的T淋巴细胞。4) 发生主要的CD8+细胞毒性T淋巴细胞增殖。CD8+细胞通过释放穿孔素和颗粒酶,攻击改变的LEBCs,激活细胞死亡级联反应。
显然,上述情景还需要进一步的实验探索。然而,它是COPD异常炎症启动的一个有吸引力的模型,包括lebc的氧化DNA损伤和宿主免疫反应。
慢性阻塞性肺疾病(COPD)是世界性的主要健康问题,其发病率、发病率和死亡率都在不断增加1-3..最近的指南强调,慢性阻塞性肺病的特征是进行性的,不是完全可逆的气流限制,这是肺部对吸入有毒气体和颗粒的异常炎症反应的结果2那3..绝大多数COPD患者将慢性吸烟暴露作为一种常见和主要的环境病因因素1-5..香烟烟雾是颗粒、自由基和活性化学物质的主要来源,所有这些都会对肺部产生压倒性的氧化负担1-3.那6..这些高反应分子的分子效应可以解释在COPD患者中观察到的一些病理:炎症、肺破坏和肺气肿、气道纤维化、粘液分泌过多和骨骼肌萎缩5..然而,只有少数吸烟者被诊断为临床相关的COPD1-4.那7.,这表明慢性阻塞性肺病是宿主-环境相互作用的结果,很可能是遗传决定的8..在COPD研究的候选基因中,有影响蛋白酶和抗蛋白酶生产的基因,有调节烟雾有毒物质代谢的基因,有参与粘液纤毛清除的基因,还有影响炎症介质的基因8.-10.然而,单分子途径解释COPD的发病机制似乎是最不可能的。
最近,获得性体细胞突变等表观遗传学机制可能是COPD分子发病机制的另一个基本贡献者11.体细胞突变不影响生殖系;它们不是可遗传的,尽管获得这种突变的易感性可能是由遗传基因控制的11.在寿命期间,基因组完整性受到各种类型的获得性DNA损伤,通过外源(如。紫外线、电离辐射、有毒化学物质和香烟烟雾)或内源性物质(如。正常代谢的副产物,如活性氧物质(ROS)和自由基,停滞复制叉,减数分裂重组和免疫系统成熟)12那13.这些关键的DNA损伤可导致细胞死亡或各种各样的遗传改变,包括缺失、易位、杂合性丧失和微卫星DNA不稳定性12那13.在正常情况下,细胞具有许多修复路径,可以清除损伤并恢复完整的DNA13.然而,增加和持续的氧化应激可能使人类DNA错配修复(MMR)系统失活,导致获得性突变。这些突变永久性地改变了DNA的自我修复能力,导致基因组不稳定14.一旦获得,吸烟诱导的躯体突变持续多年或数十年15.与上述假设一致,在COPD患者的微卫星DNA中检测到体细胞遗传改变16-18.
在本综述中,我们提出了一种新的COPD启动假说,即与吸烟相关的氧化应激可能损伤肺上皮屏障细胞(lebc)的DNA,进而被宿主免疫系统误用为“非自我”。一种非典型的适应性免疫反应产生,CD8+细胞毒性细胞占优势,导致细胞死亡级联反应(图1)⇓).
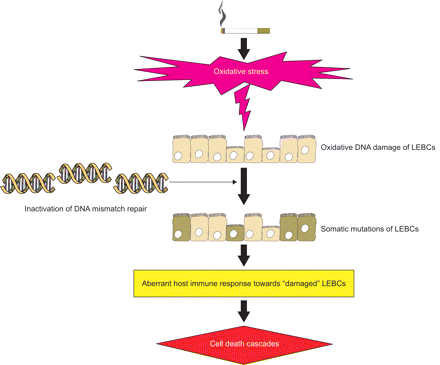
慢性阻塞性肺疾病的起始模型吸烟的氧化负担破坏肺上皮屏障细胞(lebc)的DNA,并使人类DNA错配修复系统失活,导致lebc获得性体细胞突变。改变的lebc被宿主识别为“非自我”,诱导对改变的lebc的异常免疫反应,导致细胞死亡级联反应的激活。
假设
吸烟、氧化应激、肺部炎症和COPD之间的联系已被广泛研究,并提出了几种理论来解释COPD的发病机制19-26.在本文中,我们提出了一种新的COPD发病假说(图1)⇑).
详细地,在COPD的开始,吸烟会影响空气肺部屏障系统,特别是其细胞组分影响通过重复的氧化应激导致DNA氧化损伤27-30.. 氧化应激损伤LEBCs的DNA,导致获得性体细胞突变11那14那15,并进一步抑制DNA MMR系统的关键基因,影响DNA的自动修复能力11那14.
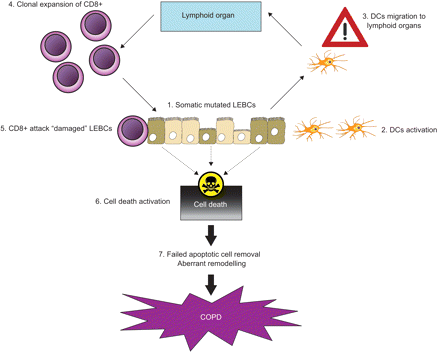
LEBCS的体细胞突变是通过改变单元表示的危险/报警信号激活和偏振树枝状细胞(DC)网络的间接方法(图2⇓)31那32.在“危险模型”中,树突状细胞(如树突状细胞)暴露于病原体、毒素、机械损伤和香烟烟雾后,可被自残细胞产生的危险/警报信号激活。这个模型得到了内生、非外来报警信号的发现的支持32,包括改变的哺乳动物DNA、RNA、热休克蛋白、干扰素(IFN)-a、白细胞介素-1b、CD40-L和透明质酸分解产物32那33.
在慢性阻塞性肺疾病(COPD)中获得肺上皮阻隔细胞(LEBC)的体细胞突变。1)体细胞突变的LEBC被宿主被认为是非。2)树枝状细胞(DCS)由从改变的LEBCS发出的“危险/报警”信号激活,然后3)DCS行进到排水淋巴结以呈现新信号。4)CD8 +细胞毒性T淋巴细胞的增殖发生,然后5)CD8 + T细胞迁移到初始损伤的部位,通过释放穿孔素和颗粒酶,攻击改变的LEBCS,6)活化细胞死亡。7)通过阻碍炎症的分辨率和肺泡完整性的分辨率,失败的凋亡细胞去除可能有助于COPD发病机制。
随后,DCs带着受损lebc产生的内源性警报信号到达引流淋巴结,并将其呈现给naïve t淋巴细胞,诱导CD8+细胞毒性t淋巴细胞增殖34-36.CD8+ t细胞迁移到最初损伤的位点,并通过释放穿孔素和颗粒酶攻击改变的lebc。穿孔素在靶细胞的细胞膜上形成孔,而颗粒酶,如丝氨酸蛋白酶,进入靶细胞的细胞质,改变它们的功能和/或激活细胞死亡(图2)⇑)37-39.
支持这一假设的研究
COPD中Lebcs的氧化DNA损伤
对呼吸道有毒或传染性病原体的防御是由许多不同的机制提供的。在气道中,lebc构成第一道防线,在与吸烟有关的疾病中,lebc的数量和功能有所不同40那41,如慢性阻塞性肺病1-3..吸烟者每吸一支烟都会暴露在成千上万的自由基和活性化学物质中,因此氧化应激被认为是COPD发病机制的一个重要组成部分5..ROS、活性氮(RNS)和碳中心自由基是烟雾焦油和气相中的组成成分5..此外,还存在内源性ROS来源,如烟雾引起的活化肺泡巨噬细胞和中性粒细胞产生的ROS,进一步促进上皮细胞损伤5..ROS产生的增加与蛋白质、DNA和脂质的氧化直接相关,通过产生次级代谢反应物种和ROS介导的分子机制,可导致直接肺损伤或诱导多种细胞反应12-15那27. 活性氧可以攻击核酸,导致碱基修饰、双基损伤、链断裂、错配和交联,导致体细胞突变水平增加11那14那27.在大多数情况下,这些突变可以通过内源性修复过程来纠正,例如人类DNA MMR系统。然而,由自由基引起的翻译后修复酶的失活可能会增强DNA损伤的积累14.有趣的是,女性吸烟者会加速香烟烟雾的代谢,导致DNA加合物和突变负担增加,但DNA修复能力降低42那43因此,它们更容易受到体细胞突变的影响,这可能会易于copd42那43.
最近的研究报道了COPD患者外周血中氧化应激和DNA损伤水平的增加29那30..此外,在痰细胞中也有微卫星DNA不稳定性的报道16-18和组织15那44来自慢性阻塞性肺病患者和吸烟者,可能反映了DNA MMR系统的缺陷14.
获得了Lebcs的体细胞突变
目前和以前吸烟者肺上皮的分子损伤已经被证实,并且似乎在戒烟后仍然存在11那15.在COPD患者的痰细胞中发现微卫星DNA不稳定16-18那45.尽管痰液是一个相对异质性的样本,但研究表明微卫星不稳定性只存在于痰液上皮细胞亚群中45那46,经免疫磁分离分离,进一步加工进行基因组分析46.
微卫星改变涉及多态微卫星DNA序列的简单核苷酸重复大小的改变,导致一个或两个等位基因的电泳迁移性的改变47.这些DNA序列的插入或缺失已经与高躯体突变率相关,并且与DNA MMR系统有关48..MMR系统是一种DNA修复机制,已知在DNA复制过程中能够非常有效地识别并随后纠正DNA复制中逃避DNA聚合酶校对的错误49.MMR校正了碱基替换和帧移错误,以及微卫星序列中的扩展和收缩。特别是,MMR系统积极参与内源性DNA损伤的修复和DNA损伤信号反应49.研究表明,与吸烟和慢性炎症相关的氧化应激可能破坏MMR系统的蛋白质成分,导致其功能失活14那48.那50那51. 张et al。14报道了H2O.2以剂量依赖的方式灭活MMR系统的单碱基错匹配和循环修复活动,并且这种失活很可能是由于Hmutsa,Hmutsβ和Hmutlα蛋白质复合物的氧化损伤。氧化DNA损伤可导致若干模型系统中的微卫星滑动突变50那51. 据报道,在人类细胞系中,DNA氧化损伤后微卫星突变增加了27倍51.此外,Makriset al。18显示了微卫星DNA不稳定性和慢性阻塞性肺病加重之间的显著关联,表明DNA MMR系统改变和慢性阻塞性肺病频繁加重或氧化DNA损伤之间的联系反之亦然18.
宿主对lebc改变的免疫反应
各种形式的细胞损伤导致DNA片段和修复潜能的破坏,使其被识别为“外来物”52那53.该假说认为,一旦lebc遭受氧化性DNA损伤,它们就会被免疫系统的主要传感器DCs检测为“非自我”54.树突状细胞(DCs)是肺中主要的抗原提呈细胞,分布在整个呼吸树中,可细分为两种类型:髓样树突状细胞和浆细胞样树突状细胞(PDCs)。54.
在危险信号存在或不存在的情况下,在识别自身或非自身信号的基础上,DC抗原摄取和呈递的相互作用导致免疫沉默或免疫激活特性,从而指示肺内耐受或防御免疫的结果54.
在外围采集抗原后,DCs以CC趋化因子受体(CCR)7依赖的方式迁移到区域淋巴结,在那里它们激活naïve t细胞增殖55.DCS和天然杀手(NK)细胞似乎相互调节彼此的成熟56.NK细胞与PDCs或髓系树突状细胞的相互作用深刻地影响了先天抵抗功能56.在肺稳态条件下,PDCs和髓系树突状细胞之间存在平衡,这对于维持对抗原的耐受和避免明显的炎症是必要的56.在适应性免疫中,树突状细胞从循环中招募,并向上皮表面迁移,在那里它们捕获抗原并识别“危险信号”。随后,它们迁移到区域引流淋巴结,并将隔离的抗原提供给naïve淋巴细胞,以诱导初级免疫应答或耐受,这取决于共刺激分子表达、细胞因子释放和它们的成熟状态57-59.
我们认为树突状细胞极有可能参与慢性阻塞性肺病的发病机制,不仅在慢性气道炎症的起始阶段,而且在其特有的慢性气道炎症模式的延续过程中55那60那61.一旦被激活,DCs通过化学引诱剂(包括作用于细胞表面受体(如CCR7)的巨噬细胞炎症反应蛋白(MIP)-3β)促使其成熟并迁移到引流淋巴结55.根据初始刺激的性质,DCs将与naïve淋巴细胞合作,诱导三种主要反应之一:辅助t细胞(Th) 1型、Th2型或t调节型62.
诱导主要CD8 +细胞毒性I T淋巴细胞增殖
研究表明,在COPD中,DCS有助于诱导主要CD8 +细胞毒性I T淋巴细胞反应23那34那54那63.转变为主要的I型免疫反应诱导慢性气道炎症,CD8+细胞数量增加,释放IFN诱导蛋白10、IFN-γ和肿瘤坏死因子(TNF)-α,以及穿孔素和颗粒酶22那34那35.此外,B细胞和CD8 + T细胞的分布程度和体积增加,组织成淋巴卵泡22那24那64.在吸烟后发生肺部炎症和进行性肺泡扩张的小鼠中也检测到类似的淋巴滤泡65.
自我抗原的交叉呈递(如。损伤的lebc)由DCs到t细胞可能导致自身免疫的发展57-59那66.此外,吸烟引起的DC成熟障碍可能会促进CD8+ t细胞增殖通过外来和/或自身抗原交叉表达增加67.此外,DC成熟降低可能使肺部CD4+/CD8+ t细胞比例向CD8+细胞倾斜,因为DC启动CD8+增殖程序所需的时间小于CD4+细胞所需的时间68.由于CD8 +细胞的增殖能力大于CD4 +细胞的增殖能力,后者更容易受到降低的直流成熟的影响69.CD4+ t细胞促进CD8+ t细胞向记忆细胞的分化。吸烟严重程度、气道阻塞程度、肺气肿均与CD8+细胞和/或CD8+/CD4+比值升高有关67-69.
与宿主对病毒感染的免疫反应相似,CD8+细胞攻击改变的lebc并执行细胞毒功能,激活细胞死亡级联反应20.那26那37.对此,Chrysofakis表示同意et al。37显示COPD患者CD8+ t细胞产生更多穿孔素,具有极强的细胞毒性。最近,Vernooyet al。39研究GrA和GrB在COPD患者肺组织中的蛋白和mRNA表达,在CD8+ t细胞、CD57+ NK细胞、II型肺细胞和肺泡巨噬细胞中发现GrA和GrB。GrA和GrB都参与了穿孔素依赖过程,导致DNA片段和穿孔素依赖事件的启动,导致细胞凋亡39.细胞凋亡,虽然在本质上具有抗炎作用,但如果凋亡小体没有被及时清除,可能会导致持续性炎症,从而引发自身免疫过程70.
然而,我们应该指出,大多数常驻细胞(LEBC、巨噬细胞、内皮细胞和细胞外基质成分)在受损时能够诱导免疫反应和/或促进氧化负荷71.
总结
由于氧化DNA损伤,香烟烟雾和气道炎症可能导致Lebcs中的体细胞突变。这可能主要影响DNA MMR系统,导致未能保持Lebcs的基因组完整性。受损的Lebcs被宿主免疫系统被误解为“不合适”,导致细胞毒性CD8 +细胞的克隆扩张,导致细胞凋亡和/或坏死。然而,我们确认纵向研究可以回答易感吸烟者中氧化炎症负担是否增加了敏感吸烟者的问题是Lebcs和宿主免疫系统的躯体突变之间的联系。
兴趣表
没有宣布。
- 收到了2008年4月30日。
- 公认2009年3月5日。
- ©ERS期刊有限公司