摘要
背景危险分层在肺动脉高压(PAH)患者的管理中起着至关重要的作用。目前的欧洲指南提出了一个基于预期1年死亡率的三层模型,将风险分为低、中、高。然而,在这个模型中,大多数患者被归类为中等风险。我们研究了一种基于四种风险类别的改进方法,将中等风险细分为中低风险和中高风险。
方法我们分析了来自肺动脉高压新启动治疗的比较前瞻性注册(COMPERA)的数据,这是一个欧洲肺动脉高压注册,并基于世界卫生组织功能分类、6分钟步行距离(6MWD)和血清脑钠肽(BNP)或n端BNP前(NT-proBNP)水平,使用精确的临界值计算诊断和首次随访的风险。生存率采用Kaplan-Meier分析、log-rank检验和Cox比例风险模型进行评估。
结果分析了1655例PAH患者的数据。使用三层模型,大多数患者被划分为中等风险(基线时为76.0%,第一次随访时为63.9%)。改进的四层风险模型产生了更细致的分离和预测长期生存,特别是在随访评估中。在三层模型中,31.1%的患者观察到基线到随访的风险变化,在四层模型中,49.2%的患者观察到风险变化。这些变化,包括中低和中高之间的变化,与长期死亡风险的变化有关。
结论使用基于功能等级、6MWD和BNP/NT-proBNP的细化分界水平的四层模型的修正风险分层比原始的三层模型对预后相关的风险变化更敏感。
摘要
COMPERA 2.0是一个基于功能等级、6MWD和BNP/NT-proBNP的细化临界值的四层风险评估模型,与原始的三层模型相比,它对风险的预后显著变化更敏感https://bit.ly/3mzPKjA
简介
危险分层已成为肺动脉高压(PAH)患者管理的一个组成部分。欧洲心脏病学会(ESC)和欧洲呼吸学会(ERS) 2015年联合肺动脉高压(PH)指南提出了基于9项评估得出的14个变量的多维风险分层模型[188bet官网地址1,2].根据该模型,将风险分为低、中、高三个层次,估计1年死亡率分别为<5%、5-10%和> - 10%。在多环芳烃患者中,建议将达到和维持低风险作为治疗目标[1- - - - - -3.].
自这些指南发表以来,一些基于登记的研究表明,简化版ESC/ERS工具提供了可靠的预测。特别是功能等级、6分钟步行距离(6MWD)和脑钠肽(BNP)或n端BNP前(NT-proBNP)的组合被发现具有很强的预后价值,无论是在诊断时还是在随访时。即。在开始靶向治疗后[4- - - - - -6].这些变量也是评估早期和长期多环芳烃疾病管理(REVEAL)风险计算器Lite-2版本中最可靠的预测参数,这是美国开发的一种风险分层工具[7- - - - - -9].
已经开发了几种计算个人风险的方法。法国研究人员使用了一组非侵入性(功能等级,6MWD, BNP/NT-proBNP)和侵入性(右心房压,心脏指数)变量,并总结了符合低风险标准的变量数量。他们发现功能分类、6MWD和BNP/NT-proBNP的联合评估具有最高的预后价值[4].这一策略得到了COMPERA研究人员的证实[10].在这两个系列中,符合所有三个变量(功能级别I或II, 6MWD >440 m, BNP <50 ng·L)低风险标准的患者−1或NT-proBNP <300 ng·L−1)而接受治疗的5年生存率为>90%。然而,只有9-19%的患者符合这些标准[4,10].
瑞典肺动脉高血压登记处(SPAHR)组和COMPERA组使用了另一种方法:基于ESC/ERS指南中提出的截止水平,每个变量从1到3进行分级,其中1定义低风险,2定义中等风险,3定义高风险。平均值是用所有等级的总和除以变量的数量[5,6].作为法国组,SPAHR和COMPERA组除了世界卫生组织功能等级(WHO FC)、6MWD和BNP/NT-proBNP外,还包括血流动力学(右心房压、心脏指数、混合静脉氧饱和度)。与法国的观察结果一致,COMPERA研究人员发现非侵入性变量比血流动力学变量具有更高的预测价值,并表明仅基于非侵入性变量的风险评估提供了良好的辨别能力,表明风险组之间存在显著的生存差异[6].
基于这些研究,功能类、6MWD和BNP/NT-proBNP被确立为当前PAH风险评估工具的关键要素。然而,SPAHR和COMPERA分析指出,大多数患者在接受PAH治疗时不符合低风险标准。事实上,大多数患者符合中等风险标准(基线时为~ 70%,随访时为~ 60%)[5,6].在这些患者中,需要更细粒度的风险预测,特别是对影响深远的治疗决定,包括是否需要肠外前列腺素治疗和肺移植评估。一些研究人员已经表明,使用超声心动图、右心导管或血气分析获得的额外变量可以改善风险预测[11- - - - - -14].作为一种替代模型,SPAHR小组最近提出了对其原始方法的修改,将计算得分1.5-1.99定义为中低风险,将得分2.0-2.4定义为中高风险[15].尽管样本量相对较小,但这种方法在中等风险组中进一步区分显示出有希望的结果。
我们假设,在6MWD、WHO FC和BNP/NT-proBNP的分界点范围内,基于更大的粒度划分为四个风险层(低、中低、中高和高)可能会改善风险分层。在这里,我们使用COMPERA数据库来研究使用修改的截止水平的精细风险分层模型(COMPERA 2.0),其中一些是由REVEAL小组最近提出的[7].
方法
数据库
COMPERA的详情(www.COMPERA.org;在clinicaltrials.gov上注册NCT01347216)已在以前的来文中报告[16,17].总之,COMPERA是2007年推出的持续PH登记处,前瞻性地收集接受任何形式PH靶向治疗的患者的基线、随访和结果数据。患者在PH诊断后6个月内登记,以确保仅包括新诊断的患者。来自几个欧洲国家的PH中心参与(奥地利、比利时、德国、希腊、匈牙利、意大利、拉脱维亚、立陶宛、荷兰、斯洛伐克、瑞士、英国),其中80%的入选患者来自德国。
COMPERA已获得所有参与中心伦理委员会的批准,所有患者在纳入前都提供了书面知情同意。
病人
对于目前的分析,患者是从COMPERA数据库中根据以下标准选择的。1) Treatment-naïve 2009年1月1日至2020年12月31日期间新诊断为任何形式PAH的年龄≥18岁的患者;2)至少一次随访;3)基线血流动力学显示平均肺动脉压≥25 mmHg,肺动脉楔压≤15 mmHg,肺血管阻力>3木单位(240 dyn·s·cm)−5);4)基线时所有三个相关变量(WHO FC、6MWD、BNP或NT-proBNP)均可用。其他PH形式的患者,如艾森曼格综合征患者、确诊或疑似肺静脉闭塞性疾病或肺毛细血管瘤患者均被排除在分析之外。
精细风险分层
COMPERA 2.0风险分层模型中WHO FC、6MWD和NT-proBNP的临界值根据ESC/ERS指南和我们之前的分析进行了修改[2,6]如下。6MWD和BNP的细化临界值采用REVEAL [8,9].由于REVEAL Lite 2中没有NT-proBNP分界点来区分中低风险和中高风险,我们从现有数据库中选择预测值最高的值来确定最佳分界点,即。log-rank检验的最低p值,为NT-proBNP水平在300 ng·L之间的患者组的死亡率−11100 ng·L−1在基线时,使用50 ng·L−1间隔。
对于功能类,我们考虑区分WHO FC I和II。然而,由于目前数据集中很少有患者被归类为WHO FC I(基线时n=7),并且WHO FC II已多次被证明与良好的长期生存相关,我们继续将WHO FC I和II作为一个单一(低风险)组。
基于所示的标准表1,每个变量从1到4分,通过将所有等级的和除以变量数并舍入到下一个整数来计算平均值。对于三层模型,我们将1分定义为低风险,2分定义为中等风险,3分定义为高风险。对于四层模型,我们使用以下定义:1=低风险,2=中低风险,3=中高风险,4=高风险。基线时进行风险分层,即。在开始多环芳烃药物治疗前,以及治疗开始后3至12个月的首次随访。
统计分析
这是一个事后前瞻性收集数据的分析。连续数据以均数±表示sd或作为中位数(四分位差(IQR)),和分类数据作为数量和百分比。分析了截至2021年6月30日的数据集。通过现场访问或致电患者或其护理人员来确定生命状况。接受肺移植的患者和失去随访的患者在最后一次联系之日被审查。没有对缺失数据进行归因。采用Kaplan-Meier分析和log-rank检验评估生存期。根据基线和第一次随访的风险,对整个组和特发性、遗传性、药物相关和结缔组织疾病相关(CTD)-PAH患者亚组进行生存分析(后一项分析的生存时间从第一次随访开始)。使用Cox回归模型评估从基线到第一次随访的风险变化对连续生存的影响。计算相关风险比(HR)和95%置信区间。
所有统计分析均采用R版本4.0.0进行。
结果
整个队列的基线特征和生存率
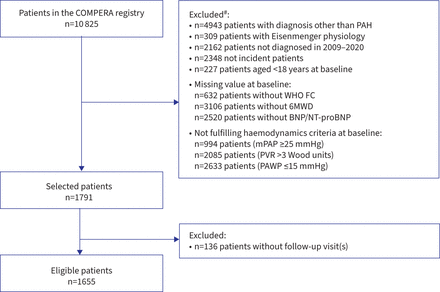
在纳入COMPERA的10825例患者中,有9710例因如下原因被排除在外图1包括136例符合所有纳入标准,但无随访信息或无任何信息而失访的患者。最终共纳入1655例患者。这些患者基线时的特征见表2.
加强流行病学中观察性研究的报告图表,显示患者的分析资格。#:可适用多于一个排除理由。COMPERA:肺动脉高压新启动疗法的比较、前瞻性注册PAH:肺动脉高压;卫生组织职能类:世界卫生组织职能类;6MWD: 6分钟步行距离;脑钠肽;NT-proBNP: n端pro-BNP;mPAP:平均肺动脉压;PVR:肺血管阻力;肺动脉楔形压。
中位(IQR)观测时间为2.6(1.2 ~ 4.9)年。随访期间,640例(38.7%)患者死亡,21例(1.3%)患者行肺移植,90例(5.4%)患者失访。对于整个队列,Kaplan-Meier估计诊断后1、3和5年的生存率分别为91.1%、70.7%和55.2%。
确定NT-proBNP临界值,区分中低风险和中高风险
为了确定区分中低风险和中高风险的NT-proBNP临界值,我们计算了基线NT-proBNP水平在300 ng·L之间的患者的log-rank检验−11100 ng·L−1(n=374),使用50 ng·L−1将这些病人分成两组。如补充图S1, NT-proBNP值为650 ng·L时p值最低(p=0.091)−1.由于这个数字也接近本组的中位数,我们将其作为分界点,在所有进一步分析中区分两个中间风险组。
基线和生存风险
基线时,采用三层模型,142例(8.6%)患者被分为低危,1257例(76.0%)患者被分为中危,256例(15.5%)患者被分为高危。
四层模型低危92例(5.6%),中低危401例(24.2%),中高危910例(55.0%),高危252例(15.2%)(表2).
Kaplan-Meier估计低危组在诊断后1、3和5年的生存率分别为100%、89.0%和82.9%;中低危组分别为97.9%、85.6%、78.6%;中高危组分别为90.9%、62.2%、50.3%;高危组分别为78.1%、46.5%和28.2%(组间比较p<0.001;图2一个).在四风险层模型中,特发性、遗传性、药物相关和CTD-PAH亚组的生存估计与整个组一致,如图所示补充图S2和S3.
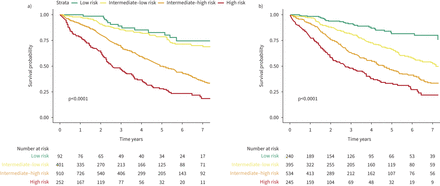
根据a)基线时,b)首次随访时的四个危险层获得Kaplan-Meier生存曲线。
随访和生存风险
1414例患者(平均4.1个月)治疗开始后首次随访的风险变量信息可用(补充表S1).当时,64.1%的患者接受单药治疗,33.2%的患者接受口服联合治疗,1.3%的患者接受包括静脉或皮下前列环素类似物在内的联合治疗(补充表S2).
首次随访时,采用三层模型,低危282例(19.9%),中危903例(63.9%),高危229例(16.2%)。
四层模型低危240例(17%),中低危395例(27.9%),中高危534例(37.8%),高危245例(17.3%)。
Kaplan-Meier估计第一次随访低风险组在诊断后1、3和5年的生存率分别为98.5%、91.2%和82.8%;中低危组分别为97.2%、81.8%、66.8%;中高危组分别为91.3%、63.0%和46.5%;高危组分别为78.0%、48.0%和33.3%(组间比较p<0.001;图2 b).
从基线到第一次随访和生存的风险变化
总体而言,从基线到第一次随访,风险有所改善(图3).当三层方法应用于当前数据集时,440例(31.1%)患者改变了他们的风险类别(图3一而且补充表S3).从基线到随访的风险变化与长期死亡风险的变化相关,如图4一和b.
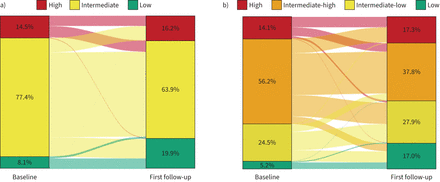
从基线到第一次随访的风险变化。a)三层模型和b)四层模型显示了基线和首次随访时的风险和风险变化。
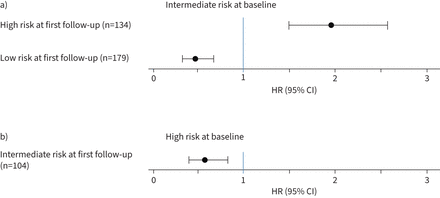
使用三层模型将风险类别从基线改变为随访的患者的死亡风险。三层模型从基线到随访的患者死亡风险:a)从中等风险到其他风险类别;b)从高风险到中等风险。来自低风险基线患者的数据和来自高风险患者并改善到低风险的数据由于数量较少而未显示。所有的比较都是针对那些仍处于原有风险类别的患者进行的。采用Cox比例风险模型进行分析,描述为风险比(HR)和95%置信区间。
采用改进的四层方法,695例(49.2%%)患者的风险类别从基线到第一次随访发生了变化,其中263例(18.6%)患者的风险类别在中低和中高之间发生了变化(图3 b而且补充表S4).
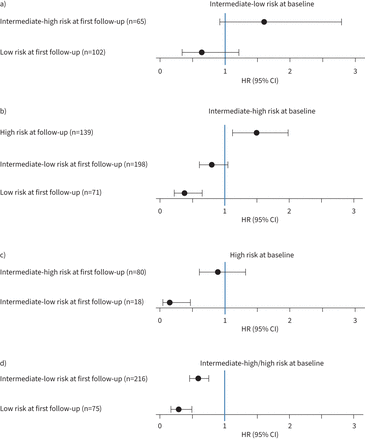
四层模型观察到的风险变化,包括中低风险和中高风险之间的风险变化,与长期死亡风险的变化相关(图5一个- d)。在基线时开始为中低风险的患者中,随访时恶化为中高风险的患者(n=65)的死亡可能性比仍处于中低风险的患者增加了60.3% (HR 1.603, 95% CI 0.921-2.792);如果这些患者改善到低风险(n=102),死亡的可能性降低了35.5% (HR 0.645, 95% CI 0.343-1.214;图5一个).
四层模型将风险类别从基线改为随访的患者的死亡风险。四层模型从基线到随访的患者生存情况:a)从中低风险到其他风险类别,b)从中高风险到其他风险类别,c)从高风险到其他风险类别,d)从中高或高风险合并到中低或低风险。来自低风险基线患者的数据和来自高风险患者并改善到低风险的数据由于数量较少而未显示。所有的比较都是针对那些仍处于原有风险类别的患者进行的。采用Cox比例风险模型进行分析,描述为风险比(HR)和95%置信区间。
在基线时为中高风险的患者中,随访时改善至中低风险的患者(n=198)与仍处于中高风险的患者相比,死亡可能性降低了20.1% (HR 0.799, 95% CI 0.611-1.046;图5 b).如果这些患者在随访时恶化为高风险(n=139),与仍处于中高风险的患者相比,他们的死亡可能性增加49.2% (HR 1.492, 95% CI 1.122-1.983;图5 b).相反,在基线时属于高风险的患者中,与仍处于高风险的患者相比,在随访时改善至中高风险时(n=80),死亡可能性仅略有降低(HR 0.895, 95% CI 0.608-1.317;图5 c).
值得注意的是,在995例基线时被分类为高风险或中高风险的患者中,只有75例(7.5%)在随访时改善至低风险,但216例(21.7%)改善至中低风险(补充表S4).在这组患者中,与未改善风险类别的患者相比,随访时达到中低风险状况的患者死亡可能性降低41.3% (HR 0.587, 95% CI 0.459-0.749;图5 d).
讨论
在本研究中,我们评估了一种被称为COMPERA 2.0的修改风险评估策略,使用四个而不是三个风险层,并细化了6MWD和BNP/NT-proBNP的临界值。主要发现:1)诊断时低危患者很少(5.6%);2)在三层模型下,大多数患者在诊断时和随访时处于中等风险,在四层模型下将该组进一步分为中低风险组和中高风险组;3)诊断时低危和中低危患者的长期生存几乎相同;4)随访时,4个危险层均规模合理(占患者17-38%),长期生存差异显著;5)在四层模型中,49.2%的患者记录了从基线到第一次随访的风险变化,而在三层模型中这一比例为31.1%;6)四层模型观察到从基线到首次随访的风险变化,包括中低风险和中高风险之间的变化与长期死亡风险的变化相关;7)基线时被分类为高或中高风险的患者达到低风险的可能性非常低,但达到中-低风险的可能性较高,这与随着时间的推移死亡风险降低有关。
发现在诊断时表现出低风险的患者数量非常少并不令人惊讶。这与SPAHR和COMPERA之前的数据一致。5,6],以及来自法国登记处的调查结果[4].在基线时,四层模型没有显示低风险或中低风险患者的生存差异。然而,诊断时的风险评估对于识别高危患者尤为重要,对于高危患者,建议初始联合治疗包括静脉注射或皮下注射前列环素类似物,而对于所有其他患者,初始口服联合治疗是目前首选的治疗方法[2,3.].因此,在基线时表现为低风险或中低风险的患者之间没有生存差异并不被认为是所提出模型的缺点。与此同时,基线的中高风险状态可能促使医生采取更积极的治疗方法,特别是考虑到法国最近发表的一篇关于初始治疗策略对长期生存影响的文章[18].
与诊断时的风险评估相比,开始治疗后的风险分层提供了更可靠的预后信息,因为它包含了个体对治疗的反应[19].一些研究小组已经证明,风险的变化会转化为长期生存的变化。4,6,9].然而,三层模型的一个实质性限制是,大多数患者在基线和随访时处于中等风险,而改变风险类别的患者数量相对较低。将原有的三层模型应用于本系列,76.0%的患者在基线时处于中度危险,63.9%的患者在随访时处于中度危险,仅31.1%的患者在基线至首次随访时改变了其危险类别。因此,三层模型可能对预测相关的变化不够敏感。在改进的四层模型中,49.2%的患者从基线到第一次随访观察到变化。18.6%的患者发生了中低和中高之间的变化,这些变化对连续生存有影响。因此,四层模型具有更强的组间穿透性,这可能不仅在临床环境中相关,而且在临床试验中将风险分层工具视为终点时也相关,在临床试验中,如果可以预计约30%或近50%的参与者发生变化,则它将对样本量计算产生重大影响。
根据目前的指南,实现和维持低风险是多环芳烃的主要治疗目标[1- - - - - -3.],但已有研究表明,大多数患者并没有达到这一目标[4,6,20.].在本系列研究中,基线时被分类为高或中高风险的患者中,只有7.5%在随访时达到低风险类别,而21.7%达到中-低风险类别,这与死亡风险降低有关,尽管低于低风险类别。因此,虽然从高或中高风险改善到中低风险可以被认为是部分治疗成功,但我们的数据证实,低风险是PAH患者的基本治疗目标。与此同时,随访中高风险类别与高死亡风险相关,应在合理可能的情况下触发治疗升级。因此,区分中低风险和中高风险可以为临床决策提供支持。
在目前的分析中,我们使用了REVEAL小组最初提出的几个截止值[7- - - - - -9],有人可能会问为什么不使用REVEAL Lite 2而不是COMPERA 2.0?REVEAL Lite 2是一个经过充分验证和建立的工具,但我们相信我们的模型具有潜在的优势。首先,REVEAL Lite 2没有NT-proBNP边界来区分中低风险和中高风险,这是一个主要的缺点,因为NT-proBNP比BNP更频繁地用作心脏生物标志物。其次,REVEAL Lite 2包括心率和收缩压,即。两个高度可变的参数,在原始的REVEAL注册表中没有以标准化的方式获得[8].这些参数的预后价值有待独立确认,特别是当添加到功能类、6MWD和BNP/NT-proBNP时。第三,REVEAL Lite 2合并肾功能障碍,定义为估计肾小球滤过率<60 mL·min−1·1.73−2或研究者认为存在肾功能不全。虽然毫无疑问,肾功能对多环芳烃患者的预后很重要[21],我们认为在将该变量纳入风险分层模型之前,需要对其进行更好的定义和验证。COMPERA 2.0模型仅基于已彻底验证的参数,需要进一步研究以确定使用其他参数是否会增加该工具的预测价值。
本研究的局限性是登记分析固有的局限性,包括缺乏标准化的访问时间表和缺失值。失去随访的患者数量很少,但不容忽视。虽然样本量相对较大,但在亚组分析中,样本量变得较小。这与在基线和随访期间改变风险类别的患者数量尤其相关,在一些亚组中风险类别变得相对较小,因此不能声称所有可能的风险变化及其对连续生存的影响具有统计学意义。此外,NT-proBNP截断值是在同一队列中推导并验证的,因此需要独立确认。此外,我们没有试图在我们的模型中进一步校准和权衡变量。
作为一个普遍的限制,所有可用的简化模型都提供了基本的风险评估,而个人风险则由包括年龄在内的许多其他因素决定[22,23],性[24],多环芳烃的种类[25]、症状、体征、疾病轨迹[26]及合并症[16].此外,风险分层可以通过心脏成像得出的变量进行修正[27- - - - - -30.]、心肺运动测试[31]及右心导管插管[13,32].因此,虽然结合功能分类、6MWD和NT-proBNP已被证明对主要风险评估有用,但在进行个人治疗决策时应考虑所有可用信息。
总之,我们的数据显示,基于WHO FC、6MWD和BNP/NT-proBNP的细化分界水平的四层风险模型对与预后相关的风险变化比三层模型更敏感。因此,四层模型可能在临床实践和临床试验中作为研究工具更有用。如果这些发现能够被其他小组证实,四层模型可能会取代目前的三层模型作为PAH的风险分层工具。
补充材料
可共享的PDF
脚注
这篇文章有补充资料可从www.qdcxjkg.com
利益冲突:M.M. Hoeper接受Acceleron, Actelion, Bayer, GSK, Janssen, MSD和Pfizer的讲座和/或咨询费用。
利益冲突:C. Pausch没有什么可透露的。
利益冲突:K.M. Olsson曾收取Acceleron、Actelion、Bayer、GSK、Janssen、MSD、Pfizer和United Therapeutics的讲座和/或咨询费用。
利益冲突:D. Huscher接受了Shire的旅行补偿。
利益冲突:D. Pittrow收取了来自Actelion、Amgen、Aspen、Bayer、Biogen、Boehringer Ingelheim、Daiichi Sankyo、MSD、Novartis、赛诺菲-健酶、武田和Viatris的咨询费。
利益冲突:E. Grünig接受了Actelion、Bayer、GSK、Janssen、MSD、Pfizer和United Therapeutics的讲座和/或咨询费用。
利益冲突:G. Staehler曾为Actelion、拜耳、GSK、诺华和辉瑞公司(Pfizer)提供讲座和/或咨询服务。
利益冲突:C.D. Vizza接受Acceleron、Actelion、Bayer、GSK、Janssen、MSD、Pfizer和United Therapeutics的讲座和/或咨询费用。
利益冲突:H. Gall报告了Actelion、阿斯利康、拜耳、BMS、GSK、Janssen-Cilag、礼来、MSD、诺华、OMT、辉瑞和联合治疗公司的个人费用。
利益冲突:O. Distler与4 D Science、Actelion、Active Biotec、Bayer、Biogen Idec、Boehringer Ingelheim Pharma、BMS、ChemoAb、EpiPharm、Ergonex、espeRare基金会、GSK、Genentech/Roche、Inventiva、Janssen、Lilly、medac、MedImmune、Mitsubishi Tanabe、Pharmacyclics、Pfizer、Sanofi、Serodapharm和Sinoxa在硬皮病及其并发症(包括PAH)的潜在治疗领域有咨询关系和/或获得研究资金;并已获得用于治疗系统性硬化症的mir-29专利许可。
利益冲突:C. Opitz没有什么可透露的。
利益冲突:J.S.R. Gibbs接受Acceleron、Actelion、Aerovate、Bayer、Complexia、Janssen、MSD、Pfizer和United Therapeutics的讲座和/或咨询费用。
利益冲突:M. Delcroix报告来自Actelion/J&J的研究经费,来自拜耳、MSD、Acceleron、AOP和Daiichi Sankyo的演讲者和咨询费,在提交的工作之外;鲁汶大学肺动脉高压Janssen教授。
利益冲突:H.A. Ghofrani曾获得拜耳医疗保健公司、Actelion、Encysive、辉瑞、Ergonex、礼来和诺华公司的咨询和/或会议演讲酬金;是Acceleron、Bayer HealthCare AG、Pfizer、GSK、Actelion、Lilly、Merck、Encysive和Ergonex的顾问委员会成员;获得了德国研究基金会(DFG)、卓越集群心肺研究(ECCPS)、黑森州政府(LOEWE)和德国教育与研究部(BMBF)的政府资助。
利益冲突:D-H。朴槿惠没有什么可透露的。
利益冲突:R. Ewert曾获得Actelion、拜耳、GSK、杨森、礼来、MSD、诺华、辉瑞和联合治疗公司的演讲费和咨询酬金。
利益冲突:H. Kaemmerer曾获得Actelion、Bristol Myers Squibb和Janssen的讲座和/或咨询的酬金。
利益冲突:H-J。Kabitz已收到Löwenstein Medical、Weinmann、Philips呼吸onics、ResMed、Vivisol、Sapio Life和赛诺菲-健zyme的费用。
利益冲突:D. Skowasch从Actelion, Bayer, GSK, Janssen, MSD和Pfizer收取讲座费用和/或咨询和/或研究支持(支付给机构)。
利益冲突:J. Behr获得了Actelion、拜耳、Biogen、勃林格殷格翰、加拉帕戈斯、诺华、罗氏和赛诺菲/健酶的资助。
利益冲突:K. Milger接受了Actelion、阿斯利康、GSK、杨森、MSD、诺华和赛诺菲-安万特的费用。
利益冲突:M. Halank接受了Acceleron、Actelion、阿斯利康、拜耳、柏林化学、GSK、杨森和诺华的演讲费和咨询酬金。
利益冲突:H. Wilkens从Actelion、拜耳、Biotest、勃林格、GSK、杨森、辉瑞和罗氏收取讲座和/或咨询费。
利益冲突:H-J。Seyfarth曾获得Actelion、拜耳、GSK、杨森和MSD的演讲费和咨询酬金。
利益冲突:M. Held曾获得Actelion、拜耳、勃林格殷格翰制药、葛兰素史克、杨森、MSD、诺华、辉瑞、奈科明、罗氏和施维耶的演讲费和咨询酬金。
利益冲突:D. Dumitrescu宣布为Actelion、阿斯利康、拜耳、GSK、杨森、MSD、诺华、辉瑞、施维耶和Vifor的讲座和/或咨询提供酬金。
利益冲突:I. Tsangaris从Actelion、Bayer、ELPEN、GSK、Janssen、MSD、Pfizer和United Therapeutics收取费用。
利益冲突:A. Vonk-Noordegraaf报告从Actelion、拜耳、葛兰素史克、杨森、默沙东和辉瑞收取讲座和/或咨询费用。
利益冲突:S. Ulrich在提交的工作之外报告Actelion、Janssen和MSD的个人费用。
利益冲突:H. Klose曾获得Actelion、拜耳、GSK、杨森、MSD、诺华、辉瑞和联合治疗公司的演讲费和咨询酬金。
利益冲突:M. Claussen在勃林格殷格翰制药有限公司和罗氏制药公司的讲座中获得荣誉,并在勃林格殷格翰咨询委员会任职。
利益冲突:T.J. Lange已获得Acceleron、Actelion、拜耳、GSK、Janssen-Cilag、MSD、辉瑞和联合治疗公司的演讲费和咨询酬金。
利益冲突:S. Rosenkranz曾收取Abbott、Acceleron、Actelion、Bayer、BMS、Gilead、GSK、Janssen、MSD、Novartis、Pfizer、United Therapeutics和Vifor的讲座和/或咨询费;阿斯利康(AstraZeneca)、Actelion、拜耳杨森(Bayer Janssen)和诺华(Novartis)向机构提供研究资助。
- 收到了2021年8月23日。
- 接受2021年10月29日。
- 版权所有©作者2022。
本版本根据知识共享署名非商业许可4.0的条款发布。为商业复制权利和权限联系权限在}{ersnet.org