摘要
阻塞性睡眠呼吸暂停(OSA)和肺栓塞(PE)仍然是世界范围内的主要健康问题。病理生理学研究数据表明,间歇性缺氧和睡眠片段化都与血液凝固性增加、内皮功能障碍和静脉瘀血有关。越来越多的证据表明,阻塞性睡眠呼吸暂停在PE中可能普遍存在,并且是PE的一个危险因素。相反,急性PE患者发生中度至重度OSA的风险要高2 - 4倍。持续气道正压通气(CPAP)治疗在改善PE患者临床有意义的结果方面的作用尚不清楚,尽管一些作者认为CPAP可以改善高凝状态并使某些凝血分子的昼夜节律改变正常化,如在OSA患者中观察到的那样。新兴研究强调了OSA和PE之间复杂的相互依存关系,强调需要进行严格、有力的试验,以解决OSA及其治疗对PE预防和管理的影响。毫无疑问,这将需要睡眠医学和临床/静脉血栓栓塞社区之间更密切的合作。
摘要
越来越多的病理生理学和临床证据表明,阻塞性睡眠呼吸暂停与肺栓塞患者的发病率增加和不良健康结果有关http://ow.ly/OKxJ30mmcng
简介
阻塞性睡眠呼吸暂停(OSA)是睡眠呼吸障碍(SDB)最常见的形式。它的主要特征是反复发作的部分或完全上呼吸道关闭,导致间歇性缺氧和睡眠中断。阻塞性睡眠呼吸暂停被认为是一个重大的公共卫生问题,影响到总人口的5-15%,随着年龄的增长呈线性增长,直到60-65岁。然而,评估OSA的方法、受试者选择的偏倚、低通气的定义和所选的呼吸暂停/低通气指数(AHI)分界点对患病率的估计有显著影响[1- - - - - -3.].阻塞性睡眠呼吸暂停可潜在增加多种心血管合并症的风险,如动脉高血压、中风、缺血性心脏病、心律失常和心力衰竭[4,5].阻塞性睡眠呼吸暂停(OSA)与心血管疾病(CVD)之间的病理生理机制仍不完全清楚,但似乎涉及间歇性缺氧和睡眠中断,这可诱导交感神经激活、炎症、氧化应激和血液高凝,这些都是众所周知的心血管危险因素[6- - - - - -8].
肺栓塞仍是世界范围内的一个主要健康问题[9].PE是心肌梗死和中风后血管性死亡的最常见原因,也是住院患者可预防的主要死亡原因[10].尽管医学治疗取得了进步,但PE的死亡率在短期内从1.4%至17.4%不等,在长期随访的研究中上升至30% [11,12].因此,除了PE的常规管理之外,还需要继续努力,以确定可能导致PE发展和严重程度的其他因素和共病。
静脉血栓栓塞(VTE)和阻塞性睡眠呼吸暂停(OSA)有相同的危险因素(即。年龄、肥胖和缺乏体育活动),尽管证据仍然有限,但越来越多的证据表明,阻塞性呼吸呼吸障碍是静脉血栓栓塞最严重的并发症PE的危险因素[13].此外,PE合并OSA患者需要更高的华法林剂量才能达到治疗性抗凝[14],一些数据表明,急性PE患者的健康状况不佳可能与OSA有关[14,15].本文试图对OSA患者VTE发生的潜在致病机制进行综述;2)评估急性PE患者OSA的患病率,以及PE对SDB事件数量和严重程度的潜在影响;3)探讨OSA治疗对抗凝治疗反应和VTE结局的影响;4)为未来的研究提供一些建议,以填补我们现有知识的空白。
阻塞性睡眠呼吸暂停与静脉血栓形成
VTE的起源由Virchow's triad描述,包括血液高凝、血管内皮损伤和静脉瘀血[16].静脉血栓栓塞的危险因素反映了这些潜在的病理生理过程,包括年龄、恶性肿瘤、大手术、多发性创伤、肥胖、长期不活动、怀孕和产褥期以及遗传或获得性血栓形成[16].阻塞性睡眠呼吸暂停可能影响魏尔肖三联征的所有三个机制通路。
阻塞性睡眠呼吸暂停和高凝
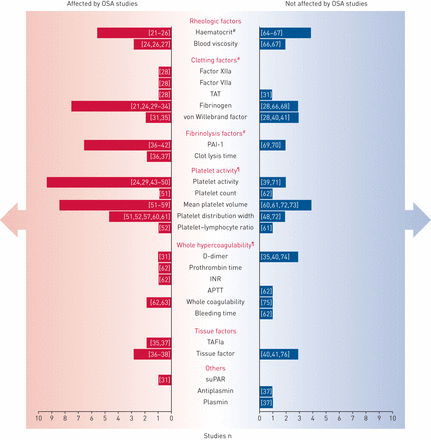
凝血能力的增加可能是阻塞性睡眠呼吸暂停(OSA)患者心血管发病的病理生理中介因素。数据表明,患者在SDB期间经历的慢性间歇性缺氧可能是交感神经活性亢进、内皮功能障碍、炎症和氧化应激标志物升高以及随后凝血系统改变的原因(图1) [8,17].虽然确切的机制尚不完全清楚,但已经观察到间歇性缺氧(以及OSA患者肥胖相关的持续缺氧)导致转录因子缺氧诱导因子-1的激活,伴随下游基因通路调控,以及转录因子核(NF)-κB调控的炎症通路同时优先激活。NF-κB因子介导炎性细胞因子、肿瘤坏死因子、趋化因子、粘附分子和促凝血因子的基因表达,包括纤溶酶原激活物抑制剂(PAI)-1和组织因子通路抑制剂[18- - - - - -20.].图2概述了提示阻塞性睡眠呼吸暂停与导致高凝的因素之间存在关系的研究[21- - - - - -78].缺氧通过增加血小板反应性而影响血小板功能[79].更具体地说,一些研究表明OSA与全血高凝之间存在显著相关性[62,63],红细胞压积增加[21- - - - - -26]和血液黏度[24,26,27],凝血因子浓度增加(包括FXIIa [28], FVIIa [28]、凝血酶及抗凝血酶[28],纤维蛋白原[21,24,29- - - - - -34]和冯·维勒布兰德因子[31,35]),血小板活性增加[24,29,43- - - - - -49,51- - - - - -61],纤溶活性受损[36- - - - - -42]和组织因子血清水平的增加[35- - - - - -38].在评估OSA与凝血能力增加的关系时,一个主要的问题是OSA患者中存在许多混杂因素,如肥胖、高血压、糖尿病、血脂异常、吸烟和其他慢性呼吸疾病,这些因素也可以直接改变血流系统[17].
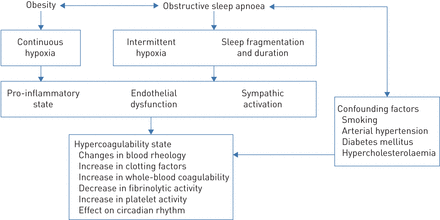
阻塞性睡眠呼吸暂停与高凝状态之间的潜在病理生理联系,包括肥胖作为混杂因素的重要性。
凝血性因素及其与阻塞性睡眠呼吸暂停(OSA)的相关性,包括支持或不支持该相关性的研究参考引用数。单杠的长度与研究的数量成正比,根据刻度。答:thrombin-antithrombin;PAI:纤溶酶原激活剂抑制剂;INR:国际标准化比率;APTT:活化部分凝血活酶时间;TAFIa:凝血酶激活纤溶抑制剂a;可溶性尿激酶型纤溶酶原激活物受体。#:目前文献中OSA影响的凝血因子比较一致:红细胞压积、凝血因子(主要是纤维蛋白原)、纤溶因子和血小板活性;¶:血小板活性包括PMAs、sCD40、p -选择素、b -血栓球蛋白、血小板因子-4、肾上腺素/ adp诱导的血小板活化、PAC1浓度和血小板聚集。
持续气道正压通气(CPAP)治疗对osa相关高凝的影响已在多项观察性、病例对照、非对照和非随机研究中进行了评估,但结果不同。然而,很少有随机临床试验解决了这个问题(表1).Robinsonet al。[28]随机选取了220名OSA患者(定义为由于呼吸障碍,每小时>10次>4%氧饱和度下降)接受亚治疗性CPAP (n=112)或治疗性CPAP (n=108) 1个月。均值±sd治疗性CPAP组的CPAP依从性为5.0±1.9 h。OSA患者的活化凝血因子XIIa、VIIa、凝血酶-抗凝血酶复合物和可溶性p -选择素水平在基线时高于对照组,但在CPAP治疗1个月后没有下降。
V在K制取et al。[41]随机选取44例OSA患者接受两种治疗性CPAP (n=18), 3 L·min−1夜间补充氧(n=16)或安慰剂- cpap (< 1cmh20) (n = 10)。CPAP治疗降低了PAI-1 (p=0.039),但血管性血友病因子、可溶性组织因子或d -二聚体水平无变化。
在一项前瞻性交叉研究中,Toukhet al。[80]将12名严重OSA患者随机分为CPAP组和非CPAP组,分别进行2周、1周洗脱期和2周测试期。研究人员使用血栓弹性图来评估每个时期开始和结束时的凝血能力。在基线时,与参考值相比,10名患者的凝血时间缩短,凝血形成率增加了6倍,凝血强度增加了12倍,凝血指数增加了10倍。CPAP显著降低AHI (p=0.0003)、凝血强度(p=0.019)和凝血指数(p=0.014)。
现在已经确定,与凝血系统相关的各种分子表现出昼夜节律振荡模式。H来自[81研究人员发现,在一般人群中,清晨是中风、心肌梗死和心源性猝死等主要心血管事件的高发时段。此外,一些作者发现OSA患者的凝血活性在夜间增加,这表明这些患者凝血活性增加与心血管事件之间存在时间相关性[82].这些发现可能解释了为什么CPAP治疗可以通过改善凝血系统来降低心血管风险。在一项安慰剂对照交叉研究中,Phillipset al。[70]随机选择28名中重度OSA患者接受治疗性或安慰剂性CPAP,各2个月,治疗间隔2个月,然后再进行2个月的交叉治疗期。监测各种凝血因子如PAI-1、d -二聚体、纤维蛋白原、血管性血友病因子、FVIII、FVII和FV的浓度(24 h内7次测量)。与对照组相比,CPAP组清晨的血管性血友病因子水平以及夜间的FVII和FV水平均显著降低,尽管CPAP的昼夜节律效应尚未得到证实[39].与安慰剂相比,CPAP治疗OSA的24小时血管性血友病因子(- 3.9%,p=0.013)、FVIII (- 6.2%, p=0.007)和FV (- 4.2%, p<0001)水平较低。最大的差异出现在夜间和清晨。然而,d -二聚体、FVII和PAI-1在治疗间没有差异[70,78].
阻塞性睡眠呼吸暂停与内皮功能障碍
一些研究分析了OSA、CPAP治疗与内皮功能障碍之间的关系。最近,W盎et al。[83]报道了一项关于肱动脉血流介导性扩张(FMD)与OSA之间关系的荟萃分析。作者评估了涉及1496名OSA患者和1135名对照组的28项研究。总体而言,OSA与FMD的显著降低相关(−3.07,95% CI−3.71 -−2.43;p<0.00001),独立于已知混杂因素,如体重指数(BMI)、年龄、性别、吸烟状况、爱普沃斯嗜睡量表(ESS)和其他心血管危险因素。这些发现提示阻塞性睡眠呼吸暂停与内皮功能障碍之间的关系。后者似乎不依赖于血管平滑肌功能的改变,因为前面的荟萃分析显示,硝酸甘油诱导扩张试验在OSA患者和对照组中引起了类似的反应。OSA损害内皮功能的机制尚不清楚,但可能与间歇性缺氧、胸膜内压波动和反复觉醒有关。其中,间歇性缺氧被认为是促进活性氧产生的最重要因素,从而增加氧化应激和降低一氧化氮合成酶活性。这会导致一氧化氮产生和释放的衰减和内皮功能的损害。另一项元分析[84],其中包括四项随机临床试验,共75名接受CPAP治疗的OSA患者和75名接受亚治疗性CPAP的对照组,结论是CPAP治疗通过增加3.9%的FMD反应显著改善内皮功能(95% CI 1.93-5.80%)。这种差异具有临床意义,因为他汀类药物治疗后FMD的改善仅为1.5%,而血管紧张素转换酶抑制剂治疗后的改善[85]和运动活动[86],分别为1.3%和2.1%。此外,这项荟萃分析显示,CPAP改善了内皮功能障碍的其他标志物,如前臂静脉闭塞容积描记术和血浆总一氧化氮浓度。
阻塞性睡眠呼吸暂停与静脉瘀血
除了与肥胖相关的促凝血状态,肥胖增加了静脉血栓栓塞的风险[87- - - - - -89],肥胖本身被认为容易使患者静脉淤积,这是深静脉血栓形成(DVT)的触发因素。由于>,80%的OSA患者超重(BMI 25-29 kg·m−2)和>60%表现为肥胖(BMI≥30 kg·m−2) [90],未来的研究应探讨肥胖和阻塞性睡眠呼吸暂停对静脉血栓栓塞风险的差异影响。
综上所述,OSA可通过Virchow's triad的三种经典机制途径:高凝、内皮功能障碍和静脉瘀血引发VTE。CPAP治疗可能对OSA的凝血功能障碍起有益作用,这种作用可能在夜间或清晨更为明显,此时促凝血活性更强,心血管风险更大,尤其是在OSA患者中。其次,OSA增加炎症状态,诱导氧化应激增加,主要通过间歇性低氧血症和睡眠破碎,这与内皮功能障碍有关,后者通过CPAP治疗得到改善。静脉瘀血与肥胖有关,肥胖是大多数OSA患者的合并症。此外,肥胖可通过持续组织缺氧的存在导致高凝状态。未来需要对CPAP对凝血系统的影响进行大型随机临床试验,以评估OSA和高凝状态之间的关系,并考虑到各种潜在的混杂因素。
急性PE在OSA中的风险
两项病例对照研究(OSA与发现OSA患者VTE风险较高(OR 2.1-3.1) (图3).C侯et al。[97]使用台湾全国性数据库分析了5680名近期诊断为OSA的受试者和4505名没有匹配年龄、性别、合并症、大手术和骨折的OSA对照组的VTE发病率,排除了既往有VTE的受试者。在平均3.6年的随访中,30名(0.53%)OSA患者和10名(0.22%)对照组患者发生了DVT(风险比(HR) 3.11, p=0.002),在需要CPAP的OSA患者中相关性更高(HR 9.58, p=0.007)。l在et al。[98]使用相同的台湾国家数据库来评估在诊断后的前5年内,OSA患者的VTE风险增加,包括1424名OSA患者和14240名年龄和性别匹配的无OSA对照受试者(每个研究对象10名对照受试者)。他们发现,OSA患者VTE的发生率为2.67%,对照组为0.96% (HR 2.1, p<0.05)。值得一提的是,台湾国家数据库的主要局限性是该数据库不是专门设计来处理OSA与其他共病或并发症(包括PE)之间的关系,因此在这方面缺乏重要信息。因此,这些研究只能被认为是假设产生。最后,另一项回顾性研究发现,当OR范围为2.02-4.5时,OSA受试者更容易发生静脉血栓栓塞[96,99,One hundred.].虽然这些关联并不一定意味着因果关系,但它们支持了OSA患者可能存在静脉血栓栓塞风险增加的假设。
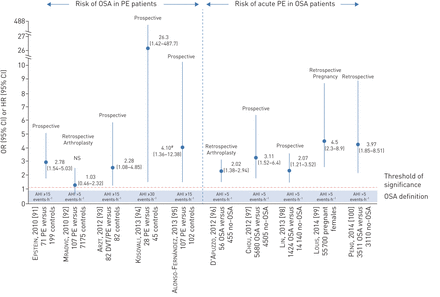
调查阻塞性睡眠呼吸暂停(OSA)和肺栓塞(PE)之间关系的病例对照研究。HR:危害比;AHI:呼吸暂停/低呼吸指数;DVT:深静脉血栓形成;ns:不重要的。#:根据年龄、性别、体重指数、颈围、吸烟习惯、日常体育活动、肺功能和PE的经典危险因素进行调整。
急性PE对OSA风险和严重程度的潜在影响
四项前瞻性队列研究表明,与无PE的患者相比,急性PE患者发生中度至重度OSA的风险高2 - 4倍,发生重度OSA的风险高26倍[91- - - - - -95) (图3).Epsteinet al。[91]评估了71例连续急性PE患者与199例无PE患者的OSA风险。他们发现,尽管性别、年龄和BMI存在差异,但确诊PE的患者柏林问卷阳性反应率较高,提示OSA (OR 2.78, p=0.001)。在另一项小型前瞻性病例对照研究中,有28名PE患者和45名匹配对照osovali等.[94]发现严重OSA (AHI >30次·h−1PE组6例(21.4%)患者经多导睡眠描记仪诊断为阻塞性睡眠呼吸暂停,对照组未发现严重阻塞性睡眠呼吸暂停(OR 26.3, p=0.015)。一个rztet al。[93]通过在血栓栓塞事件发生1个月后进行呼吸测谎仪,评估了82例连续急性VTE患者与82例匹配对照组相比OSA风险的增加。OSA与VTE风险显著相关(OR 2.28, p<0.05)。一个lonso -Fernandezet al。[95]进行了类似的匹配对照研究,包括107例急性PE患者和102例年龄、性别和BMI不匹配的PE对照组,他们发现中度OSA的风险显著增加(AHI >15个事件·h−1)通过家庭呼吸测谎仪诊断(OR 4.1, p=0.01)。
此外,越来越多的证据表明,一些心血管疾病可能会影响阻塞性睡眠呼吸暂停的严重程度。心力衰竭、全身性高血压(特别是耐药性高血压)或肾衰竭患者在仰卧时可出现唇侧液体从腿部转移,导致咽区液体过多,导致咽区塌陷[4,101,102].
这种致病机制已在健康受试者和慢性静脉功能不全(CVI)的OSA患者中得到证实[103- - - - - -106].年代hiotaet al。[103]在27名健康受试者中进行了一项前瞻性研究,以评估液体从下半身重新分配到上半身对平卧位上气道塌陷的影响。与对照组相比,接受40毫米汞柱正下压的受试者通过抗休克裤显著增加了他们的颈围,减少了上呼吸道的横截面积,这可能会导致睡眠时咽窄和气流阻塞。随后,Redolfiet al。[106]评估了12名患有OSA和CVI的非肥胖受试者白天穿压缩袜的影响。他们发现,夜间液体从腿部到颈部的重新分配有助于CVI患者OSA的发病机制,并且在白天防止腿部液体的流动,以及夜间液体向颈部的运动,在这种情况下减弱OSA。
超过四分之一的急性PE患者超声心动图检测到右心室功能障碍,这可能导致中心静脉压逆行性升高[107- - - - - -109].因此,从生物学角度来看,急性PE和相关右心室功能障碍患者可能会出现液体积聚和上气道更大的溃散性,从而增加睡眠期间呼吸事件的次数。然而,睡眠期间呼吸事件数量的增加可能是短暂的,在pe特异性治疗后RV功能恢复正常时消失(图4).然而,急性PE对SDB患病率和严重程度的影响尚未得到全面评估。
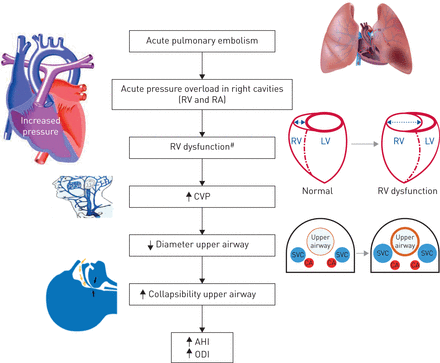
急性肺栓塞对睡眠呼吸障碍影响的病理生理学假说。RV:右心室;RA:右耳廓;CVP:中心静脉压;SVC:上腔静脉;CA:颈动脉;AHI:呼吸暂停/低呼吸指数;ODI:氧去饱和指数。#:根据心脏储备。
Berghauset al。[110]进行了一项前瞻性研究,以评估急性PE对OSA患者SDB严重程度的影响。连续76例急性PE患者在入院期间接受了诊断性夜间多导睡眠描记术。AHI >15次·h的患者−13个月后重新评估。与初始PSG相比,急性PE后不久睡眠时平均氧饱和度显著降低(p<0.03),但抗凝治疗3个月后平均氧饱和度指数(ODI)和平均AHI无明显变化。有明显下腔静脉造影剂回流的患者有较高的平均ODI和AHI,但对随访期间观察到的变化无明显影响。
OSA的严重程度是否根据PE事件的时间点(急性或稳定/慢性)而改变的问题是至关重要的,以提高我们对进行睡眠研究以诊断现有OSA的理想时间和治疗意义的认识。
总之,对确诊急性PE患者的前瞻性研究表明,与类似对照组相比,中度和重度OSA并存的风险增加。此外,PE可产生或加重SDB,尤其是急性期和右心室功能不全患者,从而改变不同阶段PE OSA的患病率和严重程度。然而,这仍然是一个假设,需要进一步的研究来证明它。
PE患者OSA患病率
一些研究评估了急性PE患者中未确诊OSA的患病率(表2).虽然大多数研究包括了连续的急性症状性PE患者,但不同研究中研究人群的人口统计学特征(年龄、性别)是不同的。此外,睡眠测试的时间安排因研究而异,从诊断急性PE后24 - 72小时到3个月后的>。绝大多数研究采用全导多导睡眠描记术诊断OSA,定义为AHI≥5个事件·h−1.整体而言,阻塞性睡眠呼吸暂停的发病率介乎6.4%至74.4% [14,15,91- - - - - -96,99,111- - - - - -122].
当分析仅限于前瞻性队列研究时(16项研究;N =1888名病人)[14,15,91,93- - - - - -95,111- - - - - -119], OSA患病率为54.4% ~ 74.4%,中度至重度OSA患病率(AHI≥15 events·h−1重度OSA (AHI≥30次·h)的患病率为19.7% ~ 63%−1)由10.4%增至27.5%。此外,14-33%的患者表现为OSA综合征(AHI≥5次·h−1+ ESS≥10)。三项病例对照研究发现,经年龄和BMI调整后,PE人群中中重度OSA、重度OSA和OSA综合征的患病率明显高于不进行PE的匹配对照组(21.4%)与0%、14%与4.9%及40%与分别为26%;所有比较P <0.05) [93- - - - - -95].所有这些发现都表明,急性PE患者中OSA和OSA综合征的患病率和严重程度高于普通人群[2,123].
总之,PE患者中OSA的高患病率强调了在这些患者中建立良好的睡眠相关症状的临床病史以及基于PE患者前瞻性登记的睡眠研究的价值,以确认这些队列中OSA和OSA综合征的真实患病率。
OSA与PE预后
伴随的OSA可能在PE后的早期阶段起主要作用,此时心脏可能处于脆弱状态,因此对SDB(心脏负荷增加、内皮功能障碍、过度去饱和)的后果敏感,最终对心肌氧气需求和供应的不匹配敏感。
在一项纳入106例急性症状性PE患者的前瞻性单中心队列研究中,研究人员评估了PE诊断后第一个月随访期间未诊断的SBD患病率[113].在本研究中,106例患者中有8例(7.6%,95% CI 3.3-14.3%)存在高危(即。血流动力学不稳定)PE。在23%(24 / 106)有AHI >的患者中15次·h−15例患者(21%,95% CI 7.1-42%)发生高危PE,而AHI <15事件·h的患者为3.7%−1.值得注意的是,这些高危PE患者在确诊PE后30天内没有一例死亡[113].Ghiasiet al。[114]根据STOP-Bang问卷,前瞻性评估了137例急性症状性肺水肿稳定患者中OSA高风险的预后价值。这项研究没有发现高危(即。>6分)STOP-Bang问卷与30天全因死亡率(OR 1.58, 95% CI 0.56-4.49;p = 0.39)。然而,本研究中OSA与预后之间缺乏相关性,可能是由于缺乏对睡眠呼吸暂停诊断的验证性试验,以及缺乏统计学说服力。最近,Konnerthet al。[111在253名稳定的急性PE患者中,前瞻性评估了OSA对急性PE幸存者疾病严重程度的影响。他们发现,与低风险PE队列(16.3%,p=0.006)相比,中高危PE患者(81%)发生中度至重度OSA的频率明显更高。此外,中度或重度OSA患者因PE住院时间明显延长。然而,与非相关OSA队列相比,相关OSA患者队列的年龄明显更大(73岁)与59岁,p<0.001) [109].
此外,一些研究评估了血栓栓塞性疾病的复发及其与睡眠呼吸暂停存在的关系。X即et al。[14]研究了PE患者,其中32人患有阻塞性睡眠呼吸暂停。所有患者接受华法林治疗6个月,随访18个月。在成功治疗6个月后,OSA患者PE的复发率高于非OSA患者。其他研究从更强的促凝状态来评估PE复发的风险。据报道,在抗凝后d -二聚体(>500 ng·mL)较高的无诱因PE患者中,PE复发的风险也更高−1)高于d -二聚体水平正常的患者。Garcia -年代uquiaet al。[119]评估了101例OSA患者;64例(74.4%)有PE, 41例(46.11%)无PE。PE合并OSA患者血浆d -二聚体水平高于无OSA患者。d -二聚体水平与AHI、夜间缺氧显著相关。PE合并OSA患者停用抗凝药物后d -二聚体水平高于PE合并无OSA患者(35.4%)与19.0%, p=0.003),说明OSA存在持续高凝状态,可增加肺栓塞复发的风险。一个lonso -Fernandezet al。[15]在首次PE发作后对120名患者进行了5-8年的随访,并将OSA确定为PE复发的独立危险因素。在本研究中,19例患者在随访期间出现PE复发(10.7例/ 100例患者-年),其中16例有OSA。AHI >10次事件发生率·h−1PE复发患者的死亡率明显高于没有复发的患者(84%与54%, p = 0.012)。存在一个AHI >10事件·h−1被确定为复发性PE的独立危险因素。分析显示,既往有PE发作和OSA的患者PE复发风险高于无OSA的患者(粗HR 4.05, 95% CI 1.18-13.91;p = 0.026)。
总之,对已证实的急性PE患者的研究显示,OSA与PE表现的严重程度和复发以及短期结果之间的关系数据相互矛盾。
阻塞性睡眠呼吸暂停在PE治疗中的意义
抗凝治疗是VTE治疗的主要内容,其目的是防止VTE的扩展、栓塞、复发和死亡。
维生素K拮抗剂(如。华法林)是世界上使用最广泛的口服抗凝剂[124].华法林的适当剂量很难确定,因为它可能因患者的不同而有10倍的差异,其中有临床变量(如。年龄、性别、体重)和基因变异是造成这些差异的重要原因[115,125,126].一项对97例急性PE患者的前瞻性研究表明,33%的患者存在OSA,且OSA的严重程度与华法林剂量具有显著的独立相关性(r=0.415, p=0.018) [115].这一分析没有解决是否需要更高剂量转化为增加临床终点的问题(即。抗凝治疗时反复VTE)。
对于第一次无端近端PE且出血风险没有增加的患者,最常见也是最困难的决定是在有限的疗程后停用抗凝剂或使用延长治疗。在该亚组患者中,在停止抗凝治疗1个月后测量患者性别和d -二聚体水平有助于进一步分层VTE复发的风险[127- - - - - -129].如前所述,对PE患者的研究表明,OSA与停用抗凝治疗后VTE复发风险之间存在关联。在97例接受6个月华法林治疗的PE患者队列中,X即et al。[14前瞻性评估了停用抗凝治疗后12个月内PE复发的风险。单因素分析显示AHI≥15个事件·h−1与PE复发风险显著相关(21%与6.8%, p = 0.047)。同样,一项前瞻性研究对120名因首次PE发作而停止口服抗凝剂的患者进行了研究,发现AHI >为10次·h−1是PE复发的独立预测因子(HR 20.73, 95% CI 1.71-251.28) [15].
综上所述,越来越多的证据表明,停用抗凝治疗后,OSA患者PE复发的风险高于非OSA患者。前瞻性管理研究和随机试验应探讨CPAP治疗是否可以降低这种风险,以及OSA患者是否可以从静脉血栓栓塞的延长抗凝治疗中获益。
未来的挑战
VTE和OSA之间的关系是CVD和OSA之间流行病学联系中研究最少的方面之一,尽管这两种疾病都是高度相关的。因此,关于OSA与心血管风险增加之间关系的主要研究通常不将静脉血栓栓塞的存在纳入其单一或复合终点,因此关于这一主题的可用信息非常有限。表3显示了未来需要进行的一些研究,以更充分地阐明VTE和OSA之间的假定关系。
正在进行的POPE研究(急性症状性肺栓塞患者阻塞性睡眠呼吸暂停的预后意义)是一项强大的、多中心的观察性研究,旨在前瞻性评估血流动力学稳定的急性症状性肺栓塞门诊患者伴发阻塞性睡眠呼吸暂停的预后意义[118].招募的患者在PE诊断后7天内(最好在48小时内)使用3级便携式诊断设备进行夜间睡眠研究。该研究将PE相关死亡、心血管死亡、需要升级治疗的临床恶化或非致命性心血管事件(复发性静脉血栓栓塞、急性心肌梗死或卒中)在PE诊断后30天内作为主要结局。本试验的结果将显著加深我们对PE患者OSA的负担和心血管影响的理解。
结论
新兴研究强调了OSA和VTE之间复杂的相互关系,提出了临床和研究的机遇以及挑战。流行病学研究表明,OSA与PE发病率的增加有关。小型试验数据证明,停用抗凝药物后,OSA患者发生PE复发的风险高于非OSA患者。虽然CPAP治疗改善了患者报告的结果,如嗜睡、生活质量和情绪,但其在降低显著临床终点方面的有效性(即。复发性静脉血栓栓塞和pe相关死亡率)仍不清楚。根据文献中现有的结果,本研究的作者认为没有足够的科学证据来系统地对所有PE患者进行睡眠研究或确定进行睡眠研究的最佳时间(急性期)与PE稳定相)。最重要的问题可能是坚持所有急性PE患者都应介绍良好的临床睡眠史,以排除有症状或严重的OSA,并决定是否应进行睡眠研究。
迫切需要进行严格、有力的试验,以解决OSA治疗对静脉血栓栓塞一级和二级预防的影响。未来的研究可能受益于仔细识别最有可能对干预有反应的亚组,更大的样本量(允许检测跨阶层的临床相关影响),并纳入在长期观察中提高治疗依从性的方法。这些目标可能最好通过加强肺病学、睡眠医学和临床试验社区之间的合作来实现。
脚注
利益冲突:A. García-Ortega没有什么可披露的。
利益冲突:E. Mañas没有什么可披露的。
利益冲突:R. López-Reyes没有什么可披露的。
利益冲突:M.J.塞尔玛没什么可透露的。
利益冲突:A. García没有什么可披露的。
利益冲突:G. Oscullo没有什么可透露的。
利益冲突:D. Jiménez没有什么可披露的。
利益冲突:M.Á。Martínez-García没有什么可透露的。
- 收到了2018年5月14日。
- 接受2018年10月12日。
- 版权所有©ERS 2019