抽象
在婴儿期使用抗生素改变肠道菌群和免疫发育,并与儿童哮喘风险增加有关。产前接触抗生素的影响尚不清楚。我们试图鉴定产前抗生素暴露和儿童哮喘之间的联系。
我们对1996年至2012年在加拿大马尼托巴省出生的213 661对母女进行了一项基于人群的队列研究,使用处方记录、住院记录和医生账单索赔。采用Cox回归来确定相关性,调整了产妇哮喘、产后抗生素和其他潜在的混杂因素。敏感性分析评估了孕妇在怀孕前后使用抗生素的情况。
36.8%的儿童在产前暴露于抗生素,10.1%发生哮喘。产前暴露抗生素与哮喘风险增加相关(校正危险比(aHR) 1.23, 95%可信区间1.20-1.27)。一个疗程的明显剂量反应(aHR为1.15,95% CI为1.11-1.18;两个疗程的aHR为1.26,95% CI为1.21-1.32;三门或三门以上课程的aHR为1.51,95% CI为1.44-1.59)。母亲在妊娠前9个月(aHR 1.27, 95% CI 1.24-1.31)和产后9个月(aHR 1.32, 95% CI 1.28-1.36)使用抗生素与哮喘的相关性相似。
产前抗生素暴露与哮喘风险的剂量依赖性增加有关。然而,观察到类似的关联对怀孕前后母体抗生素的使用,提示的关联或者不直接因果,或不是特定于妊娠。
抽象
母亲使用抗生素与儿童哮喘有关,但这种关联并不仅限于怀孕期间使用抗生素http://ow.ly/G5j230jAzs5
介绍
哮喘是儿童最常见的慢性疾病[1],影响全世界>儿童的10%[2]。一世n the United States, the total cost of asthma to society is estimated at USD 56 billion per year [3]。同样,在加拿大,哮喘是造成医疗保健利用率、旷工、生产力下降和生活质量下降的主要原因[4]。鉴于这种大规模的临床和经济负担,而且由于目前还没有治愈哮喘,它来识别可改变的危险因素告知哮喘的预防战略是非常重要的。
美国疾病控制和预防中心报告说,12.6%的门诊病人开抗生素,其中30%的处方可能是不必要的。五]。在不同设置中,女性的20-40%是在妊娠期间的抗生素[6-9],占了近80%的怀孕女性使用的所有药物[6]。产前使用抗生素可能导致胎儿暴露,至少有11种广谱抗生素穿过胎盘,包括青霉素类、四环素类和林可酰胺类[10]。越来越多的证据表明,生命早期暴露于抗生素可以通过扰乱肠道菌群,破坏免疫系统发育[长期的健康影响11-13]。然而,相对较少的这些研究已经解决了在怀孕期间使用抗生素,这可能会传染给妊娠,分娩,产后接触和哺乳[中胎儿或婴儿之前修改产妇菌群14,15]。
多项纵向研究[16-18]及元分析[19-21提示婴儿期抗生素暴露是哮喘的危险因素(合并或1.52,95%可信区间1.30-1.77;20项研究,n=685 550) [20.],虽然有些报道提出通过指示或反向因果关系[混杂21,22]。很少有研究评估产前抗生素暴露[23], 跟一些 [24-28报告哮喘风险增加,而其他没有发现关联[29,30.]。这些研究报告了不同类型的抗生素的相关性[26,27,29),剂量(26,28]及暴露的三个月[27-29],但没有一个单一的研究已经解决了所有这些因素,只有少数已经占到产后使用抗生素[25,31]。最近的一项研究用Stokholm等。[30.]研究发现,孕产妇使用抗生素前,怀孕期间和之后与后代之间哮喘的风险也同样相关,这表明产妇倾向感染(而不是使用抗生素本身)可能是造成这种关联。
利用1996年至2012年在加拿大马尼托巴省出生的所有儿童的行政健康数据,我们进行了一项以人口为基础的研究,检查母亲使用抗生素与儿童哮喘之间的关系。我们将抗生素按类型、疗程数和暴露时间进行分类,并对出生后的抗生素使用进行控制。此外,我们还进行了敏感性分析,以确定是否与怀孕期间母亲使用抗生素有关。
患者和方法
研究设计、人群和数据来源
我们在加拿大马尼托巴进行了一项母婴二元的回顾性队列研究。使用存放于马尼托巴省卫生政策中心的卫生管理数据[32],我们创建了一个省的出生队列,包括包括医师结算索赔,住院放电摘要和马尼托巴健康服务保险计划(MHSIP)和用药方案信息网络收集药物处方1996年和2012年数据源之间出生在马尼托巴省的所有儿童(DPIN)。该MHSIP和DPIN数据库是可靠和有效的数据源[33,34]。数据库记录连接是通过匿名的个人标识符和允许连接妇幼记录的家庭登记号码实现的。我们纳入了所有有关联母婴记录的夫妇,母亲在妊娠前和妊娠后均连续登记MHSIP≥1年,孩子在出生后均连续登记≥3年(合格出生的235 891人中有213 661个关联夫妇;90.6%)。没有相关母亲资料的儿童患哮喘的可能性较小(发病率为8.74)与10.16 / 1000人年)。这项研究得到了马尼托巴大学健康研究伦理委员会和健康信息隐私委员会的批准。
主曝光:产妇在怀孕期间使用抗生素
根据社区药房的口服抗生素处方记录确定产妇使用抗生素的情况,并按剂量(规定的疗程数)、时间(妊娠三个月,从婴儿出生日期算起并考虑到妊娠年龄)和抗生素类型进行分类。考虑了所有口服抗生素;按解剖治疗化学(ATC)分类系统进行分组:耐内酰胺青霉素(J01C);其他β-lactams (J01D);大环内酯、链球菌素和亚麻酰胺(J01F);磺胺类和甲氧苄氨嘧啶(J01E);以及四环素类药物(J01A)、喹诺酮类药物(J01M)和其他药物(J01B、J01G、J01X)。DPIN数据库中不包含医院发放或使用的抗生素。
主要结果:哮喘儿童
哮喘was defined as meeting any of the following criteria after the age of 5 years: 1) any hospitalisation for asthma; 2) two or more physician diagnoses of asthma, ≥3 months apart and within a 1-year period; or 3) two or more prescriptions for asthma medications within a 1-year period. The age requirement was applied because 5 years is the minimum age for confirming asthma diagnosis by lung function testing, and misdiagnosis is common before this age [35]。我们使用索引日期(儿童第一次满足上述任何标准的日期,可以是在5岁之前)来捕获事件病例进行生存分析。这个定义是基于K应用的有效定义ozyrskyj等。[17使用]相同的管理数据库。w ^e modified this definition to increase specificity by requiring repeated physician diagnoses to be ≥3 months apart.
潜在混杂因素
婴儿性别,户籍所在地(城市或农村),妊娠时间长短,兄弟姐妹的数量和产妇哮喘(使用算法前面所述定义):下面的潜在混杂因素是从管理健康档案记录。在生活中(任何或无)的第一年,产后抗生素暴露从婴儿处方记录来确定。
统计分析
我们进行了时间-事件分析,测量从儿童出生日期到以下日期中最早的时间:儿童首次符合哮喘诊断定义的日期、死亡、随访失败或研究期结束日期(2015年3月31日)。使用Cox回归模型估计产前抗生素暴露与儿童哮喘之间的关系,并以粗危险比和调整危险比(分别为HR和aHR)和95%置信区间报告,并对已知的哮喘危险因素进行调整(如。男性、产妇哮喘)和混杂因素,这些混杂因素或显著地改变了粗略估计,或被认为是混杂因素先验(如。婴儿时期使用抗生素,社会经济状况)。我们进行了敏感性分析,检查母亲在妊娠前后9个月的用药情况(根据婴儿的出生日期和胎龄进行定义)。我们对交互项进行建模,以检验婴儿性别、出生方法和新生儿喂养方法对影响的修正,并使用似然比检验检验包含交互项的显著性。
结果
我们的研究人群包括213 661对母女,平均随访时间为9.3年。母亲的平均年龄为27.6±5.9岁,6.0%的母亲患有哮喘(表1)。大部分(54.1%)生活在城市的设置和第一出生的孩子的37.9%。总体而言,母亲的36.8%在怀孕期间接受抗生素,45。2% of infants received antibiotics in their first year of life, and 10.1% of children developed asthma (incidence rate 10.2 per 1000 person-years) (表2和3)。母体抗生素的使用稍微三个月在第一三个月在孕晚期变化,从16.2%至在孕中期18.4%和14.7%。而较少在怀孕期间接受两次(8.4%)以上(6.2%)的课程多数接受抗生素母亲被规定单个场(所有母亲的22.1%)。β内酰胺青霉素是最常见的处方类型的抗生素(24.6%),具有较少的母亲接收其它β内酰胺(6.1%);大环内酯类,林可酰胺类或链阳性菌素(7.1%);四环素类,氨基糖苷类或喹诺酮类(7.5%);和磺甲氧苄啶或(2.6%)。
患有哮喘的母亲更容易在怀孕期间使用抗生素(56.2%与35.5%与无哮喘,p<0.0001,其儿童哮喘患病率较高(21.0)与9.6例/ 1000人年,p<0.0001 (表3)。早产和婴儿使用抗生素与产妇使用抗生素和儿童哮喘呈正相关。相比之下,农村居住地和出生顺序与母亲使用抗生素呈正相关,但与儿童哮喘呈负相关。这些潜在的混杂因素被包括在多变量模型中,以确定母亲使用抗生素和儿童哮喘的独立联系(表4)。
怀孕期间服用抗生素的母亲所生的孩子患哮喘的比率(每1000人年11.9例,95%可信区间11.6-12.1)明显高于未服用抗生素的母亲所生的孩子(每1000人年9.2例,95%可信区间9.0-9.4例)(表3)(HR 1.29; 95%CI 1.26-1.33)。该协会坚持性别以下调整,居住地点,胎龄,在家庭和产妇哮喘患儿的数量(AHR 1.27,95%CI 1.24-1.31),并且是由产后抗生素暴露进一步调整不变(AHR 1.23,95%CI 1.20-1.27)(表4)。没有证据表明婴儿性别、分娩方式或喂养方式会影响效果(结果未显示;相互作用p >0.40)。
观察到一个明显的剂量反应,在怀孕期间用表明母体抗生素每个附加过程逐渐增加的风险哮喘:AHR 1.15(95%CI 1.11-1.18),用于一个曝光,AHR 1.26(95%CI 1.21-1.33),用于两次曝光和AHR 1.51(95%CI 1.44-1.59),用于三个或更多个曝光(表4,图1)。当按类型分类,大多数抗生素都具有类似的儿童哮喘相关(表4,图1),包括β内酰胺青霉素(AHR 1.22,95%CI 1.18-1.25);大环内酯类,林可酰胺类和链阳性菌素(AHR 1.21,95%CI 1.15-1.27);和磺和甲氧苄啶(AHR 1.28,95%CI 1.19-1.37)。然而,其他β内酰胺类(AHR 0.99,95%CI 0.94-1.05)和四环素类,氨基糖苷类和喹诺酮类(AHR 1.06,95%CI 1.01-1.12)没有显著与儿童哮喘相关。
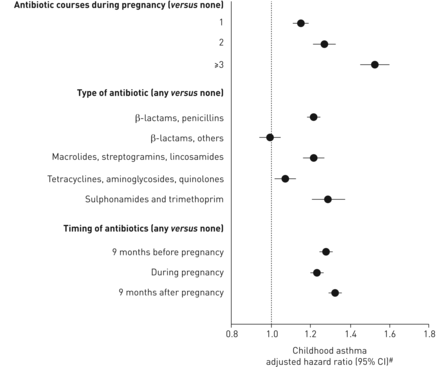
1996-2012年,加拿大马尼托巴省213 418对母婴接触抗生素的频率、类型和时间表明,母亲使用抗生素与儿童哮喘之间的关系。#:调整了孕产妇哮喘、性别、居住地点、妊娠时间、家庭儿童人数和出生后第一年接触抗生素的情况,见表4。
产妇照射的时间并没有改变产妇使用抗生素和儿童哮喘的关联。关联是第三个月期间将母体抗生素使用相似性(AHR 1.18,95%CI 1.14-1.23),第二个三个月(AHR 1.15,95%CI 1.11-1.19)和妊娠末三个月(AHR 1.18,95%CI 1.13-1.22)(表4)。Ťhey were also similar for maternal antibiotic use during the 9 months before and after pregnancy (aHR 1.27, 95% CI 1.24–1.31 and aHR 1.32, 95% CI 1.28–1.36, respectively) (表4,图1)。产妇使用抗生素前,怀孕期间和之后是相互关联(网上补充表S1);然而不包括谁期间有一个以上的曝光周期服用抗生素母亲灵敏度分析得到相似的结果(表5)。
讨论
在这个人口为基础的研究,产前抗生素暴露与哮喘的23%风险增加,独立产后抗生素暴露和几个建立哮喘危险因素有关。有一个与重复出生前暴露的表观剂量反应;然而,观察前和怀孕后母体抗生素使用类似的协会。这些结果既不坚决支持也不反驳产妇抗生素的使用与儿童哮喘之间的直接因果妊娠特定关系;然而,他们贡献的证据显示,生命早期的抗生素暴露和哮喘的风险越来越多,并提高对进一步研究的重要问题。
我们的结果与M的病例对照研究一致etsala等。[26的研究表明,在芬兰儿童中,产前和产后暴露于抗生素与哮喘风险增加有关。在另一项病例对照研究中,Mulder等。[27]研究发现,在妊娠孕晚期产前抗生素暴露与哮喘的儿童荷兰人风险增加有关,在区分同属敏感性分析一致的结果。虽然这些研究似乎支持产前抗生素暴露和哮喘发展之间的因果关系,其他研究使用不同的方法和质疑这种假设。例如,ortqvist等。[29发现,当使用兄弟姐妹对照时,在瑞典儿童中观察到的关联消失了,这表明家族因素混淆了。此外,年代tokholm等。[30.] reported that maternal antibiotic use anytime from 80 weeks prior to 80 weeks following pregnancy was similarly associated with childhood asthma in Denmark. The authors speculated that maternal propensity for infection (rather than antibiotic use) is the causal factor linking prenatal antibiotic exposure with asthma development. Örtqvist等。[36]最近证实在瑞典这样的现象,在怀孕期间和前后,发现类似的协会为母体暴露。与一贯tokholm等。[30.]和Örtqvist等。[36],我们发现产妇使用抗生素前,怀孕期间和之后同样在后代增加哮喘风险。这些结果表明在后代产妇抗生素使用与哮喘之间的关系要么没有直接因果关系或不特定的怀孕。
有产妇抗生素的使用与儿童哮喘之间的非因果关系的几个可能的解释。首先,观察到的关联可以通过医疗利用图案或正在家庭内共享的其它未测量的因素,如吸烟和环境暴露被混淆。其次,为Stokholm等。[30.]提出,有可能的是母体抗生素的使用是遗传易感性的感染的标记物,这是由后代并赋予对于哮喘的倾向继承。第三,由W建议EISS和我itonjua[38],维生素d或其它免疫调节营养母体缺乏可能解释感染母亲的两个增加的风险和后代哮喘的风险增加。最后,由于孕产妇和儿童用药的使用是密切相关[39,母亲使用抗生素可能是婴儿使用抗生素的替代品,而婴儿使用抗生素已知会影响哮喘的发展[17,18]。虽然我们无法在管理数据库研究中解决环境暴露、遗传学或营养方面的假设,但我们的发现并不支持最终的解释,因为在调整婴儿抗生素使用后,我们的结果没有变化。
在产前暴露研究中,另一种处理混杂的方法是评估父亲的暴露作为负对照。中号ulder等。[27]报告说,母亲(而不是父亲)在怀孕期间使用抗生素与5岁的儿童哮喘有关,支持了因果效应在子宫内接触。相比之下,Örtqvist等。[36] showed that both maternal and paternal antibiotic use during pregnancy were associated with child asthma before 2.5 years, suggesting confounding by shared familial factors. Notably, however, the maternal association was stronger and persistent throughout childhood, whereas paternal exposure was not associated with child asthma after 2.5 years. Thus, while we could not address paternal exposure in our study, this approach warrants further investigation.
值得注意的是,剂量反应观察到的Stokholm等。[30.] 和别的 [26,28,31的研究结果表明,抗生素或某些相关的潜在因素(无论是遗传、营养还是环境因素)可能与后代哮喘的发展有因果关系。虽然这种模式可能表明剂量反应在混杂,研究是有必要追求这些假设的其他环境,因果机制可以探索和测试,如临床队列和动物模型。还必须承认的是,虽然过度使用抗生素会促进抗菌素耐药性和微生物群落失调,但未经治疗的感染也可能是有害的,尤其是对发育中的胎儿。例如,妊娠期尿路感染与宫内生长受限、早产和流产有关[40,41]。牢记这种风险与收益的平衡,它来研究和澄清产前抗生素暴露的潜在的意想不到的后果是很重要的。
可以想象的是,产妇使用抗生素前,怀孕期间和之后可能会影响婴儿的微生物和随后的免疫发展。预妊娠期抗生素的使用可能对怀孕期间坚持母体菌群的长期影响,以及产后的抗生素可能会影响到婴儿的产妇皮肤和母乳微生物的传播[37]。以M一致ulder等。[27],我们发现,不同类型的抗生素都具有差异性哮喘儿童借给这个假说的支持有关,因为不同的抗生素会影响差异产妇微生物及其传播给婴儿。然而,发生接近这个微生物转移的长时间曝光,预计将有较大的影响。由于没有在我们的结果任何时间梯度的,而那些S的tokholm等。[30.],指向的附加机制的参与,如稍后所讨论的。未来的研究需要确定怀孕前母体微生物的抗生素引起的破坏是否会怀孕或产后期间持续存在,无论是微生物的产后产妇抗生素影响母婴分享怀孕后和这些潜在的影响是否会影响哮喘的发展。
这项研究的优势包括大量未选择的人口,几乎收集了马尼托巴省18年期间出生的所有儿童,以及使用行政卫生保健数据客观地记录哮喘诊断、住院和抗生素接触情况。使用医疗记录可以消除回忆偏差,最小化随访损失,并提供自我报告无法准确捕捉的关键细节,包括特定的抗生素类型、剂量和暴露时间。与之前的大多数研究不同,我们相互调整了对出生后第一年的产前和产后抗生素暴露情况的分析;这是一个重要的调整,因为母婴保健的使用往往是相关的[39],但可独立与儿童哮喘的发展有关。此外,我们还进行了怀孕前和怀孕后,孕产妇使用抗生素的敏感性分析,虽然并没有检查同级控制和父亲接触。最后,我们的研究结果证实了以前的研究[19]识别婴儿期气喘显著的危险因素中产妇哮喘,男性,城市居住,早产,低出生顺序,并使用抗生素。
我们研究的一个局限是缺乏关于抗生素治疗的适应症的信息。此外,暴露错误分类是可能的,因为我们不能确认病人对所开处方的依从性,而且我们的数据库没有记录在医院使用的抗生素。因此,我们无法解释B组的产时抗生素预防链球菌,从而影响在马尼托巴[交付> 20%42],并已被证明影响婴儿肠道菌群的发展[43]。此外,我们无法解释间接接触到抗生素在食品或环境[44]。结果分型错误也是可能的,因为哮喘通常在幼儿中被误诊;然而,我们评估了多种疾病的定义,并要求5岁后出现严重(住院)或持续(多次诊断或处方)疾病的证据,以最大化特异性。最后,可能存在混杂偏差,因为我们无法解释行政数据库中没有捕捉到的潜在混杂因素,如孕产妇和儿童营养、教育、吸烟和环境暴露(包括宠物、烟草烟雾、霉菌和日托服务)。
结论
在这项全省范围的研究中,我们观察到母体抗生素使用和后代哮喘风险之间的剂量依赖关系;然而,这种关联并不仅限于怀孕期间的抗生素使用。需要进一步的研究来更好地理解这种关联的性质和处理产期抗生素暴露。虽然我们目前的研究结果并不能坚定地支持或反驳孕妇使用抗生素与儿童哮喘之间的妊娠特异性直接因果关系,但明智地使用抗生素仍然很重要。
确认
报告作者感谢马尼托巴卫生政策中心在项目#H2015:070 (HIPC# 2015/2016-03)下使用人口健康研究数据存储库中包含的数据。这些结果和结论是作者的结论,没有官方认可的马尼托巴卫生政策中心,马尼托巴卫生或其他数据提供者的意图或应推断。本研究中使用的数据来自曼尼托巴大学曼尼托巴卫生政策中心的人口健康研究数据存储库,并来自曼尼托巴卫生提供的数据。
脚注
利益冲突:M.B. Azad报告了加拿大心脏和中风基金会/加拿大肺协会/加拿大呼吸研究网络/卓越中心过敏、基因和环境网络以及马尼托巴儿童医院基金会在进行研究期间的拨款(不受限制的研究拨款)。
利益冲突:S.M. Mahmud报告了来自葛兰素史克、赛诺菲巴斯德、辉瑞、默克和罗氏的资助(不受限制的研究资助)。
支持声明:这项研究是由马尼托巴省儿童医院基金会、加拿大心脏和中风基金会、加拿大肺脏协会、加拿大呼吸研究网络以及卓越中心的过敏、基因和环境(过敏原)网络支持的。S.M. Mahmud是加拿大药物流行病学研究主席。M.B. Azad担任加拿大慢性病发展起源研究主席。这项分析是在马尼托巴大学疫苗和药物评估中心进行的。本文的资金信息已存入Crossref资助者注册表。
- 收到了2017年10月8日。
- 公认2018年4月7日。
- 版权©2018人队















