抽象
准跨国TAVeM数据库的这一计划分析的目的是确定在免疫功能低下患者呼吸机相关下呼吸道感染(VA-下呼吸道感染)的结果发生,病因和影响。
一个ll patients receiving mechanical ventilation for >48 h were included. Immunocompromised patients (n=663) were compared with non-immunocompromised patients (n=2297).
VA-LRTI的发生率比非免疫受损患者中免疫受损之间显著较低(16.6%与24.2%;子危害比0.65,95% CI 0.53-0.80;p < 0.0001)。在呼吸机相关性气管支气管炎方面也有类似的结果(7.3%)与11.6%;子危害比0.61,95%CI 0.45-0.84;P = 0.002)和呼吸机相关肺炎(9.3%与12.7%;子危害比0.72,95%CI 0.54-0.95;P = 0.019)。间患者VA-LRTI,多药耐药性的细菌的发生率(72%与59%;P = 0.011)和重症监护病房死亡率比非免疫受损患者中免疫受损之间显著更高(54%与30%;OR 2.68,95%CI 1.78-4.02;p < 0.0001)。在患者呼吸机相关性肺炎,死亡率比非免疫功能低下的患者中免疫功能低下之间的高(64%与34%;p < 0.001)。
VA-下呼吸道感染的发生率免疫功能低下的患者中是显著降低,但它是一个显著死亡率较高有关。耐多药病原体更频繁地在免疫功能低下患者的VA-下呼吸道感染中发现。
抽象
呼吸机相关性下呼吸道感染的免疫功能低下患者较少见http://ow.ly/p4Ew30ia2fO
介绍
呼吸机相关性下呼吸道感染(VA-LRTI)在重症监护病房(ICU),最常见的感染性并发症[1,2]。它们包括呼吸机相关的气管支气管炎(VAT)和呼吸机相关的肺炎(VAP)。增值税已被建议作为下呼吸道定殖和VAP之间的中间阶段[3.,4]。这种感染与随后较高的VAP发生率和较长的机械通气时间有关[5- - - - - -7]。最近,我们集团已经表明,增值税是一个独立的实体,负责机械通气的持续时间延长,并在一大群的医疗和手术病人的增加ICU住院时间[2]。增值税与死亡率的增加无关,但从增值税到增值税的转变是死亡率的一个风险因素,适当的抗生素治疗是保护性的。此外,先前的几项研究表明,VAP与危重症患者的发病率、死亡率和成本增加有关[8- - - - - -11]。然而,死亡归因于VAP仍是争论的问题[10,12]。
免疫功能低下的患者在ICU的一个特别差的结果,是由于感染(尤其是致病菌)的风险较高,疾病更严重,自身免疫和表现不佳的状态[13,14]。他们经常接受广谱抗生素治疗,从而增加了产生耐多药细菌(MDR)的风险[15]。进入ICU这些患者的主要病因是急性呼吸衰竭[16]。尽管近年来他们的预后有了很大的改善,但预后仍然很差,机械通气患者的住院死亡率高达60% [17]。然而,据我们所知,迄今为止还没有研究对这一人群的VA-LRTI进行具体评估。我们假设,在宿主防御发生改变的情况下,免疫缺陷患者会比非免疫缺陷患者发生更多的VA-LRTI。因此,我们开展这项研究,以确定这些感染在免疫功能低下患者中的发生率、病因和转归,并确定这些因素在无明显免疫抑制的患者中是否存在差异。
材料和方法
耐心
This study is a planned analysis of the large multinational TAVeM database, which prospectively followed patients >18 years admitted to 114 ICUs in Europe and Latin America receiving mechanical ventilation for >48 h between September 1, 2013 and July 31, 2014 [2]。
参与中心要么接受伦理委员会批准,从他们的机构或伦理委员会批准被放弃了(机构审查委员会号码2013515)。知情同意书由于研究的观察自然免除。
认为是免疫力低下的病人是那些与正在进行的肿瘤,血液恶性肿瘤,艾滋病,异基因干细胞移植,器官移植或服用免疫抑制药物[18]。
过程和定义
患者进行前瞻性随访结果,直至死亡或转出ICU。用的临床数据,其中包括合并症,预后分数,抗生素使用和VAP和VAT诊断程序得到的沿人口统计数据。
The diagnosis of VA-LRTI was based on the presence of at least two of the following criteria: body temperature <36·5°C or >38·5°C, leukocyte count <4000 cells·μL-1or >12 000 cells·μL-1和脓性气管内吸出。To be included in the final analysis, all episodes of infection had to have a positive microbiological isolation in the endotracheal aspirate of at least 10⁵ CFU·mL-1,or in bronchoalveolar lavage fluid of at least 10⁴ CFU·mL-1。
VAT的定义符合上述标准,无新浸润的影像学征象;VAP的定义是胸片上出现新的或进行性浸润。如果在诊断为气管支气管炎后的96小时内诊断出VAP,并且同一微生物同时引起两种感染,则认为VAP随后发生于VAT。VAP在开始机械通气后<5天诊断为早发,≥5天诊断为晚发[19]。
经验抗生素治疗被定义为在微生物感染记录之前给予的治疗。抗生素治疗被认为是适当的时,至少一种抗生素,活跃的体外对造成VA-下呼吸道感染所有的生物,被给予治疗这些感染[20.]。微生物鉴定和药敏试验是用标准方法进行。MDR在三个或更多的抗微生物种类[定义为获取非易感性的至少一个代理21]。有关方法的详情载于TAVeM主要文件[2]。
成果
我们的研究的主要目的是确定VA-LRTI的发病率,包括VAT和VAP,比较免疫缺陷患者和非免疫缺陷患者。我们的次要目标是确定免疫缺陷患者相对于非免疫缺陷患者VA-LRTI的病因及其对预后(在ICU和医院的住院时间、机械通气天数和死亡率)的影响。我们还研究了与非免疫缺陷患者相比,适当的抗生素治疗对免疫缺陷患者从VAT到VAP进展的影响。
统计分析
使用SPSS软件(版本22;SPSS公司,IBM,纽约,纽约,美国)的数据分析。比较免疫缺陷和非免疫缺陷患者VA-LRTI的发生率、病因和转归。只考虑了增值税和增值税预扣税的最初阶段。
分类变量描述为数字和频率(%),正态分布连续变量描述为平均值±sd和以中间值(四分位数范围(IQR))表示的倾斜连续变量。我们使用卡方检验或Fisher精确检验来比较定性变量,使用t检验或Mann-Whitney U和非参数Kruskal-Wallis检验来比较正态分布和偏态连续变量。所有p值均为双侧。p<0.05为差异显著。
VA-下呼吸道感染的发病率累计使用拔管和死亡竞争风险估计,基于P的方法的徒弟等。[22]。VA-下呼吸道感染的发病率累计用细灰模型[免疫功能低下和非免疫功能低下患者之间的比较23]。子的危险比(SHR大鼠)从这些模型得出,因为作用大小和比例子危险假设进行了通过检查Schoenfeld残差评估。
采用单因素和多因素分析来确定与VA-LRTI患者ICU死亡率相关的因素。通过单因素分析,所有p值<0.1的变量都被纳入Cox比例风险回归模型中,采用逐步向后排除的方法,并基于从ICU出院的死亡或活着的二元结果。对于每个候选因素,通过检查Schoenfeld残差来评估成比例的危害。效应大小以危害比表示。
结果
患者特征
其中2960名包括患者中,663(22%)有已知的免疫抑制,这主要是由于非转移性实体癌或免疫抑制药物的使用(表格1,图1)。免疫缺陷患者的年龄、简化急性生理评分II、序贯器官衰竭评估评分、慢性肾病患者百分比和入院医疗类别均显著高于非免疫缺陷患者。有酗酒史的免疫缺陷患者的百分比明显低于非免疫缺陷患者。两组患者的其他特征(表2)。入住ICU的原因总结为补充材料。
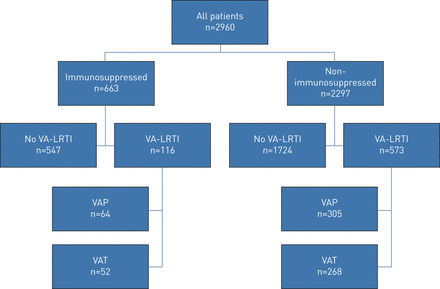
研究流程图。VA-下呼吸道感染:呼吸机相关下呼吸道感染;VAP:呼吸机相关性肺炎;增值税:呼吸机相关性气管支气管炎。
对于VA-LRTI患者,免疫缺陷患者的既往抗生素治疗率明显高于非免疫缺陷患者(87 / 111(78%))。与540(66%)355;OR 1.89,95%CI 1.16-3.1;P = 0.009)。类似的结果在患者的亚组具有VAT被发现(41 52(79%)与263(64%)169;p值= 0.041),但不是在那些有VAP(46 59(78%)与277人中有186人(67%);p = 0.1)。
VA-LRTI发病率
VA-下呼吸道感染的发病率是免疫功能低下的患者中比非免疫功能低下的患者中显著降低。类似地,增值税或VAP的发生免疫受损的患者中被显著低于非免疫受损患者中(表3)。早发VA-LRTI患者的发生率[19]不是患者的免疫抑制和那些之间显著不同,无免疫抑制(36 116(31%)与568(40%)229;p值= 0.33)。类似的结果在患者的亚组具有VAT被发现(52 16(31%)与267(38%)101;p值= 0.32),并用VAP(20 64(31%)与302(42%)中128人;p = 0.099)。
多重耐药菌
患者VA-LRTI,MDR细菌率为免疫受损的患者中比非免疫受损患者中显著更高(83 116(72%)与573人中有338人(59%);或1.75 95% CI 1.13-2.71;p = 0.011)。在VAP患者亚组中也发现了类似的结果(64例患者中有49例(78%))。与305(58%)176;OR 2.39,95%CI 1.29-4.48;P = 0.005),但不是在VAT患者(34 52(65%)与268人中的162人(60%);p = 0.52)。
在患者的VA-下呼吸道感染,耐甲氧西林金黄色葡萄球菌和肠杆菌属属。是在免疫功能低下患者比非免疫功能低下患者显著更加频繁;然而,甲氧西林敏感金黄色葡萄球菌免疫缺陷患者的发病率明显低于非免疫缺陷患者。免疫缺陷患者和非免疫缺陷患者的其他细菌发生率无显著差异。
从进展增值税VAP
免疫缺陷患者和非免疫缺陷患者从VAT到VAP进展的发生率没有显著差异(52例患者中有7例(13%))。与268的32 (12%);p = 0.69)。免疫缺陷和非免疫缺陷患者接受适当的VA-LRTI抗生素治疗的比例无显著差异(77%)与79%;p = 0.5)。在VAT和VAP子组中也得到了类似的结果(数据未显示)。在增值税免疫缺陷患者中,52例(75%)中有39例接受了适当的抗生素治疗。接受适当抗生素治疗的患者中,免疫缺陷患者从VAT到VAP的进展百分比明显低于接受不适当抗生素治疗的患者(3 / 39(8%))。与13名中有4名(31%);或0.19,95% CI 0.035-0.992;p = 0.035)。
讨论
我们的结果显示,免疫缺陷患者的VA-LRTI发生率明显低于非免疫缺陷患者。此外,免疫缺陷患者较非免疫缺陷患者更频繁地接受先前的抗生素治疗并发生与MDR细菌相关的VAP。免疫缺陷患者的VAT或VAP的发生与机械通气持续时间的增加有关,与非免疫缺陷患者相比,VAP与ICU死亡率显著增加有关。
据我们所知,这是在这一人群中的VA-下呼吸道感染的第一项研究。该TAVeM研究是VA-下呼吸道感染的自然历史和发生的最大的前瞻性多中心的国际观察研究,并产生强大的和可重复的结果[2]。
VA-下呼吸道感染的发病率较低,包括增值税和VAP,在免疫功能低下的患者是相当令人惊讶的,因为我们预计,免疫力低下的病人会发展更多的VA-LRTI比非免疫功能低下患者,由于免疫抑制的情况下。有人可能会说,我们得到正确诊断这些感染,因为中性粒细胞减少,但只有九个病人在我们的大型队列有中性粒细胞减少。在我们的研究中使用。此外,诊断标准非常严格,并且需要详细的微生物。
较低的VA-LRTI发生率可能与免疫缺陷患者先前接触较多的抗生素有关,因此,该人群中与耐多药相关的VA-LRTI发生率较高。之前的随机对照和观察研究表明,机械通气昏迷患者的抗生素治疗与早发性VAP发生率显著降低有关[24- - - - - -26]。然而,抗生素治疗是与MDR [晚发性VAP一个众所周知的危险因素27- - - - - -29]。以前的研究清楚地表明,VAP有关MDR与死亡率比VAP较高有关敏感细菌[相关30.- - - - - -32]。若干问题的解释已经提出来解释MDR和死亡率,包括不适当的抗生素治疗的高利率之间的关系,病人的基本条件,改变抗菌药代动力学和较高的最低抑菌浓度,的最后手段抗生素毒性和随后的耐药性的出现[33]。
尽管免疫缺陷患者的VAT发病率较低,但免疫缺陷患者和非免疫缺陷患者从VAT到VAP的进展速度相似,这表明免疫抑制不是从VAT到VAP进展的危险因素。在本研究中,从VAT到VAP的进展率较低,可能是因为大多数VAT患者接受了抗生素治疗(92%)。有趣的是,在非免疫缺陷患者中,使用适当的抗生素治疗增值税降低了免疫缺陷患者向VAP进展的风险。在TAVeM研究中,适当的抗生素治疗被证明是死亡率风险的多变量分析中的一个保护性因素[2]。因此,尽早对免疫缺陷患者气管支气管炎进行适当的抗生素治疗,有利于减少从VAT向VAP的转归,提高患者预后[34]。然而,很少有研究关注于抗生素治疗增值税[35,36],以及进一步的大型多中心随机对照研究,以澄清这一问题[4]。
尽管恰当的初始抗生素治疗的相似率,免疫功能低下患者的VA-下呼吸道感染有较高的死亡率比非免疫功能低下患者,主要是由于免疫功能低下患者的VAP中死亡率较高。此外,免疫抑制是独立与患者的VA-下呼吸道感染中的ICU死亡率有关。以前的研究报道VAP患者中较高相关,死亡率[8,37- - - - - -39]。然而,VAP导致的死亡率仍然是一个有争议的问题,而且可能很低[10]。此外,免疫功能低下患者的病死率较高住进加护病房已经被很好地描述和并不奇怪[17]。据我们所知,没有研究评估了VAP患者的死亡率和免疫抑制之间的关系。
总之,我们的研究结果表明,抗生素治疗应减少及免疫功能低下患者更好的量身定制,以防止在这一人群与MDR VAP。此外,预防性措施应在免疫功能低下患者增强,并且适当的初始抗生素治疗应该是在这些患者中的黄金标准。我们的数据还表明,广谱抗生素治疗应给予免疫功能低下患者的VA-下呼吸道感染,而降级应该尽快收到微生物结果后进行尽可能打破抗生素和MDR出现过度的恶性循环[40,41]。然而,进一步的数据需要在免疫受损的患者[降级和结果之间的关系42]。使用降钙素原可能有助于鼓励医生进行降级。鉴于VAT的严重程度较低,与VAP比较,并且不存在对死亡率的影响,人们可以说,VAT可通过抗微生物处理的持续时间较短,即使在免疫受损的患者进行治疗(图2)。
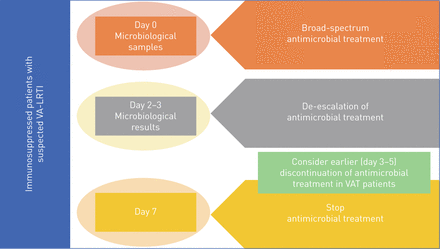
推荐算法在免疫抑制患者呼吸机相关性下呼吸道感染(VA-LRTI)抗生素治疗。增值税:呼吸机相关性气管支气管炎。
我们的研究有一些限制。我们的免疫抑制组包括患者的多种类型的免疫抑制,以及患者的中性粒细胞的数量是很小的。然而,这是在这个特定人群的第一项研究中,我们相信,我们的结果是稳健的,并且可能为今后的研究有所帮助。
结论
免疫缺陷患者的VA-LRTI发生率明显低于非免疫缺陷患者。在这一人群中,这些感染更多是由MDR引起的,并且与更高的死亡率相关。这些结果表明,先前的抗生素治疗应更好地针对免疫缺陷患者,以减少mdr相关感染的发生率。为了更好地确定免疫抑制类型与VA-LRTI风险之间的关系,还需要进一步的研究。
补充材料
脚注
这篇文章有补充资料www.qdcxjkg.com
该TAVeM研究小组包括以下内容贡献者:伊格纳西奥·马丁洛埃切斯,亚历杭德罗·罗德里格斯,丹尼尔柯西奥,鲁奥斯卡·费尔南德斯,豪尔赫·阿罗约,玛丽亚·加芙列拉,罗德里格斯阿尔瓦雷斯,亚历克斯·塔马约雷耶斯,基督教Dellera,弗朗西斯科·莫利纳,丹尼尔·莫拉诺佛朗哥,埃德温Giovanny Chapeta帕拉达Estuardo萨尔加多耶佩斯,费尔南多·帕雷德斯ONA,迭戈Morocho Tutillo,迭戈巴拉奥纳,弗朗西斯科·阿尔瓦雷斯勒马,安娜Abella联系阿尔瓦雷斯,何塞·曼努埃尔·Allegue加列戈,弗朗西斯科·何塞·富恩特斯Morillas,安东尼奥·路易斯·鲁伊斯·阿吉拉尔,玛丽亚·卢尔德科尔德罗洛伦扎纳,拉斐尔·桑切斯伊涅斯塔,霍尔迪ALMIRALL,安东尼Albaya,塞尔吉奥·鲁伊斯桑塔纳,卡门·费尔南德斯,米格尔·安赫尔·布拉斯科海军波特罗,巴勃罗·维达尔科尔特斯,贝伦·希门尼斯,拉斐尔塞拉利昂,玛丽亚·德尔巴列·奥尔蒂斯,涅韦斯Cruza,佩德罗玛丽亚Olaechea,安娜州卡瓦列罗Zirena,皮拉尔波萨达·冈萨雷斯,邓丽君雷西奥戈麦斯,洛伦佐Socias克雷斯皮,保拉米雷斯Galleymore,里卡德Jordà酒店马科斯,塞萨尔Palazón,贝尔纳多·鲁埃达吉尔,胡安·卡洛斯·BALLESTEROS,玛丽亚·皮拉尔格拉西亚Arnilla,安东尼Socias,华阿马多尔,埃斯佩兰萨莫勒罗Silvero,劳拉马卡亚Redín,莫妮卡萨莫拉埃尔森,路易斯CabréPericas,华金·阿尔瓦雷斯·罗德里格斯,奔驰涅托,安东尼托雷斯,埃琳娜诺斯,安娜的Josefina,努诺Catorze,佩德罗·波沃阿,Carlos Candeias, Luis Coelho, Paulo André, José Andrade Gomes, Elisa Vedes, Antero Fernandes, Miguel Ángel García, Catalina Sanchez Ramirez, Milagros Calizaya, Angel Estella, Adrià Albis, Gerardo Aguilar, Eva Torrents, Marta Gurpegui Puente, Angel Gabriel Sanchez, Thiago Lisboa, Pedro Azambuja, Marcos Freitas Knibel, Otavio Ranzani, Laura Darriba W. Camargo, Antonio Paulo Nassar Junior, Cesar Biselli Ferreira, Suzana Lobo, Ligia Rabello, Marcelo Park, Alexandre Guilherme Ribeiro de Carvalho, Mauricio Valencia, Alejandro Gonzalez Castro, Adoración Alcalá López, José María Castillo Caballero, Saad Nseir, Karim Jaffal, Erika Parmentier-Decrucq, Sébastien Préau, Chloé Rousselin, Caroline Blazejewski, Juliette Masse, Laurent Robriquet, Léa Satre-Buisson, Jean-Paul Mira, Nathalie Martin, Raphael Lepecq, Hervé Mentec, Christophe Girault, Antoine Marchalot, Jonathan Messika, Jean-Damien Ricard, Philippe Seguin, Bruno Mégarbane, Sandrine Valade, Elie Azoulay, Nicolas Boussekey, Olivier Leroy, Jean Reignier, Marc Clavel, Nicolas Pichon, Thomas Baudry, Laurent Argaud, Pascal Beuret, Ali Ait-Hssain, Martine Nyunga, Isabelle Alves, Florent Dewavrin, Guillaume Brunin, Stéphane Mérat, Pierre Pasquier, Frédéric Brun, Aurore Palud, Benoit Voisin, Romaric Grenot, Nicolas Van Grunderbeeck, Didier Thévenin, Benoit Misset, François Philippart, Jean-Pierre Frat, Rémi Coudroy, Philippe Cabaret, Marie Ledein, Fethi Zoheir Hadj Slimane, Romain Miguel-Montanes, Nicolas Weiss, Francis Bolgert, Bernard Just.
利益冲突:S. Nseir从拜耳(Bayer)和Ciel Medical获得了个人费用(咨询费),从MSD和Medtronic获得了个人费用(演讲费)。
- 收到了2017年8月14日。
- 接受2018年1月24日。
- 版权©2018人队












