抽象的
特发性肺纤维化(IPF)是一种进行性并最终致命的疾病。在经过数十年的临床试验未能确定有效的治疗方案后,两种疗法在iii期试验中获得了成功,这是治疗方面的一个重大突破。nintedanib和吡非尼酮这两种疗法的出现,意味着IPF患者首次有了两种可以减少疾病进展的治疗选择。综述总结了主要从临床试验获得的课程,导致当前国际IPF的治疗和临床实践指南提供了洞见未来临床试验的设计,如果我们需要提高IPF患者临床上有意义的结果。
抽象的
IPF的临床试验改变了我们对如何治疗这种破坏性疾病的理解http://wly/47lm30ex5pr.
介绍
特发性肺纤维化(IPF)是一种肺纤维化疾病,其特征是呼吸困难加剧和肺功能进行性丧失[1,2].美国一个大型保险理赔数据库的数据表明,2005年至2010年期间,18-64岁人群中IPF发病率为每10万人年6.1例[3.].IPF主要影响老年人,诊断时的中位年龄为66岁[4].IPF的临床过程是可变的,在很大程度上是不可预测的。一些患者经历稳定期后肺功能急性恶化,称为急性加重[5].IPF最终是致命的,历史数据表明诊断中位生存时间为2-3岁;然而,随着疾病前面诊断的患者在疾病之前被诊断出来,诊断后生存时间可能会增加[6].
强制生命能力(FVC)的下降表明IPF患者的疾病进展,并且FVC的变化是临床试验中最常用的终点[7,8].5%或10%的FVC下降超过6-12个月的预测值与IPF患者的死亡率增加有关[7,9,10].此外,使用相对而非绝对的FVC变化作为终末点可能会增加确定临床相关FVC下降的机会[11].
我们对IPF发病机制的理解已经从一种以炎症为主的疾病演变为一种由反复上皮细胞损伤和异常伤口愈合的复杂相互作用所驱动的疾病,涉及成纤维细胞募集、增殖和分化,最终导致细胞外基质过度沉积[12].这种知识的转变促使被调查的化合物类型的变化作为潜在疗法,其中靶向纤维化的开发和进展的特定途径成为焦点。然而,在临床试验中测试时,几种具有生物合理性并且在肺纤维化的临床前模型中有效的目标化合物并未改善结果。
在过去的25年里,有许多IPF潜在疗法的ii期或iii期随机、双盲对照试验(图1).大多数这些试验未能证明在调查下的化合物的有效性(表格1),但他们产生了丰富的数据,以指导未来试验的设计。两种抗纤维化药物,nintedanib和吡非尼酮,目前已在iii期临床试验中显示出疗效,已被批准用于IPF的治疗,并改变了患者可用的治疗选择[34].在这篇综述中,我们讨论了过去25年IPF临床试验的主要发现,重点讨论了改善IPF患者管理的经验教训。这篇文章的部分内容是在2015年9月的欧洲呼吸学会年会上发表的。188bet官网地址
过去25年已发表的前瞻性、双盲、随机临床试验的示意图(时间轴不是线性的)。斑点的大小与临床试验的样本量相对应。
从临床试验中吸取的经验教训
临床试验:强的松、硫唑嘌呤、n -乙酰半胱氨酸
学习的课程:该三重组合不应用于IPF的患者
IPF的第一个随机双盲试验是强的松加安慰剂与强的松+咪唑硫嘌呤。这项试验表明泼尼松加硫唑嘌呤对肺功能和生存率有潜在的治疗益处[13].在一项单独的试点研究中,在强的松和硫唑嘌呤中添加抗氧化剂谷胱甘肽的前体N-乙酰半胱氨酸(NAC)改善了“纤维性肺泡炎”患者的肺功能测试(1980-1990年代使用的术语可能指代我们目前认为的特发性间质性肺炎)[35].强的松、硫唑嘌呤和NAC三联疗法被广泛用于IPF的治疗,因为它有可能抵消氧化应激,而氧化应激被认为是导致疾病进展的原因。在IFIGENIA试验中,155名随机患者接受高剂量NAC (600 mg,每天3次)或安慰剂,两组患者均接受泼尼松和硫唑嘌呤[14].由于三维治疗组患者的患者表现出肺活量降低(VC)和肺部的肺部延伸能力,因此结果具有很大的观点DLCO)一年以上。然而,由于患者退出率高(每个治疗组约30%)和缺乏真正的安慰剂组,对结果的解释受到限制。
为了确定三联疗法(NAC、强的松和硫唑嘌呤)和NAC单一疗法的疗效和安全性,对236例IPF患者进行了随机安慰剂对照PANTHER-IPF试验[15].主要终点在第60周的FVC中从FVC中的基线改变,但是在32周后,三维治疗臂在与安慰剂相比治疗的患者治疗的患者的死亡和住院率显着提高。NAC单一疗法和安慰剂臂继续,在试验结束时,结果表明NAC单药治疗和安慰剂组之间的总体差异在FVC中基线的变化或死亡率的任何差异[16].这些调查结果导致了强烈的推荐,防止使用这一三重治疗方案以及对使用NAC单药治疗的有条件建议,以便在待遇IPF的最新临床实践指南中[36]然而,在亚组分析中,当评估宿主防御基因TT基因型患者的疾病进展时,NAC与复合终点风险的显著降低相关TOLLIP但cc基因型患者风险增加的趋势[37].虽然承认这些有前途的数据来自患者的亚组,基因型分层前瞻性,随机试验需要探讨NAC在IPF患者中的影响[38].
临床试验:干扰素γ和抗凝血剂
课程学习:需要具有有意义的终点的大型安慰剂对照试验
1999年,细胞因子干扰素γ-1b在IPF患者中的首次试验结果显示,12 在开放标签治疗6个月后,所有9名接受干扰素γ-1b加泼尼松龙治疗的患者的总肺容量均有显著改善,而单独使用泼尼松龙治疗的所有9名患者的肺容量均出现恶化[39]对这种治疗方法的兴趣导致对330例IPF患者进行干扰素γ-1b的安慰剂对照试验[17].这对于无干扰素γ-1b没有任何益处,用于无进展的存活,肺功能或生活质量(表格1).接下来的INSPIRE试验,评估了干扰素-1b对生存的影响与在826例IPF患者中,当中期分析显示治疗组之间没有差异时,早期终止了一个安慰剂[18].这些发现反映在2011年的临床实践指南中,该指南强烈建议IPF患者不要使用干扰素[1].
临床前证据支持凝血级联在纤维化肺疾病中的作用,这导致了一种假说,即抗凝治疗可能有利于IPF的治疗[40,41].一项对56名已入院的日本IPF患者进行的开放标签随机试验显示,与单独使用强的松龙治疗的患者相比,使用强的松龙和抗凝剂治疗的患者生存率提高[42].然而,由于本研究规模较小,且没有抗凝单药或安慰剂组,关于IPF中抗凝治疗的风险-收益比仍存在相当大的争议。这项随机安慰剂对照ACE-IPF试验评估了华法林在145例IPF患者中的疗效和安全性[19].本试验设计持续48周,但在平均随访28周后停止,因为中期分析显示华法林的死亡率较高,获益的可能性较低与安慰剂(表格1).这导致了在最近的临床实践指南中使用抗凝血剂来使用抗凝血剂来治疗IPF [36].另外,最近的一个事后对三项临床试验中接受安慰剂的624例IPF患者的汇总数据分析显示,因非IPF适应症而接受口服抗凝药物的患者1年死亡率明显更高。建议在IPF患者中使用抗凝药物应基于对单个患者的仔细风险-收益评估,并在治疗期间密切监测[43].
临床试验:内皮素受体拮抗剂
学习的课程:有效肺动脉高压,但不具有特发性肺纤维化
内皮素-1是上皮-间充质转化的媒介,是IPF发病机制中的一个基本过程[44].经批准用于治疗肺动脉高压(PAH)的双内皮素受体拮抗剂波生坦(bosentan)在两个随机、安慰剂对照、为期60周的试验中作为IPF的治疗进行了研究:BUILD-1和BUILD-3 [20.,21].在BUILD-1试验中,在主要终点(第60周6分钟步行距离(6-MWD)试验的基线距离变化)方面,波生坦和安慰剂之间没有差异。然而,在疾病进展或死亡的时间上,有有利于波生坦的数值差异。BUILD-3试验在IPF诊断持续时间少于3年的患者中进行(经手术肺活检证实),旨在评估波生坦对基于BUILD-1结果更可能受益的患者亚群的影响。尽管波生坦耐受性良好,BUILD-3试验显示波生坦和安慰剂在主要终点(IPF恶化或死亡)方面没有差异(表格1) [21]类似地,尽管双内皮素受体拮抗剂macitentan总体耐受性良好,但随机安慰剂对照MUSIC试验在主要终点(FVC变化超过52 星期)(表格1) [22].因此,用于治疗IPF的最新临床实践指南包括针对使用博斯坦坦和甲基锡的条件建议[36].
事后亚组来自构建-1的数据分析表明,在高分辨率计算断层扫描(HRCT)图像上几乎没有蜂窝或没有蜂窝的患者可能对波斯坦坦的反应增加。基于该观察,进行了随机安慰剂控制的Artemis-IPF试验,以研究Ambrisentan的疗效和安全性,是IPF和最小蜂窝患者治疗PAH的选择性内皮素受体拮抗剂。在临时分析显示时,在大约34周暴露后终止了Artemis-IPF在临时分析表明关于初级终点(疾病进展时间)的疗效存在低的可能性[23].事实上,在进行中期分析时,使用安布立生坦治疗的患者中,比使用安慰剂治疗的患者有更大比例经历了疾病进展、呼吸系统住院和死亡(表格1) [23].在治疗IPF的最新临床实践指南中,强烈建议不要使用安布里森坦[36].
临床试验:依托西普
临床试验:Sildenafil
学习的课程:试验可能无法满足其主要终点,但辅助端点可能表明患者的利益
西地那非是一种磷酸二酶-5抑制剂,导致IPF患者肺部血管舒张和煤气交换的改善[46]这项随机、安慰剂对照的STEP-IPF试验研究了西地那非是否能改善180例IPF和晚期肺功能损害患者的运动耐受性、呼吸困难和生活质量(DLCO<35%的预测值)[25].在主要终点方面,西地那非组和安慰剂组之间没有显著差异(第12周6-MWD改善≥20%的患者比例)。然而,西地那非在次要终点(动脉氧合,DLCO使用圣乔治呼吸问卷(SGRQ)评估呼吸困难和健康相关生活质量)。在一项对右心室收缩功能障碍患者的亚组分析中,与安慰剂治疗的患者相比,服用西地那非的患者6-MWD下降明显更低,健康相关生活质量改善更大[47.].在最新的临床实践指南下给予了对Sildenafil使用的有条件建议,以治疗IPF(表2.) [36];然而,西地那非仍在继续作为一种潜在的治疗IPF和严重肺功能损害的患者的研究,例如,正在进行的西地那非联合nintedanib的随机INSTAGE试验与任天堂(https://clinicaltrials.gov/ct2/show/nct02802345)和西地那非的随机研究与吡非尼酮加安慰剂治疗晚期IPF和中度或高概率3组肺动脉高压的患者(https://clinicaltrials.gov/ct2/show/NCT02951429).
临床试验:伊马替尼
临床试验:simtuzumab
临床试验:pirfenidone
学习的课程:通过可管理的安全性和耐受性剖面来减少特发性肺纤维化患者的疾病进展
吡啶酮衍生物Pirfenidone表现出许多抗纤维化,抗炎和抗氧化效应在体外在肺纤维化的动物模型中52.- - - - - -54.];然而,目前还不清楚在人体中达到的剂量会产生哪些影响。一项单组ii期试验的初步观察表明,吡非尼酮在稳定肺活量、肺活量和肺活量方面具有潜在的益处DLCO在IPF患者中[55.];然而,一项对107名日本IPF患者进行的随机、安慰剂对照的ii期试验在6个月的中期分析后过早终止,显示安慰剂组的急性加重发生率更高[28].在进行中期分析时,吡非尼酮对主要终点(6分钟稳态运动试验期间氧饱和度的变化)没有显著益处;然而,吡非尼酮组VC下降明显减少。为了研究吡非尼酮对肺功能的影响,开展了三项随机、安慰剂对照iii期试验:一项在日本,两项在北美和欧洲(CAPACITY试验)。在日本的试验中,吡非尼酮在第52周显著降低了VC的下降[29];然而,两个CAPACITY试验的结果是相互矛盾的。第2组达到了主要终点(第72周FVC基线变化(%预测)),但第1组未达到[30.]这些不一致疗效结果的原因尚不清楚,美国食品和药物管理局要求进行额外的随机安慰剂对照试验,以确认吡非尼酮对IPF患者的疗效。在ASCEND试验中,吡非尼酮治疗52例 与安慰剂组相比,两周后FVC下降显著减少(预测值%)(表格1),其安全性和耐受性与以前的试验一致(主要以胃肠道不良事件和皮疹为特征)[31].对CAPACITY和ASCEND试验汇集数据的亚组分析表明,吡非尼酮在由一些基线特征定义的患者亚组中具有一致的效果[56.].对日本、CAPACITY和ASCEND试验数据的汇总分析结果显示,吡非尼酮可降低全因死亡率与安慰剂(相对危险度:0.70;95%可信区间:0.47–1.02)[36].吡非尼酮已在多个国家和地区被批准作为治疗IPF的药物,并在最近的临床实践指南中获得了有条件的建议(表2.) [36].
临床试验:Nintedanib
学习的课程:通过可管理的安全性和耐受性剖面来减少特发性肺纤维化患者的疾病进展
尼丁尼是酪氨酸激酶的细胞内抑制剂,参与IPF的发病机制,包括血管内皮生长因子受体,成纤维细胞生长因子受体和血小板衍生的生长因子受体[57.- - - - - -59.].它具有抗纤维化和抗炎作用在体外实验和动物模型[58.- - - - - -60.].在II期随机、安慰剂对照、剂量发现明日试验中研究了nintedanib对IPF患者的疗效和安全性。该试验显示nintedanib(150 每天两次,每次52毫克 周)与FVC年度下降减少、急性加重减少和健康相关生活质量保持相关(使用SGRQ测量)与安慰剂(32].在两种复制,随机,安慰剂控制,III期突然试验中,尼丁胺(每日两次)的初始试验显着降低了FVC的年度下降率与安慰剂。此外,观察到nintedanib的显著益处与inpulis -2的关键次要终点(第一研究者报告急性加重的时间和SGRQ总评分从基线的变化)的安慰剂,但inpulis -1的无效[33].最常见的不良事件是腹泻,这对大多数患者来说是可管理的。来自Inpulsis试验的汇总数据的亚组分析表明,尼丁尼布对由各种基线特征(包括肺功算和诊断标准)定义的患者亚组的一致效果(包括蜂窝物和/或常用的间质肺炎(UIP)活检与HRCT上可能出现UIP和牵引性支气管扩张,无手术肺活检)[61.- - - - - -63.].在对TOMORROW和INPULSIS试验数据的汇总分析中,与安慰剂相比,nintedanib降低了全因死亡的风险(相对风险:0.70;95% ci: 0.47-1.03]) [36]Nintedanib已在多个国家和地区被批准作为IPF的治疗药物,并在最新的临床实践指南中收到了有条件的建议(表2.) [36].
特发性肺纤维化自然史的经验教训
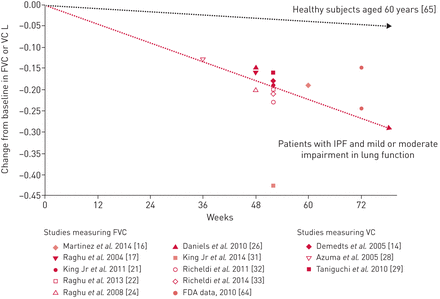
临床试验安慰剂组的观察为IPF的临床过程提供了有价值的见解。在整个临床试验中,接受安慰剂治疗的IPF和轻度或中度肺功能损害患者的FVC下降在基线时约为150-200 mL·年1(图2.).然而,IPF的临床过程很大,有些患者在其他患者中迅速恶化,而在审判期间则FVC保持稳定。来自大型临床试验的数据证实,基于常见测量的临床变量的预测模型通常是疾病进展的预测因子差66.].在对CAPACITY和ASCEND试验中安慰剂治疗患者的汇总数据分析中,FVC的变化是高度可变的,无法根据前6个月的变化进行预测 月份[67.]有趣的是,在INPULSIS试验中,基线预测FVC>90%的安慰剂治疗患者在52天内FVC的下降非常相似 与基线FVC相同的周数≤90%的预测[62.],提示保留FVC的患者不应被视为疾病进展的低风险。
在接受安慰剂治疗的24-60周患者中,有2-16%的IPF急性加重(使用不同的方法确定),而在大约28-96周内,死亡率在2.5-13.3%之间[16,18- - - - - -26,30.- - - - - -33].INPULSIS试验的数据表明,被判定为确诊或疑似急性加重的事件与其他形式的急性呼吸恶化的事件后死亡率相似[68.].这支持了一个国际工作组的观点,即应从急性加重的定义中删除对特发性事件的要求[5].
IPF患者经常经历可能影响疾病进程的共病,包括PAH、肺癌、慢性阻塞性肺疾病和胃食管反流疾病[69.,70].有效的识别和治疗共病是IPF患者护理的重要组成部分。
结论
在过去的25年里,IPF的临床管理取得了显著的成就。我们对疾病发病机制的理解已经大大提高,并影响了作为潜在疗法研究的化合物的选择。尽管IPF是一种孤儿病,但已经进行了几个大型、多中心、随机的临床试验,最终批准了两种治疗IPF的药物。科学理论已被证实或被证据推翻,改善了IPF患者的护理标准,并使患者免于接受无效的、在某些情况下可能有害的药物。我们已经了解到,在非临床研究中生物学上合理和有效的东西并不总是转化为临床结果的改善。在IPF中如何开展实用的临床试验方面,我们也得到了宝贵的经验教训。如果没有研究人员、临床医生、患者、患者倡导团体、捐赠者和赞助商(包括制药业)为一个共同目标而共同努力,IPF的管理就不可能取得进展。未来的试验将研究新的治疗方法,联合和顺序治疗,更好地评估对患者有意义的结果的措施(包括对症状和生活质量的影响),抗纤维化治疗在常见合并症患者中的使用,以及预测和预后生物标志物的使用,使更精准的医疗成为可能。及时和准确地诊断IPF对于确保患者在疾病早期阶段就能得到适当的护理和支持仍然至关重要。
披露
确认
本文编写期间的医疗写作协助由Fleishman Hillard Fishburn(英国伦敦)的Julie Fleming和Wendy Morris提供Ganesh Raghu全权负责所有内容和编辑决策,参与所有开发阶段,并已批准最终版本。图1部分受到动画幻灯片的启发,与图中不同的图形,用于Luca Richeldi教授的讲座。
脚注
利益冲突:可以在本文旁边找到披露www.qdcxjkg.com
- 收到2017年6月19日。
- 接受2017年8月23日。
- 版权所有©ERS 2017