摘要
目的是评估全母乳喂养和纯母乳喂养时间与直到青春期的肺功能之间的关系。
本研究招募了620名有变应性疾病家族史的婴儿作为出生队列(墨尔本特应队列研究)。鼓励母亲们在6个月的时间里进行纯母乳喂养。在12岁和18岁时评估肺功能。采用多变量线性回归分析母乳喂养与肺功能之间的关系,并采用通径分析评估潜在的中介因素。
母乳喂养时间(全部和全部)与大多数评估的肺功能结果无关。然而,在每周10(−1-20)mL·s的母乳喂养12(校正平均差值(95% CI))时,前支气管扩张剂呼气中流量(MEF)均有增加的趋势−1)和18年(11(−1-22)mL·s−1) (p-值分别为0.07和0.08)。身高对这些观察到的关联有很强的间接影响。
母乳喂养时间对有过敏性疾病家族史的儿童肺功能预后影响不大。长时间的纯母乳喂养可能与MEF的增加有关,部分原因是孩子获得的身高更高。
摘要
母乳喂养时间对肺功能预后影响不大http://ow.ly/ZaAtE
介绍
大多数新生儿的第一食物是母乳[1].在发展中国家和发达国家,母乳喂养已证明对母亲和儿童都有好处[2].许多研究已经观察到长时间母乳喂养和随后肺功能的增加之间的联系[3.- - - - - -8].然而,在肺功能参数的研究中存在差异,这些研究表明母乳喂养可以增强肺功能;强制肺活量(FVC)的改善最为常见[8].只有一项研究未能确定母乳喂养对肺功能的任何有益影响[9].
母乳喂养改善肺功能的机制尚不清楚,但已经提出了一些理论。有人认为母乳喂养可以促进肺的生长和功能通过免疫介导途径[10],而母乳已被证明含有大量免疫活性物质[11].母乳喂养时间越长,婴儿体重增加越少[12]婴儿期体重增加较多与儿童早期喘息有关[13],这被认为与儿童哮喘和肺功能下降有关[14].身高也是肺功能的一个预测指标,母乳喂养与获得更高的身高有关[15].此外,研究发现纯母乳喂养的婴儿呼吸道感染发病率有所下降[16].早期呼吸道感染与儿童哮喘风险增加有关[17]及较差的肺功能[18].
尽管这些关联看似合理,但只有三项研究试图确定哪些介质可以解释母乳喂养和肺功能之间的关系,并且没有找到强有力的证据[4,5,19].此外,缺乏数据来证明母乳喂养的有益影响是否与母乳喂养的类型有关(总计与独家持续时间)。迄今为止,大多数关于母乳喂养的研究都是观察性质的,因为从逻辑上和伦理上讲,不可能让单个儿童随机接受母乳喂养或配方喂养。因此,这些关联可能是由于残留混淆,特别是与社会经济地位和早期环境烟草烟雾接触有关。
已经提出了一些因素来改变母乳喂养对肺生长的影响。最主要的因素,尽管有很大的争议,是母亲的哮喘是否会改变母乳喂养的有益影响[3.,4,6].在研究这一问题的研究中,一项显示1秒内肺活量和用力呼气量(FEV)增加1)母乳喂养持续时间延长,但仅限于哮喘母亲的孩子[4].相比之下,另一项研究发现,在哮喘母亲的孩子中,母乳喂养总计超过4个月与肺功能下降(强迫呼气比(FER;定义为FEV1/FVC)和25–75%FVC(FEF)时的用力呼气流量25 - 75%) / FVC) (3.].其余的研究没有显示母乳喂养时间与母亲哮喘或特应性疾病之间的关系有任何改变[6].
到目前为止,现有的发现是不一致的。在此,我们旨在调查12岁和18岁时母乳喂养(全母乳和纯母乳)与肺功能之间的关系,同时:1)考虑潜在的混杂因素,2)调查可能解释这种关系的潜在介质(身高、体重指数(BMI)、过敏和呼吸道感染)的影响,3)调查母亲哮喘对影响的影响。
方法
研究设计和人群
墨尔本特应性队列研究(MACS)作为一项随机对照试验(ACTRN12609000734268),对三种婴儿配方奶粉进行了研究,该研究招募了620名1990年至1994年间澳大利亚墨尔本有过敏性疾病家族史的未出生婴儿[20.].虽然参与者被随机分配到配方奶粉组,但鼓励母亲尽可能长时间地母乳喂养孩子。只有当母亲决定停止或部分停止母乳喂养时,才能使用这种配方奶粉。因为随机化与疾病结局无关[20.我们已经将MACS作为纵向出生队列研究进行了分析[21].仁慈妇产医院、皇家儿童医院和墨尔本大学伦理委员会在不同阶段都给予了批准。在18年的随访中,所有母亲和所有参与者都获得了书面知情同意。
数据收集
每4周进行一次调查 从出生到64周 周,78岁 两周,2 年,然后每年,直到7岁 年,12岁和18岁之后 年。
在6个月、12个月和24个月时,按照标准技术对6种过敏原(牛奶、蛋清、花生、屋尘螨、黑麦草和猫皮屑)进行皮肤点刺试验[22].
每个参与者在12岁(使用支气管扩张剂前)和18岁(使用支气管扩张剂前和后)时进行肺活量测定。遵循美国胸科学会(ATS)(1994)或ATS/欧洲呼吸学会(2005)指南(详情请参阅网上补充资料188bet官网地址)[23].
主要风险
纯母乳喂养和完全母乳喂养的持续时间根据世界卫生组织(世卫组织)的定义[24].根据出生后2年的问卷调查结果,纯母乳喂养被定义为只给婴儿母乳喂养的时期。总母乳喂养的定义是,不管婴儿是否摄入了其他液体或固体,母乳喂养期间的总时长。
介质和干扰因素
以下因素被认为是潜在的中介因素:生命第一年上呼吸道感染的数量被建模为一个连续变量;在出生后的第一年是否存在下呼吸道感染,以及出生后2年内皮肤点刺试验对任何被测过敏原(≥3mm风团)的反应被认为是二分类变量。儿童身高(cm)和体重指数(kg·m)−2)作为连续变量进行建模。
潜在的混杂因素是:父母吸烟状况、父母教育程度、家庭社会经济状况、湿疹和咳嗽声或喘息——根据基线数据(详情请参阅在线补充资料)。确定母亲哮喘和分配的配方组先天的作为潜在的效果修饰符。
统计分析
使用多变量线性回归模型研究母乳喂养(连续暴露数周)与肺功能(连续测量结果)之间的相关性(FVC(毫升)、FEV(用力呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机呼吸机)1以毫升为单位,呼气中流量(MEF)以毫升·秒为单位−1和带%)。使用分数多项式评估关联的非线性,但没有观察到非线性的证据。通过使用似然比检验比较有交互项和没有交互项的模型(交互项的截断p值为0.05),评估母亲哮喘和随机分配的配方奶粉组改变母乳喂养效果的潜力。我们开发了路径分析,使用我们之前假设的因果路径[8],以探讨可能存在关联的变量的相关影响,并评估母乳喂养与肺功能之间的关系是直接的还是间接的通过我们建议的调解人(在“调解人和混杂物”标题下描述)。适合的模型评估使用比较合适的索引(CFI)比较基准模型的拟合模型(CFI≥0.95),卡方检验比较拟合模型和饱和模型(p = 0.3),和一个根均方误差对模型的近似(RMSEA)过度复杂性(RMSEA≤0.05)(25].使用STATA进行统计分析(版本13;Stata Corp, College Station, TX, USA),并使用完整的案例分析来处理缺失值。
结果
MACS的参与者一般来自受过良好教育的家庭,具有较高的社会经济地位。87%的母亲和83%的父亲出生在澳大利亚,而59%的母亲和61%的父亲上过大学。在MACS参与者中,51%是男性。MACS队列的进一步人口特征已在其他地方进行了描述[26].到2年随访时,93%(575名受试者)仍在观察,但在12年和18年随访时,这一比例分别降至原始样本的59%和66% (表1).
在最初的620名参与者中,325人在12岁时接受了肺活量测定(中位数(四分位范围(IQR)),年龄为11.5(10.0-12.9)岁,而在18年随访(中位数(IQR)年龄为17.9(16.9-18.8)岁),409人同时接受了支气管扩张剂前后的肺活量测定。12年随访时平均身高为149厘米(IQR: 140-159厘米),18年随访时平均身高为171厘米(IQR: 165-179厘米)。
在12年的随访中,有一些证据表明,长时间的纯母乳喂养与MEF增加有关(表2).有9.5 mL·s−1(95% CI 0.7−-19.7;p=0.07)纯母乳喂养每周MEF估计均值的增加。在此背景下,与从未接受过纯母乳喂养的儿童相比,接受4个月(~ 17周)纯母乳喂养的儿童平均有~ 160毫升·s−1更大的MEF。在18年的支气管扩张剂前参数随访中,纯母乳喂养和MEF之间保持正相关(10.5 毫升·秒−1(95% ci−1.2-22.2);P =0.08),但在评估支气管扩张剂后结果时,没有证据表明两者有相关性。在18岁时,纯母乳喂养的持续时间也与支气管扩张剂前FER的非常小的增加有关(0.1% (95% CI 0.0-0.2);p=0.06),但18岁时使用支气管扩张剂后的FER和12岁时使用支气管扩张剂前的FER均无增加(表2).在12岁或18岁时,母乳喂养的总时间与任何肺功能参数均无相关性(表2).
其中一个孩子接受了40周的纯母乳喂养,这比研究中的任何其他孩子都要长得多。排除该患儿进行敏感性分析,12岁时MEF与纯母乳喂养之间的相关性略微减弱(平均差异为10.1 mL·s)−1(95% CI−0.71-20.9);p=0.067)(模型3),18岁时使用前支气管扩张剂MEF进行母乳喂养,中度减弱(6.55 mL·s−1(95% CI−5.71-18.8)(模型3)。
母乳喂养和肺功能之间的潜在中介
纯母乳喂养和全母乳喂养时间的延长都与18岁时平均身高的小幅增加有关(表S4)。此外,12岁时母乳喂养总时长较长,平均体重指数也有小幅下降。
总母乳喂养时间的延长与上呼吸道感染的减少有关(p=0.04)。没有证据表明母乳喂养与6个月、12个月或24个月时的过敏或出生后2年发生下呼吸道感染的几率之间存在关联。
直接联想和间接联想
路径分析(图1)代表一个理论上的因果途径,用于确定18岁时纯母乳喂养和MEF之间关系的混杂因素和中介因素 岁[8].纯母乳喂养与18岁时使用支气管扩张剂前MEF直接相关(9ml·s)−1(95% CI−3-20)),并间接相关通过高度(4毫升·s−1(95% CI 0.1-7.8))。
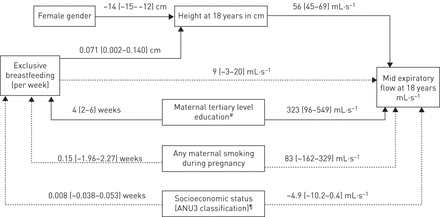
影响18岁中期呼气流量因素的通径分析模型。给出了估计的平均差异(95% CI)。实箭头表示p<0.05的路径,虚线箭头表示p>0.05的假设路径。#:母亲的教育分为完成3年的高等教育与较少的¶:澳大利亚国立大学(ANU) 3级量表(0-100),以父亲的职业为基准。
表S1和S2显示了从模型(模型5)中去除身高的相关性,纯母乳喂养和MEF之间的相关性强度略有增加,特别是在18岁时(每周母乳喂养的相关性增加:13.7 m·s)−1(95% CI 1.6-25.5)), p值为0.03。
效果修改
在12年或18年的肺功能结果中,我们没有观察到母乳喂养时间(完全或全部)与母亲哮喘史(基线测量)之间的任何相互作用(表S5)。母乳喂养和肺功能之间的关联在分配的配方奶粉组之间没有差异。
有有限的证据表明任何评估的因素混淆了母乳喂养和肺功能之间的联系。226名儿童的出生体重数据可用。在这个数据子集中,没有证据表明出生体重混淆了母乳喂养和肺功能之间的关系(表S6)。
讨论
在这项研究中,有过敏性疾病家族史的儿童,我们观察到母乳喂养时间与12岁和18岁时肺功能预后之间的相关性很小。有一些证据表明,在12岁和18岁时,纯母乳喂养对支气管扩张剂前MEF都有有益的影响。我们没有观察到任何与其他肺功能结果或母乳喂养总时间相关的明确证据。然而,在纯母乳喂养和支气管扩张剂前MEF之间观察到微弱的直接联系,但与18岁时的身高密切相关。也就是说,与长时间的纯母乳喂养相关的MEF的轻微增加似乎部分是由孩子身高的增加介导的。
虽然之前的一些研究已经检验了母乳喂养和肺功能结果之间的联系,但这项工作有一些局限性。研究之间对母乳喂养行为的分类并不一致,最常用测量的肺功能结果参数是FEV1[3.- - - - - -7,9,19,27,28,但与这一结果的关联是复杂的。已观察到母乳喂养与FVC增加之间更为一致的联系[3.,5,6,而MEF在以前的研究中很少被评估[3.,4].
关于母乳喂养和肺功能之间的潜在通路已经提出了许多理论;然而,其机制仍不清楚[29].可能包括减少呼吸道感染或过敏反应通过免疫介导途径[30.,31],肥胖的减少或儿童身高的增加[5].只有两项研究调查了母乳喂养和肺功能结果之间的潜在中介作用。Tennantet al。[19]研究了一系列可能影响FEV的因素,包括母乳喂养1在更年长的参与者(49-51岁)中,以及这些关联之间可能的中介效应。而母乳喂养<4周则与成年FEV降低有关1,并无证据显示呼吸道感染的高度或次数有缓解作用[19].遗憾的是,本研究未检测其他肺功能参数。年代oto- ramirezet al。[5研究发现,母乳喂养与婴儿在出生后第一年体重增加减少有关,而在这一时期体重增加越多,10岁时的FVC就会增加。不幸的是,我们没有所有参与者的出生体重或1年体重,所以我们不能重复这个发现。然而,在这个队列中,我们确实发现了纯母乳喂养和支气管扩张剂前MEF之间的直接联系和间接联系的一些证据通过18岁时的身高。也就是说,母乳喂养时间越长,MEF的增加似乎在一定程度上是由孩子身高的增加所介导的。之前的研究结果是基于人群的研究,而我们的研究结果是基于高危人群的,这可能解释了这些结果的可能差异。
我们发现母乳喂养可能与MEF有关,但与FEV无关1或FEV1/FVC,可能表明MEF是比FEV更敏感的小气道梗阻标志物1[32,33].在哮喘患儿中,MEF可随FEV正常而降低1[33].母乳喂养对小气道的发展有更大的影响,这是合理的,MEF能更好地识别小气道。为了支持这一观点,两项关于母乳喂养和MEF之间关系的研究[3.,34,一项研究发现母乳喂养与MEF改善有关[34,而另一项研究发现,母乳喂养时间较长的儿童的MEF和FVC之间的比例较高[3.].
优势和局限性
我们的研究有很多优点。MACS是一个随访时间延长(长达18年)的出生儿童队列。通过18项调查前瞻性地收集了24个月前的饮食史细节,包括母乳喂养行为和补充喂养。因此,回忆偏差的可能性很小。在随访期间的两个时间点评估肺功能,仅在18年随访时对支气管扩张剂后参数进行评估。在前瞻性数据收集过程中,我们也评估了介质和效应修饰因子的细节,并使用通径分析检验了直接和间接效应。
与所有前瞻性队列一样,可能发生了选择性磨蚀,这使观察到的相关性产生了偏差。然而,要发生严重的偏差,在失去观察者和仍在观察者的肺功能之间需要存在系统性差异,这需要进一步研究根据母乳喂养持续时间的不同而有所不同。也就是说,失去随访和母乳喂养行为对肺功能结果的影响需要相互作用。虽然可能,但这似乎不太可能。
与所有出生队列研究一样,随着时间的推移,MACS参与者失去随访:12岁时40%,18岁时34% (表1).虽然在这段时间内的随访率相当高,但这种随访的缺失可能会导致选择偏差。此外,该研究只包括有过敏风险的儿童,因此研究结果不能直接适用于一般人群。鼓励所有母亲按照母乳喂养指导方针进行母乳喂养。几乎所有的儿童在出生后就开始母乳喂养。由于很少有儿童没有接受母乳喂养,因此不可能检查任何母乳喂养的效果与没有母乳喂养。此外,在长期随访期间坚持研究的参与者可能有可能影响结果的健康寻求行为。
综上所述,在有过敏性疾病家族史的儿童中,全母乳喂养和纯母乳喂养时间与FVC和FEV无关112岁和18岁的时候。有微弱的证据表明,长时间的纯母乳喂养与MEF改善有关,而且这种关联可能是由身高的增加介导的,但这一发现需要被复制。与母乳喂养相关的呼吸道感染或肥胖风险的降低似乎不能完全解释这种关联。应继续提倡母乳喂养,特别是纯母乳喂养,因为它对健康有多种好处。
确认
我们感谢Christine Axelrad(澳大利亚墨尔本默多克儿童研究所),Catherine Bennett(澳大利亚墨尔本迪肯大学),Cliff hoking(澳大利亚纽卡斯尔约翰亨特儿童医院)和John Thorburn(澳大利亚墨尔本Mercy妇产医院)在研究早期阶段的贡献。我们也感谢墨尔本特异抗原队列研究的儿童和他们的家庭对这项研究的持续支持。
脚注
这篇文章有补充资料可从www.qdcxjkg.com
支持声明:N.T. Waidyatillake得到了墨尔本国际研究奖学金(MIRS)的支持,从事这项工作。澳大利亚国家卫生和医学研究委员会(NHMRC)为S.C. Dharmage、C.J. Lodge、M.C. Matheson和A.J. Lowe提供了支持,而查尔斯和西尔维娅维特尔医学研究基金会支持K.J. Allen。雀巢澳大利亚分公司Nestec Ltd为研究的前6年提供了研究配方和员工资金。12年随访由维多利亚哮喘基金会支持,18年随访由澳大利亚NHMRC支持(APP454856)。
利益冲突:可以在本文旁边找到披露www.qdcxjkg.com
- 收到了2015年9月25日。
- 接受2016年2月29日。
- 版权©2016人队















