摘要
本研究的目的是对噻托溴铵进行为期1年的基于试验的成本效益分析(CEA)与沙美特罗,然后是5年的基于模型的CEA。
试验内CEA,包括7250例中度至极重度慢性阻塞性肺疾病(COPD)患者,与1年国际随机对照噻托溴铵预防加重(POET)-COPD试验一起进行,比较噻托溴铵与沙美特罗对加重的影响。试验分析的主要终点是成本、加重次数和加重天数。基于模型的分析将结果外推至5年,并计算质量调整生命年(QALYs)。
从德国法定健康保险(SHI)角度和社会角度来看,每位患者的1年成本分别比噻托品高126欧元(95%不确定性区间(UI) 55-195欧元)和170欧元(95%不确定性区间(UI) 77-260欧元)。噻托溴铵的年加重次数减少了0.064次(95% UI为0.010-0.118),导致加重相关费用减少了87欧元(95% UI为€19-157)。从SHI的角度来看,每次避免恶化的增量成本效益比为1961欧元,从社会的角度来看为2,647欧元。在基于模型的分析中,从SHI的角度来看,每个QALY的5年成本为3,488欧元,从社会的角度来看为8,141欧元。
噻托溴铵减少了恶化和与恶化相关的费用,但增加了总费用。可以认为噻托溴铵具有成本效益,因为由此产生的成本效益比低于普遍接受的支付意愿阈值。
目前的国际慢性阻塞性肺疾病(COPD)治疗指南推荐对中度至极重度COPD患者定期使用长效抗胆碱能药物(噻托溴铵)或长效β受体激动剂(沙美特罗、福莫特罗或因达特罗)[1]。这些支气管扩张剂已被证明可以改善症状、健康相关的生活质量和肺功能,并减少病情恶化和住院治疗[2- - - - - -4]。然而,指南并没有给出任何一类药物的偏好。在噻托溴铵预防COPD恶化试验(POET)发表之前,头对头比较是有限的,持续时间短和/或不足以检测COPD恶化的差异[5,6]。这项为期1年的POET-COPD试验旨在比较噻托溴铵18 μg每日1次或沙美特罗50 μg每日2次对中至极重度COPD患者发生中度或重度加重的影响,这些患者过去一年至少有一次加重史。7]。该临床试验表明,与沙美特罗相比,噻托溴铵延长了首次加重的时间(风险比(HR) 0.83, 95% CI 0.77-0.90)和首次加重导致住院的时间(HR 0.72, 95% CI 0.61-0.85),并减少了加重的总次数(相对风险0.89,95% CI 0.83 - 0.96) [8]。
由于噻托溴铵和沙美特罗之间的价格差异,从政策和支付款人的角度来看,使用哪种长效支气管扩张剂的问题尤为重要,并且假设噻托溴铵与沙美特罗相比可以通过预防更多的恶化来降低COPD恶化的成本。因此,直接比较与健康结果有关的总费用,即。对噻托溴铵和沙美特罗的成本-效果分析将提供信息。最近的一项综述显示,至少有六项关于噻托溴铵成本效益的研究与沙美特罗在不同国家的疗效,但所有这些研究都是模拟研究,使用的数据来自没有专门调查COPD恶化的研究[9]。
本研究的目的是评估噻托溴铵的成本-效果与氟替卡松加沙美特罗。这些信息可用于报销决策、法规和循证治疗指南的制定。首先,在POET-COPD试验的同时进行了一项基于试验的经济评估,以避免每次加重的成本和避免每次加重日的成本来估计成本效益。其次,POET-COPD试验的结果与先前噻托溴铵研究中COPD恶化的证据相结合[5,10,11然后将这些信息作为输入输入到先前发表的COPD成本效益模型中[12- - - - - -14]。基于模型分析的目的是外推5年的试验结果,将基于试验的COPD严重程度分布调整为基于人群的严重程度分布,并估计每个质量调整生命年(QALY)的成本。
方法
患者与试验设计
基于试验的成本效益分析与POET-COPD试验一起进行,该试验是一项为期1年的随机、双盲、双虚拟、多国对照试验,其中中度至极重度COPD患者[1随机给予噻托溴铵18 μg,每日1次通过HandiHaler (Boehringer Ingelheim, Ingelheim am Rhein, Germany)或沙美特罗50 μg,每日两次通过计量吸入器[8]。有关试验的纳入及排除标准及详情已在其他地方介绍[8]。在1年的治疗期间,患者在磨合期开始(2周)、基线和2、4、8和12个月时进行了6次临床访问,并在其间进行了8次每月的电话访谈。收集了随机分配前一年的人口统计数据、工作状况、伴随疾病和药物以及医疗保健利用情况。在每次随访和每次电话访谈中,使用标准化问卷,并要求患者报告恶化症状和/或事件以及与恶化相关的医疗保健利用、严重不良事件、药物和导致研究中断的不良事件。这项研究在25个不同国家的725个中心进行,主要在欧洲。基于试验的成本效益分析是基于资源利用和试验中患者的健康结果。整个试验范围内的资源利用率乘以德国单位成本。
的角度来看
基于试验的成本-效果研究从两个不同的角度进行:1)德国法定健康保险(SHI)的角度,包括研究药物、其他COPD相关药物和SHI涵盖的COPD恶化相关医疗保健使用的费用;2)从社会角度看,包括《健康保险》涵盖的所有与慢性阻塞性肺病有关的医疗费用、病人共同支付的住院费用、救护车费用、就诊费用、药物费用、差旅费和因失去有薪工作而造成的生产力损失费用。
医疗保健利用率、生产力损失和单位成本
在所有访问和电话访谈中,患者被问及他们与病情恶化相关的医疗保健利用情况,包括住院次数、入院和出院日期、重症监护病房天数、救护车运输、急诊室就诊以及与五种类型的医疗保健提供者的联系情况:研究医生、全科医生、呼吸专科医生、非呼吸专科医生和其他类型的医疗保健提供者。此外,患者被问及他们无法从事有偿工作的天数。通过记录药物类型、每日总剂量、开始和停止日期、适应证或改变的原因以及药物是否用于治疗COPD加重来登记药物的使用。资源利用是用德国2010年单位成本€来评估的(见在线补充材料)。生产力损失的计算基于摩擦成本法,该方法假设生产力损失的成本限于更换生病工人所需的时间[15]。填补空缺的平均时间[16]或工作邀请的一般展示[17估计在德国停留了75天。
健康结果
在以试验为基础的经济评价中,主要结局参数是COPD加重次数和COPD加重天数。与临床试验中使用的定义一致[8],加重定义为以下症状之一增加或新发:咳嗽、咳痰、喘息、呼吸短促或胸闷,且至少一种症状持续≥连续3天,需要全身性皮质类固醇和/或抗生素治疗(中度加重),或住院(严重加重)。
成本效益
增量成本-效果比(ICERs)计算为平均总成本之差除以噻托溴铵组和沙美特罗组之间平均加重次数之差或平均加重天数之差,分别导致避免每次加重的成本和避免每次加重日的成本。
统计分析
根据意向治疗法进行分析。所有接受至少一剂研究药物并完全完成至少一份关于恶化和医疗资源使用的电子病例报告表的随机患者被纳入基于试验的经济评估。为了解释由于患者过早退出试验或错过访问或电话访谈而丢失的成本和效果,使用了多重归算技术[18,19]。在SAS (SAS Institute Inc., Cary, NC, USA)中使用马尔可夫链蒙特卡罗方法将每个缺失值替换为10个模拟值[20.]。最终归因模型中包含的变量包括性别、年龄、包年、国家、中心、受雇(是/否)、15秒内用力呼气量占基线预测值的百分比、合并症总数、心血管疾病(是/否)、COPD持续时间、过去一年非计划的医疗保健提供者就诊次数、去年的抗生素处方次数、以及在归因月份前几个月的每月加重次数和每月费用。为了保持两者之间的相关性,对每个治疗组分别进行多重归算,同时计算成本和效果。将10个完整数据库的结果结合起来,使用R的方法对两个治疗组的平均效果和成本进行估计ubin[21]。进行非参数自举以获得这些估计平均值周围95%的不确定性区间。对于10个完整数据集中的每一个,每个治疗组分别进行1000次自举重复。对于每个bootstrap重复,计算噻托溴胺和沙美特罗在成本、COPD加重和无加重天数方面的差异。噻托溴铵组和沙美特罗组之间的成本和效果的10,000个计算差异的2.5和97.5%形成95%的不确定区间(UI)。自举复制的结果绘制在成本效益平面上[22]。成本效益平面的信息被总结成可接受度曲线[23],显示了噻托溴铵的ICER低于各个阈值的概率。这些阈值反映了决策者为避免一次恶化或一天恶化而愿意投资的最大值。
亚组分析
进行以下亚组分析:年龄<65岁与≥65岁)、性别、吸烟状况(目前)与根据全球慢性阻塞性肺疾病倡议(GOLD)指南,前吸烟者,COPD严重程度阶段[1)(轻/中度与严重的与非常严重的慢性阻塞性肺病),区域(西欧和以色列)与东欧和土耳其)和在基线时使用吸入皮质类固醇(有或没有长效支气管扩张剂)(是的与没有)。除地区外,所有亚组均预先指定。
基于模型的外推
POET-COPD试验的恶化概率和与恶化相关的资源使用被用于基于模型的分析,该分析旨在估计tiotropium每QALY的成本与沙美特罗在德国的1年和5年的时间范围
首先,进行贝叶斯固定效应荟萃分析,以综合POET-COPD试验中噻托溴铵组的加重概率,并将六项噻托溴铵试验中噻托溴铵组的加重概率用于先前发表的成本-效果模型[5,10- - - - - -13,24]。在POET-COPD试验和B . B .发表的沙美特罗对照噻托溴铵试验中,沙美特罗与噻托溴铵的相对加重风险比较rusascoet al。[5用这种方法结合。为了获得沙美特罗的加重概率,将合并的相对危险度应用于噻托溴铵的加重概率。由此产生的恶化概率(表1)被输入马尔可夫模型,该模型旨在将结果转移到其他设置,并将试验结果外推至多5年[13]。随着时间的推移,恶化概率保持不变。此外,POET-COPD试验的严重程度分布(中度COPD 49.4%,重度COPD 42.2%,极重度COPD 8.4%) [1]调整为基于人群的严重程度分布。由于缺乏德国数据,该分布以荷兰数据为基础(73%中度COPD, 21%重度COPD, 6%极重度COPD) [25]。在POET-COPD试验中分析的1105名德国患者的资源使用估计用于计算中度和重度恶化的成本以及copd相关药物使用的成本。单位成本与基于试验的成本效益分析相似。然而,与POET-COPD试验相比,该模型还包括COPD维持治疗的费用。关于COPD严重程度GOLD阶段维持治疗费用以及中度和重度加重费用的更多详细信息可在在线补充材料中找到。
该模型本身已在前面详细描述[12- - - - - -14]。简而言之,它是一个状态转换马尔可夫模型,有四个状态:COPD严重程度分为三个阶段(中度、重度和极重度)和死亡。在1个月的时间间隔内,患者有一定的可能性在严重阶段之间移动或死亡。在每一种COPD严重程度状态中,患者都有经历非严重或严重恶化的风险。经历急性加重的风险因COPD严重程度和治疗而异,并假定随时间不变。医疗资源的使用、死亡率、成本和生活质量(效用)被分配到COPD状态和急性加重,并被认为取决于COPD严重程度和急性加重程度,但不取决于治疗组。对于模型的输入参数,COPD严重程度阶段和加重严重程度在状态和效用值之间移动的概率保持不变,可以在其他地方找到[12,26]。基于模型的成本效益分析的主要结果是在1年和5年的时间范围内获得的每个QALY的成本,这通常是医疗保健预算周期规划和审查的最长时间。与基于试验的分析一样,从SHI和社会的角度计算成本效益。未来的影响和成本折现3% [27]。模型是完全按概率设计的[12]。目前的结果是基于5000次迭代,绘制在成本效益平面上,并在成本效益可接受性曲线中进行总结。除了概率敏感性分析外,还进行了一些单向敏感性分析。
结果
病人
共有7376名患者被随机分配,并服用至少一剂研究药物;噻托溴铵组为3707例,沙美特罗组为3669例[8]。噻托溴铵组患者过早退出研究的比例(15.8%)显著低于沙美特罗组(17.7%)(log-rank检验p = 0.02)。辍学的原因在两组之间没有差异。在两个治疗组中,与完成试验的患者相比,退出试验的患者年龄更大,健康状况更差,在试验期间的恶化率和医疗保健利用率更高。
总共有7250例患者有≥1个月的恶化和资源利用数据,因此被纳入成本-效果分析(3,649例噻托溴铵和3,601例沙美特罗)。这些患者的基线特征比较(表2)显示,在过去一年中,两个治疗组的患者在人口统计学、疾病特征和资源使用方面在基线时具有可比性。
资源使用
表3显示试验期间观察到的每位患者的平均资源使用情况(计算前)。沙美特罗组的平均住院次数和住院天数高于噻托溴铵组;平均住院时间相似(12.9天)。除了噻托溴铵组的甲基黄嘌呤使用量略高以及沙美特罗组无法从事有偿工作的平均天数较高外,其他类型医疗保健的平均资源使用在两个治疗组之间具有可比性。总体而言,由于提前退出或错过访问/电话访谈而导致的数据缺失百分比在噻托溴铵组为8.9%,在沙美特罗组为10.5%。
成本
表4给出了不同费用类别的患者平均费用和多次代入后的总费用。从SHI的角度来看,噻托溴铵组的平均总成本为1089欧元,沙美特罗组的平均总成本为963欧元,导致成本差异为126欧元(95%为55-195欧元)。从社会角度来看,由于研究药物的成本较高,噻托溴铵组的平均总成本也显著高于沙美特罗组。研究药物的部分较高成本通过显著降低的恶化相关成本(87,95%欧元,19-157欧元)、患者支付的成本(5,95%欧元,1-9欧元)和生产力损失成本(55,95%欧元,18-94欧元)得到补偿。
健康结果
噻托溴铵组年平均加重次数为0.644次,沙美特罗组为0.708次,差异有统计学意义(95% UI为-0.118 - -0.010)。替托溴铵组的平均加重天数为9.0天,而沙美特罗组为10.1天,差异为-1.1天(95% UI为-2.04 - -0.09天)。
试行的成本效益
从SHI的角度来看,与沙美特罗相比,噻托溴铵的ICER为避免每个加重期1961欧元,避免每个加重日118欧元。从社会角度来看,这两个比率分别为2647欧元和159欧元。成本效益平面显示,几乎所有的引导重复(99%)都落在右上象限,表明噻托溴铵导致更高的成本和更少的加重次数和加重天数(见在线补充图S1)。的可接受度曲线图1例如,从SHI的角度来看,tiotropium具有成本效益的概率为90%,从社会角度来看,为避免一次恶化而愿意支付5000欧元的概率为82%。例如,对于阈值为500欧元以避免1个恶化日,这些概率分别为93%和91%。
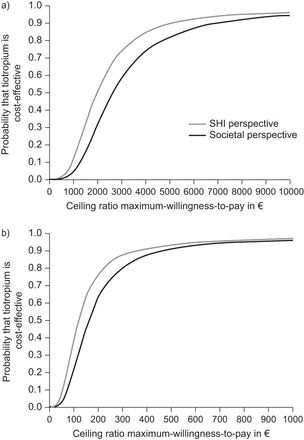
a)避免每次加重的成本和b)避免每次加重日的成本的可接受曲线;试行的分析。法定医疗保险。
亚组分析
在加重和加重天数、年龄、性别、吸烟状况、COPD严重程度、地区和基线时吸入皮质类固醇的使用方面,治疗效果无统计学意义的相互作用。这同样适用于治疗和费用之间的相互作用,但有两个例外。从SHI的角度来看,吸烟者使用噻托溴铵的成本增加明显高于前吸烟者。从社会角度来看,COPD严重程度与噻托溴铵效应对成本也存在显著的交互作用。即。在非常严重的慢性阻塞性肺病中,噻托溴铵可以节省费用与而对于中度COPD患者,噻托溴铵增加了费用。
基于模型的成本效益
模型结果显示,1年后,噻托溴铵与沙美特罗的qaly差异为0.012 (95% UI为-0.017-0.048)。从SHI的角度来看,1年后的成本差异为116欧元(95%为-32-262欧元)(表5)。因此,使用噻托溴铵代替沙美特罗获得的每QALY成本为9,926欧元。与沙美特罗相比,使用噻托溴铵治疗5年的qaly增加了0.082 (95% UI为-0.250-0.519)。从SHI的角度来看,成本增加了287欧元(95% UI -707-1282欧元)。因此,5年后噻托溴铵的成本-效果比与沙美特罗每增加质量为3,488欧元。从社会角度来看,相应的ICERs在1年和5年后分别为16,771欧元和8,141欧元。
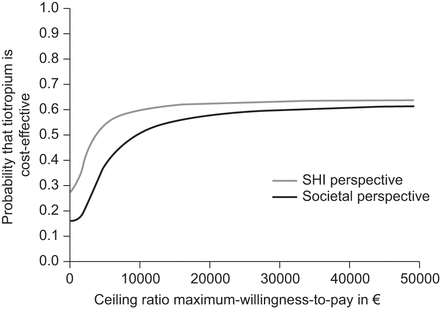
获得的每质量调整寿命年成本的可接受曲线。基于模型的分析,5年的时间范围。法定医疗保险。
基于模型的每质量调整生命年(QALY)成本分析的敏感性分析与沙美特罗使用的时间跨度为5年(法定医疗保险角度)。竖线表示基本情况下的成本效益比,即每获得的质量质量为3 488欧元。Handihaler由勃林格殷格翰公司(Ingelheim am Rhein, Germany)生产。Respimat由勃林格殷格翰微型部件有限公司(德国多特蒙德)制造。COPD:慢性阻塞性肺疾病。
图2显示了在5年时间范围内获得的每个质量质量成本的可接受曲线。如果QALY的最大支付意愿为20,000欧元,那么从SHI的角度来看,tiotropium与沙美特罗相比具有成本效益的概率为62.5%。
单向敏感性分析总结于图3.对于所有敏感性分析,每个QALY获得的成本仍然低于10,000欧元。
讨论
本研究对噻托溴铵的成本-效果进行了比较与研究了沙美特罗治疗中重度COPD患者的疗效。基于试验的分析显示,从德国SHI的角度来看,每个避免加重的增量成本-效果比为1961欧元,每个避免加重日的增量成本-效果比为118欧元。费用较高是由于噻托溴铵的药物费用较高(每位患者的差异为213欧元);与恶化相关的成本显著降低(87欧元)部分抵消了这些成本。从社会角度来看,患者支付的成本(5欧元)和生产力损失(55欧元)的统计显著减少也被考虑在内。然而,尽管如此,从社会角度来看,使用噻托溴铵比使用沙美特罗的总成本高出170欧元。从社会的角度来看,没有强制折扣的药品目录价格,在SHI的角度应用。这导致噻托溴铵和沙美特罗之间的成本差异显著增加,不能通过增加患者承担的成本节省和恶化期间生产力损失的成本来完全抵消。
在基于试验的成本-效果分析中,仅包括与恶化相关的成本和药物成本,因为这是COPD的两个主要成本驱动因素。基于试验的成本效益分析没有提供关于质量aly的信息,这是经济评估最重要的结果,因为当在固定时间点测量与健康有关的生活质量时,很难捕捉到生活质量短期恶化(如恶化)对质量aly的影响。
基于模型的分析得出,从SHI的角度来看,每个QALY的成本为3,488欧元,从社会的角度来看,为8,141欧元。在国际文献中,考虑到最大支付意愿通常被引用为20,000-30,000英镑(25,000-35,000欧元)和50,000美元(40,000欧元)的阈值,每个QALY比率的成本< 10,000欧元被广泛认为具有成本效益[28,29]。基于模型的分析的附加价值是:结果扩展到更长的时间范围;结果被转移到德国设置;COPD的维持治疗费用也包括在内;并计算了QALY的数量,以便在此分析中确定每个QALY的成本。
基于试验的成本-效果分析结果具有较强的鲁棒性,且几乎不受归算方法的影响。根据所有可用数据或仅从补全者那里获得的数据计算出的ICERs与基本情况分析没有太大差异(数据未显示)。基于模型的成本效益分析对输入参数的变化也相当稳健,正如广泛的单向敏感性分析所证明的那样,所有ICERs都小于10,000欧元。基于试验的分析中的成本效益可接受曲线表明,例如,在愿意支付5,000欧元以避免病情恶化的情况下,与沙美特罗相比,噻托溴铵具有成本效益的可能性为90% (SHI观点)。然而,目前无论是德国还是其他国家,对于避免一次恶化或一天恶化的最大支付意愿,都没有基本的概念或普遍的共识。在基于模型的分析中,使用每个QALY的成本作为结果,与沙美特罗相比,噻托溴铵具有成本效益的概率最大为64% (SHI观点)。每个质量质量比率的成本的不确定性更大,因为这个比率包含了更多的不确定性来源(即。围绕转移概率、恶化概率、效用、由于恶化和成本估计而导致的效用减少的不确定性)。
POET-COPD试验是一项多国研究。在基于试验的成本-效果研究中,平均资源使用是基于来自所有国家的患者(试验范围内的资源使用),并乘以德国单位成本。然而,由于医疗保健的组织和筹资方式不同,不同国家使用的医疗保健资源以及单位成本各不相同[30.]。该研究没有对每个国家进行基于试验的成本效益分析,但我们确实根据西部地区进行了亚组分析与东欧。这一分析表明噻托溴铵的作用与沙美特罗对急性加重和成本在两个地区之间无显著差异。此外,在基于模型的分析中,我们将资源使用估计限制在德国患者的子集(n = 1105),并在敏感性分析中调查了使用所有患者数据的效果,对结果影响不大。这两项分析都提供了信心,即基于试验的分析结果对德国有效。
通过将模型结果与临床试验结果进行比较,本研究中使用的模型的先前版本已得到验证,这构成了临床模型输入的基础[12]。这个方法在这里重复了一遍。当模型中填充了POET-COPD试验的加重概率(在证据合成之前)、试验的严重程度分布和试验的时间范围时,就有可能重现POET-COPD试验中发现的总加重次数和严重加重次数的差异。从SHI角度来看,成本效益比也具有可比性(每次避免恶化的成本效益比为1,612欧元,而每次避免恶化的成本效益比为1,961欧元)。结果预计不会完全相同,因为在试验中,成本是基于试验范围内的资源使用(基于所有患者),而在模型中,成本仅基于德国患者。此外,该模型包括维护成本,而基于试验的分析没有。然而,此模型验证为模型的正确校准提供了证据,这意味着模型输出与其基础数据一致。
由于很少有噻托溴铵和沙美特罗之间的直接比较,因此很难将本研究的结果与其他研究进行比较。大多数可获得的信息集中在噻托溴铵和沙美特罗的成本效益上与短效支气管扩张剂或安慰剂。估计噻托溴铵的成本效益与短效支气管扩张剂或安慰剂的范围从节省成本到每避免加重2,341美元或每获得QALY 26,094美元不等[9]。沙美特罗的成本效益估计与短效支气管扩张剂或安慰剂的范围从每次避免加重可节省10,152美元的成本或每次获得QALY可节省197,000美元不等[9]。六项模型研究调查了噻托溴铵的成本效益与氟替卡松加沙美特罗(12,13,31- - - - - -34]。在荷兰、希腊、瑞士和英国进行的四项研究发现,与沙美特罗相比,噻托溴铵可以节省成本[12,31,32,34]。一项来自N的研究aik等.[33发现在美国,每避免一次恶化的成本效益比为1817美元。一项来自R的研究utten-van米奥尔肯等.[13]报告的成本效益比为,在西班牙环境中,每个质量质量增加4,118欧元,每个避免恶化841欧元,每个无恶化月增加360欧元。目前基于试验的每次避免加重的成本估计和基于模型的每次QALY成本估计与这些先前的研究一致。关于噻托溴铵的成本效益的数据很少与其他长效β激动剂。目前尚无与福莫特罗比较的研究。唯一一项与茚达卡特罗比较的研究(基于模型)发现茚达卡特罗占主导地位[35]。然而,在解释这一发现时需要谨慎,因为模型输入数据仅依赖于一项临床研究,其中噻托溴铵是在开放标签的基础上施用的。
总之,与沙美特罗相比,使用噻托溴铵治疗可显著减少急性发作次数和急性发作天数。从SHI和社会的角度来看,由于研究药物的成本较高,噻托溴铵的总成本明显较高。这些较高的成本部分由与恶化有关的成本、患者支付的成本和生产力损失造成的成本的显著减少得到补偿。在所有敏感性分析中,每个QALY的5年成本仍然低于10,000欧元,这是国际文献中普遍认为非常具有成本效益的阈值。
脚注
本文的补充资料来自www.www.qdcxjkg.com
利益声明书
胡根多恩,M.J. Al, K-M的利益声明。Beeh, J.M. Graf von der Schulenburg, J. Lungershausen, B.U. Monz, H. Schmidt, C. Vogelmeier和M.P.M.H. Rutten-van Mölken,研究本身可以在www.www.qdcxjkg.com/site/misc/statements.xhtml
- 收到了2012年2月14日。
- 接受2012年5月26日。
- ©2013人队
















