抽象
呼吸衰竭仍是慢性阻塞性肺疾病(COPD)和住院的有急性发作成为一个可怜的预后标志的重要并发症。然而,其他合并疾病,尤其是心脑血管疾病,是同样强大的死亡预测。
在COPD急性呼吸衰竭的生理基础是现在很清楚。显著通气/灌注在生理死腔导致高碳酸血症的相对增加不匹配,因此酸中毒。这主要是移位到浅快呼吸模式和在每次呼吸的死空间/潮气量比率的上升的结果。这种呼吸模式的结果从该减少呼吸肌疲劳的风险,以及减少自适应呼吸困难的生理反应。
治疗是针对减小施加到每个呼吸机械负载,校正特定促发因素,例如细菌感染,并保持气体交换。无论支气管扩张剂和口服糖皮质激素能改善COPD急性加重肺功能结果,应定期提供给患者的呼吸衰竭。受控的氧仍是并不总是适当地规定和高吸入氧浓度可以通过恶化通气/灌注错配和/或诱导程度通气不足导致严重的酸中毒。使用无创呼吸机辅助通气发生了革命性的方法对这些患者。
慢性阻塞性肺疾病导致的急性呼吸衰竭仍然是一种可以有效控制的常见医疗紧急情况。应将更多的注意力集中在预防这些发作和确定导致早期复发的因素上。
呼吸衰竭是一种常见而重要的事件,常与慢性阻塞性肺病(COPD)严重加重相关。本补充中还讨论了稳定期慢性阻塞性肺病呼吸衰竭的生理基础及其处理。目前综述的主要焦点是慢性阻塞性肺病(COPD)患者病情严重时的呼吸衰竭问题。这可能代表了患者在发病前病情的恶化,如低氧血症恶化,在相对轻微的呼吸道感染(可能是病毒或细菌感染)期间发生高碳酸血症1,2。另外,也可以在别人不严重的COPD首次谁遇到一个特别引人注目的原因恶化发生这些变化,例如大叶性肺炎或急性肺水肿。在either case, the physiological abnormality is invariably the development of a significant degree of hypoxaemia (<8.0 kPa) with a variable risk of carbon dioxide retention. When the latter occurs, respiratory acidosis results and this can have grave consequences for the patient, and requires specific management strategies.
由于慢性阻塞性肺疾病的预后因素呼吸衰竭
高碳酸血症的呼吸衰竭的急性发作期间存在与一个显著死亡率较高相关联,在最初及在随后的12个月后续的3。这具体涉及到疾病的严重程度,由于需要辅助通气的判断,因为谁需要通风表现较差的1年生存率,在一系列近似于只有40%的患者4。This is closely related to their tendency to have an arterial carbon dioxide tension of >6.7 kPa (>50 mmHg) on admission to the intensive care unit (ICU). Respiratory failure at admission was not the only important prognostic variable. Retrospective review of a range of clinical and physiological measurements strongly suggested that nonrespiratory variables accounted for much of the excess mortality after ICU admission3。这种并存的条件是患者常见的发现与COPD时多疾病并存。
不过,也有很好的数据,最近在英国收集的,这表明,呼吸衰竭的存在与糟糕的结果但是有关病人管理五。因此15%的患者具有动脉血pH的> 7.30在一个临床研究中没有时辅助通气管理死亡,而此上升到27%的那些pH为<7.30五。尽管这些变化的组为谁无创正压通气遵医嘱降低,酸中毒的相同的相对影响是存在。研究寻找相关成果其他因素表明,虽然基础肺功能是一个决定因素,患者的整体功能状态是他们的1年死亡率显著预测6,这是其中已经显示死亡率健康状况的每个点递减一个显著上升与最近的研究协议7。
谁表现为呼吸衰竭,随后再次入院,有时甚至相当频繁,而且,迄今为止许多患者,只有一项研究调查了在这些患者呈现动脉血气紧张的一致性8。在这项研究中,受试者被分为那些谁与低氧血症呈现不高碳酸血症(1型),那些谁提出与低氧血症与高碳酸血症,但只用于录取期间(键入2.1)和那些在谁高碳酸血症是永久性的(类型2.2)。结果发现,虽然1型接诊患者非常一致,谁与高碳酸血症是解决个人提出了同样可能出现在高碳酸血症未来场合坚持在门诊或没有在所有高碳酸血症。Their prognosis was not significantly different from that of patients who simply showed hypoxaemia, whereas those who were consistently hypoxaemic and hypercapnic on each admission exhibited the worst long-term survival, despite appropriate medical therapy (fig. 1⇓)。的是,在一些患者中,急性呼吸衰竭发作的过程中,高碳酸血症做出决议已自1960年以来公认的事实9,但爱尔兰研究者的研究是唯一一个已经提供了有关这一变化的预后价值的任何信息的日期。它还强调制定治疗的难度,例如引进家庭氧疗治疗,当患者在临床上仍然不稳定。
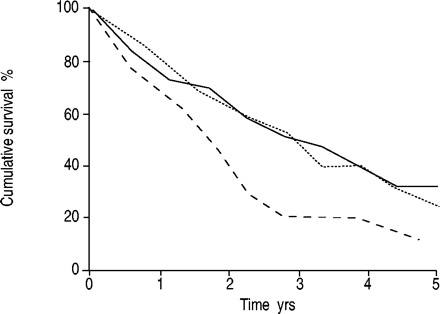
在下面的介绍在通过动脉血气张力的一致性归类第一入场慢性阻塞性肺疾病生存高碳酸血症的影响(----:低氧血症无高碳酸血症(类型1);═:低氧血症高碳酸血症但只适用于接纳的持续时间(式2.1); - - - - :持久高碳酸血症(类型2.2))。(转载与许可8)。
慢性阻塞性肺疾病呼吸治疗的生理基础
在COPD呼吸衰竭发作时的血气张力变化古典生理分析总是相对低通气强调通气和灌注的失配的共同作用10。使用多种惰性气体消除技术更现代的技术已经证实和扩展了这些结果,并表明,具有相对大的死空间和通风的占优势的个体被发送到区域中的肺的(单位)与通气至灌注被高比率最初的高碳酸血症11。这些变化在病情加重的过程中逐渐消失,尽管总体的通气/灌注分布仍比健康受试者广泛得多,但在患者CO较低出院时,过度浪费的通气量下降2张力。低氧血症主要是由于过度的生理分流和血液分配到低通气/灌注比的单位。
这些生理研究提供了血气紧张局势在任何特定点的准确描述,但并不表明他们是如何产生的。最初的设想是,在肺病理学支撑它们显著差异已经被证明不是这样的情况12和血气紧张急性呼吸衰竭发作时看到的相对动态变化支持这一观点。然而,改变心输出量以及急性呼吸衰竭可以用来解释在这两个血流量的变化,通风的分布,前者诱发以低氧血症,后者以高碳酸血症发作期间增加通气需求。
高碳酸血症在慢性阻塞性肺疾病呼吸衰竭中的作用机制
在肺力学变化被认为是表征呼吸衰竭的生理异常的主要决定因素。在实践中,主题将需要增加其通风非常显着,以克服高通气/血流比例单位浪费通风,但尽管呼吸道有刺激作用他们无法做到让上升的CO2紧张局势一直是许多争论的主题13。一个有用的分析已被Moxham提供14他把呼吸肌泵放在中心位置,在一定程度上受到它必须克服的负荷的影响,例如在重度COPD看到的呼气气流限制,而且也通过其自身的能力,以产生压力,这是由伴随肺过度充气呼吸肌肉缩短显著降低。这是COPD急性加重常见和重要的发现。驱动到呼吸肌是本身的影响通过化学感受器和机械受体的输入,并且还通过睡眠调制。然而,睡眠结构是呼吸衰竭的多数情节可能较差,在病情稳定15,与睡眠相关的通气不足,因此,起着比将是其他慢性呼吸道疾病条件的情况下更小的作用。
已经有大约呼吸肌疲劳是否是在谁开发急性呼吸衰竭患者的促发因素很多争论。呼吸肌疲劳是一种重要的生理概念,它最初被认为存在一种慢性状态。疲劳反映了呼吸肌的严重负荷的结果,他们无法制定相应的力或拉力来克服这个加载16。特征性地,这一过程是通过休息缓解和多在稳定的高碳酸血症COPD正压通气的益处的最初被认为是由于减少在慢性疲劳的程度。然而,这被认为反映呼吸肌疲劳的发生的生理指标已被证明是比最初设想的较不健壮。在高到低肌电功率谱的比率从而改变可通过当负载被除去,至少在健康受试者中的急性呼吸装载和决心来诱导。其他指标存在如隔膜,已被提议作为一个特定的测试来预测呼吸肌疲劳的发生的最大舒张类似的问题。在患有稳定COPD隔膜的开发压力的能力降低了与慢性过度充气因此不疲劳但几何因子的示范17导致肌肉疲劳的急性呼吸衰竭的作用显著重新评估。人们现在看到的多为“限制条件”比慢性状态。接近疲劳阈值的患者通常采用的呼吸这减少这种高度有害的状态下发生的可能性策略。
在稳定的患者初步观察表明,它们的呼吸驱动力,通过口闭塞压力评估,是高,但有在患者的呼吸模式的差异谁表现出很高的CO2张力稳定时和那些不稳定时18。前者倾向于表现出更快速的浅呼吸模式,随后意大利的工人对此进行了调查,他们发现潮气量与CO呈负相关2张力是最大胸腔压力,该科目可以发展19。当患者使用医学研究委员会呼吸困难规模所报告的呼吸强度分类,采用胸腔压力的最大量作为最大的百分比的患者是最喘不过气来也用最短吸气时间的个人和Ťhe most rapid breathing pattern (fig. 2⇓)。
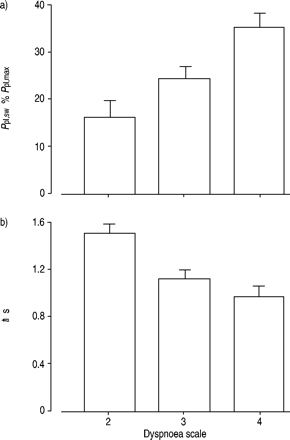
在病情稳定的慢性阻塞性肺病的呼吸模式和医学研究委员会呼吸困难规模的关系。数据表示为平均值±SD。PPL,SW:摆动胸膜压力;PPL,最大:最大胸膜压力;Ť一世:吸气时间。(转载与许可19)。
管理学原理
决定在COPD呼吸衰竭的管理原则是非常相似参与治疗无呼吸衰竭COPD急性加重,但更注重的是维护适当和安全的气体交换。
显然,重要的是要治疗任何确定的沉淀因素,特别是如果他们继续有助于异常的生理状态。典型地,这包括治疗下呼吸道感染,虽然,在一些病人,同时存在的肺水肿的管理是同等重要的。偶尔还会看到一些人在无意中服用了过量的镇静剂。通常情况下,他们必须被允许自行恢复,但是,当涉及到阿片类药物时,过度的换气不足可以被纳洛酮逆转。
其次,必须扭转肺力学损伤,这是在COPD呼吸衰竭最常见的促发因素。这通常涉及与支气管扩张药和皮质类固醇治疗。
最后,气体交换本身必须得到支持。这通常可以无创地进行,但可能需要在重症监护病房逗留。这是审查可以采取哪些措施来防止或减少发生后恢复这些事件的风险总是很重要的。大约有预防特别是在谁经历过呼吸衰竭发作的患者数量少的惊人数据,而在一般情况下,管理策略,从已知防止病情加重有效其他手段推断,例如接种流感疫苗,参考,或使用长效支气管扩张剂和/或皮质类固醇。
沉淀处理
越来越多的数据表明,病毒感染和继发性细菌感染是COPD加重的最常见原因,并可推断为COPD呼吸衰竭的最常见原因。专门研究呼吸衰竭的数据还没有被提出,这将是一个有用的领域进行进一步的研究。最常见的病毒是鼻病毒和呼吸道合胞体病毒,而最常见的致病菌是细菌嗜血杆菌流感和肺炎链球菌,至少谁不经常暴露于抗生素的科目。有时,患者可发展因血栓呼吸衰竭,这一点可能很难在先进的疾病检测,但肯定是存在临终前患者谁也因死于呼吸衰竭的严重问题12。
关于慢性阻塞性肺病(COPD)导致的呼吸衰竭抗病毒治疗的作用,目前尚无良好的数据,甚至关于抗生素的数据也很粗略,通常是从健康患者的研究中推断出来的。就目前所能确定的情况而言,抗生素应仅限于那些同时出现症状加重和痰中有脓的患者20。存在来自使用广谱抗生素在此设置中,但关于新化合物的数据非常有限,这并没有阻止了它们的广泛处方在ICU一个事实轻微的有益效果。
降低机械负担
谁开发呼吸衰竭患者大多与雾化支气管扩张药,最常见的是沙丁胺醇和异丙托溴铵治疗。数据报告,这些药物的作用单独表明它们是有用是否给予自主呼吸或通气患者。无论组合是有帮助的是不太清楚的,并且已经解决了这个为数不多的研究表明,没有太大的区别,至少在肺功能方面,在恶化的早期阶段21。在实践中,这两种药物在患者病情加重通常推荐22,每小时给予4-6次,以确保最大限度有效的支气管扩张。老年患者可能产生麻烦与β受体激动剂应承担的震颤,这可能需要减少剂量或停药。
现在适用于口服皮质类固醇的数据是相当清楚的,与表示3个进行了仔细的随机对照试验,在这两个门诊和住院病人,发作的严重程度通过用口服皮质类固醇治疗降低与安慰剂相比23-25。此外,肺功能改善率是更快速和住院时间似乎是更短。一项研究看着较入院3天雾化皮质激素发现,这是优于安慰剂和口服泼尼松龙不显著不同。然而,在所有时间点的数据表明,口服治疗是至少是有效的,可能更是这样26。
维持气体交换
这是很少很难充分氧合治疗急性呼吸衰竭的慢性阻塞性肺病,主要的风险是要沉淀物CO2保留和显著性酸中毒。This is only a significant risk when the inspired oxygen concentration exceeds ∼30% (30 kPa). The mechanism underlying this process has been hotly debated since the 1960s27,有证据支持通气/血流不匹配非常严重的情况下,28,而CO2保留在较不严重的发作涉及继发于缺氧驱动到呼吸的降低换气不足的元件29。可控氧可以安全使用通过文丘里基于面罩或通过鼻叉。用于插脚当吸入氧浓度较少精确地控制三十,但病人是不太可能删除插脚比面罩31。需要无论哪种方式,护理,以确保治疗的正确使用和血气水平应在治疗后的监测,以确保良好的治疗没有CO的风险2保留。忽视这些简单的原则,导致很多患者被渲染不必要酸中毒,至少在英国大都市地区的一项大型调查实践中看到32。
酸中毒的进一步管理通常涉及ICU监护,虽然有些患者给予呼吸兴奋剂药物,如静脉多沙普伦进一步激发他们已经增强呼吸驱动力。这种药物是一种强效刺激健康人呼吸33但似乎不如在COPD患者无创正压通气34。
无创通气管理呼吸衰竭发作的重要作用是完全在本补充其他地方讨论35。这无疑为众多慢性阻塞性肺疾病患者改善护理,并允许一些经历,否则可能会被拒绝他们的治疗。
- 收到2003年3月18日。
- 公认2003年4月2日。
- ©ERS期刊有限公司














