文摘
社区获得性下呼吸道感染(下呼吸道感染)是成人急性疾病的常见原因。疾病的频谱范围从轻微的粘膜殖民或感染,急性支气管炎、慢性支气管炎急性加重/慢性阻塞性肺疾病(ae cb / COPD),压倒性的实质感染病人出现严重的社区获得性肺炎(CAP)。
虽然绝大多数的下呼吸道感染是自限性的病毒感染,帽通常是大量死亡的细菌性疾病。因此,抗生素治疗急性支气管炎很少表示,只表示更严重的ae cb /慢性阻塞性肺病,但它几乎总是表示帽,而延误治疗的风险可能会增加一个致命的结果。它可能很难区分一个病毒性和细菌性下呼吸道感染,或支气管炎/ ae cb /慢性阻塞性肺病和盖之间。这可能是原因之一是抗生素超过三分之二的患者下呼吸道感染在欧洲和美国。考虑到全球抗生素耐药性的发展,这不是一个可以接受的情况。
因为实证方法几乎总是必要的管理下呼吸道感染,更加强调必须放置在决定是否开抗生素。这个决定应该根据疾病的严重程度的评估,包括潜在的风险因素,对标记细菌/实质/入侵下呼吸道感染。经验治疗的选择必须基于相同的数据一起流行病学信息。抗生素的选择必须覆盖链球菌引起的肺炎,这仍然是发病率和死亡率的主要病原体在帽。医院,应该尝试获得病原学的诊断,以便能够切换到一个特定的治疗或评估经验治疗的失败。
几个管理社区获得性肺炎指南在过去10年已出版。一些报告显示,这些指导的实施导致了降低成本,住院和死亡的长度。然而,这些研究结果是不一致的,证据仍然疲弱。
抗生素的处方中有伟大的系统差异,总体上和下呼吸道感染(下呼吸道感染),国与国之间不同的卫生保健提供者之间在同一个国家1- - - - - -5。在1990年代,大量的研究活动领域的下呼吸道感染,尤其是关于社区获得性肺炎(CAP)。几个帽子已经出版的管理指南。的“第一代”指导方针主要是一致同意的6- - - - - -11,而那些发表在2000/2001是至少部分以证据为基础的12- - - - - -15。然而,仍有许多地区缺乏证据的下呼吸道感染,现有证据的,此外,解释在某些情况下是可变的。因此,本文是一个个人解释可用的数据,以及如何使用抗菌素治疗下呼吸道感染。这个解释是最有可能的偏见,而保守的抗生素疗法抗菌素耐药性在斯堪的纳维亚半岛和有限的问题。
发病率和死亡率
社区获得性下呼吸道感染是一种非常常见的原因急性疾病,最常见的原因在成年人失去了工作时间。疾病的频谱范围从轻微的粘膜殖民或感染,急性支气管炎、慢性支气管炎急性加重/慢性阻塞性肺疾病(ae cb / COPD),压倒性的实质感染病人出现严重的帽子。没有金本位或急性支气管炎,肺炎的诊断时,必须考虑一些发病率之间的差异研究。此外,还有有限的数据关于轻微的下呼吸道感染的发生率,因为大多数的估计是基于接触医疗保健。根据最近的一项审查,一年一度的成人患者下呼吸道感染的发生率咨询医疗服务提供者,8 - 124每1000人口,根据年龄、性别和类型的诊断16。下呼吸道感染的发病率急剧增加在> 70 - 75岁年龄的人,和男性似乎比女性这些疾病的风险更大。
大多数的下呼吸道感染是自限性的病毒感染。这组疾病的总体死亡率非常低17。然而,肺炎,这可能占< 5%的下呼吸道感染,最常见的是细菌性疾病,每年大量死亡;从社区中老年人占0.2%1814%的住院帽19,高达≥50%的子组与脓毒性休克患者20.。因此,肺炎,一般来说,使用抗生素治疗。同样重要的是,要及时开始治疗,因为延迟> 8 h在治疗与死亡率增加有关21。
重要的因素,以此为基础下呼吸道感染的抗生素治疗
支气管炎或肺炎?
急性支气管炎的临床表现可能类似于帽。一个新的渗透胸部x线摄影通常被认为是诊断的金标准帽。不幸的是,似乎没有单一的临床发现,或组合的结果,可以准确预测放射性肺炎12,17。急性咳嗽低烧,与上呼吸道症状如喉咙痛和流鼻涕,很可能是由于病毒性支气管炎。相反,高烧等特性(> 38°C)或发冷、咳脓性痰,胸腔疼痛,tachypnoea和新焦点体检的胸部很可能迹象表明肺炎的存在。然而,许多患者咨询他们的全科医生这两个“极端”之间的症状和体征,并时常病毒性下呼吸道感染的抗生素将规定。只记住肺炎引起≤5%的下呼吸道感染,这是不可接受的,是抗生素至少三分之二的患者下呼吸道感染在欧洲和美国22,23。据估计,仅病毒性呼吸道感染导致多达五分之一的成年人的抗生素处方23。考虑在帽,死亡的风险,当然,更重要的是不要失败开出抗生素肺炎病人比避免了不必要的处方患者病毒性支气管炎。然而,抗生素的使用量明显相关社区的抗菌素耐药性24,过度使用会导致不仅增加了药物的直接成本,也减少了帽的药物可用于治疗的有效性。更频繁使用胸部x线摄影区分支气管炎和限制,因此,在长期成本效益。实验室测试,C反应蛋白(CRP)应承担的测量可能是既现成的一项分析,即使在全科医生的办公室,有一个合理的区分敏感性和特异性实质参与和支气管疾病。虽然这两个实体之间没有明确的分工,大部分支气管感染会导致正常或CRP水平很低,而大多数肺炎导致的CRP水平> 50 - 100毫克·L−125- - - - - -29日。提出作者的建议之间的鉴别诊断急性支气管炎和帽和免疫活性的成年人没有慢性肺病如图1所示⇓。
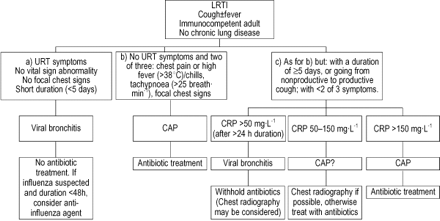
提出的建议之间的鉴别诊断急性支气管炎和肺炎(CAP)的免疫活性的成人慢性肺疾病。下呼吸道感染:下呼吸道感染;轨道交通:上呼吸道;CRP: C反应蛋白。
“非典型代理人”有多重要?
所有最近帽准则提倡的常规使用抗生素对住院病人的“非典型病原体”有效12- - - - - -15独自一人,只有一个建议一个β内酰胺是一种另类的首选门诊治疗14。然而,问题是多么重要它总是为“非典型代理人”覆盖。
链球菌引起的肺炎仍然是最常见的病原体帽入院患者中要求以及病原体通常与bacteraemic疾病有关,需要重症监护病房(ICU)治疗和死亡12,30.。虽然肺炎支原体是最常见的在病原学的调查发现在门诊病人中,血液和唾液文化很少包含在这些研究和,因此,可能吗肺炎链球菌被诊断的30.。这是由芬兰的一项以人群为基础的研究,在其中m .肺炎是一个更频繁的发现比住院病人在门诊(14与5%,p = 0.02),但在这肺炎链球菌是最常见的发现在这两个门诊病人(44%)和住院病人(50%)31日。m .肺炎被认可为下呼吸道感染多年的一个原因,是一种流行的病原体,或有流行周期,最常引起相对温和的帽在青少年和年轻人。自1970年代末,军团已经导致肺炎。淡水这种病原体的自然栖息地,退伍军人的疾病流行在某些地理区域和零星的爆发可能发生的吸入aerosolised感染产生的水淋浴,冷却塔,漩涡,等。军团菌种虫害是一个相对频繁导致严重的肺炎,所以多支原体,,虽然这种病原体可能是罕见的在一些地区,通常是第二个最常见的病因学的研究中发现帽需要加护病房治疗32。在1990年代,涉及使用敏感的新的诊断技术衣原体肺炎帽子作为一个常见的原因,占1 - 15%的病例在爆发疫情之外,多达40%33。毫无疑问,c .肺炎可能会导致帽,在某些情况下,也严重感染吗34。然而,诊断c .肺炎肺炎是由血清或通过聚合酶链反应技术,由于没有标准定义在什么情况下进行验证c .肺炎应该考虑肺炎的原因,有明确的风险过度诊断的病原体。此外,类似于支原体,衣原体相对较常见于混合感染肺炎链球菌和流感嗜血杆菌,从而使其相对重要性的解释困难。
多项研究表明,临床、实验室和影像学特征不能可靠地区别不同的病原体35。然而,流行病学数据,包括在这些分析很少,可能是“非典型”的实质性帮助诊断代理,,例如,识别类似的案件在家人或朋友或接触aerosolised淡水地区军团菌感染通常发生在或只是的时候31日。此外,还有不同的临床表现之间的肺炎球菌肺炎和一个“非典型”,特别是后者造成的m .肺炎,如隐性发病,干咳和系统性症状,,综合考虑患者的年龄,可能的帮助下做出一个“猜测”关于限制在个别病人的病因学36- - - - - -38。
美国倡导的一项研究,使用大环内酯类作为初始治疗的一部分帽缩短的长度保持(洛杉矶),可能不支持认为医生能够使用的猜测来识别“非典型”肺炎39。这是一个小不受控制的研究在医院在当地指南推荐头孢曲松钠治疗帽,但添加一个大环内酯物如果一个“非典型”形式被怀疑。76可评价的患者,12人第一个24小时内给予大环内酯物(11这些也给一个β内酰胺)和《在这组明显短于帽患者只有一个β内酰胺,或者当一个大环内酯物被添加在稍后阶段。然而,在组患者接受大环内酯类在第一个24小时,病原体被确认在只有1的12(8%),相比64年23(36%)的nonmacrolide组。这将表明,大环内酯物组,文化没有执行,因为医生怀疑一个“非典型”病因学,或者文化是消极的,因为一个“非典型”的病因学的帽子。
进一步说,在最近的一次前瞻性随机研究比较阿莫西林/克拉维酸和头孢曲松钠治疗帽在西班牙,排除标准之一就是一个强大的军团菌的临床怀疑,非典型或病毒性肺炎40。随机后,只有18岁的378名(5%)患者被排除在外,因为这些病原学的诊断,和近90%的患者在治疗武器都治愈治疗评估。其他欧洲研究表明,口服β内酰胺应承担的仅是有效的治疗下呼吸道感染的患者,包括放射学验证帽,在社区和在医院设置41,42。
瑞典指南的经验治疗轻度到中度帽,虽然十岁,是基于区分的可能性“经典细菌“肺炎和“非典型”肺炎使用临床、流行病学和实验室数据43。患者回顾性调查1042随机选择帽承认在1995年瑞典传染病部门的一线治疗独自青霉素或头孢菌素(45%)(28%),和大环内酯类规定只有5%43。35例的总死亡率2.6%,洛杉矶6天(平均)。一项新调查的1541名患者的1997年,展示出了非常相似的结果,与一个单一的β内酰胺的一线治疗∼75%的情况下,和大环内酯类作为实证治疗仅只有5%,结合一个β内酰胺在2%(未公开的数据)。同时,洛杉矶和35例死亡率与1995年的调查结果。
需要覆盖的问题“非典型”的代理所有的病人也是最近在一项研究来自美国44。在这个前瞻性研究,非典型代理被发现在385年只有29(7.5%)的成年人,和第二个病原体还确定了一半以上的这些情况。此外,大环内酯物或四环素有29名患者只有四个,并且没有一个29名患者死亡。
最后,如果“非典型”代理中发挥重要作用的总体结果肺炎,这应该是在比较抗生素研究(尽管这些动力主要是指对等而不是优越感)。然而,有一些例外45,46β内酰胺应承担的患者,结果就一直与那些收到大环内酯类或喹诺酮类47- - - - - -54。
综上所述,这些数据表明,不需要包括所有患者治疗非典型代理帽。这种治疗可以留给那些对他们有一种强烈的临床怀疑这样的疾病(如。帽地理区域中,军团病的病人经常发生)和重症病人(广泛的覆盖范围是必要的管理错误的“成本”以来,抗生素可能会死亡)。
当地的抗菌素耐药性的情况是什么?
对于一些病原体,阻力的情况似乎是相似的世界各地。这是理由莫拉克斯氏菌属复活,在几乎所有情况下产生β内酰胺酶,应承担的“非典型”的病原体,如支原体、衣原体和军团菌,没有获得性耐药的问题。然而,对于肺炎链球菌和流感嗜血杆菌抗菌素耐药性的风险在社区获得性下呼吸道感染病原体变化在国家之间和国家内部。因此重要的是要有一个了解当地阻力数据,而且这些数据定期更新。为流感嗜血杆菌地理,β内酰胺酶产率范围10 - 40%,导致阿莫西林单独成为一个不错的选择在一些国家,而结合一个β内酰胺酶抑制剂,如。克拉维酸,必须使用。为肺炎链球菌,对青霉素的敏感性下降在< 5 - > 50%的人口,根据地理区域的不同,类型的样品(如。血液或鼻咽分泌物)和人口抽样55。然而,即使在高速率的地区在中间或高度耐药肺炎双球菌,青霉素、阿莫西林仍能可靠地作为一线治疗肺炎球菌的下呼吸道感染。这个声明是基于以下事实:1)领域中青霉素耐药性已经存在多年,抗生素的最低抑制浓度(MIC)抑制90%的菌株(MIC90)仍然是1毫克·L−1和麦克风> 4 mg·L−1是极其罕见的40,55,56;2)大剂量青霉素或阿莫西林,足够的感染部位的浓度达到即使治疗高度耐药(麦克风≤4 mg·L−1)肺炎双球菌57;3)迄今为止,用青霉素治疗肺炎的研究或者其他β内酰胺,调整的潜在因素和疾病的严重程度,显示一个类似的和有利的结果的病人抗青霉素菌株引起的感染,在penicillin-sensitive菌株引起的感染40,55,58- - - - - -61年;4)在肺炎双球菌与降低对青霉素的敏感性(MIC≥0.1 mg·L−1),还有一个重要coresistance常见的选择抗菌药物,如其他β内酰胺应承担、红霉素、克林霉素、四环素和磺胺甲恶唑/甲氧苄氨嘧啶40,56,62年。大环内酯类,coresistance增加的速度在1990年代的最后一部分。在一些中心的患病率肺炎链球菌大环内酯物阻力超过耐青霉素和相关性越来越大环内酯物阻力和增加使用的新的长效大环内酯类表示24。大环内酯物的水平阻力通常是非常高的,因此不可能克服通过增加剂量,和失败已报告使用大环内酯类作为单一疗法帽63年。还应该指出,阿莫西林是更积极的反对比任何可用的口服头孢菌素耐药肺炎双球菌,后者的过度使用也可能是一个重要的驱动力β内酰胺应承担的阻力24。
有用的新呼吸喹诺酮类抗生素和其他小说
老喹诺酮,如环丙沙星、氧氟沙星,而可怜的antipneumococcal经验性治疗的疗效和不推荐帽。在1990年代,然而,氟喹诺酮类原料药(fq)和一个扩展的革兰氏阳性频谱开发,已被证明在随机试验具有较高的治愈率,等于,或有时比药物进行比较13。不幸的是,几个新fq (temafloxacin, sparfloxacin, grepafloxin、trovafloxacin clinafloxacin)被撤销后不久,甚至之前,他们介绍了由于安全问题。剩下的,左氧氟沙星(一个l异构体氧氟沙星)可以在大多数国家,而莫西沙星和氟哌酸只在市场或在一些国家许可。而MIC90为肺炎链球菌左氧氟沙星∼1 mg·L−1,通常≤0.25 mg·L−1两个新的fq,因此,有时被称为“呼吸”fq。
呼吸fq有一些明确的优势。他们表现出广谱覆盖包括所有常见的下呼吸道感染病原体,生物利用度高,良好的渗透导致细胞内浓度高、长半衰期允许每天一次或两次剂量,并迅速杀菌。然而,他们广泛的活动和常用对许多其他感染也是一个问题,因为这类抗生素的广泛使用可能导致已经新兴阻力迅速增加的问题14。耐喹诺酮类药物的发展逐步的方式和单一突变可能是抗老fq足够,而需要额外的突变(或突变)开发新的fq阻力。
增加使用fq与发展的阻力已经报道在几个地理区域,如。加拿大、西班牙和香港64年- - - - - -66年。在加拿大,环丙沙星耐药肺炎链球菌分离株之间已经从2.9%上升到1.5在1993年到1998年之间,在老年人中最高,使用这些药物的程度相关64年。更戏剧性的增加已经被记载在香港,在抵抗肺炎双球菌(麦克风≥4 mg·L−1)很低,1995年< 0.5%氧氟沙星,但对环丙沙星已升至12.1%,1998年trovafloxacin左氧氟沙星为5.5%和2.2%66年。四个香港研究耐药的肺炎球菌菌株对青霉素的麦克风1 - 3 mg·L−1,红霉素麦克风2 - 6 mg·L−1和喹诺酮类> 32毫克的麦克·L−1环丙沙星、左氧氟沙星和2 16和> 32毫克·L−1trovafloxacin。因此,所有四个菌株可能是使用大剂量青霉素治疗,但只有一个trovafloxacin和没有与红霉素。临床上,失败的风险的环丙沙星治疗肺炎球菌感染已经知道自1990年代开始67年,68年,但现在左氧氟沙星失败的报道也开始69年。此外,临床失败trovafloxacin bacteraemic肺炎球菌肺炎患者(麦克风trovafloxacin 8 mg·L−1)最近报道70年。
因此,它可能是明智的不使用呼吸fq作为一线治疗下呼吸道感染,但保留这些药物对患者选择帽子14。这类病人的例子是那些有一个记录感染高度耐药的肺炎双球菌(麦克风> 4 mg·L−1)或军团菌spp,替代药物过敏,使用一线方案失败了,或者是重病,需要加护病房治疗,其中FQ可能的备选方案之一一起组合一个β内酰胺。然而,应该指出,当一个喹诺酮表示,应该使用新的呼吸fq之一,因为它们是不太可能比旧诱导产生耐药性。
其他新的抗生素,两组在治疗下呼吸道感染的特殊利益,酮内酯抗生素oxazolidones和。一物质从前者,linezolid,现在已经在多个国家许可。Linezolid是一种严格的革兰氏阳性的抗生素也积极对高度抗肺炎双球菌和其他耐药革兰氏阳性生物体可能难以治疗,如耐甲氧西林金黄色葡萄球菌和vancomycin-resistant肠球菌71年。社区linezolid治疗下呼吸道感染的作用仍有待建立,但它可能会有用主要作为记录的二线治疗肺炎双球菌感染的抵抗力。相反telithromycin,第一个ketolide抗生素,这是在路上被许可在一些国家,可能是一个潜在的选择限制的经验治疗。尽管化学来自它提供的大环内酯类有效的活动对常见的“非典型”的病原体和常见的下呼吸道感染细菌,包括那些对β内酰胺和大环内酯物/ lincosamide streptogramin B抗生素72年。在三个随机双盲比较器的研究轻度到中度帽,telithromycin的临床成功率> 90%,证明了等价阿莫西林,克拉霉素,trovafloxacin73年。
评估的严重性疾病和住院的必要性
需要住院通常是,但不总是,由于疾病的严重程度。无法保持气体交换或稳定的循环是明显的严重疾病的标志,而缺乏足够的护理和社会支持的机制以及无法维持液体摄入量,可以反映严重疾病、年龄和/或基础条件。
不幸的是,现在还没有一个严重性评估,可以简单、可靠地预测患者是否需要住院治疗,或下呼吸道感染的结果。为了有价值的门诊,严重性评估应该只基于症状和体征。1993年,英国胸协会(BTS)制定CAP-specific预后公式的两个判别规则只依赖床边观察8。这个规则,根据病人年龄在18 - 74岁为帽在医院接受治疗,包括呼吸频率≥30次的存在·分钟−1,≤60毫米汞柱,舒张压的困惑。这三个标准的两个强烈与死亡有关,但灵敏度和阳性预测值的第二条规则,混乱的交换的血尿素浓度> 7毫米,很低。最近的验证原始BTS规则和稍微修改版本规则还显示,他们表现不佳,特别是在患者年龄≥75岁74年,75年。在一个更复杂的预测规则,推导和验证使用两种不同的大帽样品病人在美国,第一节课(风险类我)是基于临床信息,而分层的风险类II-V需要放射和实验室数据76年。患者属于风险类我是年龄≤50年,没有潜在的疾病或改变生命体征,并显示死亡率很低(0.1 -0.4%)。死亡率也低风险类II和III(分别为0.6 - -0.7和0.9 - -2.8%),但在四级风险急剧上升到9.3%和27%风险类v .因此,有人建议病人在最低风险类(I和II)可以安全地需住院治疗,而在第三类可能需要一个短暂的住院12,13。然而,应该注意的是,这些预测分数基于组的病人,和个别患者可能并不总是适用的77年,78年。社会因素也应该被考虑。此外,最后得分时代起着主导作用,必须牢记当评估年轻人帽。此外,一些“经典”消极的预后因素不包括在这一点上,如白细胞减少、酗酒或multilobar肺炎。因此,20-yr-old女和一个1天发烧和咳嗽的历史,是谁发现multilobar影像学改变但没有胸膜液体,呼吸频率40呼吸·分钟−1室内空气和氧饱和度80%,将归类为低风险病人(二类)。同样,一个55-yr-old酒鬼男,呈现与双边肺炎、白细胞减少,呼吸·25分钟的呼吸频率−1和血氧饱和度85%,也将成为一个低风险病人(二类)。一些医生会让这两个病人离开只有一种抗生素处方。
识别重症CAP患者可能需要加护病房治疗也很困难。毫无疑问,病人会议BTS规则可能候选人的标准加护病房治疗。修订后的标准的美国胸科学会(ATS)“严重帽”可能是有益的15。ATS规则是基于的存在至少一个主要标准(需要机械通风,增加大小的浸润> 50%在48 h,感染性休克或需要升压> 4 h,和急性肾功能衰竭)两个小标准(呼吸频率≥30次·分钟−1,动脉氧张力/吸入氧气分数< 250年双边/ multilobar肺炎、收缩压≥90毫米汞柱,舒张压≤60毫米汞柱)。最后,急性生理、年龄、和慢性健康评估II评分可以清楚地识别那些死于肺炎球菌bacteraemic肺炎的风险20.,79年。
因此,严重程度评估的主要困难在于识别的下呼吸道感染患者至少和最严重的病了,那些可能需要住院治疗。目前作者的建议当病人一般应住院如表1所示⇓。
治疗下呼吸道感染
急性支气管炎
正如上面所讨论的,急性支气管炎是最常见的一种病毒性疾病,应该避免和抗生素12。在回顾九双盲安慰剂对照研究,没有优势抗生素(强力霉素或红霉素)被发现在七,而抗生素(红霉素和甲氧苄氨嘧啶/磺胺甲恶唑)略好于安慰剂在两个80年。此外,这些研究的两个显示支气管扩张药优于抗生素在减少咳嗽等症状。在最近的一次Cochrane综述,发现抗生素的轻微的好处,但不是也有感冒的症状的病人,病了< 1周81年。此外,这个微小的利益平衡,使用抗生素不良反应的增加。
急性加重慢性支气管炎、慢性阻塞性肺疾病
慢性支气管炎是指为≥3个月·年排痰性咳嗽−1连续在≥2年,而慢性阻塞性肺疾病(COPD)这个词是用来描述一些病理生理实体的特点是气流阻塞,包括慢性支气管炎,肺气肿,哮喘和支气管扩张82年。临床这些实体之间的区别并不总是清楚,但是,在以下,重点是慢性阻塞性肺病急性加重病人与慢性支气管炎或肺气肿(ae cb /慢性阻塞性肺病)。没有被广泛接受的定义ae cb /慢性阻塞性肺病,但大多数包括三个基本的发现:一个或多个恶化呼吸困难,增加痰脓、痰量增加83年。
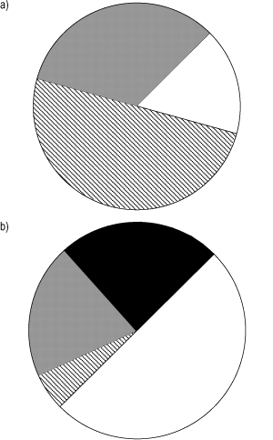
细菌可以从痰孤立在ae cb /慢性阻塞性肺病∼50%的病例,但这是否代表支气管殖民或感染一直是一个有争议的问题84年。的问题如何解释文化的下呼吸道是说明了两个研究使用支气管镜检查和保护标本刷获得未被污染的样本,一个在18个稳定的慢性阻塞性肺病患者和其他54严重ae cb /慢性阻塞性肺病患者需要加护病房治疗85年,86年。细菌(≥10的显著增长3菌落(cfu)·毫升−1)被发现在44%的ICU-treated病人,而且在稳定的慢性阻塞性肺病患者的33%,大约相同的频谱的病原体;流感嗜血杆菌或其他嗜血杆菌物种,肺炎链球菌,复活的,金黄色葡萄球菌,和偶尔的肠杆菌科的成员或铜绿假单胞菌。然而,一个区别是,重(≥10细菌的生长5cfu·毫升−1)被发现在24%的ICU-treated病人,即。超过一半的那些重要的文化,但不稳定的患者(图。2⇓)。在另一项研究中,发现致病细菌的增长两倍的水平≥103cfu·毫升−1和四个在≥10倍4cfu·毫升−1ae cb /慢性阻塞性肺病患者比对照组87年为细菌,从而支持角色的一个子集ae cb /慢性阻塞性肺病。因此,抗生素被发现在选择有益的ae cb /慢性阻塞性肺病患者82年,88年。有益效果是严重的患者更容易发生而不是那么严重ae cb /慢性阻塞性肺病。严重程度可以通过使用临床评价或评估的标准由天然橡胶Anthonisen82年。根据Anthonisen的标准et al。89年严重的恶化(1型)包含所有三个,和温和的恶化(2型)的两三个红衣主教一个ae cb /慢性阻塞性肺病的症状。建议建议当抗生素治疗应考虑给出了表2⇓。在门诊治疗痰文化是有限的价值的长程ae cb /慢性阻塞性肺病。然而,在严重疾病患者,文化从痰,或者,如果可能的话,在保护样品获得诊断,如果经验治疗失败可能的价值。抗生素经验性治疗的选择是基于病原体引起的光谱ae cb /慢性阻塞性肺病,当地阻力情况和疾病的严重程度。重要的是要指出,所有安慰剂对照抗生素的研究已经进行了“老”药物,如阿莫西林、四环素和磺胺甲恶唑/甲氧苄氨嘧啶,而到目前为止没有发表随机盲法研究表明新药的优越性,如头孢菌素或喹诺酮类83年。流感嗜血杆菌或其他嗜血杆菌物种,肺炎链球菌是最常见的和重要的病原体,紧随其后的是吗复活的,应该治疗的主要目标(表3所示⇓)。非典型病原体的作用更可疑的ae cb /慢性阻塞性肺病患者比那些帽和他们不需要经常被覆盖。更严重的病人,或者在那些已经收到重复疗程的抗生素在最近几个月,可能需要更广泛的治疗,包括投保金黄色葡萄球菌肠杆菌科,已知的病人殖民之前,铜绿假单胞菌。口服治疗,在大多数情况下,足够的,但是,在重病,静脉注射抗生素在初始阶段可能是必要的。
社区获得性肺炎
理想情况下,最初的抗菌素治疗帽应该指向特定的病原体引起的疾病。然而,一些微生物快速诊断方法是可用的,这样测试的结果很少当抗生素治疗开始。因此,在大多数情况下,治疗必须以实证的方式开始。
病原学的诊断
在大多数情况下,不需要任何微生物调查门诊。然而,在住院患者中,重要的是尝试建立一个病因学诊断,能够切换到一个特定的治疗和形成的基础治疗改变的失败经验治疗。在后一种情况下,重复的诊断调查治疗前应该进行改变90年。治疗的一个病人在医院的病房里,抽样应该包括血培养,痰如果用于革兰氏染色法和文化,和尿抗原检测嗜肺性军团菌如果有一个军团病的流行病学和临床怀疑。尿液为肺炎球菌抗原,也可以分析,如果存在,胸膜液应派文化。重症病人需要加护病房治疗,侵入性的诊断方法,最好是fibreoptic支气管镜检查与保护刷标本和支气管肺泡灌洗,也应该被考虑。下呼吸道样本通过支气管镜检查应该分析使用有氧和厌氧文化,文化和/或免疫方法军团菌,病毒、支原体、衣原体、卡氏肺孢子虫,有时还其他真菌。
社区获得性肺炎指南
如上所述,北美四套帽的管理指南发表在2000年和2001年12- - - - - -15。这些建议的经验性抗生素治疗是列于表4⇓,加上欧洲呼吸协会的建议,于1998年出版188bet官网地址10为了获得一些平衡跨越大西洋。那么为什么指南吗?指导方针的基本原理是,帽子是一种常见和严重的疾病,涉及多个病原学的代理和一个不断发展的阻力问题。此外,尽管大量的研究很少有条件是如此有争议的管理。在工作指导方针,从数以百计的合成研究和评价的信息,最后建议形成一个统一的实证方法的基础治疗帽。指导方针和政策需要实现一个更加统一的方法对经验治疗,可能会因国家而异,从医院到医院和部门。研究比较bacteraemic肺炎球菌肺炎在瑞典和美国的时间肺炎球菌耐药性是导致后者关注的国家,可以作为一个例子不同抗生素的实践91年。在这项研究中,帽在美国和瑞典的经验治疗患者,分别在34青霉素和氨苄青霉素与在29。83%,头孢菌素与在20。6%,氨基糖苷类与3%,两种或更多的药物在37个与5%。自从联合治疗35例仍在瑞典不常使用的经验治疗帽(见上图),北美的指导方针的实现,建议一个β内酰胺和大环内酯物,或呼吸喹诺酮,会导致过度使用抗生素在瑞典。同样的效果将在其他几个欧洲国家。另一个可能的负面影响使用和依赖管理指南帽可能是医生停止评估可用的关键的临床资料。遵循一个算法可能会更容易,但可能会导致错误的决定,因为没有指南涵盖了所有病人的变化演示,没有抗生素覆盖所有微生物帽的原因。即使使用一套准则可能是困难的。第一个问题是使用哪一个?一位作者贡献的制定三个北美集在2000年和2001年发表的指南12,13,15,四位作者贡献的两三个。然而,这些三套指南的建议明显不同。第二个问题是是否已经验证的指导方针。,但这些研究的结果并不一致,特别是在抗生素治疗。主要的偏差,降低强度的所有这些研究的证据,是经验性抗菌治疗的选择没有被控制了,即。一个特定的人的原因是规定一定的经验性药物是未知的。这应该牢记当解释这些研究的有利的结果,表明实施指导方针可能会导致降低成本,减少住院时间,降低死亡率,至少在美国。在一个前瞻性群组研究近900名门诊病人与帽子92年,抗生素治疗的成本在年龄≤60岁患者低如果抗菌疗法是一致的,而不是符合1993 at指南7。相反,对病人年龄> 60岁或一些疾病,使用指导方针导致更广泛的抗生素治疗没有改善医疗结果。在另一个回顾性研究,使用Cox回归分析医疗记录的近13000例年龄≥65岁与帽在医院接受治疗,治疗的第二代或第三代头孢菌素+大环内酯物,或一个FQ孤独,与30天死亡率低于参考组(仅第三代头孢菌素)93年。使用β内酰胺应承担/β内酰胺酶抑制剂+大环内酯物或氨基糖苷类+应承担另一个代理与30天死亡率更高。奇怪的是,使用β内酰胺应承担/β内酰胺酶抑制剂单独无关与高死亡率,再一次,这是不可能的,控制各种特定的治疗方法被选择的原因。在第三个研究中,上面所讨论的,使用大环内酯类作为初始治疗帽的一部分被发现缩短洛杉矶39。然而,这个结果很可能是医生的识别能力的影响“非典型”和更少的重症肺炎患者。在第四个回顾性研究中,不同影响的特定抗生素治疗的30天死亡率∼10000例年龄≥65岁在医院接受治疗与帽被发现在三个不同的时期,1993年、1995年和1997年94年。在这3年期间,使用一个β内酰胺独自从57岁下降到49%,而使用一个组合的β内酰胺加上一个大环内酯物从10增加到25%。大环内酯物中使用单一疗法和FQ单一疗法都只有1 - 2%的病例在所有3岁。但不是在1995年或1997年,1993年,一个组合的β内酰胺+大环内酯物是降低死亡率比一个β内酰胺孤单。因此,这可能反映了一个事实,在1993年,第一个准则实施前,大环内酯类主要添加了非典型性肺炎的怀疑,一个病人组与低死亡率。
两项研究中,来自加拿大和美国,提供了最令人信服的证据表明,实施指导方针或关键通路治疗帽可能导致健康和经济效益95年,96年。然而,它是不可能评价抗菌治疗的作用本身,因为治疗的整个过程进行了研究,包括临床预测规则录取的决定,选择经验性抗生素和实践指南。
建议策略经验治疗社区获得性肺炎
目前作者的个人观点关于帽子的经验性治疗门诊如图3所示⇓并在表5治疗35例⇓。可以看到,这个策略是根据疾病的严重程度+各病人“最有可能的病原体”类别。使用此策略,大多数患者将接受单药治疗者,通常与一个β内酰胺孤单。这β内酰胺应承担应青霉素或阿莫西林±克拉维酸(口头或注射。),或第二代或第三代头孢菌素(注射。)。军团菌的患者来说是不可能的,治疗失败会被几支原体或衣原体肺炎患者,这反过来又可能导致稍微延长住院时间。然而,这必须平衡抗生素耐药性问题造成的巨大成本和过度使用抗生素有关。
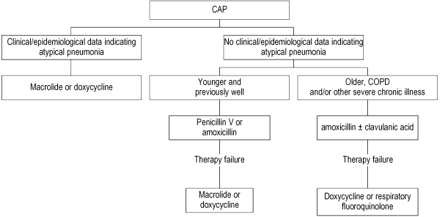
建议策略实证的门诊治疗社区获得性肺炎(CAP)的免疫活性的成年人。慢性阻塞性肺病:慢性阻塞性肺疾病。
静脉注射与口服治疗
口服抗生素治疗可能是安全的和有效的在一个大帽者的比例情况下,如果病人可能需要和吸收的药物。在一个随机试验的患者下呼吸道感染,其中∼40%有放射学验证帽,比较口服阿莫西林+克拉维酸注射。阿莫西林+克拉维酸或注射。头孢菌素,没有团体之间的差异的结果41。然而,那些开始口服阿莫西林有显著缩短住院时间。早期的开关(后2 - 3天)注射。在患者对口服抗生素治疗也已被证明能够降低患者住院期间没有风险98年- - - - - -One hundred.。早期的安全开关注射。口服抗生素是符合经验在瑞典,那里注射。住院治疗的整个时间从来不是一个常见的做法。帽子在瑞典的调查管理部门传染病上面列举的平均持续时间注射。治疗2天(平均3.1天)1997年(未发表的数据)。
最佳治疗剂量和持续时间
广泛审查的最佳治疗剂量和持续时间超出了本文的范围。不过,总体而言,是很重要的功效,以及避免产生耐药性,足够高的或频繁使用足够的剂量而不是延长治疗> 7 - 10天(除了军团病的治疗,建议2 - 3周的时间)。上述时间的最小抑制浓度抗生素杀死的是非常重要的活动最下呼吸道感染的抗生素,如。青霉素,其他β内酰胺和大环内酯类。因此,重要的是要对这些药物使用剂量足够短的间隔。相反,喹诺酮类显示浓度细菌杀死,说明,例如,通过曲线下的面积与最低抑制浓度的抗生素抑制细菌菌株的90%,这使得它更重要的是,每个剂量足够高。
- 收到了2002年1月25日。
- 接受2002年3月4日。
- ©人期刊有限公司















